Сакроилеит и псориатическая артропатия
Своеобразие псориатического артрита (ПА) состоит в сочетанном поражении суставов конечностей и позвоночника, большом разнообразии клинических симптомов, вариабельности начальных проявлений, серологической и рентгенологической негативности на ранних стадия
Своеобразие псориатического артрита (ПА) состоит в сочетанном поражении суставов конечностей и позвоночника, большом разнообразии клинических симптомов, вариабельности начальных проявлений, серологической и рентгенологической негативности на ранних стадиях. Являясь одной из форм заболевания суставов и позвоночника, ПА наряду с болезнью Бехтерева, болезнью Рейтера и другими реактивными артритами относится к группе серонегативных артритов [2, 17].
В основном заболевание начинается в возрасте от 20 до 50 лет, хотя нередки случаи ПА у детей. Бадокин В. В. (2005) указывает, что предикторами неблагоприятного течения ПА являются молодой возраст и мужской пол.
Причины развития ПА остаются невыясненными, среди факторов формирования можно выделить генетические, иммунологические и факторы внешней среды. Однако основой патогенетического механизма является активизация клеточного иммунитета у лиц с врожденной предрасположенностью. Участие иммунологических факторов в патогенезе ПА подтверждается обнаружением клеточных инфильтратов как в коже, так и в ткани пораженных суставов, отложением иммуноглобулинов в эпидермисе и синовиальной мембране. В сыворотке в первую очередь определяется повышение иммуноглобулинов класса А (Ig A) (у 90%) и G (IgG), циркулирующих иммунных комплексов (ЦИК), выявляются антитела к компонентам кожи и антинуклеарные антитела [2, 12, 18]. Достаточно отчетливы признаки нарушения не только гуморального, но и клеточного иммунитета (снижение ответа Т-лимфоцитов, уменьшение супрессорной клеточной функции). В настоящее время доказано, что в воспалительной реакции при псориазе ключевым моментом является экспрессия фактора некроза опухоли-a (ФНО-α) [2, 12, 17].
Нельзя не учитывать влияние таких факторов, как бактериальная, вирусная и другие виды инфекции (хламидийная и т. д.). В качестве патогенетических факторов обсуждается возможная роль в этиологии ПА инфекции, в том числе и вирусной [12, 14, 20]. Нередко наблюдается обострение или даже дебют ПА после травмы сустава [12, 14, 15].
Выраженность морфологических изменений при ПА зависит от локализации суставного процесса и длительности течения болезни. Доказано, что чем более выражен синовиит при ПА, тем более морфологически он отличается от ревматоидного артрита. Исходом заболевания может быть фиброзный и костный анкилоз. Продолжительная пролиферация приводит к костной деструкции, вызывая в конечном итоге формирование вновь образуемой кости и впоследствии извращенное ремоделирование сустава [3, 5, 7, 9, 10, 11, 12, 20].
При постановке диагноза ПА дерматологи чаще всего ориентируются на один-единственный признак — наличие псориатических высыпаний в сочетании с артритом. Однако ПА имеет свой характерный симптомокомплекс:
Имеют значение асимметричность рентгенологической симптоматики, выраженные явления вторичного остеоартроза; кистовидные просветления в сочетании со склеротическими изменениями, очаговым уплотнением костной структуры, краевыми выростами. Характерная для ПА асимметричность поражения суставов может быть выражена не только в право- или левосторонности поражения, но и в степени пораженности суставов.
Степень выраженности ПА почти всегда коррелирует с тяжестью кожного процесса. Так, очаговый вульгарный псориаз обычно ассоциируется с развитием дистального или моноолигоартритического вариантов суставного синдрома и длительным сохранением функциональной способности опорно-двигательного аппарата. В то же время экссудативный и особенно атипичный дерматоз наиболее часто сопровождается развитием генерализованного артрита, остеолитического и спондилоартритического вариантов, быстропрогрессирующего течения. Что же касается злокачественной формы ПА, протекающей по типу псевдосепсиса с яркой общей и висцеральной патологией, то она встречается исключительно редко в случаях тяжелых форм псориаза с постоянно рецидивирующим течением.
Обострения ПА могут сопровождаться изменениями лабораторных показателей — ускоряется СОЭ (до 60 мм/час и более), развивается анемия (Нb до 50 г/л и ниже), резистентная к терапии. Возможна выраженная диспротеинемия с уменьшением альбуминов и гипергаммаглобулинемией (до 35% и более).
Обострение заболевания почти всегда сопровождается повышением температуры тела до фебрильной. Вместе со стиханием активности процесса и разрешением экссудативных явлений в суставах нормализуется и температура. Иногда, при злокачественных формах ПА, лихорадка носит интермитирующий характер, сопровождается ознобом и проливным потом, напоминая картину сепсиса.
Проблема дифференциальной диагностики ПА в настоящее время не утратила своей актуальности. Это объясняется тем, что ПА — заболевание чрезвычайно разнообразное по своим клиническим проявлениям и не всегда укладывается в разработанные критерии. Обязательно следует обращать внимание на признаки, не свойственные ПА:
Иногда дерматологи упускают из виду поражения позвоночника при ПА. Более чем у 50% больных псориазом спондилоартриты не диагностируются. Хотя наличие спондилоартрита и определенного сакроилеита является дифференциальным признаком ПА. Особенное значение это имеет у женщин в возрасте 20–30 лет при симметричном поражении проксимальных суставов кистей и стоп, когда усложняется дифференциальная диагностика ПА и ревматоидного артрита (РА). Дополнительным диагностическим признаком РА является положительная реакция Валера–Роузе. Из истории известно, что сначала спондилоартрит при псориазе диагностировался как атипичный вариант РА. Открытие ревматоидного фактора позволило выделить ПА как самостоятельное заболевание, а спондилоартрит при псориазе отнести к вторичным поражениям суставов.
Также к вторичным спондилоартритам относят синдром Рейтера, синдром Бехчета, артриты при неспецифическом язвенном колите и болезни Крона. Были отмечены некоторые характерные общие черты для всех заболеваний этой группы: инфекционный триггерный фактор, семейный анамнез, генетическая предрасположенность. Часто у одного больного можно найти клинические проявления ПА и болезни Рейтера, болезни Рейтера и воспалительных поражений кишечника (болезнь Крона, Уипля), острые кишечные инфекции и проявления болезни Рейтера.
Для болезни Бехтерева (анкилозирующий спондилоартрит) характерны:
При объективном исследовании выявляется клинический синдром сакроилеита и нестойкий артрит, особенно суставов нижних конечностей; наличие белков острой фазы воспаления (повышение АЛТ, АСТ, общего белка, серомукоида, увеличение тимоловой пробы и т. д.); наличие антигена HLA-B-27; рентгенологические признаки поражения крестцово-подвздошных суставов (двусторонний сакроилеит) [8, 19].
Лечение
Лечение ПА должно быть направлено на решение следующих задач: уменьшение боли и воспаления, снижение частоты обострений и поражения новых суставов, улучшение качества жизни, замедление прогрессирования патологического процесса и предотвращение инвалидности. Таким образом, основываясь на патоморфологических изменениях в суставах при ПА и собственном опыте, лечение ПА должно быть длительным, комплексным, включающим наряду с противовоспалительной терапией, сосудистые средства, улучшающие микроциркуляцию, миорелаксанты, хондропротекторы; средства для лечения остеопороза; физиотерапевтические методы и реабилитационные мероприятия.
НПВП сходны по фармакологическим свойствам, биологической активности и механизмам действия, которые в первую очередь связаны с блокадой синтеза циклооксигеназы — ключевого бифункционального фермента, участвующего в регуляции синтеза простогландинов. Таким образом, они оказывают двойной эффект — устраняют боль и ослабляют воспалительный процесс. Без них трудно представить себе лечение ПА.
Желательно, чтобы базисный препарат при лечении ПА, которым являются НПВП, соответствовал нескольким критериям: препарат должен давать клиническое и лабораторное улучшение, которое должно держаться некоторое время после его отмены, должен тормозить костную и хрящевую деструкцию и обладать меньшими побочными эффектами. Поэтому на современном этапе в медицине появилась новая серия препаратов: нимесулид, целекоксиб, лорноксикам, мелоксикам, инфликсимаб.
Нимесулид вошел в клиническую практику несколько лет назад одновременно в нескольких странах и продолжает регистрироваться в других. Нимесулид был первым продаваемым препаратом с преимущественным ингибиторным эффектом на циклооксигеназу второго типа (ЦОГ-2) в сравнении с ЦОГ-1, селективность воздействия которого впервые была показана в 1995 г. несколькими исследовательскими группами с повторным подтверждением этого эффекта в более позднее время. В настоящее время под разными торговыми названиями он зарегистрирован и продается в 50 странах в различных формах выпуска. Несомненный успех препарата связывают не только с его противовоспалительным, анальгетическим и антипиретическим действием, но и с некоторыми уникальными фармакологическими и клиническими свойствами. Нимесулиду свойственно сравнительно быстрое начало анальгетического эффекта, низкая токсичность по отношению к желудочно-кишечному тракту, почкам, хорошая переносимость при применении больными с респираторными проблемами, вызванными приемом других НПВС. Основные фармакологические и патофизиологические свойства нимесулида связаны с селективностью воздействия на ЦОГ-2, а также со снижением высвобождения и уменьшением биологического действия медиаторов воспаления (цитокинов, гистамина, ферментов, деградирующих структуру хряща, супероксид-анион радикала), продуцируемых различными клетками.
Нимесулид, целекоксиб, мелоксикам являются прямыми потомками НПВП, но только по одной линии: направленно действуют на ЦОГ-2, но не затрагивают ЦОГ-1. ЦОГ-1 конституциональный фермент, т. е. постоянно в норме функционирующий в организме, главным образом, влияет на продукцию простогландинов, которые защищают и регулируют нормальные клеточные процессы в ЖКТ и тромбоцитах. В результате, сохраняя лечебное действие, эти препараты не оказывают вредных эффектов на многие органы, в том числе и на желудок. Данные препараты снижают риск и частоту тяжелых поражений желудка — гастритов, язв и кровотечений. Особенно важно применение этих препаратов у больных пожилого и старческого возраста.
Инфликсимаб — относится к принципиально новой группе так называемых биологически активных препаратов иммуномодуляторов. Механизм их действия связан с антагонизмом одного из центральных медиаторов воспаления — ФНО-a. Препарат представляет собой химерные мышино-человеческие IgG1 моноклональные антитела, состоящие из высокоаффинных нейтрализующих мышиных моноклональных антител к ФНО-a и фрагмента молекулы IgGlk человека. Образует устойчивый комплекс как с растворимой, так и с мембран-ассоциированной формами человеческого ФНО-a, снижая его функциональную активность. Понижает концентрацию (связывает и ингибирует синтез) интерлейкина-1 (ИЛ-1); интерлейкина-6, интерлейкина-8 и других индукторов воспаления и тканевой деструкции. Инфликсимаб элиминируется из организма в течение 6 мес. Основными критериями выбора инфликсимаба для проведения терапии у конкретного больного являются: тяжелое течение псориаза, резистентного к обычной терапии, площадь поражения кожного покрова более 50%, продолжительность заболевания не менее 6 месяцев, тяжелый олиго- или полиартрит [13, 19, 20].
Возможно назначение комбинированного препарата диклофенака натрия (50 мг) и мизопростола (200 мкг). При этом мизопростол предупреждает негативное воздействие диклофенака на слизистую оболочку и развитие НПВП-гастропатии.
Хондропротекторы. Одним из патологических проявлений ПА является разрушение суставного хряща. Хрящ, подобно другим тканям, ремодулируется в течение роста и развития, иными словами, в нем происходят процессы синтеза и деградации. Напомним, суставной хрящ состоит из двух основных компонентов: межклеточного вещества (матрикса), составляющего 98% объема хрящевой ткани, и клеток: хондроцитов и хондроблатов (2%). Для целостности хряща в течение всей жизни необходимо, чтобы постоянный синтез гликозоаминогликанов, коллагенов и гиалуроновой кислоты был равен теряемому их количеству в результате естественного обмена. ИЛ-1 угнетает катаболизм матрикса [1]. Постоянный синтез гликозоаминогликанов и коллагена зависит от наличия таких веществ, но при очень малых количествах ИЛ-1 их активность угнетается. Воздействовать на хрящ можно на разных стадиях его поражения: первичная профилактика, скрининг асимптомной стадии и профилактическое лечение (например, при остеопорозе) или лечение уже развившейся болезни. Эффективность ряда препаратов из хондропротекторов уже доказана — это хондроитин сульфат, гликозамин сульфат, диацереин, натрия гиалуронат (содержит высокомолекулярную гиалуроновую кислоту), гиалуроновая кислота, вводимая внутрисуставно, и т. д. Следует обратить внимание, что в основном эти препараты являются биологически активными добавками. Отличительной особенностью данной группы препаратов является время наступления эффекта, обычно спустя 2–8 недель от начала лечения, и сохранение эффекта в течение 2–3 месяцев после прекращения терапии [1].
Лечение остеопороза. Для ПА характерно наличие остепороза метафизов. Количество потери костной массы увеличивается с возрастом больного и чаще встречается у лиц женского пола. Рентгенологические методы являются наиболее доступными и широко используются в клинической практике при исследовании костей. Однако при рентгенографии можно обнаружить наличие остеопении только при потере более 30% костной массы, поэтому этим методом чаще всего выявляются поздние признаки остеопороза. Современный метод измерения плотности костной ткани — денситометрия — основан на измерении минерального компонента костной ткани — кальция. Это наиболее чувствительный метод для выявления остеопороза и оценки степени его тяжести. Денситометрия необходима для подтверждения диагноза остеопороза, оценки риска переломов, а также контроля адекватности лечения. При выборе метода лечения остепороза должна быть твердая уверенность в его эффективности в плане предотвращения переломов и их последствий. Ожидаемый результат должен значительно перекрывать потенциальную опасность терапии, ассоциирующуюся с возможными побочными эффектами.
Физиотерапевтические методы и реабилитационные мероприятия. Немаловажным условием успеха лечения больных с ПА является также физиотерапия и комплексные реабилитационные мероприятия. Широко применяемые физиотерапевтические методы лечения ПА уменьшают болевой синдром, мышечный спазм, воспалительные процессы, улучшают микроциркуляцию и трофику, благоприятно воздействуют на метаболические процессы в тканях сустава.
Используют ультрафиолетовое облучение, электрическое поле УВЧ, переменные магнитные поля низкой частоты, электрофорез Анальгина, Новокаина, Тримекаина, Димексида на область пораженного сустава. В период стихания обострения, а также в начальной стадии заболевания, когда явления синовиита слабо выражены или отсутствуют, показаны воздействия электромагнитными полями высоких и сверхвысоких частот (индуктотермия, дециметровая и сантиметровая волновая терапия), импульсные токи низкой частоты — синусоидальные модулированные и диадинамические, магнитотерапия, лазерное воздействие, фонофорез гидрокортизона. Для стимуляции трофики суставного хряща проводят электрофорез лития, кальция, серы, цинка, Гумизоля.
Из различных физиотерапевтических методов хорошо зарекомендовал себя лекарственный электрофорез, сочетающий терапевтическое воздействие постоянного электрического тока и медикаментозного средства, вводимого с его помощью.
При ПА с болевым синдромом без клиники синовиита, пролиферативных явлениях, вазотрофических расстройствах, контрактурах показаны тепловые процедуры, включая аппликации парафина, озокерита, иловой, торфяной грязи. В стадии ремиссии эффективны морские, радоновые, сульфидные, йодобромные, бишофитные ванны. Не следует забывать о благоприятном воздействии на мышечно-суставную ткань лечебного массажа, который уменьшает мышечный спазм, повышает тонус ослабленных мышц, стимулирует трофику пораженных суставов и улучшает функциональные способности больного. Массаж, проводящийся вне обострения ПА, должен быть щадящим по отношению к пораженным суставам; необходимо избегать механического раздражения суставной капсулы; особое внимание следует обращать на работу с прилегающими к суставу мышцами.
По вопросам литературы обращайтесь в редакцию.
Ю. А. Галлямова, доктор медицинских наук, доцент
РМАПО, Москва
Сакроилеит – это крайне коварное и опасное заболевание, для которого характерно воспаление крестцово-подвздошного сустава. Патология поражает молодых людей трудоспособного возраста. Спустя 10-15 лет у 70% из них происходят тяжелые необратимые изменения в суставе. Это ведет к существенному снижению качества жизни и потере трудоспособности.
Из-за похожих клинических симптомов сакроилеит нередко путают с дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника (остеохондрозом, спондилоартрозом, спондилезом и др.). У большинства больных выявляют рентгенологические признаки этих болезней. Большинство врачей на этом останавливается, выставляет диагноз и отправляет пациента лечиться. Но… сакроилеит очень часто развивается вместе с другими заболеваниями позвоночника. Он может иметь разные причины возникновения и говорить о наличии других, более серьезных системных заболеваний.
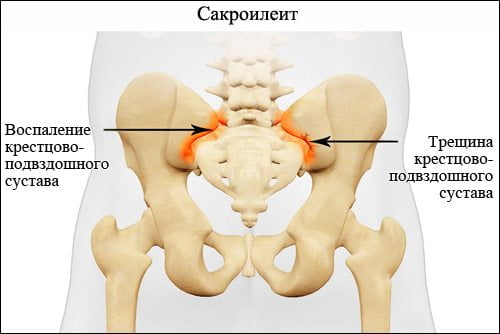
В международной классификации болезней (МКБ-10) сакроилеиту присвоен код М46.1. Патологию относят к воспалительным спондилопатиям – заболеваниям позвоночника, которые сопровождаются прогрессирующим нарушением функций его суставов и выраженным болевым синдромом. Сакроилеит вынесен в другие рубрики, как симптом некоторых заболеваний костно-мышечной системы и соединительной ткани. В качестве примера можно привести поражение крестцово-подвздошного сустава при остеомиелитах (М86.15, М86.25) или анкилозирующем спондилите (М45.8).
В своем развитии сакроилеит проходит несколько последовательных стадий. Изменения на рентгене появляются лишь на последних из них, когда лечить патологию оказывается крайне тяжело. Сакроилеит может развиваться на фоне многих заболеваний, из-за чего его сложно диагностировать и классифицировать.
Разберемся с причинами и классификацией болезни.
Классификация и описание видов сакроилеита
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Воспаление крестцово-подвздошного сустава может быть самостоятельной болезнью или возникать вторично на фоне аутоиммунных или инфекционных заболеваний. Сакроилеит может иметь одностороннюю или двустороннюю локализацию, острое, подострое или хроническое течение.
| По локализации | Односторонний – воспалительный процесс затрагивает лишь правое или левое крестцово-подвздошное сочленение |
| Двусторонний – патологические изменения распространяются на оба сустава. Чаще всего болезнь возникает при анкилозирующем спондилоартрите и бруцеллезе | |
| По распространенности и активности воспалительного процесса | Синовит – наиболее легкая форма сакроилеита. Характеризуется изолированным воспалением синовиальной оболочки, выстилающей полость крестцово-подвздошного сустава. Чаще всего имеет реактивную природу. Если в суставной полости скапливается гнойный экссудат, заболевание протекает остро и крайне тяжело |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором в патологический процесс вовлекаются практически все структуры сустава. Также поражаются расположенные рядом кости, мышцы, связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний костно-мышечной системы | |
| Панартрит (флегмона) – острое гнойное воспаление сустава со всеми его оболочками, связками и сухожилиями. Воспалительный процесс также затрагивает прилежащие мягкие ткани и кости. В форме панартрита обычно протекает сакроилеит, вызванный острым гематогенным остеомиелитом | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается вследствие проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно развивается на фоне остеомиелита и имеет острое течение |
| Специфический инфекционный – вызывается специфическими возбудителями — это микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относят туберкулезный, сифилитический, бруцеллезный и т. д. В большинстве случаев имеет хроническое медленно прогрессирующее течение, хотя может возникать и остро | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций. При этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь протекает остро или подостро и проходит спустя 4-6 месяцев | |
| Ревматический – развивается на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое медленно прогрессирующее, но тяжелое течение. Часто приводит к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование патологии и добиться ремиссии | |
| Неинфекционный – возникает первично и этиологически не связан с другими заболеваниями. Причиной выступают травмы, тяжелые физические нагрузки, активные занятия спортом или сидячий образ жизни. Сакроилеит неинфекционной природы развивается у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздошные суставы или вследствие их травматизации во время родов | |
| По течению | Острый гнойный – имеет внезапное начало, стремительное развитие и бурное течение. Возникает на фоне остеомиелита или после тяжелых травм. Очень опасен, поскольку может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения. Больному требуется хирургическое вмешательство |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется достаточно сильными болями и трудностями при ходьбе. Не сопровождается скоплением гноя в суставной полости. Обычно хорошо реагирует на лечение и полностью излечивается в течение 6 месяцев | |
| Хронический – имеет длительное течение и поначалу очень скудную симптоматику. Со временем боли в копчике и пояснице появляются все чаще и доставляют больному все больше дискомфорта. Хронический сакроилеит обычно развивается у людей с аутоиммунными нарушениями или длительнотекущими инфекционными заболеваниями |
Одно- и двухсторонний
В большинстве случаев воспаление крестцово-подвздошного сустава имеет односторонний характер. При локализации патологического процесса справа речь идет о правостороннем, слева – левостороннем сакроилеите.
2-х сторонний сакроилеит – что это такое и чем он опасен? Для заболевания характерно одновременное вовлечение в воспалительный процесс сразу обоих крестцово-подвздошных суставов. Данная патология нередко является признаком болезни Бехтерева, которая имеет тяжелое течение и приводит к ранней инвалидизации.
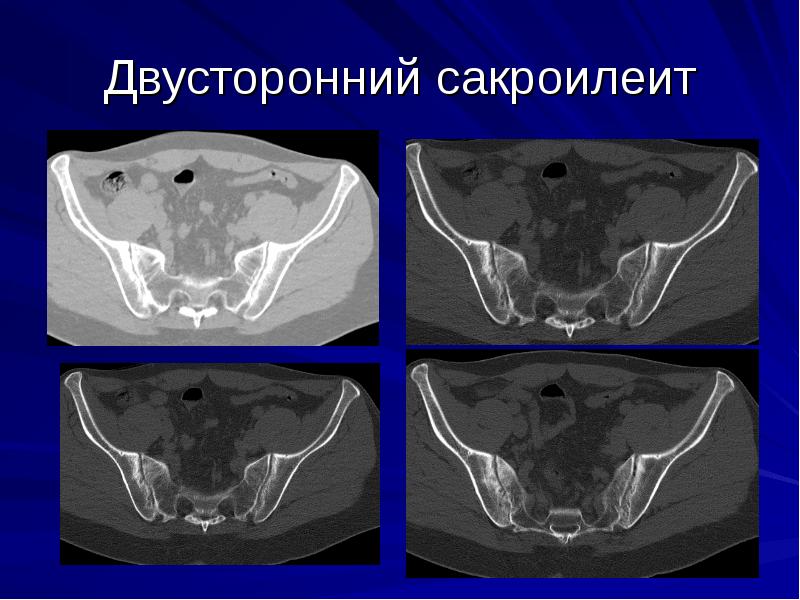
Степени активности двустороннего сакроилеита:
- 1 степень – минимальная. Человека беспокоят умеренные боли в пояснице и легкая скованность по утрам. При сопутствующем поражении межпозвоночных суставов возможны трудности при сгибании и разгибании поясницы.
- 2 степень – умеренная. Больной жалуется на постоянные ноющие боли в пояснично-крестцовой области. Скованность и неприятные ощущения сохраняются в течение дня. Болезнь мешает человеку вести привычный образ жизни.
- 3 степень – выраженная. Больного мучают сильные боли и выраженное ограничение подвижности в спине. В области крестцово-подвздошных суставов у него образуются анкилозы – полные сращения костей между собой. В патологический процесс вовлекается позвоночник и другие суставы.
На ранней стадии болезни рентгенологические признаки либо отсутствуют, либо практически незаметны. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов появляются лишь на 2 и 3 степени сакроилеита. Диагностировать болезнь в самом ее начале можно с помощью МРТ. Большинство пациентов с сакроилеитом обращается к врачу лишь на 2 стадии болезни, когда боли начинают вызывать дискомфорт.
Инфекционный неспецифический
Чаще всего развивается вследствие занесения инфекции с током крови при остром гематогенном остеомиелите. Патогенные микроорганизмы также могут проникать в сустав из близрасположенных очагов инфекции. Причиной патологии бывают проникающие ранения и перенесенные хирургические вмешательства.
Характерные симптомы острого гнойного сакроилеита:
В общем анализе крови у больного выявляют повышение СОЭ и лейкоцитоз. Поначалу на рентгенограммах нет видимых изменений, позже становится заметным расширение суставной щели, вызванное скоплением гноя в синовиальной полости сустава. В дальнейшем инфекция распространяется на близрасположенные органы и ткани. Больному с гнойным сакроилеитом требуется немедленное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
- локальная боль, припухлость и покраснение кожи в месте проекции подвздошно-крестцового соединения;
- болезненные ощущения в области ягодицы, крестца, задней поверхности бедра, которые усиливаются при движениях;
- сколиоз с искривлением в здоровую сторону, трудности и чувство скованности в пояснице, вызванные рефлекторным сокращением мышц;
- постоянное повышение температуры тела до 39-40 градусов, признаки воспалительного процесса в общем анализе крови.
Рентгенологические признаки туберкулезного сакроилеита появляются по мере разрушения костей, формирующих подвздошно-крестцовый сустав. Поначалу на подвздошной кости или крестце появляются очаги деструкции с секвестрами. Со временем патологический процесс распространяется на весь сустав. Его контуры становятся размытыми, из-за чего наблюдается частичное или даже полное исчезновение суставной щели.
Сифилитический
В редких случаях сакроилеит может развиваться при вторичном сифилисе. Он протекает в виде артралгий – болей в суставах, быстро исчезающих после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава возникает при третичном сифилисе. Такой сакроилеит обычно протекает в виде синовита или остеоартрита.
В костных или хрящевых структурах сустава могут образовываться сифилитические гуммы — плотные образования округлой формы. Рентгенологическое исследование информативно лишь при значительных деструктивных изменениях в костях подвздошно-крестцового сустава.
Бруцеллезный
У больных с бруцеллезом сакроилеит развивается довольно часто. Подвздошно-крестцовый сустав поражается у 42% пациентов с артралгиями. Для заболевания характерны периодические боли летучего характера. В один день может болеть плечо, во второй – колено, в третий – поясница. Вместе с этим у больного появляются признаки поражения других органов: сердца, легких, печени, органов мочеполовой системы.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Гораздо реже у пациентов развивается сакроилеит в форме артрита, периартрита, синовита или остеоартрита. В патологический процесс может вовлекаться как один, так и сразу оба сустава. Диагностировать бруцеллезный сакроилеит с помощью рентгенограмм невозможно из-за отсутствия специфических признаков патологии.
Псориатический
Псориатический сакроилеит выявляют у 50-60% больных с псориазом. Патология имеет четкую рентгенологическую картину и не вызывает трудностей при диагностике. Болезнь протекает бессимптомно и не доставляет человеку никакого дискомфорта. Лишь у 5% людей возникает клинико-рентгенологическая картина, напоминающая таковую при болезни Бехтерева.
Более 70% пациентов с псориазом страдают от артритов разной локализации. Они имеют ярко выраженное клиническое течение и приводят к нарушению нормального функционирования суставов. Чаще всего у больных встречается олигоартрит. Страдать могут голеностопные, коленные, тазобедренные или другие крупные суставы.
У 5-10% людей развивается полиартрит мелких межфаланговых суставов кисти. По клиническому течению заболевание напоминает ревматоидный артрит.
Энтеропатический
Воспаление подвздошно-крестцового сустава развивается примерно у 50% пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит возникает у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев патология имеет бессимптомное течение.
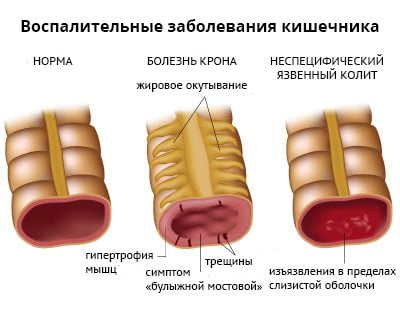
Выраженность воспалительного процесса и дегенеративных изменений в суставе никак не зависит от тяжести кишечной патологии. А специфическое лечение язвенного колита и болезни Крона не влияет на течение сакроилеита.
В 10% случаев энтеропатический сакроилеит является ранним симптомом болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при кишечной патологии не отличается от такового при идиопатической (неуточненной) природе заболевания.
Сакроитеит при синдроме Рейтера
Синдромом Рейтера называют сочетанное поражение органов мочеполовой системы, суставов и глаз. Болезнь развивается вследствие хламидийной инфекции. Реже возбудителями выступают микоплазмы и уреаплазмы. Также заболевание может развиваться после перенесенных кишечных инфекций (энтероколит, шигеллез, сальмонеллез).
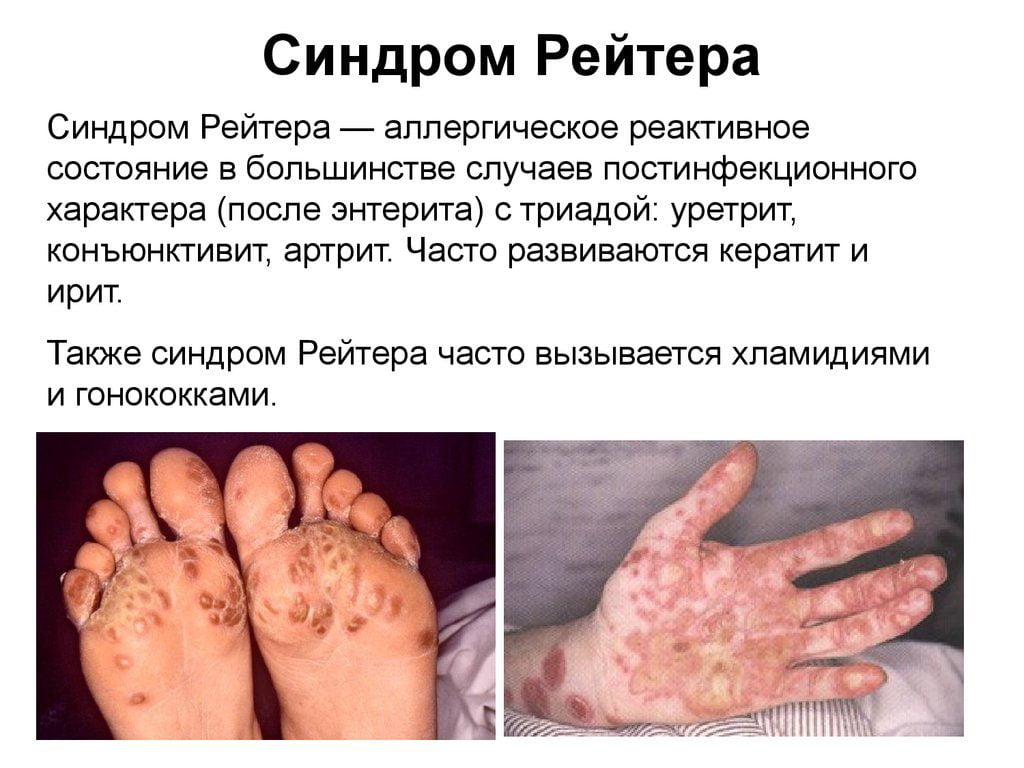
Классические признаки синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- молодой возраст заболевших;
- признаки воспаления органов мочеполового тракта;
- воспалительное поражение глаз (иридоциклит, конъюнктивит);
- наличие у больного суставного синдрома (моно-, олиго- или полиартрит).
Сакроилеит выявляют у 30-50% больных с синдромом Рейтера. Воспаление обычно имеет реактивную природу и одностороннюю локализацию. Вместе с этим у больных могут поражаться воспалением другие суставы, развиваться подошвенный фасциит, подпяточный бурсит, периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов всегда имеет двустороннюю локализацию. На начальных стадиях протекает практически бессимптомно. Острые боли и нарушение подвижности позвоночника возникают в более позднем периоде из-за постепенного разрушения суставов.
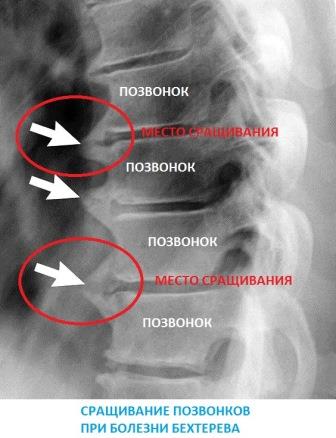
Анкилозирующий сакроилеит — один из симптомов болезни Бехтерева. У многих больных поражаются межпозвоночные и периферические суставы. Типично и развитие иридоциклита или ирита – воспаления радужной оболочки глазного яблока.
Роль КТ и МРТ в диагностике
Рентгенологические признаки появляются на поздних стадиях сакроилеита, причем далеко не при всех его видах. Рентген-диагностика не позволяет вовремя выявить болезнь и своевременно начать лечение. Однако диагностировать заболевание на начальных этапах развития можно с помощью других, более современных методов исследования. Ранние признаки сакроилеита лучше всего видны на МРТ.
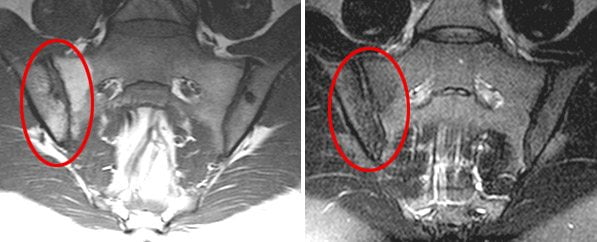
Магнитно-резонансная томография (МРТ) наиболее информативна в диагностике сакроилеита на самых ранних стадиях. Она позволяет выявить первые признаки воспалительного процесса в суставе – жидкость в суставной полости и субхондральный отек костного мозга. Эти изменения не визуализуются на компьютерных томограммах (КТ).
Компьютерная томография более информативна на поздних стадиях сакроилеита. КТ выявляет костные дефекты, трещины, склеротические изменения, сужение или расширение суставной щели. Но компьютерная томография практически бесполезна в ранней диагностике сакроилеита.
Как лечить: этиологический подход
Наиболее важным шагом в борьбе с сакроилеитом является выявление его причины. Для этого человеку необходимо пройти полноценное обследование и сдать ряд анализов. После этого пациенту назначают этиологическое лечение. Больным с туберкулезом показана схема противотуберкулезной терапии, людям с инфекционными заболеваниями проводят антибиотикотерапию. При аутоиммунной патологии используют стероидные гормоны.
Тактика лечения и прогноз при заболевании зависят от его причины, активности воспаления и степени вовлеченности в патологический процесс суставных структур. При наличии симптомов острого гнойного сакроилеита больному показано немедленное хирургическое вмешательство. Во всех остальных случаях болезнь лечат консервативно. Вопрос о целесообразности операции встает на поздних стадиях, когда заболевание уже не поддается консервативной терапии.
Какой врач лечит сакроилеит? Диагностикой и лечением патологии занимаются ортопеды, травматологи и ревматологи. При необходимости больному может потребоваться помощь фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
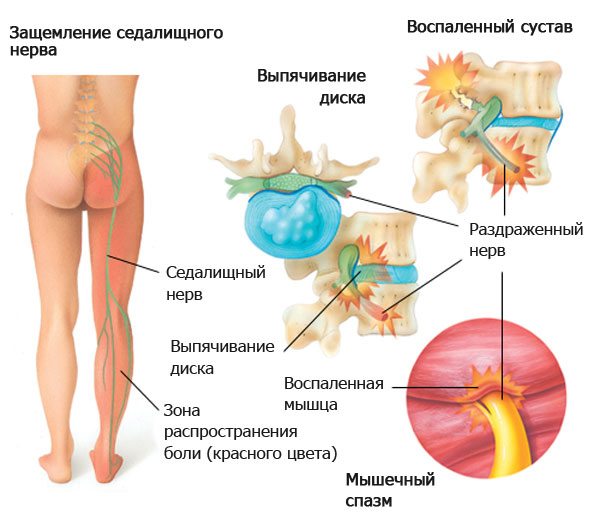
Для купирования болевого синдрома при сакроилеите используют препараты из группы НПВС в виде мазей, гелей или таблеток. При сильных болях нестероидные противовоспалительные препараты вводят внутримышечно. В случае защемления и воспаления седалищного нерва больному выполняют лекарственные блокады. С этой целью ему вводят кортикостероиды и ненаркотические анальгетики в точку, максимально близкую к месту прохождения нерва.
После затихания острого воспалительного процесса человеку необходимо пройти курс реабилитации. В этом периоде очень полезны массаж, плавание и лечебная гимнастика (ЛФК). Специальные упражнения помогают вернуть нормальную подвижность позвоночника и избавиться от чувства скованности в пояснице. Пользоваться народными средствами при сакроилеите можно с разрешения лечащего врача.
Читайте также:


