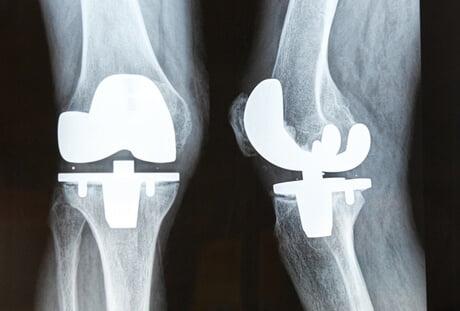
Результат операции замена сустава

Операция по замене коленного сустава является одним из вариантов лечения коленного сустава, поврежденного остеоартритом. Остеоартроз развивается вследствие разрушения суставного хряща и подлежащей кости.
Врач может порекомендовать хирургическое вмешательство, если другие методы лечения, такие как медикаментозное лечение и физиотерапия, для облегчения боли и скованности.
Во время процедуры хирург удалит поврежденный хрящ и кость перед имплантацией искусственного сустава, содержащего металл, пластик и другие синтетические материалы.
По данным академии хирургов-ортопедов (AAOS), более 90 процентов людей, которым требуется полная замена коленного сустава, будут испытывать меньшую боль после операции и иметь большую способность перемещаться и выполнять ежедневные задачи.
Как с любой хирургической процедурой, операция замены колена несет риски. Эти риски варьируются от инфекции и боли до тромбов.
Тем не менее, AAOS отмечают, что ежегодно проводится более 600 000 процедур, и менее 2 процентов приводят к серьезным осложнениям.
Риски при операции по замене коленного сустава
Операция по замене коленного сустава сопряжена с множеством различных рисков. Некоторые являются результатом операции, а другие — реакцией организма на операцию.
Мы обсудим возможные риски более подробно ниже:

Если у человека сильная боль в колене из-за остеоартрита, врач может порекомендовать операцию на колене.
Людям, которым проводится операция по замене коленного сустава, требуется анестезия, чтобы они не чувствовали боли во время операции.
Если человек выбирает общий наркоз, он будет без сознания и не проснется, пока операция не закончится.
В качестве альтернативы местная анестезия только ошеломляет ногу или нижнюю часть тела, и человек остается бодрым во время операции. Они могут получать успокоительные средства, чтобы помочь им расслабиться и легким сном.
- головная боль
- тошнота
- сонливость
- боль в горле , из — за использования дыхательной трубки во время операции
- в редких случаях сердечный приступ или инсульт
Люди чаще испытывают осложнения от общей анестезии, если у них уже есть другое серьезное состояние здоровья, такое как болезнь сердца или проблемы с легкими.
Местная анестезия вызывает меньше серьезных побочных эффектов, чем общая анестезия. Кроме того, реже, чем при общей анестезии, люди чувствуют сонливость после операции, и риск потери крови, сгустков, инфаркта или инсульта ниже.
- головные боли
- проблемы с мочеиспусканием
- аллергические реакции
- в редких случаях повреждение нерва иглой, которая доставляет анестезию в организм
Любое отверстие в коже может позволить бактериям проникнуть, что потенциально может привести к инфекции. Хирург примет меры предосторожности, чтобы минимизировать этот риск во время операции.
- покраснение
- припухлость
- тепло
- выписка из операционного поля
- лихорадка и озноб
Если возникает инфекция, врач назначит антибиотики для ее лечения.
Кровотечение во время и после операции в норме. В редких случаях человек может потерять слишком много крови во время процедуры и нуждается в переливании крови.
Иногда после операции кровь может скапливаться под кожей и вызывать отек. Если это произойдет, может потребоваться другая процедура для высвобождения крови.
Сгустки крови являются одним из наиболее значительных рисков операции по замене коленного сустава. Если операция повреждает кровеносный сосуд или человек не двигается в течение нескольких дней после процедуры, кровоток может замедлиться и может образоваться сгусток крови.
Сгусток крови в одной из глубоких вен на ногах называется тромбозом глубоких вен (ТГВ). Если сгусток вырвется на свободу, он может попасть в легкие и заблокировать поток крови. Эта блокировка называется легочной эмболией, и она может быть опасной для жизни.
Перемещение ног и ношение компрессионных устройств после операции может помочь предотвратить образование сгустков.
Боль и отек являются общими после операции, но тяжесть этих симптомов будет варьироваться от человека к человеку.
Врачи обычно назначают обезболивающие, чтобы помочь справиться с любым дискомфортом после операции. Этот рецепт, как правило, действителен только в течение короткого периода, но, если боль продолжается в течение нескольких месяцев после операции, врач может назначить другие виды лечения.
После операции могут быть припухлости в колене, лодыжке и стопе. Обледенение области и выполнение легких упражнений могут помочь уменьшить опухоль.
Некоторым людям трудно дышать прямо после операции, особенно если у них общий наркоз.
Если в легкие поступает недостаточно воздуха, в них может накапливаться слизь, что может привести к воспалению легких.
Медицинский работник поможет человеку сделать глубокий вдох, чтобы снова заставить работать легкие.
В редких случаях хирург может случайно перерезать нерв или кровеносный сосуд, который проходит близко к колену.
Если это произойдет, вторая хирургическая процедура может потребоваться для устранения повреждения. Порез нерва может привести к потере чувствительности или движения в пораженной области, и это иногда может быть постоянным.
Иногда люди могут иметь аллергическую реакцию на металлические компоненты в имплантатах коленного сустава. У некоторых людей с аллергией на металлы части имплантата вызывают реакцию, которая вызывает ряд симптомов, включая отек, сыпь и волдыри.
В редких случаях аллергические реакции могут вызывать такие симптомы во всем теле, как слабость, диарея, головные боли и потеря функции в области имплантата.
Лица, у которых в прошлом были кожные реакции на металлические украшения, должны проконсультироваться со своим врачом, необходим ли тест на аллергию на металлы перед операцией.
Технология замены суставов значительно улучшилась за эти годы, но она не идеальна.
Новое соединение может ослабить, износиться или потерять свою устойчивость.
Если сустав сломается, человек, вероятно, будет испытывать постоянную боль и скованность после операции. Им может понадобиться другая процедура, чтобы заменить его.
Снижение рисков
Лучший способ обеспечить положительный результат — следовать указаниям хирурга. Человек должен также удостовериться, что он задал любые вопросы, касающиеся ухода за его новым коленом.

Хотя отдых важен, человек должен начать ходить, как только доктор посоветует, чтобы обеспечить хорошее кровообращение.
Следующие советы должны помочь предотвратить или уменьшить общие осложнения при замене коленного сустава:
Успокойтесь: врачи часто рекомендуют людям начать использовать новое колено как можно скорее после операции. Однако важно не переусердствовать. Это может занять от 3 до 6 недель, прежде чем человек сможет вернуться к некоторым своим обычным занятиям, включая подъем по лестнице и вождение.
Упражнение: важно встать с постели и передвигаться. Выполнение упражнений, рекомендованных доктором, поможет человеку восстановить движение в колене. Сохранение активности также снизит риск образования тромбов.
Использование льда: обертывание пакета со льдом в мягкую ткань и удерживание его на колене может уменьшить отек и уменьшить боль в первые несколько дней после операции. Опора колена на пару подушек также может помочь при отеках.
Облегчение боли: хирург назначит лечение, чтобы облегчить боль после операции. Борьба с болью может помочь человеку оставаться активным, что ускорит выздоровление.
Компрессионные устройства: врач обычно рекомендует носить компрессионные чулки или сапожное устройство, которое постоянно оказывает давление на ногу. Эти устройства предотвращают скопление крови в ногах и образование тромба.
Очистите рану: хирург даст инструкции о том, как ухаживать за раной. Содержание в чистоте области может помочь предотвратить инфекцию.
Другие методы

Прежде чем выбрать операцию по замене коленного сустава, люди, возможно, пожелают рассмотреть другие неинвазивные методы лечения, которые могут облегчить боль и ригидность при остеоартрите.
Для некоторых людей использование палки или ходунка может быть лучшим вариантом, чем операция.
- специальные устройства, такие как ортопедическая обувь, трость или ходунки
- физические упражнения и физическая терапия
- обезболивающие, такие как ацетаминофен (Tylenol) или нестероидные противовоспалительные препараты, которые включают ибупрофен (Motrin), напроксен (Naprosyn) и целекоксиб (Celebrex)
- инъекции стероидов или гиалуроновой кислоты в колено
- снижение веса при необходимости
Поддержание здорового веса и регулярные физические упражнения могут помочь предотвратить развитие остеоартрита.
Задайте вопросы Вашему врачу
Чтобы обеспечить наилучший результат операции и снизить риск осложнений, люди должны узнать как можно больше информации до операции.
- Какой результат я могу ожидать? Как мне поможет операция по замене коленного сустава?
- Есть ли у меня какие-либо варианты, кроме хирургии, чтобы облегчить боль и скованность?
- Что я могу сделать при подготовке к операции, чтобы повысить вероятность успеха?
- Каковы возможные риски операции по замене коленного сустава?
- Что я могу сделать, чтобы снизить риск осложнений?
- Каковы признаки того, что у меня осложнение?
- При каких обстоятельствах я должен вам позвонить?
Резюме
Операция по замене коленного сустава является относительно стандартной процедурой, которая улучшает мобильность и качество жизни для многих людей.
Меньше чем 2 из каждых 100 человек будут испытывать серьезные осложнения после операции по замене коленного сустава, и это обычно связано с существующим состоянием здоровья. Лучше всего обсудить все варианты лечения с врачом, прежде чем принимать решение об операции.
Ревизионное эндопротезирование — хирургическое вмешательство по удалению установленного эндопротеза коленного сустава и ставят на его место новый. Операцию делают из-за нестабильности импланта. Ревизионные вмешательства выполняют 8-10% пациентов после первичного.
Рентен после первичной операции. Имплант стоит корректно.
После установки онкологического эндопротеза в ревизионной операции нуждается около 30% пациентов. Органосохраняющее лечение опухолей чаще сопровождается осложнениями, чем обычная замена сустава.
Операция по ревизионной замене коленного сустава длится намного дольше, чем при обычной. Это повышает риск развития инфекционных, тромбоэмболических и других осложнений.
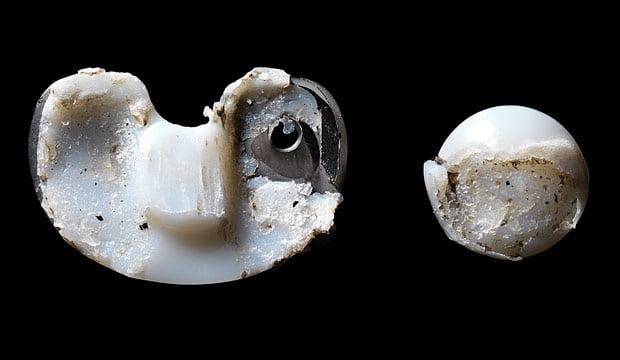
Извлеченный компонент эндопротеза по причине износа.
Цена повторной замены, то в случае асептической нестабильности она увеличивается на 25-100%, а при развитии перипротезной инфекции – в целых 3-4 раза. Цены на ревизионные эндопротезы также немного выше, чем на обычные.
В каких случаях нужна замена эндопротеза
Таблица 1. Наиболее частые осложнения, требующие замены эндопротеза.
| Осложнение | Причины развития | Суть и цель ревизионной операции |
| Перипротезная инфекция | Микробная контаминация раны в ходе операции или гематогенное занесение бактерий из очагов инфекции в организме. | Очистить рану от некротических масс, удалить компоненты эндопротеза, провести массивную антибиотикотерапию. Установить новый эндопротез через 3-6 месяцев после первого этапа лечения. |
| Асептическое расшатывание | Неправильный подбор и установка компонентов эндопротеза или развитие остеолиза. | Извлечение расшатавшегося импланта. Установка и надежная фиксация нового, ревизионного эндопротеза. Назначение препаратов, угнетающих остеолиз. |
| Перипротезный перелом | Установка большого протеза, инфекция, остеопороз, остеолизис. Спровоцировать перелом может падение или резкое движение. | Проведение металлоостеосинтеза, при необходимости – замена отдельных компонентов или всего протеза. |
| Несостоятельность мышц, связок, мягких тканей | Неудачный оперативный доступ к коленному суставу во время первичного эндопротезирования. | Проведение ревизионной операции с использование модифицированного доступа. |
| Повреждение компонентов эндопротеза | Травмы, падения, вывихи, неправильная установка импланта. | Замена поврежденных компонентов эндопротеза, их правильная пространственная ориентация. |
| Рецидив новообразования | Неполное удаление или высокая степень злокачественности опухоли. | Иссечение новообразования. Подбор и установка эндопротеза, который может полностью восстановить дефицит костной ткани. |
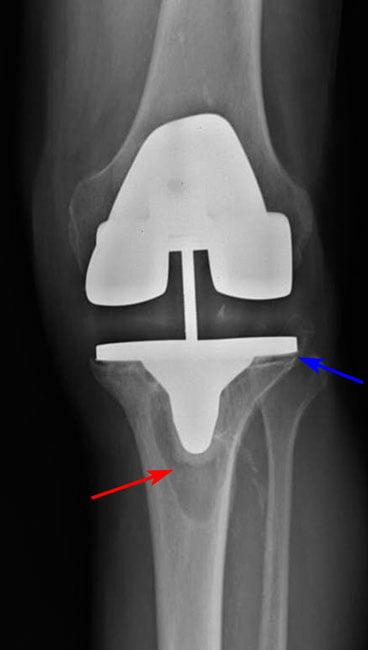
Рис 2. Остеолизис (красная стрелка) вокруг большеберцовой части приводит к ослаблению протеза (синяя стрелка).
Асептическое расшатывание
По данным разных авторов, осложнение является причиной 23-86% ревизионных хирургических вмешательств.
Асептическое расшатывание развивается вследствие остеолиза – невоспалительной резорбции костной ткани вблизи импланта. Причиной может быть системный остеопороз или сопряженное с возрастом нарушение метаболизма костей. Асептическая нестабильность возникает из-за неправильной имплантации компонентов эндопротеза.
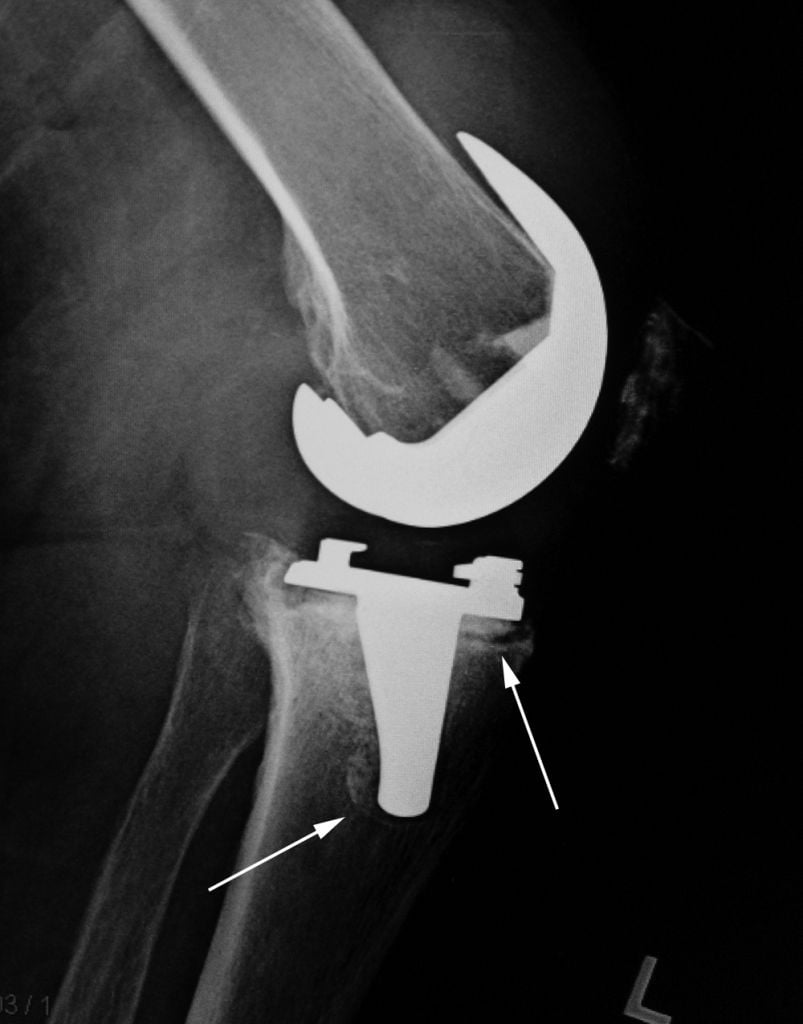
На снимке еле видны зоны прорежения костной ткани.
- выбор неподходящего протеза;
- неправильный подбор размера, типа и способа фиксации импланта;
- технические ошибки во время самого хирургического вмешательства;
- неадекватная пространственная ориентация эндопротеза.
Асептическая нестабильность бывает ранней и поздней. Первая развивается на протяжении 5 лет после операции и обычно говорит об ошибках врачей. Вторая возникает в более поздние сроки, чаще вследствие резорбции костной ткани. Существует ряд препаратов, приём которых помогает избежать остеолиза.

Инфекция — отторжение
Для патологии характерно воспаление костной ткани вблизи протеза с последующим развитием септической нестабильности сустава. Осложнение занимает 2-е место среди всех причин ревизионных операций.
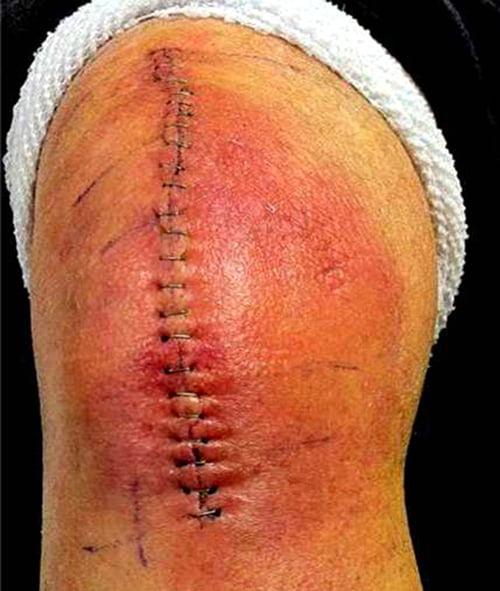
Красный и горячий шов это повод навестить врача.
Абсолютным показанием к повторной замене коленного сустава является только поздняя перипротезная инфекция, развивающаяся позднее 1 месяца после операции. Более ранние осложнения лечат консервативно или путем хирургического удаление некоторых компонентов протеза.
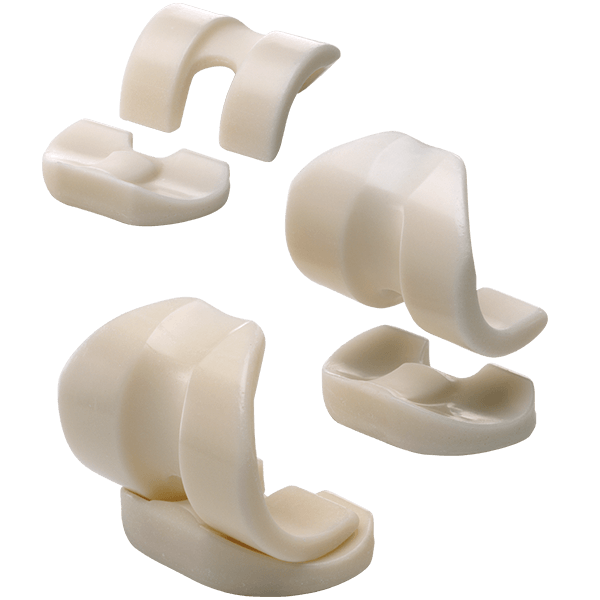
Повреждение импланта
Среди всех повреждений эндопротеза чаще всего встречается изнашивание тибиального полиэтиленовго вкладыша. Устранить проблему обычно удается открытым дебридментом. Суть операции заключается в артротомии, хирургической обработке суставной полости и замене вкладыша.
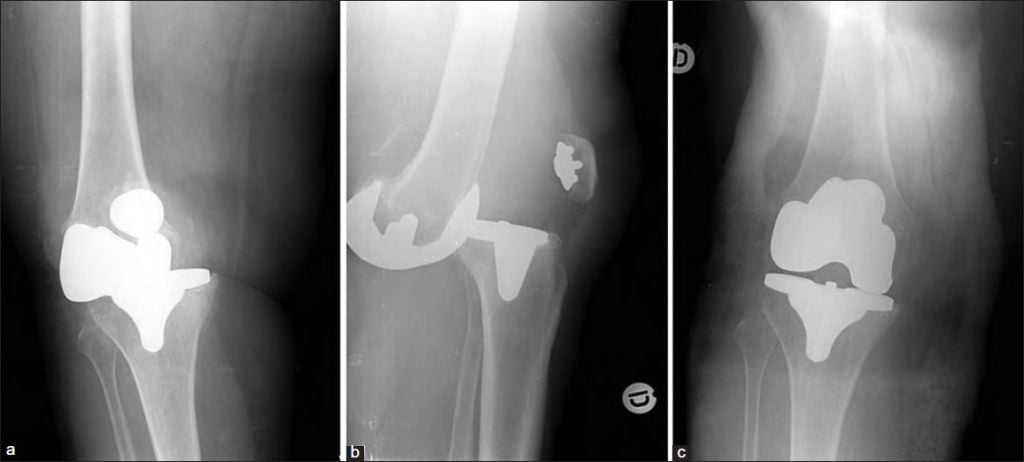
Результат травм или падений.
Ревизионное эндопротезирование необходимо делать в случае повторных вывихов, перелома одного или нескольких компонентов протеза.
Контрактуры или несостоятельность разгибательного аппарата
Показанием к ревизионной операции является нестабильность компонентов эндопротеза, возникшая из-за развития контрактур или несостоятельности разгибательного аппарата голени. Причиной может быть повреждение тканей в ходе операции или отсутствие реабилитации в восстановительном периоде.
Переломы костей вблизи импланта
Переломы костей редкое осложнение. Они возникают на фоне остеолиза или после установки онкологического эндопротеза. Повторная замена сустава при переломе является необходимой. Она должна быть выполнена в максимально краткие сроки.
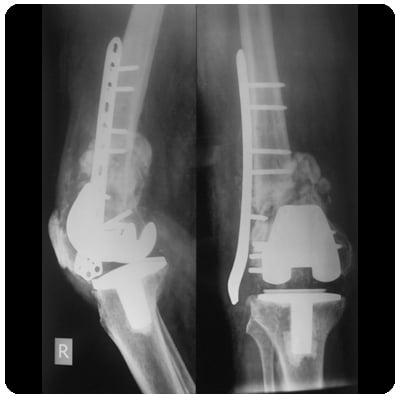
Конструкция после перелома.
Местный рецидив новообразования
Повторное хирургическое вмешательство требуется людям ранее перенесшим онкологическое эндопротезирование коленного сустава. Помимо обычных осложнений (асептическое или септическое расшатывание, переломы и т.д.) показанием к ревизионной операции может быть рецидив, то есть повторное развитие, опухоли.
Противопоказания к ревизионному эндопротезированию
Все противопоказания к повторной операции делятся на абсолютные и относительные. При наличии первых выполнять хирургическое вмешательство запрещено, поскольку это может привести к тяжелым осложнениям.
- неспособность пациента самостоятельно передвигаться;
- гемипарез на стороне планируемого хирургического вмешательства;
- острый или обострившийся тромбофлебит;
- тяжелые хронические заболевания сердечно-сосудистой системы;
- дыхательная недостаточность 3 ст.;
- наличие несанированных очагов хронической инфекции в организме;
- выраженная остеопения;
- серьезные психические или нейромышечные расстройства;
- отсутствие костномозгового канала бедренной кости.
Среди относительных противопоказаний нужно выделить печеночную недостаточность, тяжелые хронические декомпенсированные заболевания, гормональную остеопатию и ВИЧ-ассоциированные иммунодефицитные состояния.
Обследование перед операцией
Перед повторной заменой сустава пациент должен пройти обследование. Помимо общеклинических исследований ему назначают рентгенографию коленного сустава в 2-х проекциях, КТ, МРТ, денситометрию и УЗДГ вен нижних конечностей. Больному также делают развернутую коагулограмму и ЭхоКГ.
Сдача анализов, инструментальные методы исследования и консультации узких специалистов помогают оценить общее состояние пациента и тактику ревизионного эндопротезирования. Это дает возможность избежать непредвиденных осложнений и сделать хирургическое вмешательство успешным.
При выполнении ревизионного эндопротезирования большое значение имеет правильность подбора импланта. Поэтому в больнице, где выполняется хирургическое вмешательство, должна быть в наличии полная линейка эндопротезов.
Вмешательство при нестабильности без потери костной массы
В этом случае устанавливают как первичный, так и ревизионный эндопротез (окончательное решение врачи принимают после оценки состояния коллатеральных связок коленного сустава). Небольшие дефекты заполняют цементом, костной алло- или аутокрошкой.
Операция при выраженной потери костной массы
При выраженной потере губчатой и кортикальной костной массы нельзя использовать стандартные модели протезов. Причина этого – отсутствие нужной опоры для импланта. Поэтому в данной ситуации больному выполняют костную аллопластику и устанавливают специальный шарнирный эндопротез.

Операция при инфекционном сложении
Хирургическое вмешательство чаще всего выполняют в два этапа, интервал между которыми может составлять от 3 до 6 месяцев. На первом этапе хирурги удаляют эндопротез и некротические массы, обрабатывают рану антисептиками и устанавливают цементный спейсер с антибиотиками широкого спектра действия. Только после исчезновения признаков инфекции больному устанавливают новый эндопротез.
Реабилитация в послеоперационном периоде
В первые дни после операции больному проводят тщательную профилактику тромбоэмболических осложнений. С этой целью ему бинтуют ноги эластичными бинтами или чулками. Вместе с этим больному подбирают комплекс упражнений, позволяющий восстановить нормальную подвижность сустава. Отметим, что в первые дни медперсонал практически учит человека двигаться, ходить, подниматься по лестнице.
Первое время шов надежно прячется.
В более позднем восстановительном периоде пациенту нужна лечебная гимнастика, физиотерапия и некоторые другие реабилитационные мероприятия. Именно они помогают восстановить функциональную активность колена и вернуть больного к полноценной жизни. Отсутствие полноценной реабилитации повышает риск развития осложнений и нередко приводит к неудовлетворительным результатам ревизионного эндопротезирования.
Аннотация научной статьи по клинической медицине, автор научной работы — Неверов В. А., Курбанов С. Х., Серб С. К.
An experience and results with using endoprosthesis of the hip joint with Plus-Endoprosthetic prosthesis in 937 (1018 operations) patients were analyzed. The period of follow-up observations was 12 years. Distinctive characteristics of the endoprosthesis are described. Specific behavior of this construction in patients with diseases and damages of the hip joint are shown. Results and complications of the endoprosthesis operations are analyzed. In whole, excellent and good results were obtained in 99.42% of cases, satisfactory in 0.47%, unsatisfactory in 0.11%.
Похожие темы научных работ по клинической медицине , автор научной работы — Неверов В. А., Курбанов С. Х., Серб С. К.
LONG-TERM RESULTS OF ENDOPROSTHESIS OF THE HIP JOINT WITH PLUSENDOPROSTHETIC PROSTHESIS
An experience and results with using endoprosthesis of the hip joint with Plus-Endoprosthetic prosthesis in 937 (1018 operations) patients were analyzed. The period of follow-up observations was 12 years. Distinctive characteristics of the endoprosthesis are described. Specific behavior of this construction in patients with diseases and damages of the hip joint are shown. Results and complications of the endoprosthesis operations are analyzed. In whole, excellent and good results were obtained in 99.42% of cases, satisfactory in 0.47%, unsatisfactory in 0.11%.
В.А. Неверов, С.Х. Курбанов, С.К. Серб
ОТДАЛЁННЫЕ РЕЗУЛЬТАТЫ ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
Ключевые слова: эндопротезирование, тазобедренный сустав, особенности операции, осложнений.
Введение. Частота заболеваний и повреждений тазобедренного сустава, по прогнозам ВОЗ, будет расти с увеличением продолжительности жизни и общим старением населения. В 2000 г. во всем мире число лиц в возрасте 60 лет и старше составляло 590 млн человек, а к 2025 г. по прогнозам — превысит 1 млрд. Удельный вес заболеваний и повреждений тазобедренного сустава среди патологии опорно-двигательной системы возрастет на 80%. По данным отечественной и зарубежной литературы [4, 5], дегенеративно-дистрофические поражения тазобедренного сустава занимают первое место среди аналогичных заболеваний других суставов.
Поиск наиболее эффективного лечения патологии тазобедренного сустава занимал ортопедов давно и постепенно трансформировался в идею замены тазобедренного сустава на искусственную пару трения. Эндопротезирование, как метод лечения дегенеративно-дистрофических заболеваний и последствий травм суставов, получило широкое распространение. Метод позволяет за сравнительно короткий период восстановить функцию конечности, устранить болевой синдром, улучшить качество жизни и создать условия для социальной, а нередко и профессиональной деятельности [1, 3, 5].
Высокий реабилитационный эффект эндо-протезирования, длительное и успешное функционирование искусственного сустава в организме заставляют при наличии показаний пересмотреть возрастную границу этого вмешательства в сторону ее снижения. Ежегодно в мире выполняются до 1 200 000 тотальных замещений тазобедренного сустава. По статистике, в развитых странах на 1 тыс. человек населения приходится 1 эндопротезирование крупных суставов [1, 2, 4, 10].
Ножка протеза имеет форму плоского клина. Фиксация ножки основывается на принципе заклинивания в костномозговом канале бедра. Существуют стандартные ножки SL, латерализованные и ревизионные SLR. Размеры ножек имеют длину от 128 до 188 мм. Имеется 14 (№ 01-12) анатомически адаптирован-
ных типоразмеров с пропорциональным увеличением длины и размеров ножки в сечении (рис. 1). Они хорошо подходят для диафизов любой формы за исключением сильно искривленных.
Бесцементная чашка имеет двойной конус (Вюоп) и приближается по профилю к сфере (рис. 2), выпускается в стандартном варианте и для остеопороза — с двойной резьбой. Вертлужный компонент производится из титанового сплава диаметром от 37 до 72 мм с шагом 3-4 мм. Чашка имеет 12 типоразмеров. Специальная резьба обеспечивает ее прочную фиксацию даже в существенно видоизмененной вертлужной впадине. На дне чашки имеются 3 окна, которые дают возможность контролировать глубину имплантации, а также при необходимости проводить костную пластику. Подвижный элемент позволяет закрыть окна и полностью изолировать полиэтиленовый вкладыш от контакта с костной тканью.
Компания выпускает также сферическую чашку из титана для пресфит-установки, которая покрыта титановым напылением или гидроксилапатитом. Ее размеры диаметром от 40 до 68 мм с шагом 2 мм. В нашей серии клинических наблюдений чашки пресфит также использовались.
При эндопротезировании использовали головки из СоСг диаметром 28 мм с вариантами длины шейки 8, М, Ь, ХЬ, ХХЬ с шагом 3 мм.
Таким образом, данная система позволяла выбрать оптимальный вариант для конкретной клинической ситуации, что давало возможность надеяться на долговременное функционирование имплантата. Эндопротезы Цваймюллера используются на всех клинических базах СПбМАПО с 1998 г. и хорошо зарекомендовали себя на практике.
Эндопротезирование тазобедренного сустава выполняли стандартно в положении пациента на здоровом боку из задне-бокового доступа Кохера. Особенностью операции является сохранение капсулы сустава с последующим ушиванием и фиксацией коротких ротаторов на свое место с помощью П-образного шва.
После операции всем больным проводили профилактику тромбоза, которая заключалась в следующем: эластическое бинтование нижних конечностей либо ношение эластичного белья на протяжении 4 нед, фармакологическое воздействие на свёртывающую систему крови и ранняя активизация больного после операции. У больных в качестве фармакологической профилактики использовали низкомолекулярные гепарины (фраксипарин, надропарин или клексан). Профилактический курс введения антибиотиков составлял 5-7 сут.
Нами разработаны упражнения, рекомендованные в предоперационном и послеоперационном периодах. В зависимости от состояния больного методист лечебной физкультуры добавляет или исключает те или иные упражнения. Важным моментом в реабилитации больных является определение дозированной осевой нагрузки на нижнюю конечность. В алгоритм расчета нагрузки включали все релевантные параметры конкретного больного, а также условия его социальной адаптации. Данные вводили в компьютерную программу для расчета индивидуальной весовой нагрузки на оперированную конечность (патент № 66176)1. Контроль нагрузки на оперированную конечность определяли с помощью тензодатчика, встроенного в плоские ортопедические стельки, помещаемые в обувь пациента [7].
Клинический материал включает 937 больных (1018 операций) с заболеваниями и повреждениями тазобедренного сустава, оперированных на клинических базах кафедры травматологии и ортопедии СПбМАПО, в период с 1998 по 2009 г. (табл. 1).
Показания к первичному эндопротезированию
Нозология Абс. число %
Диспластический коксартороз 277 27,2
Перелом шейки бедренной кости 171 16,8
Идиопатический коксартроз 163 16
Ложный сустав шейки бедренной кости 142 14
Аваскулярный некроз головки бедренной кости 112 11
Посттравматический коксартроз 51 5
Ревматические болезни 41 4
Чрезвертельные переломы 8 0,8
Тазобедренный сустав был замещен бесцементным типом эндопротеза Цваймюллера. Преобладающим диагнозом был деформирующий остеоартроз тазобедренного сустава III степени (у 39,2%), в том числе у 27,2% больных — диспластический, у 16,0% — идиопатический и у 5,0% — посттравматический. Асептический некроз головки бедренной кости диагностирован в 112 случаях (11,0%). Больных с переломами и ложными суставами шейки бедренной кости было 313 (30,8%). Среди обследованных больных было 356 (38,0%) мужчин и 581 (62,0%) женщина. Средний возраст пациентов на момент операции составлял 56,6 года. Средние сроки наблюдения после операции составили 7,5 лет (минимальный — 3, максимальный — 12).
Результаты и обсуждение. За 12 лет выполнены 1018 оперативных вмешательств, все больные наблюдаются по общепринятой мето-
1 Патент № 66176 (РФ). Аппаратурный комплекс для реабилитации больного после эндопротезирования / В.А.Неверов, С.Х.Курбанов, О.Л.Белянин. — Заяв. 10.08.2006 г. № 2006129107; опубл. 10.09.2007.—Бюл. № 25.
Рис. 3. Рентгенограммы больной Д., 39 лет, диагноз: диспластический коксартроз. а — до операции; б — 9 лет после операции.
дике. Отдаленные результаты известны у 860 (84,5%).
Сроки наблюдения: Максимальный 12 лет
Минимальный 3 года
Контрольные осмотры проводили в сроки 3, 6, 12 мес после операции. Далее больные обращались в клинику 1 раз в 1-2 года или при наличии каких-либо жалоб. Всем пациентам проводили контрольные рентгенологические исследования оперированного сустава с оценкой по принятым методикам, тестировали по методике Harris [9], позволяющей оценить как субъективные, так и объективные показатели функции тазобедренного сустава.
Для изучения отдаленных результатов эндопротезирования больные с коксартрозом (диспластическим, идиопатическим, посттравматическим), асептическим некрозом головки бедренной кости и ревматоидным артритом были объединены в одну группу на том основании, что, независимо от этиологического фактора, патогенез дегенеративно-дистрофического процесса с клиническими (боль, ограничение подвижности, контрактура и укорочение конечности) и морфологическими (отсутствие суставного хряща, дегенеративные изменения в околосуставных тканях и мышцах, кистовидная перестройка в головке бедра и вертлужной впадине) признаками остается идентичным. Таким образом, в зависимости от клинико-рентгенологического варианта патологии были выделены две группы: повреждения (переломы и ложные суставы шейки бедра) и заболевания (идиопатический, диспластический, посттравматический остеоартроз, асептический некроз головки бедренной кости, ревматоидный артрит).
Отдаленные результаты лечения больных с заболеваниями были следующими: отличные (9099 баллов по Harris) и хорошие (80-89) результаты достигнуты в 98,5% случаев. У 1,4% — результат расценен как удовлетворительный (70-79 баллов) (рис. 3, 4). Неудовлетворительные результаты составили 0,1%. Это было связано с сохранившимися ограничениями движений при выраженной дисплазии, в том числе двусторонней, и, как следствие, хромотой, ограничениями в пользовании общественным транспортом, необходимостью ухода за больными.
У больных с переломами и ложными суставами шейки бедренной кости отличные и хорошие
Рис.4. Рентгенограммы больной Ф, 57 лет, диагноз: двусторонний диспластический коксартроз III стадии.
а — до операции; б — 10 лет после операции.
результаты составили 99,5%, удовлетворительные — 0,5%.
В анализируемой группе больных (n=860) с заболеваниями и повреждениями тазобедренного сустава отмечено 6 осложнений (0,7%) (табл. 2).
Вывихи головки эндопротеза, по литературным сведениям 5, наблюдают в 0,3 — 11% случаев в разные сроки после операции. В наших наблюдениях это осложнение развилось на ранних сроках после операции у 3 (0,4%) больных. Вывихи были обусловлены несоблюдением пациентом послеоперационного режима. Вывихи вправлены закрытым способом без сложностей под внутривенной анестезией с последующей иммобилизацией в реклинаторе на протяжении 2 нед. На результате в отдаленном периоде эти осложнения не отразились.
Из поздних осложнений наблюдали асептическое расшатывание ножки эндопротеза у 2 (0,2%) пациентов. По данным литературы [2, 3, 5], нестабильность компонентов эндопротеза составляет 0,8-5,8%.
У второго пациента, оперированного по поводу диспла-стического коксартроза III стадии, имплантирован протез Цваймюллера (см. рис. 4). Страдает избыточной массой тела 118 кг, начал полностью нагружать оперированную конечность через 4 нед после операции. Спустя 8 мес появились боли в бедре, связанные с осевой нагрузкой. Обратился за консультацией через 1 год после операции — на контрольных рентгенограммах признаки нестабильности ножки в виде лизиса кости. Выполнена ревизия с заменой ножки с хорошим функциональным результатом. Перипротезный перелом бедра наблюдался у 1 (0,1%) больного через 3 мес после операции. Выполнена ревизия с фиксацией отломков серкляжными швами с использованием той же ножки с хорошим функциональным результатом.
Анализ ближайших и отдаленных результатов лечения убедительно показывает, что в представленной серии наблюдений число осложнений находилось в пределах минимальных значений, упоминаемых в мировой литературе.
Выводы. 1. Все изложенное выше позволяет положительно оценить 20-летний опыт эндопроте-зирования тазобедренного сустава имплантатами
Осложнения после эндопротезирования (860 имплантаций)
Вид осложнения Абс. число %
Вывих головки эндопротеза 3 0,4
Нестабильность 2 0,2
Перипротезный перелом 1 0,1
Нейротрофические изменения бе- 0 0
Протрузия вкладыша 0 0
Послеоперационное нагноение 0 0
Позднее нагноение 0 0
Неврологические осложнения 0 0
2. Эндопротезирование тазобедренного сустава высокосовершенными конструкциями является постоянно развивающимся комплексом организационных мер, основанных на современных знаниях и тесно связанных с ходом научно-технического прогресса. Основные тенденции его развития направлены на уменьшение травматичности операции, оптимизацию процессов взаимодействия имплантата с костью, увеличение сроков функционирования эндопротезов, применение индивидуальных реабилитационных программ с учетом всех параметров пациента с использованием современных компьютерных технологий.
3. Успех эндопротезирования тазобедренного сустава, кроме квалифицированной операции, в значительной степени зависит от полноценного физиофункционального лечения, направленного на восстановление функции конечности.
2. Каграмонов С.В. Особенности эндопротезирования тазобедренного сустава эндопротезом Цваймюллера // Вестн. травматол. и ортопед. им. Н. Н. Приорова.—2006.—№ 3.—С. 26-35.
4. Москалев В.П., Корнилов Н.В., Шапиро К.И. и др. Медицинские и социальные проблемы эндопротезирования суставов конечностей.—СПб.: МОРСАР АВ, 2001. — 160 с.
5. Надеев Ал.А., Надеев А.А., Иванников С.В.,Шестерня Н.А. Рациональное эндопротезирование тазобедренного сустава. —М.: БИНОМ, 2004.—240 с.
6. Неверов В.А. Проблемы эндопротезирования тазобедренного сустава // Человек и его здоровье: Материалы Российского национального конгресса.—СПб., 1999.—С. 180-184.
7. Патент на полезную модель № 64889 (РФ), МПК51. Устройство для определения индивидуальных весовых нагрузок на нижнюю конечность/ С.Х. Курбанов, В.А. Неверов, А.И. Плугин, А 61 В 5/103.—Опубл. 27.07.2007, Бюл. 21.
8. Gregg P.J. The trent regional arthroplasty study. A seven year experience of a regional UK register // III Congress of the European National Associations of Orthopaedics and Traumatology: Abstracts of posters and videos.—Barcelona, 1997.—P. 4.
9. Harris W.H. Traumatic arthritis of the hip after dislocation and acetabular fractures: treatment by mold arthroplasty // J. Bone Joint Surg. — 1969.—Vol. 51-A, № 4. — P. 737-755.
10. Huo M.N., Cook S.M. What's new in hip arthroplasty // J.Bone Joint Surg.—2001. — Vol. 83-A, № 10. — P. 1598-1610.
Поступила в редакцию 02.02.2011 г.
V.A.Neverov, S.Kh.Kurbanov, S.K.Serb
LONG-TERM RESULTS OF ENDOPROSTHESIS OF THE HIP JOINT WITH PLUS-ENDOPROSTHETIC PROSTHESIS
An experience and results with using endoprosthesis of the hip joint with Plus-Endoprosthetic prosthesis in 937 (1018 operations) patients were analyzed. The period of follow-up observations was 12 years. Distinctive characteristics of the endoprosthesis are described. Specific behavior of this construction in patients with diseases and damages of the hip joint are shown. Results and complications of the endoprosthesis operations are analyzed. In whole, excellent and good results were obtained in 99.42% of cases, satisfactory — in 0.47%, unsatisfactory — in 0.11%.
Читайте также:


