Ревматические боли в боку



Люди много веков назад уловили связь между тяжелыми простудами, ангинами и последующим возникновением проблем с суставами и общим недомоганием. Однако научное изучение ревматизма началось только с конца XIX века. Сегодня уже ясно – это поражение всей соединительной ткани, которая имеется в организме, и воспаление связано с нашим собственным иммунитетом.
Считается, что острая ревматическая лихорадка наиболее часто бывает у детей школьного возраста, хотя возможен ревматизм у взрослых. Обычно это лица 18 - 25 лет. Воспалительный процесс возникает в соединительной ткани, составляющей каркас внутренних органов, покрывающей суставные поверхности костей и формирующей клапаны сердца. Причиной болезни считают изменения в иммунной системе, которые запускает особый микроб – бета-гемолитический стрептококк А-группы. Причем ревматизм развивается не у всех, кто переболел стрептококковыми ангинами, скарлатиной или фарингитом, а только у части людей, имеющих наследственную предрасположенность.
При ангине токсины бактерий, а затем и антитела, которые организм вырабатывает в ответ на инфекцию, поражают волокна соединительной ткани в сердце, провоцируя воспаление внутренней оболочки сердца – эндокардит, или сердечной мышцы – миокардит. Кроме того, поражаются сердечные клапаны.
Помимо сердца, антитела, которые производит иммунная система, атакуют хрящи и связки в суставах, волокна соединительной ткани в сосудах, почках. Кроме этого, антитела повреждают и нервную систему. Такой процесс развивается, если у иммунной системы изначально есть дефект, то есть человек генетически предрасположен к ревматизму.

Симптомы ревматизма у взрослых
Ожидать первые признаки болезни можно через 2 - 3 недели после острой ангины, скарлатины или фарингита, которые вызваны стрептококком. Важно подчеркнуть, что симптомы ревматизма у взрослых начинаются не с поражений суставов или сердца, а с приступа лихорадки. На фоне общего нарушения самочувствия, слабости и разбитости температура повышается от 37 до 38,5 - 39 °С, сопровождается сильным ознобом и обильным потом.
Температура может держаться до 5 суток, и на фоне нее воспаляются суставы – они отекают, кожа над ними краснеет, возникает боль, которая не утихает даже в покое. Чаще всего повреждаются симметрично оба колена, либо голеностопные, плечевые или локтевые суставы. Но воспаление быстро переходит с одних суставов на другие – пару дней болят колени, затем локти, затем голеностопы. Причем после приема противовоспалительных препаратов боль и воспалительный процесс быстро исчезают. По мере снижения температуры утихает и артрит.
Некоторые пациенты отмечают на коже сыпь в виде розовых колец (эритема), которая не зудит и быстро проходит. В редких случаях в области затылка или воспаленных суставов могут возникать узелки под кожей, похожие на зернышки риса или горошины.

Ключевое проявление ревматизма – это серьезные поражения сердца (кардиты). От того, насколько сильно поражены оболочки сердца, клапаны и крупные сосуды, во многом зависит дальнейший прогноз для больного. Возможен:
-
эндокардит – воспаление внутренней выстилки сердца и клапанов;
миокардит – это поражение самой сердечной мышцы;
панкардит – когда в той или иной степени страдают все оболочки сердца.
Основные проявления – сердцебиение (тахикардия) и боль в области сердца, имеющая ноющий, щемящий или колющий характер. На фоне боли возникает одышка при малейшей нагрузке, аритмии (нарушения ритма). Почти у 1/4 больных, особенно при несвоевременном лечении, формируется порок сердца, так как воспалительный процесс разрушает сердечные клапаны.
По словам врача-невролога высшей категории Урюпинской ЦРБ Евгения Мосина, ревматизм затрагивает и нервную систему, у неврологов есть даже отдельный термин для описания болезни – нейро-ревматизм. Повреждения нервной системы возможны как в период ревматической лихорадки (из-за острых нарушений мозгового кровообращения, психозов или ревматического невроза), так и спустя некоторое время, из-за воспалительного процесса соединительнотканных элементов в нервной системе (миелиты, энцефалиты или невриты).
Самое частое неврологическое проявление ревматизма – это хорея (поражение подкорковых центров мозга, отвечающих за движения). Для этой патологии характерны подергивания рук и ног, имеющие хаотичный характер. Из-за сокращения мышц на лице возникает ощущение, что человек гримасничает, хотя он не контролирует эти действия. Может нарушаться внятность речи, страдает почерк, сложно держать в руках столовые приборы. В среднем, симптомы, как отмечает Евгений Юрьевич, сохраняются до трех месяцев.

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
Длительность острой ревматической лихорадки длится до 6 - 12 недель. В этот период процесс воспаления проходит последовательные стадии развития, от обратимых начальных изменений до тяжелых, фатальных осложнений.
Самое неприятное при ревматизме то, что после затухания процесса, в первые 4 - 5 лет ремиссии, возможны новые вспышки воспаления. Они связаны с повторными эпизодами микробных ангин и фарингитов.
Почему болит правый бок со спины
Заболеваний, которые могут спровоцировать боль в правой части спины, очень много. Самостоятельно поставить точный диагноз невозможно. Когда болит правый бок со спины, нужно сдать анализы и пройти обследование с помощью специальной аппаратуры. Следует понимать, что часто боли в правом боку вызваны опасными патологиями. Поэтому любое промедление снижает вероятность успешного лечения. Кроме этого, спина с правой стороны может болеть из-за повреждения мышц при травмировании.

Чтобы сориентироваться, какой специалист может помочь, когда болит в боку со стороны спины, необходимо обратить внимание на следующее:
В верхней части спины справа, ближе к лопатке, боли возникают при заболеваниях органов дыхательной системы и позвоночника.
В средней части спины болевой синдром может быть вызван воспалением легких или проблемами желчного пузыря, поджелудочной железы и печени.
В нижней части спины болевые ощущения возникают, как правило, по причине патологии органов мочевыводящей системы, а также правой почки.
В пояснице справа боль может возникать из-за проблем с кишечником.
У женщин такая локализация боли может указывать на развитие гинекологических заболеваний.
Возможные заболевания органов справа
Пневмония и плеврит могут спровоцировать болевые ощущения в боку со стороны спины. Если воспалительный процесс локализуется в нижней части легкого, то болевой синдром усиливается при поворотах туловища и при вдохе. Также спровоцировать боли в правой части спины могут злокачественные опухоли.
Болевой синдром в боку со стороны спины может возникать при заболеваниях органов мочевыделительной системы. Почечная колика, которая представляет собой резкую нестерпимую боль, обычно связана с травмой мочеточника движением камня. Кроме того, болевые ощущения возникают при воспалении правой почки. При хронической форме пиелонефрита боли в правом боку со стороны спины усиливаются при физической нагрузке или при неудобном положении тела.
Распространенной причиной возникновения болей в правом боку является остеохондроз. При данном заболевании защемляются нервные корешки, которые выходят из канала спинного мозга. Как правило, причиной этого является старение хрящевых и костных тканей. Спровоцировать острую боль при остеохондрозе может переохлаждение, неправильное питание и чрезмерные нагрузки. В большинстве случаев дискомфортные ощущения усиливаются при поворотах туловища и выполнении физической работы.

Очень часто иррадиирует боль в область правой части спины при хроническом воспалении печени и желчного пузыря. Хроническая форма патологии характеризуется постоянными тупыми болями, которые при обострении усиливаются. Очень резкая боль возникает при закупорке желчных протоков. Также отдает болевой синдром в спину при воспалении поджелудочной железы.
Диагностика по симптомам
Если болезненные ощущения в боку справа со стороны спины усиливаются при глубоком вдохе, то необходимо в срочном порядке обращаться к терапевту, который, скорее всего, даст направление к пульмонологу для постановки точного диагноза.
Некоторые особенности симптомов:
- При плеврите боль в правом боку со стороны спины отличается колющим и режущим характером. Она усиливается при резких движениях и глубоком дыхании. Ослабить болевые ощущения можно, если прилечь на больной бок. Дополнительными симптомами являются кашель, одышка и повышенная температура. Для диагноза используется рентгенография, УЗИ, лабораторные анализы крови и мочи. Аналогичными симптомами отличается правостороннее воспаление легких.
- Опасной патологией является пневмоторакс, когда в плевральной области скапливается большое количество газов. Это грозит разрывом ткани легкого. В этом случае в спине справа наблюдается очень острая боль, которая может отдавать в правую руку. Затруднение дыхания приводит к ухудшению состояния, возникновению панического страха смерти. В этом случае нужна срочная помощь доктора.
- Злокачественное образование легких проявляет себя болью только на последних стадиях рака. Именно поэтому такое заболевание диагностируется очень сложно.
- Редким заболеванием, провоцирующим боли в спине, является инфаркт легкого. Это происходит при закупорке артерии тромбом. На фоне такой патологии наблюдается отек легкого, что вызывает острую режущую боль вместе с кровохарканьем, тахикардией и одышкой. Без оказания срочной помощи велик риск летального исхода.
- Когда боли в правой части спины сопровождаются диспепсическими проявлениями, потребуется консультация гастроэнтеролога.

В частности, следует знать следующее:
Чем снять острую боль, идущую со спины
Если диагноз уже установлен и возникло обострение определенного заболевания, необходимо для снятия болей воспользоваться рекомендациями доктора. В качестве обезболивающих средств наиболее часто применяются НПВС и анальгетики.
Купировать почечную колику в домашних условиях можно, если диагноз мочекаменной болезни был установлен ранее. Для этого нужно приложить теплую грелку к пояснице и в область промежности. Но после того, как интенсивность болевого синдрома удастся снизить, необходимо как можно быстрее обратиться к доктору.

Острый приступ по причине радикулита следует снимать инъекциями обезболивающих препаратов. Помимо этого, показан постельный режим в течение нескольких дней.
Как лечить правый бок
Чтобы вылечить боль в правом боку, необходимо устранить причину ее возникновения. Это значит, что лечить необходимо конкретное заболевание.
Если установленный диагноз указывает на наличие патологий кишечника, желчного пузыря, поджелудочной железы, то показана строгая диетотерапия. При обострении заболеваний разрешается принимать спазмолитики, назначенные доктором. При различных воспалительных заболеваниях бактериального происхождения, к примеру, пневмонии, назначаются антибиотики.

Если болевые ощущения в правом боку со спины связаны с аппендицитом, опухолевыми процессами или желчнокаменной болезнью, показано хирургическое лечение. Остеохондроз и заболевания позвоночника лечатся специальной гимнастикой и физиотерапевтическими процедурами. В результате правильного лечения болевые ощущения снижаются.
Чтобы исключить развитие различных патологий, необходимо при возникновении малейшего дискомфорта справа в области спины пройти медицинское обследование. Современные диагностические методы позволяют на ранних стадиях обнаружить патологические изменения и провести успешное лечение болезни.
Видео по теме

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Боль в боку – это симптом, по которому можно диагностировать множество заболеваний. Поэтому, чтобы иметь точную картину состояния здоровья при боли вверху спины, важно провести дополнительные обследования.

[1], [2], [3], [4], [5], [6]
Возможные варианты возникновения боли в боку
Рассмотрим возможные варианты возникновения боли в боку и начнем с левой стороны. Первое, что нужно всегда помнить, что в здоровом состоянии, ни один из органов не вызывает болезненных ощущений. Если начинает побаливать, значит, что-то в организме не так. В левом боку болезненные ощущения могут возникнуть в разных местах локализации: под ребрами, в нижней части живота, вверху живота, спереди или сзади. Иногда боль возникает сразу по всей левой стороне.
Боль в боку слева. Причины
- патолологические процессы в желудке;
- патология селезенки (увеличение или разрыв);
- грыжа диафрагмы;
- острые сердечные приступы и хронические болезни сердечной мышцы;
- левосторонняя пневмония;
- левосторонний плеврит;
- острые или хронические формы воспалительных процессов в поджелудочной железе;
- проявление ревматического поражения;
- невралгии разного характера;
- наличие скрытых или открытых травм.
Боль в боку слева с локализацией внизу живота:
- большинство болезней кишечника (непроходимость, рак, заворот кишок);
- проблемы гинекологического характера и внематочная беременность у женщин;
Боль в боку слева и сзади:
- почечные патологии;
- инфаркт миокарда.
Боль в боку справа обусловлена проблемами с:
- желчным пузырем;
- надпочечником;
- двенадцатиперстной кишкой;
- правым легким;
- верхними отделами кишечника;
- аппендицит;
- паховой грыжей;
- мочекаменной болезнью.
В случае с женщинами, боль может быть вызвана:
- разрывом яичника;
- разрывом маточной трубы во время внематочной беременности;
- образовавшейся кистой яичника;
Заболевания, при которых возникает боль в боку

[7], [8], [9], [10]
Бок – это правая или левая часть брюшной полости, в которой расположено множество органов. Любой из этих органов может дать сбой и вызвать боль в боку.
Поэтому состояния, провоцирующие боль в боку, могут быть самыми разными. Например, заболевания желудка, мочевого пузыря, кишечника. Все эти органы полые, то есть могут вмещать в себя остатки пищи или жидкости. А значит, способны закупориваться.
В этом случае может возникнуть боль в боку, которая требует срочной медицинской помощи.
Полые органы в брюшине могут также лопнуть, что представляет угрозу для жизни. Тогда нужно срочно вызывать медицинскую помощь. И первым симптомом может быть именно боль в боку длительность более получаса.

[11], [12], [13], [14], [15], [16]
Брюшную полость можно условно разделить на 4 части. Левая верхняя – левый бок вверху, правая верхняя – правый бок вверху, левая нижняя – левый бок внизу, правая нижняя – правый бок внизу. Это разделение используется, когда врач выясняет локализацию боли в боку.
Болезни печени могут быть следующими:
- Вирусный гепатит А, В, С (причина – инфекция из зараженной воды, от зараженного человека, от зараженной еды).
- Токсический гепатит (отравление токсинами).
- Переизбыток лекарств тоже может быть причиной повреждения печени.
- Переизбыток химикатов.
- Алкогольное отравление, повреждающее печень.
- Сердечная недостаточность, в результате которых печень дает сбои в работе. Кровь, которая проходит сквозь сердце, может застаиваться в легких и провоцировать сбои в работе сердца, а также боль в нем.
Желчный пузырь - это очень важный орган. В печени, как не трудно догадаться, образовывается желчь и помогает в переваривании еды. Остаток желчи локализируется в желчном пузыре. Много жирной пищи в меню обозначает, что желчи нужно больше, чтобы переварить ее.
Но если в печени есть камни, то в этих органах могут возникнуть боли. И тогда человек их чувствует в правом верхнем углу живота, проще говоря – в правом боку.
Медицинский термин, которым называют поджелудочную железу – панкреас. Этот жизненно важный орган находится очень глубоко в брюшине. Этот орган имеет свойство выделять соки, пищеварительные ферменты и инсулин. По форме панкреас имеет форму горизонтально вытянутого овала.
Если брать за основу части брюшины, то начало поджелудочной железы находится справа и вверху, середина железы находится в средней части живота, а ее конец, как становится логически ясно, слева вверху.
Боли в боку могут вызывать воспалительные процессы в ней, а причинами этого является злоупотребление алкоголем.
Когда в панкреас возникают боли, это называют приступом острого панкреатита. Сопутствующие симптомы – рвота, тошнота, сильное потовыделение. Боль может быть во всей спине, а не только боль в левом боку или правом боку. Причем боль настолько сильная, что человеку трудно ее выдерживать даже лежа. Смены поз могут не помогать.
Разве что только человек стоит, наклонившись вперед. Тогда может стать легче.
Когда болят почки, боль может беспокоить больше справа – тогда это почечная патология. Боль может отдавать в спину – в правый или левый бок.
Боль в боку справа и спине может указывать на гной в правой почке, камни в ней. Боль слева – то же с левой почкой.
Если камни из почки переместились в мочеточник, боль может быть круговой, опоясывающей, отдающей в область паха. Если это мужчина, почечная боль может переместиться в яички.
С нарушениями ее работы может быть связана боль в боку, левой верхней части. Селезенка находится очень близко от поверхности кожи. Заболевания этого органа провоцируют увеличение ее в объемах, она растягивается и от этого возникает боль в боку.
Из-за травм она может разорваться, вследствие, например, инфекционного мононуклеоза. Тогда она становится мягкой, намного больше в размерах, чем была.
Признаками разрыва может быть посинение кожи в области пупка, болезненность в области брюшины (справа и слева).
Он может быть причиной боли в верхнем левом боку. Среди патологических процессов желудка, вызывающих боли, может быть гастрит (раздражение слизистой), функциональная диспепсия, рак, язва. Боли носят слабый, но длительный характер, а кроме них еще и тошнота, рвота, общая слабость.
В этом случае могут помочь антацидные препараты. Понадобятся также дополнительные обследования, чтобы поставить окончательный диагноз.
Ее заболевания провоцируют боль в верхнем левом боку. Это может быть связано с грыжей диафрагмы. Диафрагма имеет свойство отделять полость груди от брюшной полости.
В этой конструкции есть отверстие, через него идет пищевод к желудку. Вокруг отверстия есть мышцы, которые регулируют размеры этого отверстия. Эти мышцы могут атрофироваться, слабеть, и тогда отверстие становится больше в размерах. Тогда желудок может пройти сквозь него в грудную полость. Это и есть грыжа диафрагмы.
Грыжа диафрагмы часто беспокоит тех, кому за 60-70 лет. Она сопровождается резкой болью в левом верхнем углу, увеличенной температурой, тошнотой, рвотой, общей слабостью.
Болезнь усугубляется злоупотреблением алкоголя и табакокурением, диабетом, мочегонными, приемом стероидов.

[17], [18], [19], [20], [21]
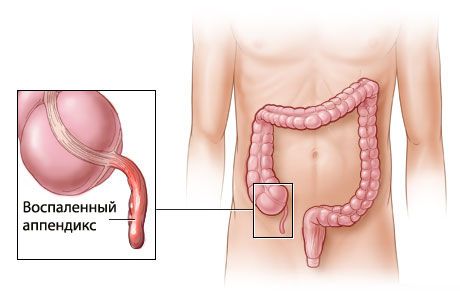
Аппендицит, от которого страдают многие люди, проявляется прежде всего болями в правом боку, но не сверху, а снизу. Аппендикс выглядит как небольшой кусочек мышечной ткани, отходящий от толстого кишечника. Он может быть поражен раковыми опухолями.
Если в правом нижнем углу у человека сильные боли, это может быть признаком воспаление червеобразного отростка. Подтверждением этого диагноза может быть боль в области пупка, которая не стихает в продолжение более 12-и часов.
Промедление с вызовом врача здесь недопустимо, поскольку аппендикс может лопнуть, и организм будет инфицирован. Выход из ситуации – только оперативное вмешательство.

[22], [23], [24], [25], [26]
Причиной болей в боку может быть инфекция, которая поразила кишечник. Диагноз звучит так: язвенный колит, диарея, болезнь Крона, илеит, лямблии в организме. Боль в боку может быть и по причине опоясывающего лишая, который распространяется по большой площади тела. Боль в боку может быть следствием сдавливания нервных корешков, распространяющихся от позвоночника.
Она может быть причиной сильных болей в боку – левом или правом. При внематочной беременности яйцеклетка вместо того, чтобы проникнуть в матку, не выходит из фаллопиевой трубы.
Причиной болей также могут быть вирусные инфекции, передающиеся при половых контактах. А именно: трихомониаз, гонорея, хламидиоз. Боли в боку могут вызывать и кисты яичников, раковые опухоли яичников, разрывы яичников, эндометриоз.
При этих сотояниях боль в боку очень сильная, и она еще больше усиливается при движении, а также менструальных выделениях.
Чтобы не усугублять ситуацию при болях в правом и левом боку, нужно обязательно обращаться к врачу для обследования и уточнения диагноза.

[27], [28], [29], [30]
Боль в боку и ее виды
Боль – понятие расплывчатое. При описании характера боли иногда прибегают к различным сравнениям: боль ноющая, в виде жжения, колющая, режущая. Иногда одного описания боли достаточно, для того, чтобы правильно установить диагноз. Боль в боку может быть нескольких видов:
Диагностика боли в боку
Когда появляется боль в боку слева, действия должны быть быстрыми и неотложными. Слева расположен один важный орган, который не любит ждать в проблемных ситуациях – это сердце. Боль в левом подреберье, тянущего, давящего или жмущего характера явный признак нарушения сердечной деятельности – нужно обеспечить больному покой, приток свежего воздуха и вызвать бригаду врачей.
Чем позже обращаются люди за помощью, тем тяжелее могут быть последствия. Например, холецистит, прободная язва вызывают боль в боку разного характера, но в запущенном состоянии приводят к разрыву соответствующего органа, воспалительным процессом всей брюшной области и, в конечном итоге, к летальному исходу.
Во всех остальных случаях выяснять причину, по которой возникла боль в боку, можно не торопясь, но и не откладывая в долгий ящик. Начать, если боль возникла впервые, нужно с похода к терапевту. Врач проведет первичное обследование, выпишет направление на сдачу общих анализов мочи и крови. При необходимости направит на консультацию к узкому специалисту, коим может стать:
- кардиолог;
- уролог;
- гинеколог;
- хирург;
- нефролог;
- пульмонолог;
- гастроэнтеролог;
- андролог;
- травматолог.
Вероятные методы исследования, которые будут назначены в ситуациях, когда пациент жалуется на боль в боку:
- Электрокардиограмма;
- Ультразвуковое исследование;
- Рентгенография;
- МРТ;
- Компьютерная диагностика;
- Эндоскопические методы исследования – колоноскопия, ректороманоскопия, гастродуоденоскопия и т.д.

[31], [32], [33], [34], [35], [36], [37], [38]
Лечение боли в боку
Невозможно однозначно сказать, какое именно лечение будет назначено при том или ином заболевании, отражающимся на самочувствии в виде болей в боку. Каждая болезнь может иметь различную этиологию, в организме могут иметься побочные проблемы, индивидуальные особенности.
Проблемы с организмом, безусловно, личное дело каждого. Кто-то принципиально не доверяет современной медицине и предпочитает при любых случаях обращаться к народным средствам. И это его право. Правда подобные случаи приводят к тяжелым последствиям и обычная боль в боку, вызванная, например, метеоризмом, может закончиться воспалительным процессом в поджелудочной железе, из-за приема неправильно подобранной комбинации трав. Боль может быть настолько коварной, что по характеру похожа на воспаление легких, а на деле окажется проявлением инфаркта миокарда. Отсюда вывод: вовремя обнаруженная проблема, правильная диагностика и своевременное, качественное лечение – вот залог здоровья на долгие годы.
Боли и их причины по категориям:
Боли и их причины по алфавиту:
- При каких заболеваниях возникает боль ревматическая
- К каким врачам обращаться, если возникает боль ревматическая
Наверное, нет на свете человека, который не знал бы, что такое боль. Она периодически возникает в жизни каждого, делая эту жизнь подчас невыносимой. Определить, что такое боль, не так уж сложно, если не углубляться в медицинские справочники, а просто понять, что чувствует человек. Боль – это страдание. И единственная мысль, которая приходит, когда появляется боль, – отчаянное желание, чтобы она поскорей прошла. И никогда больше не появлялась.
Боль является спутником многих болезней, в том числе и ревматических заболеваний.
Ревматические заболевания – системные заболевания (захватывающие весь организм), характеризующиеся хроническим воспалением различных структур опорно-двигательного аппарата, соединительной ткани и сосудов, нарушением иммунной регуляции и развивающиеся в связи с воздействием ряда факторов у людей, предрасположенных к этим достаточно распространенным болезням.
Острые, хронические или часто повторяющиеся ревматические боли в суставах, костях и мышцах встречаются более чем у 30% населения земного шара, но особенно часто – у пожилых людей. В возникновении ревматических болей играют роль механические факторы – перегрузка больного сустава, растяжение сухожильно-связочного аппарата, воспаление синовиальной оболочки; микроциркуляторные расстройства; обменные нарушения в костях; развитие в суставах воспалительных и дегенеративных изменений. Вследствие этих процессов в тканях суставов накапливаются определенные вещества – алгетики (тканевые протеазы, кинины, простагландины, гистамин, серотонин), которые раздражают болевые рецепторы (ноцицепторы), расположенные по всему телу, за исключением головного мозга, и дают начало дуге болевого рефлекса. Болевых рецепторов в синовиальной оболочке, хряще и менисках нет, однако боль в суставах у людей разного возраста наиболее часто связана с изменениями в околосуставных тканях, богато снабженных ноцицепторами.
Причины и симптомы ревматических заболеваний различны, но есть характерные симптомы – так называемый суставной синдром: выраженная длительная боль, местное воспаление, проявляющееся отечностью, повышенной температурой кожи над пораженными суставами, дефигурация и деформация сустава (изменение его формы вследствие отека околосуставных тканей и патологических тканевых разрастаний), ограничение движения в суставе и, как следствие, – нарушение его функции. Воспаление является наиболее универсальным патологическим процессом, лежащим в основе клинических проявлений ревматических болезней.
Ревматическая боль может возникать крайне остро, например при подагрическом артрите. Такая боль в большинстве случаев непродолжительная. Но если развивается хронический артрит, например ревматоидный, то боль в суставах продолжается месяцами и даже годами. Хотя она и не столь остра, но сопровождается такими ощущениями, которые называют скованностью по утрам или после периода неподвижности, усиливающими ощущение беспомощности.
Хроническая боль при артрите (артралгия) – всегда показатель воспалительного процесса в болезненном суставе. То же касается и боли в мышцах (миалгия), которая обычно возникает при их воспалении. Но есть заболевание (ревматическая полимиалгия, нередко развивающаяся у женщин в климактерическом периоде), при котором болят практически все мышцы и ограничивается подвижность.
Из других видов боли можно назвать ишемическую (при васкулитах), нейрогенную (например, при сдавлении нервов воспаленными околосуставными тканями). Нередко боль носит психосоматический характер (психогенный ревматизм). Ревматическая боль обычно сочетается с клинически очевидными признаками воспаления суставов, мягких тканей и/или мест прикрепления сухожилий к кости.
Многообразие механизмов ревматической боли определяет использование для ее подавления широкого спектра лекарственных средств. Но именно хронический характер боли вынуждает больных принимать болеутоляющие препараты непрерывно, практически в течение всей жизни. Основной группой лекарственных средств, которые применяются с этой целью при ревматических болезнях, являются нестероидные противовоспалительные препараты. Это определяется уникальным сочетанием в них противовоспалительных, аналгезирующих, жаропонижающих и антитромботических свойств, которые перекрывают почти весь спектр основных симптомов, характерных для заболеваний ревматической природы.
Но несмотря на однотипные ощущения периферической боли (в костях, суставах, мышцах), причины ее возникновения различны, поэтому необходима консультация врача для распознавания болезни, а следовательно, механизма боли и ее лечения. Не менее важно мнение врача о показаниях к применению конкретных нестероидных противовоспалительных препаратов, поскольку они не только оказывают положительное (терапевтическое) действие, но и вызывают побочные (нежелательные) эффекты, например поражение слизистой оболочки желудка, повышение артериального давления, отеки и др.
Вы испытываете ревматическую боль? Вы хотите узнать более детальную информацию или же Вам необходим осмотр? Вы можете записаться на прием к доктору Euro lab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь. Вы также можете вызвать врача на дом. Клиника Euro lab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ревматические боли? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Читайте также:


