Рекомендации при деформированном артрозе
Версия: Клинические рекомендации РФ (Россия) 2013-2017
Общая информация
Федеральные клинические рекомендации по диагностике и лечению остеоартроза
Клинические рекомендации "Остеоартрит" прошли общественную экспертизу, согласованны и утверждены 5 октября 2013 г., на заседании Пленума правления АРР, проведенного совместно с профильной комиссией МЗ РФ по специальности "ревматология". (Президент АРР, академик РАН - Е.Л.Насонов)
ОА - гетерогеннаягруппа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава, в первую очередь хряща, а также субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц.
МКБ-10: М15–М19 Артрозы
Аббревиатура: ОА - остеоартроз


Классификация
Выделяют две основные формы остеоартроза: первичный (идиопатический) и вторичный, возникающий на фоне различных заболеваний.
| Первичный (идиопатический) | Локализованный (поражение менее 3 суставов) - Суставы кистей - Суставы стоп - Коленные суставы - Тазобедренные суставы - Позвоночник - Другие суставы Генерализованный (поражение 3 групп суставов и более) - Эрозивный |
| Вторичный | - Посттравматический - Врождённые, приобретённые, эндемические заболевания (болезнь Пертеса, синдром гипермобильности и др.) |
Диагностика
Диагностика
Диагноз ОА устанавливается на основании жалоб и анамнестических данных больного, клинико-инструментального исследования и исключения других заболеваний. Важным фактором диагностики является тщательный сбор анамнеза, позволяющий выделить определенные причины (факторы риска) развития ОА.
Факторы риска, связанные с развитием ОА
| Факторы | Описание |
| Системные | Возраст |
| Пол | |
| Раса | |
| Гормональный статус | |
| Генетические факторы | |
| Минеральная плотность кости | |
| Витамин Д | |
| Локальные | Предшествующее повреждение сустава |
| Слабость мышц | |
| Неправильная ось сустава | |
| Гипермобильность | |
| Внешние факторы | Ожирение |
| Избыточная нагрузка суставов | |
| Спортивная физическая нагрузка | |
| Профессиональные факторы |
Клиническая картина
Чаще в процесс вовлекаются суставы, подвергающиеся большой нагрузке (коленные, тазобедренные), мелкие суставы кистей (дистальные и проксимальные межфаланговые суставы, первый пястно-запястный сустав) и позвоночник. Большое значение имеет поражение тазобедренных и коленных суставов, являющееся основной причиной снижения качества жизни и инвалидизации больных, страдающих ОА.
Клиническая картина ОА включает три основных симптома: боль, крепитацию и увеличение объёмов суставов.
Ведущий клинический признак ОА - боль в суставах, продолжающаяся большинство дней предыдущего месяца. Причины суставных болей многочисленны. Они не связаны с поражением собственно хряща (он лишён нервных окончаний), а определяются изменениями в:
- субхондральной кости – усиление костной резорбции на ранних стадиях заболевания, отек костного мозга, рост остеофитов;
- синовиальной оболочке, связанными с воспалением;
- околосуставных тканях - повреждение связок, мышечный спазм, бурсит, растяжение капсулы сустава;
- психоэмоциональной сфере и др.
В отличие от воспалительных заболеваний суставов внесуставные проявления при ОА не наблюдают.
Патогномоничных для ОА лабораторных признаков не существует. Тем не менее, лабораторные исследования следует проводить в целях:
- Дифференциального диагноза (при ОА отсутствуют воспалительные изменения в клиническом анализе крови, не обнаруживают РФ, концентрация мочевой кислоты в сыворотке крови соответствует норме).
- Перед началом лечения (общий анализ крови и мочи, креатинин сыворотки крови, сывороточные трансаминазы) с целью выявления возможных противопоказаний для назначения ЛС.
- Для выявления воспаления необходимо исследовать СОЭ и С-реактивный протеин. Умеренное повышение характерно для вторичного синовита на фоне ОА. Выраженное повышение свидетельствует о другом заболевании.
- Исследование синовиальной жидкости следует проводить только при наличии синовита в целях дифференциального диагноза. Для ОА характерен невоспалительный характер синовиальной жидкости: прозрачная или слегка мутная, вязкая, с концентрацией лейкоцитов менее 2000/мм3.
Инструментальные исследования
Рентгенологическое исследование — наиболее достоверный метод диагностики ОА, который выявляет сужение суставной щели, краевые остеофиты и заострение мыщелков большеберцовой кости, субхондральный склероз.
При подозрении на ОА коленных суставов рентгеновский снимок делается в передне-задней и боковой проекциях в положении стоя, для исследования пателло-феморального сустава – снимок в боковой проекции при сгибании (В).
При подозрении на ОА тазобедренного сустава необходимо проводить рентгенологическое исследование костей таза с захватом обоих тазобедренных суставов (уровень С).
Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
0 | Изменения отсутствуют |
| I | Сомнительные рентгенологические признаки |
| II | Минимальные изменения (небольшое сужение суставной щели, единичные остеофиты) |
| III | Умеренные проявления (умеренное сужение суставной щели, множественные остеофиты) |
| IV | Выраженные изменения (суставная щель почти не прослеживается, выявляются грубые остеофиты) |
Показания к проведению рентгенографического исследования коленных суставов при первом обращении пациента
‒ Молодой возраст
‒ Травма, предшествовавшая появлению боли в суставе (для исключения перелома)
‒ Значительный выпот с выраженной дефигурацией сустава, особенно при поражении одного сустава
‒ Выраженное уменьшение объема движений в суставе
‒ Интенсивная боль в суставе, даже в случае, если диагноз ОА ранее был установлен
‒ Планируемая консультация ортопеда
‒ Неэффективность адекватной консервативной терапии
Повторное рентгенологическое исследование суставов при ОА должно использоваться только в клинических целях. Повторное рентгенологическое исследование суставов при ОА проводится при подозрении на присоединение новой патологии или планируемое хирургическое вмешательство на суставе(при направлении на консультацию к ортопеду).
Диагностические критерии
Таблица . Классификационные критерии остеоартроза (Альтман и др., 1991)
| Клинические | Клинические, лабораторные, рентгенологические |
| Коленные суставы | |
| 1. Боль | 1. Боль |
| и | и |
| 2а. Крепитация | 2. Остеофиты |
| 2б. Утренняя скованность | или |
| 2в. Возраст | 3а. Синовиальная жидкость, характерная для ОА (или возраст |
| или | |
| 3а. Крепитация | 3б. Утренняя скованность |
| 3б. Утренняя скованность | 3в. Крепитация |
| 3в. Костные разрастания | |
| или | |
| 4а. Отсутствие крепитации | |
| 4б. Костные разрастания | |
| Чувствительность 89% | Чувствительность 94% |
| Специфичность 88% | Специфичность 88% |
| Тазобедренные суставы | |
| 1. Боль | 1. Боль |
| и | и не менее 2-х из 3 критериев |
| 2а. Внутренняя ротация | 2а. СОЭ |
| 2б. СОЭ 115°) | 2б. Остеофиты |
| или | 2в. Сужение суставной щели |
| 3а. Внутренняя ротация 50 лет 3г. Боль при внутренней ротации | |
| Чувствительность 86% | Чувствительность 89% |
| Специфичность 75% | Специфичность 91% |
| Суставы кистей | |
| 1. Боль продолжительная или скованность 2. Костные разрастания 2-х и более суставов из 10 оцениваемых* 3. Менее 2 припухших пястно-фаланговых суставов 4а. Костные разрастания, включающие 2 и более дистальных межфаланговых сустава** (2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а) | |
| или | |
| 4б. Деформация одного и более суставов из 10 оцениваемых* | |
| Чувствительность 93% Специфичность 91% | |
Примечания. * — 2-й и 3-й дистальные межфаланговые суставы; 2-й и 3-й проксимальные межфаланговые суставы; 1-й запястно-пястный сустав обеих кистей. ** — 2-й и 3-й дистальные межфаланговые суставы могут приниматься во внимание в двух критериях: 2 и 4а
Дифференциальный диагноз
Диагностика ОА с учётом диагностических критериев трудностей не вызывает. Тем не менее, каждую клиническую ситуацию необходимо проанализировать с точки зрения возможности вторичного происхождения ОА.
Заболевания, с которыми необходимо проводить дифференциальную диагностику ОА
| Анкилозирующий спондилоартрит | Псевдоподагра |
| Реактивный артрит | Псориатический артрит |
| Подагра | Ревматоидный артрит |
| Инфекционный артрит | Фибромиалгия |
| Ревматическая полимиалгия | Диабетическая артропатия |
| Посттравматический синовит | Паранеопластическая артропатия |
| Врождённая гипоплазия головки бедра |
Лечение
Лечение ОА
Цели лечения
· Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение физических упражнений, поддерживающих функцию суставов, защита суставов
· Улучшить функциональное состояние суставов и предотвратить развитие деформации суставов и инвалидизации больного
· Улучшить качество жизни больных
· Предотвратить дальнейшее разрушение суставного хряща
· Избежать побочных эффектов фармакотерапии и обострения сопутствующих заболеваний
При лечении ОА надо учитывать
· Факторы риска ОА
· Интенсивность боли и степень нарушения функций сустава
· Локализацию и выраженность структурных нарушений
· Пожелания и ожидания больного
Лечение ОА должно быть комплексным и включать нефармакологические, фармакологические и хирургические методы.
Нефармакологические методы
Физические упражнения при ОА снижают боль и сохраняют функцию суставов , особенно при сочетании с образовательными программами. Упражнения для укрепления силы четырёхглавой мышцы бедра достоверно уменьшают боль и сопоставимы по эффективности с НПВП. При ОА тазобедренных суставов силовые физические упражнения (изометрические, упражнения с противодействием) уменьшают боль в суставах. Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных ОА, как абсолютные (неконтролируемая аритмия, блокада 3 степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
При ОА коленных суставов необходимы регулярные физические упражнения для укрепления силы четырехглавой мышцы бедра и увеличения объема движений, аэробные нагрузки (А). При ОА тазобедренных суставов тоже требуется выполнение лечебной физкультуры, особенно силовых упражнений (С).
Медикаментозное лечение
Симптоматические лекарственные средства быстрого действия
| Результаты исследований | Рекомендации | |
| Анальгетики | Парацетамол показан при слабых или умеренных болях при ОА без признаков воспаления. В дозе 3,0 г/сут. доказана безопасность применения парацетамола при ОА в течение 2 лет. Высокие дозы сопровождаются развитием осложнений со стороны ЖКТ, почек и вызывают повышение артериального давления у мужчин и женщин. Препарат не следует назначать больным с поражениями печени и хроническим алкоголизмом. | При слабых или умеренных болях в суставах применяется парацетамол в минимальной эффективной дозе, но не выше 3,0 г/сут. (максимальная разовая доза должна не превышать 350 мг) (А). Парацетамол можно применять длительно (А). |
| Нестероидные противовоспалительные препараты | Применяют только в период усиления болей, для купирования болей назначаются минимальные эффективные дозы и по возможности не длительно. Больные должны быть детально информированы о достоинствах и недостатках НПВП, включая безрецептурные препараты. Все НПВП в эквивалентных дозах обладают сходной эффективностью, выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГКС или антикоагулянтов, наличии тяжёлых сопутствующих заболеваний. |
Внутрисуставное введение глюкокортикоидов (ГЛК) показано при ОА коленных суставов с симптомами воспаления (А).
Симптоматические лекарственные средства медленного действия
Препараты, содержащие хондроитин сульфат и глюкозамин сульфат рекомендуются при ОА для уменьшения боли, улучшения функции суставов; эффект сохраняется в течение нескольких месяцев после их отмены, хорошо переносятся больными (А).
Производные гиалуроната применяют для внутрисуставного введения при ОА для уменьшения боли (А).
Хирургическое лечение
Уменьшает боль, улучшает двигательную функцию и улучшает качество жизни при ОА тазобедренных суставов. Продолжительность эффекта составляет около 10 лет, частота инфекционных осложнений и повторных операций — 0,2–2,0% ежегодно. Наилучшие результаты эндопротезирования отмечены у больных в возрасте 45–75 лет, с массой тела
Эндопротезирование коленных суставов приводит к уменьшению боли и улучшению двигательной функции.
Показано при ОА с выраженным болевым синдромом, не поддающимся консервативному лечению, при наличии серьёзного нарушения функций сустава (до развития значительных деформаций, нестабильности сустава, контрактур и мышечной атрофии) (А).
Алгоритм ведения больных ОА коленных и тазобедренных суставов


Информация
- Федеральные клинические рекомендации по ревматологии 2013 г. с дополнениями от 2016 г.
Методология
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются систематические обзоры в последней доступной версии The Cochrane Library, базы данных Medline (систематические обзоры (мета-анализы), рандомизированные клинические испытания, когортные исследования или исследования случай-контроль, статьи обзорного характера. Глубина поиска 10 лет.
Методы, использованные для оценки качества и силы доказательств
· Конценсус экспертов
· Оценка значимости в соответствии с рейтинговой схемой
Уровни доказательности, принятые при разработке данных рекомендаций
| A | · высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| B | · высококачественный (++) обзор или систематический обзор когортных исследований или исследований случай-контроль или · высококачественное (++) когортное исследование или исследование случай контроль с очень низким уровнем систематической ошибки или · РКИ с невысоким (+) риском систематической ошибки, результаты которого могут быть распространены на соответствующую российскую популяцию. |
| C | · когортное исследование или исследование случай контроль или контролируемое исследование без рандомизации с невысоким уровнем систематической ошибки (+), результаты которого могут быть распространены на соответствующую российскую популяцию или · РКИ с очень низким или невысоким (+) риском систематической ошибки, результаты которого не могут быть непосредственно распространены на соответствующую российскую популяцию. |
| D | · описание серии случаев или · неконтролируемое исследование или · мнение экспертов |
Индикаторы доброкачественной практики (Good Practice Points – GPPs)
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций
Экономический анализ:
Экономический анализ не проводился и публикации по фармакоэкономике не анализировались
Метод валидизации рекомендаций:
· Внешняя экспертная оценка
· Внутренняя экспертная оценка

Артроз коленного сустава (гонартроз, деформирующий артроз коленного сустава) – дегенеративно-дистрофическое заболевание, при котором поражается гиалиновый хрящ, покрывающий мыщелки большеберцовой и бедренной костей.
На поздних стадиях гонартроза в процесс вовлекается весь сустав; подлежащая часть кости уплотняется и разрастается.
Гонартроз занимает первое место по распространенности среди всех артрозов.

Болезнь обычно возникает у пациентов в возрасте старше 40 лет и чаще наблюдается у женщин. В некоторых случаях (после травм, у спортсменов) гонартроз может развиваться в молодом возрасте.
Основным проявлением гонартроза являются боли, усиливающиеся при движениях, ограничение движений и синовит (накопление жидкости) в суставе.
Гонартроз развивается постепенно, в течение многих лет.
Лечение гонартроза консервативное. Существенную роль играет своевременная профилактика.
Рекомендации по лечению артроза коленного сустава
1. Соблюдать охранительный и ортопедический режим (минимальная нагрузка на сустав, но выполнять сгибание и разгибание в коленном суставе около 200 раз/сутки).
2. НПВС (нестероидные противовоспалительные препараты): - Мовалис (мелоксикам) по 1 таб 1раз/день №14 (или артрозилен капсулы 1раз/день №14, катадалон-форте 1 таб. 1 р/сут - №14.)
3. Местно гель-артрозилен (или вольтерен эмульгель, лейкопластырь-вальтерен).

4. Блокады с дипроспаном (по показаниям - решает лечащий врач) 1раз/неделю №2.
6. Вечером перед сном компрессы с димексидом в течение 30-40 минут (разводить 1 часть препарата 4 части воды).
7. ЛФК для сустава, массаж мышц (ягодичных, бедра, голени).
8. Бассейн (гидрокинезотерапия). Электростимуляция мышц конечностей.
9. Физиолечение - лазеротерапия, магнитотерапию, ультразвук с гидрокортизоном, грязевые или парафиновые аппликации.

10. Исключить поднятие тяжестей, длительного вынужденного положения.
11. Использовать ортез коленного сустава (мягкий или средней степени жесткости) при планировании длительной физической нагрузки, переходов.
12. Избегать переохлаждение, перегревание конечности.
13. С целью разгрузки внутреннего отдела сустава ношение ортопедической стельки (клиновидный подпяточник).
14. Проводить курс реабилитации 1-2 раза в год.
15. Коррекция массы тела.
При не эффективности консервативного лечения, показана операция - эндопротезирования коленного сустава!
Расписанный курс лечения при артрозе
- ✅ ОГРАНИЧЕНИЕ НАГРУЗОК НА КОЛЕННЫЕ СУСТАВЫ, НОШЕНИЕ ОРТЕЗОВ (НАКОЛЕННИКОВ), ЗА ВЕСЬ ПЕРИОД ПРОВЕДЕНИЯ КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ (наращивать нагрузки только после повторного, МРТ-контроля, положительной динамики);
- ✅ ХОНДРОГАРД, 200 МГ. ВНУТРИМЫШЕЧНО, ЧЕРЕЗ ДЕНЬ, №20 ;
- ✅ ГЕНИТРОН 15МГ. ВНУТРИМЫШЕЧНО , 1 РАЗ В ДЕНЬ, 6 ДНЕЙ ;
- ✅ ГЕНИТРОН 15 МГ. ПО 1 ТАБЛЕТКЕ, 1 РАЗ В ДЕНЬ, (С СЕДЬМОГО ДНЯ), 2 НЕДЕЛИ ;
- ✅ ФОНОФОРЕЗ С ГИДРОКОРТИЗОНОВОЙ МАЗЬЮ, ОДИН РАЗ В ДЕНЬ (С ЧЕРЕДОВАНИЕМ НА ОБА КОЛЕННЫХ СУСТАВА , ЧЕРЕЗ ДЕНЬ) ПО № 5 ;
- ✅ АЭРТАЛ КРЕМ , НА ОБЛАСТЬ КОЛЕННЫХ СУСТАВОВ , 2 РАЗА В ДЕНЬ, 10 ДНЕЙ ;
- ✅ ЕСЛИ ВАШ ОРТОПЕД ПРЕДЛОЖИТ ВНУТРИСУСТАВНОЕ ВВЕДЕНИЕ ПРЕПАРАТОВ ГИАЛУРОНОВОЙ КИСЛОТЫ , НАПРИМЕР ФЕРМАТРОНА, ТО РЕКОМЕНДУЮ СОГЛАШАТЬСЯ ;
- ✅ ОМЕЗ 20 МГ. 2 РАЗА В ДЕНЬ НА ВЕСЬ КУРС ЛЕЧЕНИЯ ;
- ✅ ПЛАЗМОЛИФТИНГ НЕ РЕКОМЕНДУЮ, - ПОЛЬЗЫ ОТ НЕГО МАЛО .

Подробная информация об артрозе: причины, классификация, симптомы и т. д.
Особенно часто суставы страдают у тех людей, которые в юности занимались спортом, потом в 20 лет бросили, а в 40—45 лет решили опять возобновить занятия и стали заниматься спортом с интенсивностью 16-летних.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Артроз — заболевание, симптомы которого должен знать каждый. Эта опасная и очень распространенная патология на ранней стадии может быть почти незаметна, однако, прогрессируя, способна причинять нестерпимую боль и даже привести к инвалидности. О том, как этого избежать, поговорим в нашей статье.



Почему возникает артроз и когда следует приступать к его лечению
Остеоартроз, или деформирующий артроз, представляет собой заболевание, которое заключается в разрушении и истончении суставной хрящевой ткани. При этом ткань сустава становится более рыхлой и разрастается, приводя в итоге к появлению костных отростков и воспалению внутри сустава.
На ранней стадии больные испытывают небольшой дискомфорт при движениях, на который могут не обращать внимания. На второй стадии заболевания возникают сильные боли, приводящие к ограничению подвижности сустава. Третья стадия, помимо болей, сопровождается полным или почти полным разрушением суставной хрящевой ткани. Еще несколько десятилетий назад больные с третьей стадией артроза оказывались прикованными к инвалидному креслу. Сегодня возможности медицины значительно расширились, и в случае полной деградации хрящевой ткани пациентам предлагается операция по протезированию.
Если во второй половине ХХ века болезнь диагностировали преимущественно у лиц старше шестидесяти лет, то сейчас исследователи говорят о повышенной заболеваемости уже после сорока. Группа риска довольно обширна: в нее входят не только граждане старше указанного возраста, но и лица, занятые физическим трудом, страдающие избыточным весом, спортсмены, те, кто перенес травмы или имеет генетическую предрасположенность. Заболеванию больше подвержены женщины, нежели мужчины.
Существенно замедлить развитие артроза, помочь сохранить подвижность конечностей и избежать серьезного хирургического вмешательства можно при помощи своевременной терапии — вот почему так важно при первых же симптомах обратиться к ревматологу.
С точки зрения европейской медицины, лечение такого серьезного заболевания, как артроз, требует комплексного подхода с учетом симптоматики на различных стадиях заболевания. В комплекс лечебных мер, кроме приема лекарственных препаратов, включают мероприятия по снижению веса, кинезиотерапии, физиотерапии, а при необходимости назначают хирургическое вмешательство. Программа лечения составляется врачом-ревматологом с учетом локализации болезни, особенностей организма пациента, но обязательно включает в себя целый спектр действий, направленных на борьбу с проявлениями заболевания.
Взгляд же традиционной китайской медицины (ТКМ) на лечение артроза отличается. Основными причинами заболевания, приводящими к истончению и деформации хрящевой ткани, с точки зрения ТКМ, являются нарушения обменных процессов, патологии эндокринной и лимфатической систем, снижение иммунитета. Именно на устранение данных причин и направлено воздействие методов китайской медицины. При этом в случае положительной динамики устраняются и симптомы болезни.
Именно поэтому сегодня все чаще можно встретить мнение специалистов о необходимости сочетания методов западной и восточной медицины [1] .
Первой задачей, возникающей при лечении артроза, становится снятие боли и воспаления в суставе. Для этого назначают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, кеторолак, пироксикам, диклофенак и их производные — в форме таблеток, инъекций, гелей, мазей или ректальных свечей. Помните, что применение этой группы лекарств лишь снимает основные симптомы недуга. Более того, длительный прием НПВП способен ускорить процесс разрушения хрящей, поэтому применять их необходимо с большой осторожностью и только по назначению врача.
В тяжелых случаях и при низкой эффективности лечения нестероидными противовоспалительными препаратами для устранения боли и воспаления применяют кортикостероиды. Как правило, их вводят в организм в виде инъекций непосредственно в капсулу сустава. Кортикостероиды при длительном применении могут ухудшать состояние хрящей, поэтому назначают их лишь при сильных болях. Как и НПВП, данная группа медикаментов служит для устранения болевых ощущений и воспаления и не замедляет течение артроза.
Хондропротекторы являются одной из самых важных составляющих медикаментозного лечения артроза: они насыщают хрящевые ткани питательными веществами, стимулируя рост клеток. К группе хондропротекторов относится, например, глюкозамин, выпускаемый в форме таблеток или капсул. Не следует ожидать быстрого эффекта от применения хондропротекторов: улучшение состояния хрящей можно заметит лишь после длительного приема препаратов. Кроме того, они не помогут в том случае, если болезнь достигла третьей, самой тяжелой, стадии.
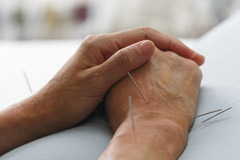
В китайской медицине восстановление здоровья сустава начинается с диагностики, во время которой оценивается общее состояние организма и выявляется первопричина артроза. Затем доктор составляет программу воздействия на биологически активные точки. Комплексное лечение артроза включает в себя следующие методы ТКМ:
При этом основное внимание уделяется иглорефлексотерапии как наиболее эффективному методу лечения в традиционной китайской медицине. Результаты терапии во многом зависят от квалификации специалиста. Находясь в руках умелого врача, пациент в скором времени сможет отметить улучшение самочувствия, сопровождающееся снятием боли, восстановлением подвижности суставов, укреплением иммунитета, нормализацией кровообращения и обмена веществ [2] .
- Пункция (малоинвазивное вмешательство). Применяется и для диагностики заболевания. В суставную капсулу вводят иглу, забирая часть жидкости, — это позволяет получить материал для анализов, снизить нагрузку на капсулу, а при необходимости еще и ввести кортикостероидные препараты непосредственно в очаг воспаления.
- Артроскопия диагностическая. Артроскопия представляет собой введение специального аппарата артроскопа через микроразрезы в коже. Это позволяет тщательно обследовать сустав, а также удалить отделившиеся фрагменты хрящей, устранив причины воспалительного процесса и болей.
- Остеотомия коррегирующая. Суть этой хирургической процедуры заключается в подпиливании костей больного с их последующей фиксацией под другим углом. Операция позволяет снизить нагрузку на сустав и устранить боли на длительный период. Такое радикальное воздействие назначается нечасто — слишком велика нагрузка на организм пациента и слишком продолжителен срок реабилитации.
- Эндопротезирование. В тех случаях, когда иные виды лечения не помогли, а болезнь полностью или почти полностью разрушила суставы, их заменяют протезами из пластика, металла или керамики. Эндопротезирование — тяжелая и дорогостоящая операция, требующая продолжительной реабилитации. Многих пациентов в течение нескольких месяцев после хирургического вмешательства мучают боли. Однако эндопротезирование для больного зачастую является единственной альтернативой перспективы быть обездвиженным. Срок службы современных протезов достигает двадцати лет, и все эти годы пациент сможет жить полноценной жизнью.
Несмотря на общие черты в симптоматике, артроз разных суставов имеет свои признаки и особенности лечения. Например, использование мазей при артрозе тазобедренного сустава неэффективно из-за мышечной и жировой ткани, препятствующей попаданию препарата к месту воспаления. Зато те же мази хорошо показывают себя при нанесении на коленный или локтевой сустав. Давайте рассмотрим, какие симптомы характерны для артроза суставов (голеностопного, коленного, локтевого, плечевого, пальцев рук и тазобедренного) и какое лечение подходит каждому из случаев.
Чтобы избежать возникновения артроза, особенно при наличии предрасположенности, следует придерживаться простых правил: носить удобную обувь, поддерживать физическую активность, соблюдая при этом меру при нагрузках, избегать травм и переохлаждения. Для профилактики заболевания особенно важно поддерживать нормальный вес, ведь каждый лишний килограмм увеличивает нагрузку на суставы.
«Болезненные симптомы при артрозе являются следствием дегенеративно-дистрофических изменений в тканях сустава. При лечении, которое после необходимых диагностических процедур назначают специалисты по китайской медицине, целью является не просто снятие болезненных симптомов, а в первую очередь устранение самих причин возникновения патологии. Обычно прибегают к иглорефлексотерапии — воздействию на 300 активных точек тела очень тонкими стерильными иголками. Дополнительно может быть показан точечный массаж туйна, моксотерапия (прогрев полынными сигарами), а также фитотерапия.
* Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Читайте также:


