Разрыв сосочковой мышцы что это
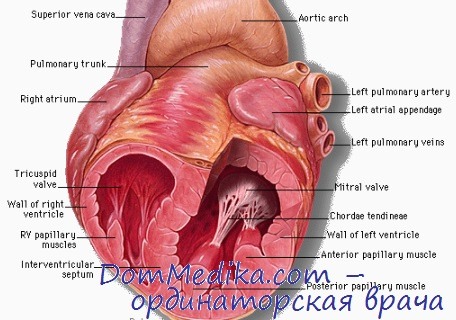
Сосочковые мышцы входят в структуру клапанного аппарата и расположены в левом и правом желудочках сердца. Все их волокна сокращаются синхронно с систолой, регулируя закрытие клапанов.
Нарушение целостности папиллярных мышц относится к разновидности внутренних разрывов сердца. Такое состояние чаще всего развивается при расстройствах кровообращения в венечных артериях, как последствие острого инфаркта миокарда. Летальность от разрыва сосочковых мышц достигает 1% в течение первых двух недель.
Что представляют собой сосочковые мышцы сердца?

Сосочковые мышцы (папиллярные) – продолжение внутреннего слоя сердечной мускулатуры, которое выступает в полость желудочков, и с помощью прикрепленных к верхушке хорд обеспечивает однонаправленный ток крови по камерам.
Анатомическая классификация сосочковых мышц (СМ):
- Правого желудочка:
- Передняя.
- Задняя.
- Перегородочная.
- Левого желудочка:
- Передняя.
- Задняя.
Названия мышц соответствуют створкам клапана, к которым они крепятся при помощи хорд (тонких сухожильных нитей).
Схема папиллярных мышц у каждого человека индивидуальная:
- общее основание и несколько верхушек;
- 1 основание и заканчивается 1 верхушкой;
- несколько оснований, которые в апикальной части сливаются в 1 верхушку.
Следовательно, выделяют три вида СМ:
- одно-;
- двух-;
- трехсосочковые мышцы.
Форма папиллярных мышц также варьируется:
- цилиндрическая;
- коническая;
- четырехгранная пирамида с усеченной верхушкой.
Колеблется и общее количество сосочковых мышц у каждого индивидуума (от 2 до 6), поэтому створку клапана могут удерживать сразу несколько СМ.
Количество элементов связано с шириной сердца (чем уже – тем меньше папиллярных мускулов, и наоборот).
Высота мышц напрямую зависит от длины полости камеры. Толщина СМ колеблется от 0,75 до 2,6 см в левом желудочке, и 0,85-2,9 см – в правом. Эти два показателя пребывают в обратно пропорциональной зависимости (чем длинней мышца, тем она уже, и наоборот). Длина папиллярных мышц у мужчин на 1-5 мм больше, чем у женщин.
Основные функции
Конечная цель работы сосочковых мышц – обеспечение однонаправленного тока крови из предсердия в желудочек.
Во время систолы желудочков СМ сокращаются синхронно с миокардом и регулируют натяжение сухожильных хорд, крепящихся к краям атриовентрикулярных клапанов. Они натягивают створки на себя, не давая вернуться крови внутрь предсердий во время систолы. Тем самым, при помощи папиллярных мышц создается достаточный градиент давления на легочном и аортальном клапанах.
В начальной стадии систолы желудочков полулунные (аортальный и легочной) клапаны еще закрыты, а кровь по пути наименьшего сопротивления направляется обратно в предсердия. Но этому препятствует сокращение сосочковых мышц и быстрое смыкание створок клапана. На некоторое время создаются замкнутые полости желудочков, необходимые для нагнетания достаточного давления открытия полулунных клапанов.
Сосочковые мышцы обеспечивают правильное функционирование клапанной системы сердца. СМ не крепятся к створкам аортального и клапана легочной артерии, поскольку для их пассивного смыкания не требуется резкого перепада градиента давления.
Клапаны атриовентрикулярных соединений более массивны и требуют для эффективного закрытия быстрого и сильного давления обратного тока крови на протяжении нескольких миллисекунд.
Патологии
Патологические изменения в папиллярных мышцах могут возникать как первично, так и вследствие заболеваний других частей сердца.
Первичное поражение СМ в виде гипоплазии или аплазии встречается при:
- врожденной регургитации на митральном клапане;
- синдроме трисомии-18 (Эдвардса);
- аномалии Эбштейна – формировании створок из мышечной ткани желудочков.
Врожденные пороки митрального клапана (МК), которые служат основанием для дефекта папиллярных мышц:
Во всех вышеперечисленных случаях неполноценные сосочковые мышцы усугубляют клинические проявления клапанной недостаточности.
Ткани СМ могут поражаться опухолевым процессом (чаще всего – лимфомой). Также папиллярные мышцы нередко подвергаются повреждению вследствие инфекционных заболеваний (эндокардита, ревматизма).
После перенесенной язвенного варианта инфекционного эндокардита наблюдается сращение между собой соседних сосочковых мышц с формированием клапанного порока с преобладанием недостаточности.
Изменения папиллярных мышц при пороках трикуспидального клапана:
- притупление верхушек СМ (в особенности передних);
- сращение передних папиллярных мышц с краевой зоной створок трикуспидального клапана;
- краевое срастание СМ со стенкой правого желудочка.
Изменения структуры сосочковых мышц при приобретенном стенозе митрального клапана:
- утолщение и удлинение СМ;
- срастание папиллярных мышц в единый конгломерат;
- припаивание краев СМ к поверхности левого желудочка;
- верхушки мышц припаяны к створкам митрального клапана.
Увеличение в размере СМ наблюдается при гипертрофической кардиомиопатии, поскольку папиллярные мышцы – продолжение внутреннего слоя миокарда желудочков. Увеличенные в размерах СМ сокращают полезный объем левых отделов, что снижает фракцию выброса и усугубляет гемодинамические расстройства.
Чаще некрозу подвергается задняя папиллярная мышца, что объясняется более скудным кровоснабжением в сравнении с передней.
Вследствие разрыва СМ во время систолы желудочка одна из створок митрального клапана (МК) проваливается в полость левого предсердия. Несостоятельность МК способствует перемещению крови в обратном направлении, что вызывает тяжелую недостаточность. Нарушение оттока жидкости ведет к повышению давления в легочных венах (кардиогенный отек) и падению показателей системной гемодинамики.
Основные симптомы и параклинические признаки разрыва:
- внезапное начало – боль в грудной клетке, учащенное сердцебиение, тяжелая одышка, выделение пенистой мокроты;
- аускультативно: мягкий шум в IV межреберье слева, усиливающийся во время систолы и проводится в подмышечную область;
- ослабление I тона на верхушке сердца;
- ЭхоКГ – М-образная хлопающая створка митрального клапана, которая при сокращении желудочков открывается в полость предсердия;
- допплерография – разной степени регургитация с турбулентным током крови.
Лечение разрывов сосочковых мышц – исключительно хирургическое, после предварительной медикаментозной стабилизации показателей. Суть вмешательства в постановке искусственного МК или удалении части створки с пластикой атриовентрикулярного отверстия. Ранняя летальность достигает 50% после ургентных кардиохирургических операций.
Выводы
Полный разрыв папиллярной мышцы сопровождается высоким риском смерти в течение суток. Надрыв СМ или повреждение одной из нескольких головок приводит к менее выраженной митральной регургитации с возможностью экстренного вмешательства и коррекции состояния. Острый инфаркт миокарда – опасная патология, которая угрожает жизни пациента даже после восстановления основной функции сердца. Необходимость длительного наблюдения в условиях кардиоцентра продиктована риском ранних осложнений, в том числе разрыва папиллярных мышц.
Для подготовки материала использовались следующие источники информации.
Осложнения инфаркта миокарда довольно обширны, к ним относятся различные деформации и повреждения сердечной мышцы, связанные со снижением тонуса миокарда после перенесенного инфаркта и возможного хирургического вмешательства.
Разрыв сердечной стенки, сухожильной стенки и сосочковых мышц — это распространенное осложнение инфаркта миокарда, которое возникает, когда стенки сердца теряют эластичность и утрачивают способность выполнять свои функции по перекачиванию крови.
Разрыв сердечной стенки (сухожильной стенки, сосочковой мышцы)
Сердечная стенка имеет три слоя, и самым толстым из них является мышечный слой. Этот слой называется миокардом. Эта часть сердца наиболее активна, поскольку основная функция сердечной мышцы — сжатие и расслабление с целью закачивания и выталкивания крови для передачи органам всего тела.
Даже незначительная травма или повреждение сердечной мышцы может повлиять на циркуляцию крови, привести к серьезным осложнениям или к ухудшению состояния здоровья и быстрой смерти.

Рисунок 1. Разрыв сухожильной стенки
Разрыв сердечной стенки (или сухожильной стенки, сосочковых мышц) происходит в мышечном слое стенки сердца. Разрыв может происходить во внутренней части стенки, которая разделяет сердце на камеры, а также на внешней стенке, которая удерживает циркулирующую в сердце кровь. Кроме того, от разрыва могут пострадать сосочковые мышцы — мышцы маленького размера, расположенные на сердечных клапанах, а также микроскопические сухожилия, подсоединенные к этим мышцам и сердечным клапанам и даже клапанным створкам.
Причины разрыва стенки сердца
Как уже было сказано, разрыв стенки сердца — это осложнение острого инфаркта миокарда. Кроме ИМ, вызывать разрыв сердечной стенки могут такие факторы:
- проникающие травмы сердечной мышцы;
- первичные и вторичные опухоли миокарда (злокачественные и доброкачественные);
- инфильтративные заболевания сердца и аорты;
- чрескожные процедуры, в том числе установка имплантатов;
- операции на открытом сердце, например, по замене клапана.
Симптомы разрыва стенки сердца
Симптомы варьируются в зависимости от места разрыва. Отверстие во внутренней стенке сердца приводит к смешиванию крови из разных камер сердца. Разрыв наружной стенки приводит к накоплению крови в околосердечной сумке, таким образом, расширение стенок становится невозможным. Разрыв папиллярных (сосочковых) мышц образует обратный ток крови во время сокращения сердца. Симптомы не всегда очевидны и иногда не появляются мгновенно, но в значительном числе случаев обнаружить подобное состояние можно очень быстро.
Симптомы варьируются в зависимости от места разрыва. Отверстие во внутренней стенке сердца приводит к смешиванию крови из разных камер сердца. Разрыв наружной стенки приводит к накоплению крови в околосердечной сумке, таким образом, расширение стенок становится невозможным. Разрыв папиллярных (сосочковых) мышц образует обратный ток крови во время сокращения сердца. Симптомы не всегда очевидны и иногда не появляются мгновенно, но в значительном числе случаев обнаружить подобное состояние можно очень быстро.
Наиболее явные симптомы таковы:
- боль в груди;
- учащение или замедление сердечного ритма;
- вздутие вен на шее;
- приглушенный звук сердцебиения, шумы, другие звуковые несоответствия норме;
- аритмия;
- отек легких;
- гемоперикард;
- шоковое состояние.
Оказать пациенту помощь необходимо максимум в течение 12 часов после инцидента. В противном случае вероятность летального исхода будет очень высока.
Лечение разрыва стенки сердца
Медикаменты применяются только для стабилизации пациента после операции или перед хирургическим вмешательством.
Используемые лекарственные препараты:
- вазодилаторы для расширения основных кровеносных сосудов и снятия избыточной нагрузки при закачивании крови в сердце;
- диуретики, увеличивающие отток жидкости таким образом, чтобы избежать отека легких и гемоперикада.
Хирургическое вмешательство, как правило, осуществляется сразу же после обнаружения проблемы. Разрывы внутренних стенок устраняются сшиванием либо использованием специального пластыря. Наружные разрывы в первую очередь требуют удаления мертвых тканей, а после — применения синтетических пластырей или биологического клея.
Разрыв сосочковых мышц является обязательным условием для замены поврежденных клапанов. Может быть показан перикардиоцентез и хирургическое дренирование гемоперикарда. После операции пациентов размещают в реанимации, прогноз зависит от общего состояния здоровья, возраста, общего состояния сердечной мышцы, наличия или отсутствия инфарктов, повторных инфарктов.
В качестве меры временной стабилизации при разрыве папиллярных мышц применяют метод баллонной контрпульсации. Этот метод не подходит для лечения пациентов с разрывом стенки левого желудочка.
Во время пребывания в реанимации больные не должны принимать пищу и питье через рот. Показан строгий постельный режим, контроль эмоционального состояния, постоянное наблюдение кардиолога.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Разрывы сердца, или разрывы миокарда наблюдаются в 2-6% всех случаев инфарктов миокарда с подъемом сегмента ST. Это вторая по частоте непосредственная причина смерти больных в стационаре. Обычно разрывы сердца происходят в течение первой недели заболевания, но в некоторых случаях наблюдаются и позже (до 14-го дня). Особенно опасными считаются 1-е и 3-5-е сутки болезни.

[1]
Что вызывает разрывы сердца?
- высокое артериальное давление;
- несоблюдения ограничений двигательного режима;
- сохранение стрессового состояния на фоне некупированного болевого синдрома;
- влияние тромболитической и антикоагулянтной терапии;
- раннее назначение больших доз сердечных гликозидов.
Как правило, больные с угрозой разрыва сердца поступают в более тяжелом состоянии (недостаточность кровообращения, явления кардиогенного шока или левожелудочковой недостаточности). Длительность, интенсивность болевых приступов и их количество должно настораживать врача в отношении возможности разрыва миокарда. Характерны типичные интенсивные, продолжительные и рецидивирующие боли, носящие режущий и раздирающий характер. Терапия анальгетиками при этих болях малоэффективна. На высоте не купирующихся болей наступает катастрофа с летальным исходом. В других - случаях, на фоне улучшения самочувствия без каких-либо признаков, иногда во сне, также наступает быстрый смертельный исход.
Разрывы сердца принято делить на внешние (они сопровождаются острой гемотампонадой) и внутренние (прободение межжелудочковой пегегородки и отрыв сосочковой мышцы).
Внешние разрывы сердца
Внешние разрывы сердца встречаются в 3-8% случаев инфаркта миокарда. Разрывы межжелудочковой перегородки встречаются реже, чем наружные. Выделяют быстрое и медленное возникновение разрыва сердца. Установлено, что быстрота нарастания гемотампонады сердца зависит от величины, формы и локализации разрыва, а также от скорости образования кровяных сгустков, которые, с одной стороны, замедляют и приостанавливают кровотечение, а с другой стороны вызывают сдавление сердца. В связи с этим жизнь больного в данной ситуации может продолжаться от нескольких минут до нескольких суток. Своевременно начатые реанимационные мероприятия при разрыве сердца «опт продлить жизнь больного на некоторое время, которого может оказаться достаточным для срочной торакотомии и ушивания места разрыва.
При быстром разрыве сердца, который встречается у большинства больных, гемотампонада сердца происходит мгновенно. Общее состояние больного инфарктом миокарда, которое до этого момента было относительно удовлетворительным, резко ухудшается: отмечается усиление болевого синдрома с потерей сознания и катастрофическим падением артериального давления, исчезновением пульса, расстройством дыхания, которое становится редким и аритмичным. Внезапно прекращают выслушиваться сердечные тоны, появляется диффузный цианоз, набухают шейные вены, расширяются границы абсолютной сердечной тупости. Смерть может наступить во время сна.
При постепенном формировании разрыва сердца в клинической картине на первый план выступают упорные ангинозные приступы, в ряде случаев совсем не купируемые наркотическими средствами, в результате чего развивается рефрактерный к терапии кардиогенный шок. Нарастает одышка, глухость сердечных тонов, иногда над верхушкой сердца и вдоль грудины выслушивается шум трения перикарда. Боль при медленно текущих разрывах миокарда чрезвычайно интенсивная, разрывающая, раздирающая, кинжальная, жгучая. Боль сохраняется до завершения разрыва. Определить эпицентр боли при медленно текущем разрыве сердца сложно из-за ее чрезвычайной интенсивности.
Медленно текущие разрывы сердца могут продолжаться от нескольких десятков минут до нескольких суток (чаще не более 24 часов) и может иметь двух- или трехэтапное течение. При хирургическом лечении этот вариант имеет прогностически более благоприятное течение.

[2], [3], [4], [5], [6], [7], [8]
Разрывы межжелудочковой перегородки
Острый разрыв межжелудочковой перегородки наблюдается при нижнем (базальном) и переднем (апикальном) инфаркте миокарда у 2-4% пациентов. Чаще развивается в первую неделю. Данные разрывы сердца часто сопровождаются развитием отека легких.
Для разрыва межжелудочковой перегородки характерно быстрое нарастание недостаточности кровообращения по правожелудочковому типу, расширение границ сердца вправо, набухание шейных вен, увеличение печени и развитие артериальной гипотензии. Эхокардиография достаточно информативна при диагностике разрыва межжелудочковой перегородки.
Разрыв папиллярной (сосочковой) мышцы
Разрыв папиллярной (сосочковой) мышцы является чрезвычайно опасным, но корригируемым осложнением. Наиболее часто происходит разрыв задне-медиальной мышцы как следствие нижнего инфаркта миокарда в период от 2 суток до конца первой недели заболевания. Разрыв сосочковой мышцы проявляется тяжелой сердечной недостаточностью, резистентной к медикаментозной терапии. Летальность в течение первых 2 недель составляет 90%. Шум от регургитации, даже если она очень выражена, может не выслушиваться. При эхокардиографии видна флоттирующая створка митрального клапана и независимо движущаяся головка папиллярной мышцы. Результатом большой регургитации в левое предсердие является гипердинамия стенок левого желудочка.
Внезапное появление тяжелой митральной регургитации при ИБС характерно для разрыва сосочковых мышц вследствие их инфаркта либо инфаркта миокарда ЛЖ в зоне их прикрепления. Важно, что кровоснабжение заднемедиаль-ной папиллярной мышцы чаще осуществляется из бассейна одной коронарной артерии, в то время как переднелатеральная получает двойное питание. Вследствие этой анатомической особенности разрывы заднемедиальной мышцы происходят в 6— 10 раз чаще.
При этом развивается острое тяжелое нарушение кровообращения с клиникой отека легких, нередко возникает кардиогенный шок и летальный исход. Основными причинами отека легких являются достаточно большой объем регургитации и снижение систолической функции ЛЖ. Кроме того, особую роль в развитии быстрой декомпенсации гемодинамики у больных с неревматическим повреждением митрального клапана играет небольшой размер полости левого предсердия.
Острая митральная регургитация —- это особое состояние, которое является независимым предиктором поздней смертности пациентов с острым инфарктом миокарда. Необходимо отметить, что в остром периоде инфаркта миокарда нередко развивается преходящая острая митральная регургитация, связанная с дисфункцией папиллярных мышц вследствие ишемии. Однако в отсутствие разрыва хорд или папиллярных мышц митрального клапана она редко приводит к значимым гемодинамическим сдвигам.
Таким образом, выделяют четыре основных механизма возникновения острой митральной регургитации после инфаркта миокарда:
1) дилатация полости ЛЖ и фиброзного кольца митрального клапана;
2) дисфункция папиллярных мышц;
3) разрыв папиллярных мышц;
4) острое переднесистолическое движение митрального клапана.
Факторы, способствующие снижению степени регургитации на митральном клапане при дисфункции папиллярных мышц:
I. Уменьшение постнагрузки: прием вазодилататоров приводит к снижению давления в сосудах большого круга кровообращения и, как следствие, к уменьшению объемов левого предсердия и левого желудочка. Степень митральной регургитации при этом уменьшается, однако параллельно не происходит увеличения ударного выброса, что необходимо учитывать при применении препаратов данной группы.
II. Снижение преднагрузки: падение артериального давления приводит к уменьшению конечного диастолического объема левого желудочка и уменьшению выраженности митральной регургитации.
III. Повышение сократимости миокарда левого желудочка: приводит к уменьшению площади митрального отверстия в систолу и, как следствие, к уменьшению выраженности митральной регургитации. Важную роль в этом механизме играет уменьшение конечного диастолического объема левого желудочка.
Разрыв папиллярной мышцы, безусловно, является наиболее опасной причиной острой митральной регургитации.
С точки зрения выбора тактики ведения пациента крайне важно в каждом конкретном случае распознать основной механизм, так как, если первые два случая требуют реваскуляризации и медикаментозной терапии, то тяжелая острая митральная регургитация вследствие разрыва сосочковой мышцы является неотложным хирургическим состоянием.
Однако, проводя фармакотерапию, направленную на противодействие представленным механизмам, необходимо всегда понимать, что в случае разрыва папиллярных мышц и при наличии тяжелой острой митральной недостаточности нельзя медлить с принятием решения о проведении неотложного хирургического вмешательства.
Основной метод инструментальной диагностики — бесспорно, ЭхоКГ с применением допплерографии. При двухмерной ЭхоКГ у пациентов с дисфункцией папиллярных мышц вследствие хронической ишемии часто выявляют расширение полости ЛЖ и, как следствие, дилатацию фиброзного кольца митрального клапана. Кроме того, на дисфункцию сосочковых мышц может указывать прогиб створок клапана в систолу в полость левого предсердия, нередко в сочетании с пролапсом митрального клапана.
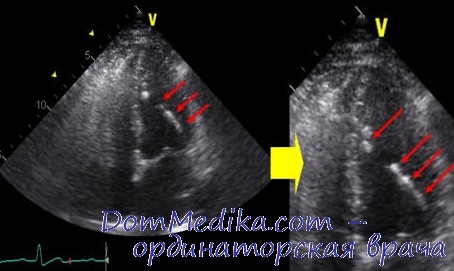
При дисфункции папиллярных мышц, связанной с рубцовыми изменениями вследствие инфаркта миокарда, наблюдается их истончение и растяжение, а также истончение стенки, к которой крепится мышца, и, нередко, дилатация данной зоны ЛЖ. В результате створка или створки митрального клапана, прикрепленные к хордам и сосочковой мышце, в систолу полностью не закрываются. Разрыв папиллярной мышцы может быть полным и неполным.
В острых ситуациях при отрыве папиллярной мышцы при двухмерной ЭхоКГ иногда удается увидеть непосредственно разорванную мышцу. Кроме того, в ряде ситуаций митральный клапан становится патологически подвижным и в систолу его створка провисает в полость левого предсердия. Однако данный феномен более характерен для отрыва хорд митрального клапана и будет подробно описан в следующем разделе.
Допплерография у пациентов как с острой, так и с хронической дисфункцией сосочковых мышц выявляет различную степень митральной регургитации, методы оценки тяжести которой подробно описаны ниже.
Редким этиологическим фактором дисфункции и разрыва папиллярных мышц может быть травматическое повреждение митрального клапана. При тупой травме грудной клетки в области сердца риск травмы элементов митрального клапана наиболее велик в случае, если сжатие сердца между грудиной и позвоночником происходит в фазу изоволюмического сокращения сердца, когда митральный клапан закрыт, а давление в левом желудочке достигает максимума.
Повреждение непосредственно створок клапана и фиброзного кольца при этом возникает крайне редко, гораздо чаще имеют место разрывы сосочковых мышц и хорд. Важно, что контузия папиллярных мышц в момент травмы может привести к их некрозу, а непосредственно разрыв может быть отсроченным и произойти через несколько дней и даже недель. Риск травматического разрыва папиллярных мышц значительно возрастает у пациентов с ИБС.
Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда - синдром, характеризующийся полным отрывом сосочковой мышцы сердца, вовлеченной в зону повреждения при развитии инфаркта миокарда.
Разрыв сосочковой мышцы как текущее осложнение острого инфаркта миокарда. Причины и симптомы
Сосочковая мышца в норме связана сухожильной хордой с соответствующей створкой клапана и не допускает ее выворачивания при работе сердца. При развитии инфаркта попавшая в зону повреждения сосочковая мышца постепенно повреждается при работе клапанного аппарата вплоть до полного отрыва. В подавляющем числе случаев поражаются сосочковые мышцы левого желудочка (заднебоковая сосочковая мышца), что проявляется случаями митральной недостаточности: выраженной одышкой, нарастающим отеком легких и падением артериального давления.
Вопросы и ответы:
Просто напишите в поисковую строку название заболевания (или его часть), либо интересующий лечебный профиль, виде лечения или необходимую процедуру – и система сама предложит наиболее эффективные санатории, пансионаты, спа- и велнес- отели. Вам остается лишь выбрать объект по своим предпочтениям: наиболее оптимальный по цене, расположению, уровню, отзывам или другим параметрам. Все предлагаемые здравницы проходят тщательный предварительный отбор и проверку нашими специалистами и врачами.
Кроме того, можно просто заказать звонок нашего профильного врача-курортолога, который внимательно выслушает Вас, даст свои рекомендации по выбору объекта с наиболее подходящими и эффективными лечебно-оздоровительными программами.
Общий список процедур, предоставляемых в выбранном Вами объекте можно посмотреть на его официальной странице в Здравпродукте.
А вот точный перечень для Вашего лечения скажет только врач в санатории на основе изучения предоставленной санаторно-курортной книжки, первичного осмотра и, возможно, пройденной диагностики и сданных анализов.
Он учтет все Ваши показания и противопоказания, необходимый лечебный профиль, другие пожелания, и назначит максимально эффективный курс лечения исходя из длительности купленной Вами путевки.
Это зависит от вашего основного и сопутствующих диагнозов, выбранной программы и назначений врача санатория с учетом вашего состояния здоровья и рекомендаций лечащего врача, у которого вы проходили обследование.
Для приобретения путевки потребуются:
- Паспорт (свидетельство о рождении - для детей)
- Санаторно-курортная карта (в случае, когда это является обязательным условием)
- Необходимые документы для предоставления скидки, в случае наличия акционных предложений (например, пенсионное удостоверение).
В базе данных ЗдравПродукт® можно найти самые различные санатории и спа-отели по всему миру – какие-то из них являются узкопрофильными (значит специализируются на одном основном лечебном профиле), какие-то – многопрофильными (значит лечат сразу несколько видов заболеваний).
Но здесь важно понимать, что узкопрофильные здравницы – максимально эффективные.
Поэтому наш основной совет – выбирайте, что для вас является самым важным в лечении, а что дополнительным. Исходя из этого, подбирайте объект с вашим основным профилем, и с остальными лечебными профилями в качестве дополнительных.
Кроме того, можно просто заказать звонок нашего профильного врача-курортолога, который внимательно выслушает Вас, даст свои рекомендации по выбору объекта с наиболее подходящими и эффективными лечебно-оздоровительными программами.
Помимо этого, задать свои вопросы и оставить заявку на подбор санатория можно по электронной почте: doctor@zdravproduct.com.
Кроме того, бывают объекты:
- Узкопрофильные и многопрофильные
- Загородные или городские
- Крупные курортные комплексы или небольшие камерные здравницы
- Сетевые или частные
- С собственными источниками и грязями или с привозными
- С собственным медцентром, бальнеоцентром, СПА-комплексом спорткомплексом, или расположенные рядом с большими городскими комплексами или другими объектами
- С открытым бассейном или закрытым, а может и вообще без него
- С пляжем или без
И это многие, но далеко не все возможные отличия.
Читайте также:


