Растяжение связок в паховой после родов
Не всегда красота возвращается к женщинам сразу после родов. Нередко остаются проблемы, которые причиняют молодым мамам много огорчений: лишний вес, отвисший живот, пигментные пятна, растяжки или варикозные звездочки, болезненные ощущения.
Боли в промежности после родов
Боль в промежности и связанный с ней дискомфорт – и это ощущение тоже нормально, ведь нереалистично рассчитывать на то, что 3--3,5-килограммовый ребенок пройдет через промежность без всяких последствий. Даже если во время родов вы избежали разрывов и вам не сделали эпизиотомию (разрез промежности), эта область все равно растягивалась, сдавливалась, т.е. была травмирована. Боль пройдет через несколько дней.
В случае эпизиотомии болезненные ощущения могут усиливаться, особенно при смехе, кашле, чихании, дефекации. Как и любая рана, место эпизиотомии заживет не сразу — на это обычно требуется от 7 до 10 дней. В это время женщине запрещают сидеть, чтобы швы не разошлись. При этом разрешают сидеть на унитазе и присаживаться на жесткий стул на 5-е сутки на ту ягодицу, где нет шва.
Возможные причины болей в опорно-двигательной системе женщины после родов
1. После родов из-за растяжения мышц тазового дна, связок лобкового сочленения, позвоночника появляется боль в пояснице, распространяющаяся в ноги, слабость в ногах.
2. Мышечные усилия, прилагаемые при родах, могут привести к ощущениям скованности, болям в шейном, пояснично-крестцовом отделах позвоночника, в плечевом поясе, так как роды — это работа, аналогичная той, которая выполняется при занятиях спортом. Нетренированный организм тяжело переносит повышенную нагрузку.
3. После родов ослабленные под воздействием гормонов беременности мышцы и связки позвоночника еще не приобрели необходимый тонус, из-за чего позвонки сильнее давят друг на друга и на нервные корешки. Необходимость поднимать что-то тяжелое, часто брать малыша на руки приводит к появлению боли в суставах, мышцах рук, различных отделах позвоночника. Возможно усугубление уже существующих заболеваний позвоночника.
4. После родов женщину может беспокоить также мышечная боль в разных частях тела. Какие именно мышцы болят сильнее всего, зависит от того, какую именно группу вы больше всего напрягали во время родов: боль может сосредоточиться в области грудной клетки, спины, ног и даже плеч. Если боль действительно имеет мышечный характер, она должна постепенно пройти в течение следующих нескольких дней.
5. Головокружения, сердцебиения, головная боль, пошатывания при ходьбе, тошнота могут возникать из-за изменения кривизны шеи при неудобной позе во время сна и при выполнении домашней работы, в результате которой происходит пережимание кровеносных сосудов и возникает дефицит кровообращения.
Боли внизу живота после родов
Боли внизу живота после родов могут быть схваткообразными или тянущими. Это обычное явление для послеродового периода. Матка сокращается, возвращаясь к прежнему состоянию (размером меньше кулачка), это сопровождается болевыми ощущениями. Боли усиливаются при кормлении грудью, так как увеличивается выработка окситоцина, который способствует сокращению матки.
Обычно боли проходят к 4-7 дню после родов. Если вам тяжело переносить эту боль, возможно применение обезболивающих препаратов. Но посоветуйтесь с врачом.
Боль в области таза после родов
Многие женщины начинают жаловаться на боль в области таза спустя какое-то время после родов. Это, так называемый синдром, известный как симфизиолиз. Синдром состоит из собственно симфизиолиза, разрыва симфиза и боли в области таза или симфиза. Симфизиолиз характеризуется расхождением между двумя лобковыми костями и нестабильностью. Острый разрыв симфиза очень болезнен. Боль в области таза после родов характеризуется болезненностью симфиза и крестцово-подвздошных сочленений. Жалобы обычно возобновляются после следующей беременности.
Боли в спине в области поясницы после родов
Молодые мамы нередко жалуются на боли в спине. По статистике неприятные ощущения в пояснице, шее и плечах возникают у каждой второй роженицы. Печально, что данное состояние может длиться от нескольких недель до 1 года. Причин, вызывающих боли в спине, масса. Это и большие нагрузки (каждодневное ношение малыша на руках), и смещение оси позвоночника во время беременности, и растяжение мышц спины и живота, и сами роды, которые являются большим стрессом для поясницы и крестца.
Еще одна причина болей в спине — растяжение мышц таза при родах, ведь прохождение плода через узкий родовой канал — это большой стресс. Наиболее страдают от неприятных ощущений в спине женщины, чья физическая подготовка на момент родов оставляла желать лучшего. Те же роженицы, которые и во время беременности занимались специальной гимнастикой, отмечают гораздо более слабую боль. Однако не только отсутствие тренировок чревато перерастяжением мышц таза. Большую роль здесь играет изменение гормонального фона, которое и вызывает метаморфозы в строении связок и суставов. Кроме того, врачами- ортопедами выявлена такая закономерность: если женщина имела искривление позвоночника до беременности, то значит и после родов ее будут беспокоить боли в спине с большей вероятностью, чем у женщин с нормальной осанкой.
Если говорить о причинах боли в спине у рожениц, то стоит упомянуть и родовые травмы. Под родовой травмой обычно понимают смещение бедренных суставов и позвонков крестцово-поясничного отдела позвоночника. Эта проблема беспокоит чаще всего рожениц, имеющих большую массу тела, а также тех женщин, которые вошли в роды неподготовленными (не освоили технику правильного дыхания, не принимали щадящие позы при схватках и т. п.).
Некоторые специалисты считают, что анестезия при родах не дает женщине акцентировать внимание на своих ощущениях. По этой причине лучше всего не использовать сильные обезболивающие средства в ходе родов (если это не предписано лечащим врачом). В дальнейшем именно из-за смещений суставов длительное время после родов женщину могут беспокоить изнуряющие боли в бедрах, пояснице. Иногда боль распространяется вдоль всей ноги. Если родовая травма была серьезной, то требуется оперативное вмешательство, но чаще всего удается обойтись методами консервативной терапией (помогут приемы остеопатии, физиотерапия, мануальная терапия, ЛФК). Гораздо реже назначается лекарственное лечение, т.к. женщинам в период лактации многие препараты для снятия воспаления и боли противопоказаны. Если вы испытываете боли в спине после родов, ни в коем случае не терпите, обязательно обратитесь к врачу и расскажите ему о своих симптомах.
Женщины в послеродовом периоде должны четко дозировать физическую активность и не заниматься тяжелым трудом, т.к. еще на протяжении 5 месяцев после родов мышцы спины и живота остаются весьма уязвимыми.
Растяжение паховых связок – нарушение целостности связочного аппарата, который соединяет бедренную кость с тазовым каркасом. Паховые связки определяют амплитуду движений ног. Поэтому растяжения и разрывы возникают при превышении этого амплитудного порога.
Многие думают, что растяжения связок и сухожилий – это одно и то же. Это неверно, так как сухожилиями крепятся мышцы, а связки крепятся между костями.
Восстановление паховых связок после растяжения, особенно после разрыва, может занимать длительное время. Поэтому лечебные мероприятия следует начать как можно раньше. Это способствует скорому и полному выздоровлению. В противном случае связки после травмы могут стать непрочными, а это может привести к повторным хроническим растяжениям.
Как и почему возникает
В большинстве случаев растяжение связок в паху наблюдается у людей, которые занимаются спортом – легкоатлеты, бодибилдеры, гимнасты, пауэрлифтеры. Но растяжение может встречается и в быту.
Причины растяжения паховых связок:
- падение с высоты или на льду;
- чрезмерная нагрузка на мышцы;
- резкие повороты, махи и другие движения бедра;
- слабость паховых связок вследствие остеоартроза, артрита и других воспалительно‐дегенеративных патологий тазобедренного сустава;
- недостаточность коллагена и эластина в организме, что делает связочный аппарат слабым.
Известно, что у физически неподготовленных людей растяжения возникают при воздействии незначительного по силе фактора. Поэтому слабая физическая подготовка может выступать фактором риска при растяжении связок.
Симптомы травмы в области паха
Симптомы возникают обычно сразу после воздействия силового раздражителя. Сначала ощущается боль.
Характеристика боли при растяжении связок:
- Сначала боль резкая. Через некоторое время (в зависимости степени растяжения) переходит в тупую. Потом тупая боль проходит.
- Далее болевые импульсы ощущаются только во время ходьбы, бега или любых других движениях бедра. Все это значительно снижает работоспособность.
- Потом боль чувствуется только в зоне тазобедренного сустава и никуда не отдает.
Болевые ощущения при растяжении паховых связок выражены ярко, так как в паховой области много нервных окончаний.

Второй симптом – появление своеобразных фиолетовых пятен. Они обычно наблюдаются при растяжении средней и тяжелой степени, при разрыве связок. Эти пятна являются кровоизлияниями, возникновение которых говорит о повреждении сосудов. Но они могут отсутствовать при повреждении глубоких связок, когда кровоизлияние есть, но внешне пятнами не проявляется.
Остальные симптомы – отек, местное повышение температуры. Эти симптомы являются следствием воспалительного процесса.
Все симптомы и их проявления зависят от степени растяжения :
- 1 степень (легкая) – боль или дискомфорт в области паха при попытке отвести ногу в какую‐либо сторону. Остальные симптомы отсутствуют.
- 2 степень (средняя) – интенсивная боль в паху при движении бедра. Это ограничивает подвижность. Могут наблюдаться участки кровоизлияния, отек.
- 3 степень (тяжелая) – сильнейшая боль, вследствие чего человеку очень тяжело двигать поврежденным бедром. Движение значительно ограничено. Наблюдаются фиолетовые пятна, обширный отек.
При разрыве паховых связок симптомы практически такие же, как и при растяжении 3 степени.
Единственное отличие разрыва от растяжения – заметное увеличение амплитуды движения бедра . При 3 степени связки на грани разрыва, но все же выполняют свою функцию. При разрыве у пострадавшего нет того блока, который выполняли связки, а значит бедро может разгибаться в любом диапазоне (это проверяется пассивным отведением бедра).
Диагностика

Для постановки диагноза достаточно характерных симптомов. Но при сильных растяжениях и разрывах следует исключить такие осложнения, как гемартроз (скопление крови в капсуле сустава), вывих тазобедренного сустава, перелом шейки бедра (особенно без смещения), который маскируется и часто сопровождает повреждения связочного аппарата.
При гемартрозе будет заметное равномерное увеличение тазобедренного сустава. При переломе будет слышен своеобразных хруст (крепитация), который возникает вследствие трения костей. При вывихе поврежденная конечность будет короче здоровой.
Делается рентгенография тазобедренного сустава. Чтобы уточнить, какая именно была повреждена связка и установить степень ее повреждения, проводят магнитно‐резонансную томографию (МРТ).
Как лечить
Неправильное лечение приводит к ослаблению связок. Они будут постоянно растягиваться при незначительных нагрузках, что приведёт к разрыву. При растяжении связок в паху повышается риск того, что может появиться паховая или бедренная грыжа. Правильное лечение – залог успеха и полного выздоровления.

Чтобы обеспечить покой связкам и создать условия для их восстановления, человеку следует ограничить движения в паху на 1–2 недели. Лучше передвигаться на костылях и использовать тейпирование (процедура наложения специальной клейкой ленты в область растяжения, которая ограничивает движения в суставе). Подробнее о том, как правильно передвигаться с помощью костылей и трости, читайте здесь.
Для снятия воспаления используются такие мази, как Диклофенак, Фастум Гель, Кетопрофен.
Длительность лечения и срок восстановления паховых связок :
- 1 степень – примерно 7 дней;
- 2 степень – до 3 недель;
- 3 степень – больше месяца.
При растяжении 3 степени нужна госпитализация . Это необходимо для исключения других осложнений и травм: вывих, гемартроз тазобедренного сустава, перелом бедренной кости, полный разрыв связок. В больнице делают рентген, больного осматривает травматолог, который накладывает гипс или тейп. При комплексной травме проводится оперативное лечение.
На 2–3 сутки после травмы рекомендуется применение физиотерапевтических процедур – УВЧ, электрофорез, магнитотерапия. Они улучшают кровообращение в области паха, что ускоряет восстановление связочного аппарата.
При растяжениях можно делать аппликации из сырого картофеля. Рекомендуется смешать сырой картофель со свежей капустой и тертым луком с сахаром, добавить глину, разведённую простоквашей. Аппликацию делать на ночь.
Можно сделать компресс из лука. Очистите луковицу средних размеров, перетрите её и добавьте 2 чайные ложки сахарного песка. Компресс нанести на поражённое место.
Прокипятите на слабом огне в животном жире чеснок, растертый в кашицу. Добавьте свежие измельчённые листья эвкалипта. Процедите эту массу и втирайте в кожу для устранения воспаления.
Пропитайте марлю, сложенную в несколько слоев, прохладным настоем чеснока. Выжмите на марлю сок лимона и приложите к больному месту. Держите компресс, пока он не нагреется до температуры тела. Затем повторите процедуру со свежим холодным настоем.
Из видео вы узнаете, как вы лечить растяжение связок в домашних условиях – народные рецепты и секреты быстрого восстановления.
Несмотря на то что беременность и роды — это естественные процессы, достаточно часто они сопровождаются различными осложнениями, которые дают о себе знать и после рождения ребёнка. Симфизит — одно из них.
Что такое симфизит
Диагноз симфизит ставят при наличии аномальных изменений, повреждений и воспалительных процессов в соединении лонных костей и их чрезмерном расхождении. У женщин симфизит чаще всего возникает во время беременности и может продолжаться после родов.
Лонное сочленение или лобковый симфиз (лат. symphysis pubica) — расположенное по срединной линии вертикальное соединение верхних ветвей лонных костей. Располагается спереди от мочевого пузыря и сверху от наружных половых органов (входа во влагалище у женщин и полового члена у мужчин).
Во время беременности в организме женщины значительно увеличивается уровень гормона релаксина, который воздействует на связки и хрящи, соединяющие тазовые суставы. Это делает связки более мягкими и рыхлыми, суставы стают более подвижными, а ширина симфиза увеличивается на несколько миллиметров (обычно на 5–6). Такое расхождение необходимо для того, чтобы ребёнку легче было преодолеть родовые пути.
У большинства женщин увеличение ширины симфиза не вызывает неприятных симптомов, хотя приблизительно у четверти беременных в области лобка возникают периодические или постоянные боли разной интенсивности.
В норме после родов, когда выработка релаксина уменьшается, связки и хрящи восстанавливают свою плотность, и расстояние между лобковыми костями становится прежним (в среднем у небеременных женщин ширина лобкового симфиза составляет 2–3 мм). Однако приблизительно в 7% случаев этого не происходит и женщины вынуждены обращаться за медицинской помощью. У 1% женщин послеродовой симфизит приводит к серьёзным осложнениям вплоть до инвалидности.
Механизм возникновения и развития симфизита до конца не изучен, однако большинство исследователей склоняется к тому, что причиной является слишком высокий уровень производства релаксина во время беременности. При этом связки и суставы начинают расслабляться слишком быстро, и организм не успевает компенсировать эти изменения. Как следствие, нарушается стабильность костей и суставов таза, они становятся слишком подвижными, и возникают боли при движении. Если растяжение достаточно велико, то после родов симфиз не может самостоятельно сократиться до прежних размеров.
Воспалительный процесс в соединении лонных костей при симфизите приводит к появлению боли разной интенсивности
Другими причинами, увеличивающими риск развития послеродового симфизита, являются:
- травмы и разрывы при прохождении через родовые пути крупного плода;
- наличие у будущей мамы патологий костей и суставов, травм таза, гормональных нарушений, лишнего веса и т. д.;
- недостаток кальция и магния;
- первая менструация в возрасте до 11 лет;
- наличие симфизита в предыдущую беременность;
- многоплодная беременность.
Обычно первым симптомом послеродового симфизита является периодическая ноющая боль в области лобка. Она может появиться практически сразу или же в течение одного-двух дней после родов. Если женщина не обращается за помощью и не проходит соответствующего лечения, её состояние довольно быстро усугубляется и появляются новые симптомы:
Прежде чем поставить диагноз симфизит, врач исключает другие патологии и заболевания, которые могут иметь похожие симптомы (грыжи, инфекции мочевыводящих путей, тромбозы, защемление нервов и т. д.). Затем при помощи рентгена или МРТ (магнитно-резонансной томографии) определяют величину расхождения лобковых костей. Различают три степени симфизита:
- первая степень — расхождение от 6 до 9 мм включительно;
- вторая степень — расхождение от 10 до 20 мм включительно;
- третья степень — расхождение свыше 20 мм.
Первую степень симфизита, когда болевой синдром практически отсутствует, можно заподозрить только по результатам анализа крови. Вторая и третья степени достаточно легко определяются при пальпации.
Лечение симфизита
При небольшой степени расхождения врач, скорее всего, порекомендует вам ношение специального бандажа, поддерживающего таз и бедра и ограничивающего движения, уменьшение физических нагрузок, комплекс упражнений для укрепления мышц и связок таза и курсы препаратов кальция и магния.
По возможности посетите квалифицированного остеопата, который поможет восстановить тонус мышц и баланс костей таза.
Избегайте любых движений, которые могут принести боль и ещё больше травмировать связки:
- при посадке или высадке из машины держите ноги вместе;
- садитесь на кровать, чтобы надеть белье или брюки;
- не сидите на жёстких поверхностях и вообще избегайте долгого сидения;
- используйте подушку для поддержки нижней части спины, когда сидите;
- если вам приходится сидеть, распределяйте вес равномерно: не сидите, закинув ногу на ногу, не облокачивайтесь на один бок, не делайте упражнений со скрещёнными ногами и т. д.;
- то же касается и положения стоя: не переносите вес на одну ногу, не опирайтесь одним плечом на вертикальные поверхности и т. д.;
- старайтесь не подниматься по лестнице, пользуйтесь лифтом;
- даже если вам стало легче, в течение ближайшего полугода откажитесь от езды на велосипеде, бега и прыжков и ношения обуви на высоких каблуках.
При более сложных состояниях рекомендуется госпитализация. Длительность и сложность лечения зависит от тяжести состояния. При второй степени симфизита показан постельный режим на протяжении 4–6 недель. При третьей степени симфизита необходима хирургическая операция для наложения скрепляющих скоб и последующий строгий постельный режим в течение длительного времени (до двух месяцев).
Эти приспособления помогают выравнивать положение тазовых костей, тем самым уменьшая тяжесть симптомов. Они шьются из плотных эластичных тканей и снабжены ремнями для утягивания и надёжными застёжками. Приспособлены для круглосуточного ношения. Идеально, если бандаж вам подберёт опытный физиотерапевт.
При первой степени симфизита для фиксации таза можно использование качественного бандажа для беременных.
Прежде чем начать выполнение упражнений, посоветуйтесь с опытным специалистом: в зависимости от тяжести вашего состояния вам может потребоваться коррекция комплекса.
Упражнения нацелены на стабилизацию таза и усиление мышц и связок тазового дна. Комплекс выполняется 2–3 раза ежедневно в медленном темпе, без рывков и резких движений.
Самый простой вариант выполнения этого упражнения — лёжа на спине сжать мышцы, образующие анус и уретру (как будто вы хотите прервать мочеиспускание). Держите мышцы сокращёнными хотя бы 5 с, при этом старайтесь не задерживать дыхание и не напрягать бедра и ягодицы. Постепенно увеличивайте время сокращения. Повторите 5 раз.
Встаньте спиной к стене, прижав к ней затылок, лопатки и ступни. Постарайтесь прижать поясницу к спине и задержитесь в таком положении 3–5 с. Повторить 5 раз.
Старайтесь прижаться к стене всей задней поверхностью тела
Сядьте удобно, бедра параллельны друг другу, бедра и голени образуют прямой угол. Поместите кулак между коленями, сожмите колени и удерживайте такое положение 5–10 с. Повторить 5 раз.
Сжимайте кулак коленями на протяжении н5скольких секунд
Если вам неудобно выполнять это упражнение сидя, его можно выполнять лёжа на спине, согнув ноги в коленях. Вместо кулака можно использовать небольшой мяч.
Встаньте на четвереньки так, чтобы ладони располагались под плечевыми суставами, а колени — под тазовыми. На вдохе прогните спину, поднимите голову вверх. Задержитесь в этом положении 5 с. На выдохе выгните спину дугой, голову и шею опустите, напрягите мышцы живота. Задержитесь в этом положении 5 с. Повторить 5 раз.
Лягте на спину, ноги согните в коленях и расставьте на небольшое расстояние. Руки вдоль тела. На выдохе приподнимите бедра вверх и задержитесь в этом положении на 3–4 с. Лопатки должны оставаться на земле. На вдохе опустите таз на пол. Повторить 10 раз.
Медикаментозная терапия при симфизите носит, скорее, вспомогательный характер. Препараты кальция и магния предназначены для укрепления костей, ослабленных после беременности. Анальгетики и другие болеутоляющие снижают уровень неприятных ощущений и облегчают повседневную жизнь. К сожалению, многие болеутоляющие препараты несовместимы с грудным вскармливанием, поэтому перед их приёмом необходимо проконсультироваться с врачом.
Последствия симфизита
Если боли в области лобка не прекращаются или усиливаются после родов, нужно обязательно обратиться к врачу. Даже если боль терпима, без адекватного лечения возможны серьёзные осложнения. К ним относятся хромота, хронические боли и проблемы с последующими беременностями и родами. В наиболее тяжёлых случаях, к примеру, при разрыве связок лонного сочленения женщина не сможет даже стоять на ногах, не говоря уже о самостоятельном передвижении.
К тому же будьте готовы к тому, что даже при успешном излечении в последующих беременностях высока вероятность повторного развития симфизита. Поэтому при прохождении УЗИ просите вашего врача также осматривать и симфиз. Если расхождение лонного сочленения в последующую беременность будет выше нормы вам, скорее всего, порекомендуют кесарево сечение.
У меня был симфизит, когда родила первую дочку. Для меня оказалась крупноватая — 4200 г. Через 12 часов я перестала ходить, не могла перевернуться на бок, просто лежала пластом… ну разве что на локоть один могла приподняться, чтобы ребёночка как-то переодеть. Мне перетянули бёдра простынёй — это очень помогло и болеть стало меньше. Не могла ходить вообще дней 5. Приехали доктора, сделали рентген на месте, сказали что сойдётся. На шестой день начала пытаться ходить, получалось чуть-чуть. На полное восстановление у меня ушло около месяца.
Galiri
Во-первых, нужен корсет, тазовое кольцо, чтобы максимально обездвижить тазовые кости. Первый месяц носила круглосуточно, потом стала снимать когда лежала. Во-вторых, не садитесь и не ложитесь на бок как можно дольше, это самая большая нагрузка. Ну и ноги не разводить в стороны. Кормить мне разрешили на третий день, я помню, в сообществе ГВ спрашивала, то что мне кололи не противопоказано. Кормила лёжа на спине, неудобно, но как-то смогла. Главное, берегите себя сейчас! Я полностью восстановилась примерно к четырём месяцам ребёнка, бегаю и прыгаю, а если не долечить, то потом можно всю жизнь с суставами мучиться.
Светлана
У меня, видимо, симфизит начал проявляться ещё во время беременности, как-то подозрительно болел низ живота и лобок болел, а также половые органы были припухлыми. Вставать с кровати было сложно, а потом идти. Как калека… думала пройдёт. Все же беременность, большой живот. А после родов проявился на третьи сутки. Я вообще двигаться не могла. Ноги не поднимались. Боль адская. Ребёнка перепеленать надо, он плачет, а я с кровати встать не могу. Три дня мне прокололи диклофенак и обезболивающее. Помогло пока ставили. Потом все вернулось. После нескольких дней мучений мы съездили к остеопату (по рекомендации нашла его) После первого же сеанса я начала ходить без боли и вообще передвигать ноги! Ещё небольшой дискомфорт остался, но через несколько дней снова на приём, посмотреть как отреагировал организм. Девочки! Не мучайтесь, ищите хорошего остеопата в своём городе и бегом к нему! Никакие уколы не помогут. А остеопат вас точно на ноги поставит!
Татьяна
Хотя симфизит — довольно неприятное заболевание с долгим восстановительным периодом, тяжёлые его формы развиваются достаточно редко. При строгом выполнении всех рекомендаций лечащего врача большинство женщин успешно излечиваются от этого недуга.
- Немного анатомии
- Разрывы и растяжения
- Симптомы
- Меры первой помощи
- Как отличить растяжение от разрыва и вывиха
- Диагностика
- Лечение
- Самое главное
- Видео по теме
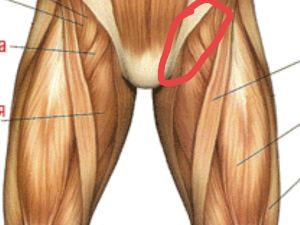
Паховая связка представляет собой свободный край апоневроза (сухожильной пластинки) внешней косой мышцы брюшного пресса, расположенный между передней верхней подвздошной остью (выступом) и лобковым бугорком.
Немного анатомии
Пах – это нижняя часть живота, вплотную примыкающая к бедрам и имеющая треугольную форму. Паховая связка находится именно здесь и исполняет ключевую роль, ограничивая паховую область снаружи и внизу. Она также может называться связкой Везалия, фаллопиевой и пупартовой связкой.
Вверху паховая зона отделяется от брюшины выступами подвздошных костей, внизу – нижним краем прямой брюшной мышцы. Данный участок достаточно слабо прикрывается мускулами, что делает его уязвимым для различных повреждений.
Связка паха – это мощный тяж в виде сухожильной дуги, соединяющей лобковый бугорок и верхнюю переднюю ость подвздошной кости. Она выглядит как борозда длиной от 11 до 13.5 см. Пупартова связка является парным органом и тесно связана с подвздошно-лонным трактом, который проходит несколько глубже и имеет то же направление. Между связкой и трактом остается узкий зазор.
Под паховыми связками находятся подвздошно-поясничные мышцы и нервно-сосудистый пучок, состоящий из бедренного нерва, подвздошной вены и артерии. Здесь также проходит фасция бедра и туннель с бедренными сосудами и лимфоузлами внутри.
В норме пупартова связка плотная и натянутая, но она может подвергаться растяжению из-за физической активности и беременности.
Разрывы и растяжения
Под действием травмирующего фактора в паху происходит растяжение связок, а в тяжелых случаях – разрыв, при котором необходима скорая медицинская помощь. Такая травма нарушает двигательную функцию, ограничивая подвижность нижней части корпуса из-за повреждения мышц.
В паховой области сходятся несколько бедренных мышц, однако связки чаще всего растягиваются при спонтанном травмировании приводящей длинной мышцы. Она имеет форму треугольника и располагается на внутренней поверхности бедра, прикрепляясь к краю лобковой кости.
Длинная мышца бедра очень плохо развита у людей, не уделяющих времени спортивным нагрузкам. Поэтому связки, посредством которых мышцы крепятся к костям, недостаточно упругие и эластичные. Именно в этом заключается причина невозможности делать определенные упражнения, например, на растяжку.
За разведение ног в стороны и их смыкание вместе отвечает большая приводящая мышца. Из-за слишком коротких сухожилий она не дает возможности разводить ноги слишком широко.
Чаще всего паховые связки травмируются при интенсивных физических нагрузках и растягиваются в результате превышения функциональных возможностей тазобедренного сустава. То есть травма возникает от слишком сильного смещения суставных поверхностей относительно друг друга.

Растяжение связок в паху может иметь несколько причин:
- неудачное падение;
- резкое движение нижней части туловища или разворот на одной ноге;
- чрезмерное разведение ног в стороны;
- избыточно активные вращения ногами;
- стремительное ускорение или слишком быстрый бег, при котором шаги делаются на максимальное расстояние;
- ошибки в технике выполнения упражнений – рывки, нарушение правил безопасности.
Факторами повышенного риска повреждения связок являются слабый связочный аппарат, системные болезни соединительных тканей, артроз и артриты тазобедренного сустава (ТБС).
Симптомы
Симптомы растяжения паховых связок включают:
- выраженный болевой синдром с четкой локализацией, ноющего, тянущего или колющего характера;
- характерный хруст или треск, слышимый в момент травмы;
- неровную поверхность на травмированном участке – впадины и уплотнения;
- отечность, возникающую с одной или обеих сторон паха;
- образование гематомы вследствие разрыва капилляров и небольших сосудов;
- выпуклую шишку, размеры которой увеличиваются в течение нескольких часов;
- повышение температуры кожи, ставшей горячей на ощупь;
- скованность движений в бедре.
Боль при растяжении связок Везалия может распространяться на внешнюю сторону бедра, отдавать в половые органы и промежность.
Самостоятельно отличить растяжение связок от простого перенапряжения не всегда возможно.
Существует 3 формы растяжений – острая, подострая и хроническая. При острой форме болит вся паховая область, внутренняя и внешняя сторона бедра. Подострая форма сопровождается болями умеренной интенсивности, незначительным отеком и легким прихрамыванием. Хроническая разновидность травмы возникает на фоне рубцового перерождения тканей.
Кроме того, растяжения классифицируются по степени тяжести, которых также насчитывается 3:
- 1 – легкая степень. Единственным признаком является тянущая боль; скованность, отечность и гематомы отсутствуют;
- 2 – средняя степень. Боль беспокоит как при двигательной активности, так и в состоянии покоя, отмечается некоторая скованность движений, незначительная припухлость и/или кровоподтеки;
- 3 – тяжелая степень. Двигаться невозможно вовсе, боль носит нестерпимый характер, имеются основания подозревать разрыв связок.
Меры первой помощи
В первую очередь следует исключить любые нагрузки на ноги, при необходимости воспользоваться дополнительной опорой – помощью товарища, тростью или костылями. Но лучше и безопаснее всего лежать, подложив под таз валик или скрученное полотенце около 10 см в диаметре.
При отсутствии признаков разрыва можно приложить лед или холодный компресс к месту травмы, но не на голую кожу, а на ткань. Держать лед нужно по 10 минут с перерывами. Такие нюансы позволят избежать обморожения и при этом снизят отечность и интенсивность болей.
При отсутствии разрыва на бедро накладывается повязка из эластичного бинта. Бинтование начинается от середины бедра и спиралевидными ходами доходит до поясницы с захватом ягодиц.
В случае разрыва конечность обездвиживается (иммобилизуется) с помощью шины из подручных средств – доски или палки.
Если боль выражена сильно, можно выпить таблетку обезболивающего или противовоспалительного средства. Далее следует транспортировать пострадавшего в травмпункт или ближайшее отделение травматологии.
Своевременная медицинская помощь очень важна в плане предотвращения осложнений и сокращения сроков лечения.
Как отличить растяжение от разрыва и вывиха
Разрывы связок отличаются от растяжений более сильной болезненностью, которую очень трудно терпеть. Двигательная способность при разрывах полностью утрачивается, тогда как растяжения сопровождаются лишь скованностью движений.
Можно предположить разрыв, если в месте травмы есть небольшая ямка из-за расхождения связочных волокон. Если слегка надавить в этом месте, то будет явное западение.
Вывих определяется визуально и методом пальпации. Форма сустава становится неестественной, и нога на стороне поражения укорачивается.
Диагностика
При подозрении на разрыв, перелом или вывих проводится рентген. Растяжения диагностируются в основном методом магнитно-резонансной и компьютерной томографии, а также УЗИ. С их помощью можно детально оценить состояние поврежденных тканей и степень тяжести травмы.
Лечение
Растяжение паховых связок легкой степени тяжести требует соблюдения щадящего режима в течение 4-6 дней. При разрывах этот срок увеличивается до двух недель и больше. При частичных надрывах медикаменты используются чаще в форме уколов, полные разрывы могут потребовать проведения операции.
Лекарственная терапия включает анальгетики и НПВП для снятия болей, отеков и воспаления. Сильные боли купируются кортикостероидными гормонами, обладающими высокой противовоспалительной активностью. В качестве общеукрепляющего средства, улучшающего местное кровообращение и питание пораженных структур, назначаются витаминно-минеральные комплексы.
Таблетки и инъекции нередко дополняются применением мазей и гелей с противовоспалительным, обезболивающим и согревающим действием. В первые двое суток разрешается использовать только анальгетики и средства с охлаждающим эффектом. Начиная с третьего дня можно перейти на согревающие мази.
В первую группу входят следующие мази:
- Вольтарен Эмульгель;
- Диклофенак;
- Фастум-гель;
- Долобене;
- Фаст Релиф;
- Гепариновая мазь;
- Ихтиоловая мазь;
- Флексен;
- Нимесулид;
- Хотемин;
- Биоран.
Мази с разогревающими компонентами в составе – это Апизартрон, Тенториум, Матарен Плюс, Финалгон, Эспол, Реоневрол. Хорошие результаты обеспечивают также мази Мелливенон и Вирапин.
Перед первым нанесением рекомендуется сделать кожный тест на переносимость. Небольшое количество средства наносится на локтевой сгиб или запястье, если в течение часа покраснений и высыпаний нет, средство можно использовать.
Если обнаруживается разрыв, то осуществляется хирургическое сшивание с предварительным дренированием гематомы. Через два дня место травмы начинают смазывать лечебной мазью, которую назначит врач.
Длительность заживления зависит от степени тяжести травмы и компенсаторных возможностей организма. Немаловажно также общее состояние здоровья пациента. В среднем восстановление занимает от трех дней до месяца.
Физиолечение начинают после снятия острых симптомов. Для ускорения выздоровления назначают электрофорез, магнито- и лазеротерапию, ультразвук, парафиновые обертывания, массаж и сеансы мануальной терапии. Курс из нескольких означенных процедур помогает улучшить кровоток в месте повреждения, быстрее снять воспаление, активизировать обменные процессы и увеличить подвижность.
Лечебные упражнения – это неотъемлемая часть лечения растяжения в паху. Первые занятия проводятся под руководством инструктора ЛФК, который подбирает упражнения для каждого пациента отдельно. Обычные спортивные тренировки в тренажерном зале или фитнес-центре здесь не подходят и могут серьезно навредить.
Гимнастика выполняется строго дозировано, в соответствии с рекомендациями специалиста. Вначале упражнения делаются в течение 5-10 минут, по мере привыкания к нагрузкам время и интенсивность занятий повышается и постепенно доводится до получаса. Сеансы должны быть ежедневными.
В период реабилитации после растяжения связок полезно делать махи и вращения ногами, приседания, наклоны туловища, круговые движения бедрами, а также подниматься на носочки.
Лечить растяжение паховых связок можно с помощью специальных тренажеров и механизмов, которые есть в кабинетах ЛФК. Стоит отметить, что при частом повреждении данной структуры время лечения увеличивается, и связки восстанавливаются дольше.
Это вспомогательный метод с использованием специальных пластырей – кинезиотейпов. Они наклеиваются на область поврежденных связок с целью фиксации ослабленной ткани. Кинезиотейп применяется только после спадания отека.
Кинезиотейп носят в течение 3-5 дней, после чего при необходимости приклеивают новый. Тейпирование помогает обездвижить связку, чтобы ускорить ее заживление. Данный метод может применяться как в период лечения и реабилитации после операций, так и в целях профилактики.
Существует множество рецептов народной медицины, по которым можно приготовить эффективное средство для лечения растяжений. Перед применением какого-либо из них желательно посоветоваться с лечащим врачом.
- Полевой хвощ измельчить, а лучше растереть в ступке до состояния порошка, и смешать со сливочным маслом. Получившуюся мазь втирать в больное место на ночь и хранить в холодильнике.
- Капустный лист слегка отбить, чтобы он пустил сок, или хорошенько размять руками и примотать к паху перед сном.
- ½ стакана тополиных почек залить стаканом кипятка, настоять полчаса, жидкость слить. Распаренные почки выложить на марлю или бинт, приложить в виде компресса на 2 часа.
- Березовые почки, корень алтея и шишки хмеля соединить в пропорции 2:1:1, залить пол-литра водки и убрать в темное место дня на 4. Готовое средство применять для компрессов.
- Очень простой рецепт с куркумой. Приправа соединяется с водой до состояния сметаны и втирается в пораженную область.
- Полкило глины развести в литре воды, добавить 5 ст. л. уксуса, 2 измельченных зубчика чеснока. Все размешать и разложить смесь на теле, закрыв сверху бинтом. Чтобы компресс не сползал, его можно закрепить эластичным бинтом. По мере подсыхания компресс меняют на новый. В день можно делать 2-3 процедуры, последнюю целесообразно провести перед сном. Для большего эффекта в целебное снадобье добавляют тертую сырую картошку, лук, сахар и/или капусту.
- Для аппликаций используются свежие листья бузины. Их просто привязывают к паховой области бинтом или тесьмой и заменяют каждые несколько часов новыми.
- Измельченную в блендере, мясорубке или на терке луковицу засыпать сахаром и выложить на салфетку (бинт, марлю, х/б ткань). Смесь применяется для компрессов, которые рекомендуется дополнительно утеплять, например, пуховым платком или шерстяным шарфом.
- 2 головки чеснока измельчить любым способом, добавить ½ л яблочного уксуса и полстакана водки. Настаивать в темном прохладном месте 2 недели, затем процедить и капнуть 15 капель масла эвкалипта. С настойкой делают компрессы, желательно на ночь.
Самое главное
Растяжения, наряду с ушибами, являются самыми распространенными причинами обращения к травматологам. Паховые связки повреждаются преимущественно у мужчин, которые занимаются спортом. Благодаря комплексному лечению с применением медикаментозных методов, физиотерапии и тейпирования удается добиться выздоровления в короткие сроки.
В период реабилитации не допускаются спортивные тренировки и высокие физические нагрузки. До окончания лечения необходимо ограничиться только выполнением лечебного гимнастического комплекса.
Читайте также:


