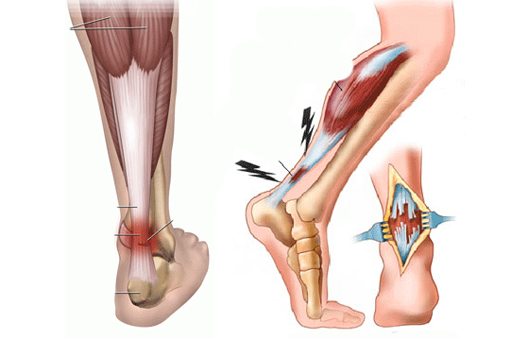
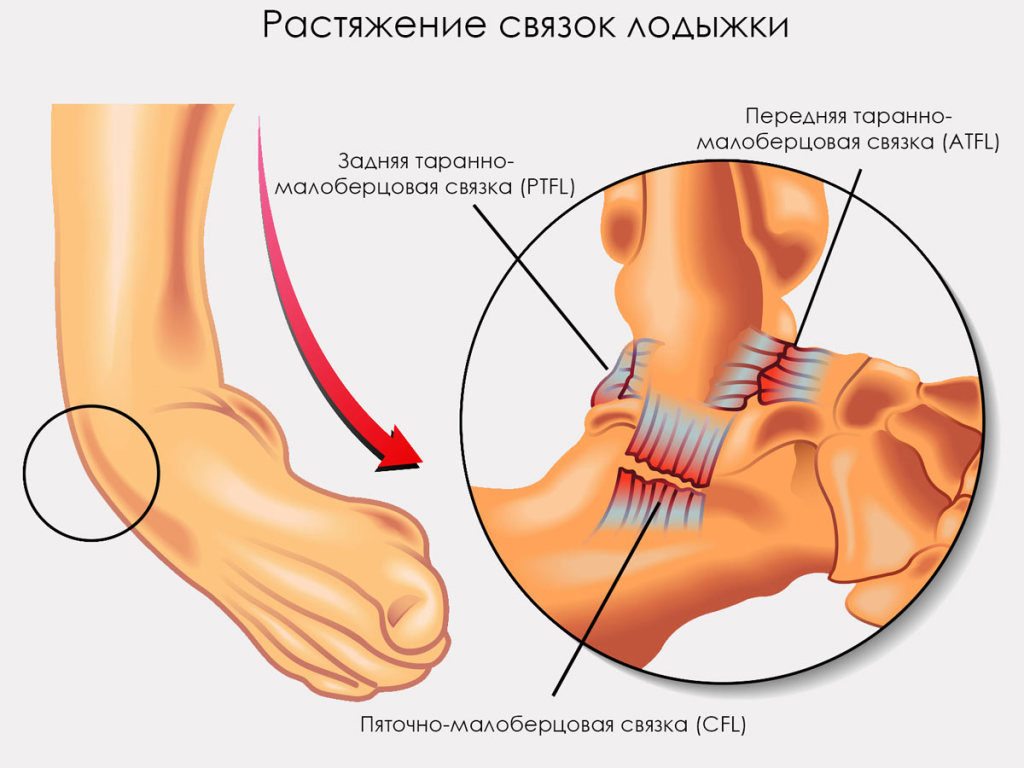
Растяжение сухожильно связочного аппарата
Повреждения связок голеностопного сустава диагностируются достаточно часто. Надрывы, растяжения, разрывы составляют около 13% от общего числа травм связочно-сухожильного аппарата. Количество обращений к травматологу значительно возрастает зимой во время обледенения поверхностей. Связки голеностопа повреждаются и во время занятий активными видами спорта. Лечение зависит от тяжести травмы, выраженности клинических проявлений. В терапии используются как консервативные, так и хирургические методики. Практикуется применение фиксирующих повязок, физиотерапевтических процедур, пункций.
Оказание первой помощи
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Повреждения, возникающие при подворачивании стопы, ошибочно называют растяжениями связок. Однако они не растягиваются, иначе в области голеностопа не возникали бы отеки, гематомы. При травмировании происходят частичные или полные разрывы связок. Растяжением называется нарушение целостности отдельных волокон, а функциональная активность голеностопа сохраняется.
При повреждении связки пострадавшему необходимо оказать первую помощь. На начальном этапе лечения исключаются любые нагрузки на голеностоп. Это поможет предупредить дальнейшее травмирование связочного аппарата, сухожилий мышц голеностопа. Чем еще можно помочь пострадавшему:
- холодные компрессы. Их применение позволяет предотвратить распространение отека и гематомы на здоровые ткани. А возникающее ощущение онемения облегчает боли различной интенсивности. Наложение компресса сразу после травмы сокращает продолжительность лечения. Для процедуры можно использовать кубики льда, замороженные куски мяса или пакет с овощной смесь. Их оборачивают тканью, прикладывают к голеностопу на 20-25 минут. Следующую экспозицию проводят только через 1-2 часа для профилактики обморожения;
- фиксирующие повязки. Для иммобилизации сустава можно воспользоваться эластичным бинтом. При накладывании повязки следует соблюдать умеренность. Тугое бинтование станет причиной онемения пальцев ноги, нарастания интенсивности отека. Эластичная повязка предупредит дальнейшие надрывы за счет ограничения движений;
- возвышенное положение. Поврежденная нога должна находиться в приподнятом положении. Ее можно положить на 1-2 подушки, а во время сидения — на табурет. Это поможет устранить боль в голеностопе и отечность околосуставных тканей.
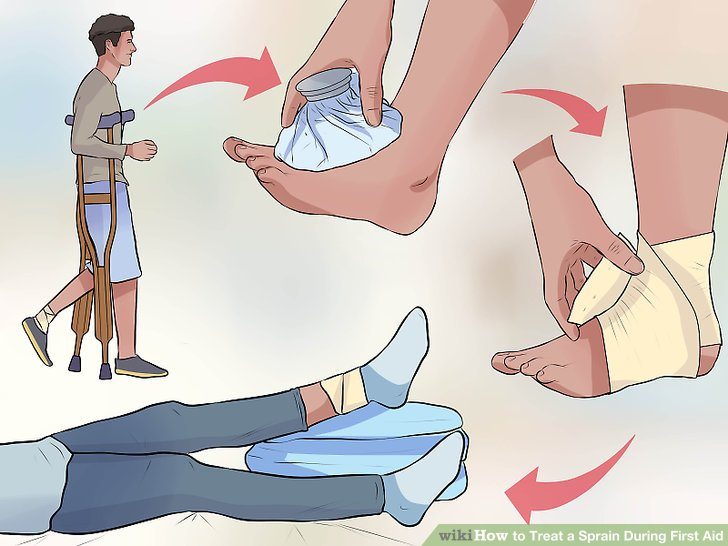
При оказании первой помощи категорически запрещаются любые тепловые процедуры, включая нанесение согревающих мазей. Нельзя растирать голеностоп спиртом, водкой, принимать горячую ванну. Травматологи рекомендуют снимать эластичную повязку перед сном.
Если пострадавший отказывается обращаться в больницу, то в течение суток необходимо контролировать его состояние. При распространении отека и гематомы, усилении болей следует настоять на госпитализации. Признаки растяжения связочного аппарата схожи с клиническими проявлениями вывихов и переломов лодыжки. А такие травмы требуют срочного врачебного вмешательства.
Терапия повреждений легкой и средней степени тяжести
Для повреждения связок первой степени не характерна выраженная симптоматика. В первые сутки человек не чувствует боль даже при интенсивных физических нагрузках. Затем нарастает отек, увеличивается площадь гематомы, возникает посттравматическое воспаление. Пострадавший заметно прихрамывает, стараясь устранить боли при ходьбе.
Растяжение связок второй степени сразу проявляется острой болью, а спустя час визуализируются отек и гематома в результате многочисленных кровоизлияний. Для исключения перелома лодыжки пострадавшему необходимо обратиться к травматологу. Лечение повреждения 1-2 степеней тяжести не требует госпитализации пациента. В первые 2-3 дня терапии показаны холодные компрессы и иммобилизация конечности:
- эластичную повязку или бандаж с открытым носком средней растяжимости нужно носить около 10 дней;
- гипсовая повязка показана для ношения не дольше недели, иначе тонус мышц будет долго восстанавливаться.
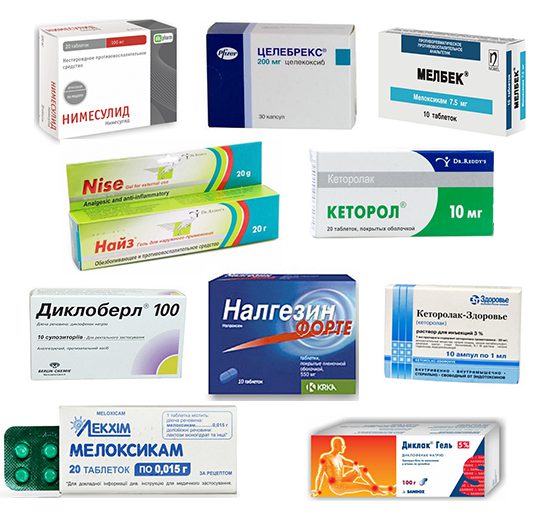
Препаратами первого выбора в терапии поврежденных связок становятся нестероидные противовоспалительные средства. Используются медикаменты для локального нанесения на голеностоп в виде мазей, кремов или гелей:
- Артрозилен (330 рублей);
- Диклофенак (20 рублей);
- Нимесулид (250 рублей);
- Кеторолак (120 рублей);
- Индометацин (80 рублей).
Противовоспалительные наружные средства оказывают противоотечное, анальгетическое действие. Если мази с НПВС не снижают выраженность гематомы, то травматолог назначает препараты для улучшения кровоснабжения тканей. Наиболее часто используются антикоагулянты прямого действия:
- Гепариновая мазь (40 рублей)l
- гель Лиотон (400 рублей);
- гель Индовазин (300 рублей).
После их нанесения восстанавливается проницаемость капилляров, улучшается микроциркуляция. В поврежденные связки начинают поступать питательные и биологически активные вещества, ускоряя их регенерацию.
При сильных болях назначаются нестероидные противовоспалительные средства для перорального приема в таблетках или драже. Их длительный прием может спровоцировать повреждение слизистых оболочек желудочно-кишечного тракта. Для профилактики развития гастрита нужно вместе с НПВС принимать ингибиторы протонной помпы. Омепразол, Ультоп, Нольпаза снижают выработку соляной кислоты, предупреждают изъязвление слизистой желудка.
Терапия повреждений III степени тяжести
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
При тяжелом травмировании голеностопа происходит полный отрыв одной или нескольких связок. Выраженность симптоматики схожа с клинической картиной перелома костей, а иногда превышает ее. Пострадавший не может наступить на ногу и передвигаться. Причиной становится сильная боль и полная утрата стопой своих функций. Упор на поврежденную ногу невозможен, так как изменилось анатомическое соотношение суставных элементов. Отек и гематома быстро распространяются на всю поверхность лодыжки.
Для лечения связок голеностопного сустава 3 степени консервативные методы используются достаточно редко по следующим причинам:
- разорванные волокна сращиваются медленно;
- функциональная активность стопы может полностью не восстановиться;
- отказ от операции приведет к частому травмированию лодыжки из-за нестабильности голеностопного сустава.
При полном отрыве связки от кости проводится плановое хирургическое вмешательство. Ее беспрерывность восстанавливается после наложения сухожильных и костных швов. После проведения операции пациенту показано ношение гипсовой лангеты в течение 3-4 недель. На протяжении всего послеоперационного периода пациенту назначается прием препаратов для улучшения кровообращения в голеностопе. Проводится курсовое лечение препаратами, которые расширяют просветы кровеносных сосудов:
- Детралекс (1450 рублей);
- Венарус (900 рублей);
- Флебодиа (1050 рублей).
Применение этих лекарственных средств улучшает кровоснабжение тканей, приводит к быстрому устранению отека и гематомы. Ускоряют регенерационные процессы венотоники (Троксевазин, Троксерутин, Лиотон).
При повреждении связок легкой или средней степени тяжести хондропротекторы назначаются редко. Их прием целесообразен после хирургических операций. Хондропротекторы ускоряют заживление тканей связочно-сухожильного аппарата. А при накоплении в голеностопном суставе оказывают противовоспалительное и анальгезирующее действие.
Физиотерапевтические процедуры
Физиопроцедуры для лечения повреждений связок голеностопного сустава назначаются всегда. Их терапевтическая эффективность не ниже, чем у фармакологических препаратов. При травмировании связок 1 и 2 степеней физиотерапевтические процедуры рекомендованы уже на 3-4 день лечения. А после хирургического вмешательства они проводятся в реабилитационный период. Выбором физиопроцедур занимается травматолог индивидуально для каждого пациента. Он учитывает:
- тяжесть повреждений;
- скорость регенерации тканей;
- наличие в анамнезе хронических сердечно-сосудистых и почечных патологий.
На начальном этапе лечения применяется электрофорез. На область повреждений накладывают стерильный тампон, пропитанный раствором препарата, а сверху располагают металлические пластины. Под воздействием электрических импульсов молекулы лекарств проникают в самые глубоко расположенные ткани. При проведении процедуры применяются глюкокортикостероиды, анальгетики, нестероидные противовоспалительные средства. Для лучшего сращивания связок, оторванных от костного основания, назначаются растворы хондропротекторов.
Кроме электрофореза, в период реабилитации могут проводиться такие физиотерапевтические процедуры:
- ультразвуковая терапия. Применяется для улучшения микроциркуляции в поврежденных тканях, ускорения оттока лимфы. После ее проведения происходит более полная абсорбция лекарственных средств — мазей, гелей, бальзамов. Препараты лучше аккумулируются и распределяются в связках и сухожилиях;
- УВЧ-терапия. Ускоряет репаративные процессы, купирует воспалительный процесс. А за счет расширения кровеносных сосудов улучшается метаболизм веществ;
- парафинотерапия. Физиопроцедура помогает быстро устранять сильные отеки и даже застарелые обширные гематомы. А улучшение микроциркуляции восполняет запас в поврежденных тканях кислорода, питательных и биологически активных соединений.
Магнитотерапия — незаменимое физиотерапевтическое мероприятие при травмировании голеностопа. После его проведения улучшается отток крови и лимфы, снижается воспаление. Отмечено также более полное поглощение лекарственных веществ из мазей и гелей.
Лечебная физкультура и гимнастика
ЛФК рекомендована пациентам для повышения функциональной активности связочно-сухожильного аппарата. Занятия начинаются с выполнения легких разминочных упражнений. Комплекс постепенно усложняется, дополняется. Общий принцип лечебной физкультуры — отсутствие болезненных ощущений любой интенсивности. При выполнении упражнений следует соблюдать умеренность:
- нельзя допускать длительного полного покоя;
- нужно избегать чрезмерных нагрузок на поврежденный сустав.
Пациентам рекомендуется несколько раз в день ходить на пальцах, а затем на пятках. Врачи-реабилитологи рекомендуют для быстрого восстановления сгибать/разгибать стопу, совершать ее круговые вращения.
| Методы лечения повреждений | Применяемые препараты, физиопроцедуры, упражнения |
| Фармакологические препараты | Системные НПВП (Целекоксиб, Диклофенак, Кеторолак), местные НПВП (Фастум, Вольтарен, Кеторол, Артрозилен), хондропротекторы (Дона, Алфлутоп, Структум, Терафлекс), венотоники (Троксевазин, Лиотон, Гепариновая мазь), препараты, улучшающие кровообращение (Детралекс, Венарус, Флебодиа) |
| Физиотерапевтические процедуры | УВЧ-терапия, электрофорез, парафинотерапия, ультразвуковая терапия, магнитотерапия |
| Проведение хирургической операции | Наложение сухожильных, костных швов |
| Лечебная физкультура и гимнастика | Ходьба на пальцах ног и пятках, собирание пальцами ноги небольших предметов с пола, перекатывание бутылки стопами |
Повреждение связок голеностопного сустава даже 1 степени тяжести при отсутствии лечения может стать причиной серьезных проблем со здоровьем. В течение нескольких месяцев развиваются осложнения — плоскостопие, привычные вывихи, артриты, артрозы. Поэтому сразу после травмирования нужно обратиться к врачу. Своевременное обследование и грамотно проведенное лечение разрыва связок позволит избежать наступления необратимых последствий.
Растяжение или дисторсия – это повреждение тканей (связочного аппарата, сухожилий, мышц), которое не нарушает их анатомическую целостность.
Причиной растяжения являются резкие движения в суставе, выходящие за границы нормальной подвижности. При растяжении происходит надрыв отдельных волокон связок, вследствие чего происходит кровоизлияние в связочный аппарат. Подобная травма возникает, когда на связочный аппарат воздействует нагрузка, превышающая эластичность тканей. Тяжесть растяжений бывает различной и может варьироваться от незначительных повреждений, до разрывов сухожилий или мышц. При чрезмерном действии силы возможен разрыв тканей (связок, мышц, сухожилий).
Чаще всего растяжения фиксируются с суставах нижних конечностей - голеностопном и коленном. Нередко страдают связки в области запястий, когда человек падает на вытянутую руку. Спина, подколенное сухожилие и локоть также оказываются распространенным местом растяжения мышц и сухожилий.
Растяжения выявляются в результате осмотра, пальпации и – при необходимости – рентгеновского снимка повреждённого участка.
Данный вид травмы является самым распространённым на занятиях физической культурой.
1.1.Растяжения связочного аппарата
При растяжениях связочного аппарата наблюдается боль, нарушения функции сустава, припухлость. Особо ярко выражены болезненные ощущения в области суставной щели, в местах прикрепления связок. В большей степени болезненность выражена при повреждении внутрисуставных связок. Функция сустава нарушается вследствие гемартроза.
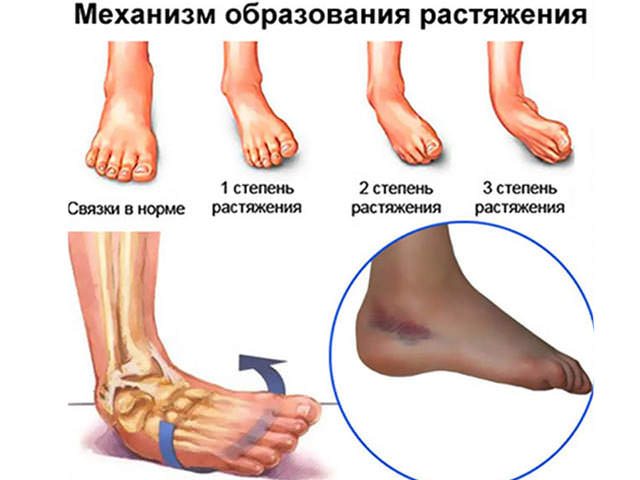
Симптомы растяжения связок зависят от степени тяжести патологии. Различаются следующие степени:
– разрыв нескольких волокон связки; слабая боль;
– отечность сустава, нетрудоспособность, боль умеренной силы;
– полный разрыв связки, нарушение стабильности сустава, сильная боль.
При растяжениях прежде всего необходимо создать покой для травмированной конечности. Сначала назначается холод, затем тепловые процедуры, массаж и лечебная физкультрура. При гемартрозах производят пункцию сустава. При разрывах и отрывах связочного аппарата необходимо хирургическое лечение или фиксация в гипсовых повязках.
1.2.Растяжения мышц
Растяжения и разрывы мышц (и суставных связок) происходят вследствие резких движений в суставе, приводящих к чрезмерному растягиванию мышц, когда амплитуда движения не совпадает с нормальным направлением сустава.
Такие травмы являются следствием падения, удара, вывиха, неловкого движения. При этом нарушается нормальное положение сустава. Связка, фиксирующая его, растягивается и рвётся.
Растяжения мышц подразделяют на острые и хронические. Первые чаще всего возникают при поднимании тяжестей, а также при травмах и ударах. Вторые встречаются преимущественно у профессиональных спортсменов как следствие повторяющихся сильных движений определённых групп мышц.
При растяжении мышц повреждения бывают трёх степеней тяжести:
– ослабление пораженной мышцы, болезненные сокращения;
– мышечные соединения или сухожилия полностью разорваны, интенсивная боль; поврежденная мышца не сокращается.
Чаще всего мышечная боль появляется у человека после физического перенапряжения, но симптомы растяжения могут проявляться и во время занятия, т.е. при выполнении упражнений. Опасным сигналом является ситуация, когда боль влияет на повседневную физическую активность, делая ее невозможной. В данном случае речь идёт о серьёзном повреждении мышц или сухожилий третьей степени тяжести.
1.3.Растяжения сухожилий
Патология сухожильного аппарата может проявляться в трех формах:
1) тендинит (травма сухожилия, разрушение сосудов, воспаление в тканях);
2) тендиноз (волокна внутри сухожилия не подвергаются воспалению; частичный или полный разрыв сухожилия);
3) теносиновит (воспалительный процесс, протекающий в околосухожильной оболочке).
Растяжения связок и мышц обычно проходят в течение десяти дней. Последствия разрывов беспокоят до четырёх недель. Лечение растяжения зависит от степени его тяжести. Незначительные растяжения можно лечить дома, тогда как сильные повреждения мышц и связок требуют амбулаторного лечения. В течение первых нескольких часов рекомендуется холод, затем тёплые компрессы и горячие ванны. Данная рекомендация носит общий и расплывчатый характер. Для более точных рекомендаций необходимо обратиться за медицинской помощью. Поскольку только исходя из степени травмы, врач может назначить индивидуальное лечение. Однозначно на весь период восстановления исключается физическая нагрузка. При необходимости на травмированный участок накладывается повязка из эластичного бинта. Травмированную конечность лучше держать в приподнятом положении. В процессе лечения растяжений используются медикаментозные препараты, снимающие боль и воспалительный процесс в тканях – мази, гели, инъекции. Также больным рекомендуется массаж и лечебная физкультура. Впоследствии, при физических нагрузках следует избегать повторного растяжения травмированного участка, в противном случае оно может приобрести характер хронического.
Ушибы.
Ушиб – это повреждение тканей без нарушения целостности кожного покрова. При этом разрушается подкожная жировая клетчатка и возникают кровоизлияния с нарушением артериального, венозного кровообращения и лимфотока. Ушиб происходит при ударе или падении на какой-либо твердый предмет. Чаще всего наблюдаются ушибы головы и конечностей. При ушибах возникает разрыв мелких кровеносных и лимфатических сосудов. При кровотечении в ткани образуется гематома.
При ушибе отмечается припухлость, кровоподтек, боль, нарушение функции. Припухлость в месте ушиба зависит от асептического воспаления и нарушения лимфотока. Кровоподтек имеет вид пятна синего цвета, появляется через несколько часов после ушиба. По мере разрушения и рассасывания гемоглобина цвет кровоподтека меняется от багрового через зеленый до желтого. Интенсивность боли зависит от силы удара, сдавления тканей. Функция конечности нарушается при ушибах суставов. При обширных кровоизлияниях страдает общее состояние больного, повышается температура тела в результате всасывания продуктов распада, снижается уровень гемоглобина.
Диагноз ушиба не вызывает затруднений, однако следует исключить возможность сопутствующих повреждений костей. В сомнительных случаях делают рентгенограмму поврежденного участка.
При ушибе необходимо обеспечить покой для поврежденной конечности, временную фиксацию мягкими или твердыми повязками. В первые сутки назначают холод (резиновые пузыри со льдом), в последующие - тепловые процедуры для ускорения рассасывания гематомы. При кровоизлияниях в полости производят пункцию для удаления излившейся крови, после чего в полость сустава вводят 1 % раствор новокаина для обезболивания. Накладывают давящие повязки, которые препятствуют увеличению кровотечения в сустав.
После стихания острых явлений назначают лечебную физкультуру, тепловые процедуры. Трудоспособность после ушибов восстанавливается быстро. Осложнения возникают при инфицировании гематомы и обширном нагноении. Внутрисуставные кровоизлияния приводят к тугоподвижности.
Разрывы
Разрывы мышц возникают при быстром сокращении мышц (внезапное падение) или вследствие чрезмерной нагрузки (подъем тяжестей). У больных, перенесших брюшной тиф, дифтерию, разрыв мышц возможен при незначительной физической нагрузке. Мышца может разорваться полностью (на всю толщину брюшка) или частично. Поэтому данной категории граждан физическая активность противопоказана до полного восстановления организма после болезни.
При разрыве мышц отмечаются боль, кровоизлияния, нарушение функции, деформация.
Диагноз разрыва мышц ставится на основании пальпации - определяется щель между концами разорванной мышцы.
При разрыве мышц назначают покой, давящие повязки; конечность фиксируют в состоянии максимального сближения концов поврежденной мышцы. При значительном диастазе производят оперативное соединение концов мышц с фиксацией конечности гипсовой повязкой на 2-3 недели, после чего назначают лечебную физкультуру и физиотерапевтическое лечение, массаж.
Вывихи
Вывих - смещение суставных концов с повреждением суставной сумки и связочного аппарата. Вывих определяется по кости, расположенной к периферии от сустава. При полном смещении костей говорят о полном вывихе, при частичном соприкосновении - о подвывихе. Вывихи встречаются реже, чем переломы костей. Различают вывихи врожденные и приобретенные (травматические), привычные и патологические. В процессе занятий физической культурой вывихи, хоть и не часто, но всё же встречаются. В данном случае речь идёт о приобретённом (травматическом) вывихе.
Травматические вывихи возникают, как правило, при непрямой травме. Повреждаются суставная сумка и окружающие ткани. Разрыв капсулы сустава происходит обычно в определенном месте. Вывих может быть осложненным, когда повреждаются сосуды, нервные стволы, мышцы или кости. Если произошел разрыв кожи, вывих называют открытым. При вывихах обычно наблюдается кровоизлияние в полость сустава и окружающие ткани, быстро наступает ретракция мышц.
Для вывиха характерны следующие типичные симптомы:
- деформация области сустава, обусловленная смещением суставных концов, отеком, кровоизлиянием в мягкие ткани;
- нехарактерное положение конечности;
- ограничение движений в суставе, причем активные движения почти полностью отсутствуют, а пассивные резко ограничены;
- резкая боль в покое и при попытке движения;
- укорочение или удлинение конечности, смещение дистальной части конечности;
- нахождение суставного конца вне суставной впадины.
Возможно повреждение сосудов и нервов, поэтому исследование пульса и чувствительности, движения пальцев обязательны. Рентгенологическое исследование при вывихах необходимо как для уточнения характера вывиха, так и для выявления сопутствующего повреждения костей.
Лечение вывиха заключается во вправлении суставных поверхностей, фиксации и последующей лечебной физкультуре. Необходимо произвести его своевременно, иначе развивается мышечная ретракция.
Трещины в кости
Самым первым сигналом трещины в кости является боль. Обычно она острая и пронзительная, иногда покалывающая, тупая и пульсирующая (в состоянии покоя). Еще один типичный симптом ‒ болезненность во время прикасания. Место, в котором вероятна трещина в кости, опухает и краснеет. Припухание приходит не сразу, а лишь спустя сутки и даже более. Именно поэтому трещину часто путают с сильным ушибом (и в том, и в этом случаях играют роль болезненные ощущения). Подвижность ограничивается редко, но опять-таки сопровождается выраженным болевым синдромом. Боль возникает даже при легком касании. Любое повреждение в этом случае (будь то перелом или только трещина) нарушает целостность надкостницы, в которой болевых рецепторов очень много. При давлении на кость в продольном направлении возникает резкая и острая боль. Именно это и говорит о повреждении. Ступить на ногу или опереться на руку очень сложно. Наиболее часто встречаются трещины костей черепа (сопровождается, как правило, сотрясениями мозга) и ребер (проявляется, как длительная боль в груди, особенно усиливающаяся на вдохе). Чуть реже ‒ в конечностях.
Если возникло подозрение на то, что трещина кости все же есть, необходимо срочно обращаться в больницу за помощью. Лечение должно только под наблюдением врача. Диагноз должен быть подтверждён рентгеновским снимком, поскольку и трещина кости, и перелом (скрытый) довольно схожи между собой, но, несмотря на похожую терапию, требуют разного отношения. При переломах могут быть смещения, которые видны только на снимках. А это значит, что требуется уже более серьезный подход. Неправильное срастание грозит серьезными последствиями. Кроме того, возможно наличие осколков. Все это вполне может привести к развитию артрита, нарушению двигательных функций и даже эмболии. Может возникнуть необходимость остеотомии (кость снова ломают для того, чтобы "поставить" ее правильно. Поэтому важно не откладывать обследование и точно выяснить, что именно произошло с костью. От этого зависит дальнейшее лечение.
В промежутке между повреждением конечности и обследованием у врача можно наложить холодный компресс или лед, поскольку низкая температура несколько уменьшит отек и снимет боль.
Лечение трещин костей предполагает полный покой и полноценный отдых пораженного участка. Лекарственные препараты при этом не используют. Довольно часто для фиксации травмированной конечности применяют гипсовую повязку. Пациенты при этом должны соблюдать постельный режим. В некоторых случаях назначаются витаминные комплексы, в состав которых входит кальций, поскольку именно этот элемент способствует более быстрому укреплению и росту костной ткани.
Переломы
Перелом - полное нарушение целости кости под действием различных факторов. При переломах практически всегда повреждаются окружающие ткани: мышцы, сосуды, нервы.
Различают переломы врожденные и приобретенные. Врожденные переломы зависят от неполноценной структуры костей плода и часто бывают множественными.
Приобретенные переломы составляют основную группу и делятся на травматические и патологические. В процессе занятий физической культурой крайне редко, но возможны травматические переломы.
Травматические переломы происходят при воздействии внешней силы на здоровую кость. Повреждения трубчатых костей составляют приблизительно 80% всех переломов. Переломы с повреждением кожных покровов называются открытыми, если кожные покровы целы - закрытыми.
По локализации принято выделять эпифизарные, метафизарные, диафизарные переломы.
Эпифизарные переломы (внутрисуставные) сопровождаются разрывом связок, капсулы, сустава и смещением костных отломков, повреждением суставных поверхностей. Это наиболее тяжелые виды перелома. Перелом по линии эпифизарного хряща называют эпифизеолизом. Такой вид перелома чаще возникает у детей (плечевая, лучевая и большеберцовая кости).
Метафизарный перелом (околосуставной) возникает в зоне с тонким кортикальным слоем, часто бывает вколоченным, смещение отломков отсутствует, периферический отломок внедряется в центральный.
Диафизарные переломы возникают в средней части кости, причем степень повреждения зависит от характера внешнего воздействия. Это наиболее часто встречающийся вид перелома.
В зависимости от механизма травмы переломы принято делить на переломы от сдавления или сжатия, переломы от сгибания, скручивания, отрывные переломы и переломы в результате сдвига.
В основе каждого перелома лежит определенный механизм, хотя нередки случаи комбинированного воздействия. Перелом от сдавления или сжатия происходит обычно в метадиафизарной части кости и сопровождается внедрением диафиза в эпифизарную часть. Наиболее частый вид такого перелома - перелом в области шейки плеча.
Типичным переломом от сжатия является перелом тела позвонка, при котором происходит сплющивание тела позвонков.
Переломы от сгибания под действием прямой и непрямой силы сопровождаются поперечным разрывом на выпуклой стороне с распространением в стороны и образованием треугольного осколка. У детей при этом возникает поднадкостничный перелом без смещения отломков.
Перелом от скручивания происходит при повороте кости вокруг продольной оси, линия перелома проходит вдали от точки приложения силы при фиксации одного из концов кости. Эти переломы называют также торсионными, винтообразными, спиральными.
Отрывные переломы возникают при сильном мышечном напряжении и сопровождаются отрывом костных фрагментов, к которым крепятся мышцы; встречаются в области надмыщелков плеча, надколенника, лодыжек.
Переломы в результате сдвига возникают при действии прямой силы и образуется поперечная плоскость излома. Механизм перелома в известной степени предопределяет направление плоскости перелома по отношению к оси кости.
Различают переломы со смещением и без смещения отломков. Смещения бывают: по ширине, по длине, под углом, по периферии, ротационные. Смещение отломков происходит в результате действия силы, вызвавшей перелом, сокращения мышц, прикрепленных к центральному и периферическому отломкам.
Выделяют также одиночные и множественные переломы. При множественных переломах повреждается несколько костей или одна в нескольких местах. Переломы называются оскольчатыми, если имеется три или более отломков, эти переломы наиболее характерны для огнестрельных ранений. Осложненными считаются переломы, при которых отломки кости наносят повреждение органам.
Таким образом, для оценки тяжести повреждения, назначения лечения и прогноза при каждом переломе следует отметить, является он открытым или закрытым, оценить линию перелома, смещение отломков, вовлечение в процесс суставных поверхностей, а также повреждение внутренних органов.
Какой бы ни был характер травмы, полученной на занятии, необходимо обратиться к врачу за своевременной консультацией и помощью. При явно выраженных тяжёлых повреждениях срочное обращение в медицинское учреждение становится жизненно необходимым.
Травма всегда сопровождается нарушением привычного общего состояния пострадавшего и может приводить к возникновению различных патологических состояний, поскольку сопровождается болью, иногда кровопотерей, нарушением функций повреждённых органов, отрицательными эмоциями, повышено возбудимым психологическим состоянием – страхом, паникой и т.д.
Одним из наиболее частых сопутствующих реакций организма на спортивную травму является обморок.Он представляет собой кратковременную (от одной до пяти минут) потерю сознания из-за быстро наступившего малокровия головного мозга. Подобные проявления могут быть следствием испуга, острой боли и даже изменения положения тела в пространстве (например, с горизонтального на вертикальное). Они сопровождаются побледнением кожных покровов, выделением холодного пота, потерей сознания. Зрачки при этом сужаются, пульс замедляется, артериальное давление понижается. Опасными предобморочными симптомами считаются головокружение, тошнота, звон в ушах, ослабление, ухудшение зрения. При обмороке больного следует уложить в горизонтальное положение, приподнять ноги, устранить факторы, мешающие свободному дыханию. Для расширения сосудов головного мозга дать вдохнуть нашатырный спирт.
Также следует рассмотреть такое понятие как травматический шок. Он возникает в организме в качестве ответной реакции на сильное механическое повреждение тканей и органов. При его наступлении нарушаются нервная регуляция, дыхание и обменные процессы. Т.е. наблюдается постепенно нарастающее угнетение основных жизненно важных функций. При спортивных травмах травматический шок может иметь место при множественных переломах, при открытых переломах, при повреждении внутренних органов. Это состояние крайне опасно тем, что при неблагоприятном стечении обстоятельств может приводить к клинической смерти. Поэтому при малейшем подозрении на него, следует немедленно вызвать бригаду скорой помощи.
В заключении следует заметить, что при всём многообразии видов травм, на занятиях физической культурой они, к счастью, встречаются не часто. И возникают преимущественно в силу недостаточно ответственного отношения занимающегося к своему здоровью, а также из-за пренебрежения элементарными правилами техники безопасности.
Контрольные вопросы.
1. Какие виды спортивных травм Вам известны?
2. Дайте краткую характеристику каждой из известных Вам спортивных травм.
Читайте также:


