Псориатический спондилит что это такое
Что такое
Псориатический спондилоартрит, или спондилит – воспаление позвоночника аутоиммунного характера, которое может развиться на фоне псориаза или выступать как самостоятельное заболевание. Под влиянием данной ревматологической патологии поражаются практически все отделы позвоночника. В связи с чем болезненный воспалительный процесс вызывает не только неприятные болевые ощущения, но и способствует ограничению двигательных способностей.
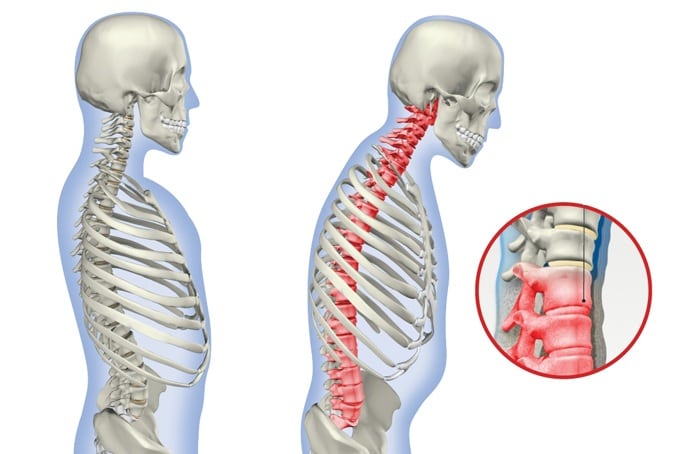
Характерной чертой этой разновидности артрита является то, что кроме суставов позвоночника, поражаются кожные покровы. В группе риска находятся мужчины в возрасте от 25 до 50 лет, женщины страдают от патологии значительно реже. У молодых людей болезнь часто сочетается с атипичной формой псориаза и локальным артритом. Поэтому недуг быстро развивается, и осложнения носят более сложный характер.
В результате исследований ученые смогли выделить три основных причины развития спондилита:
- генетическая предрасположенность: в результате наследственности по псориазу от заболевания страдает почти половина общего количества больных;
- сбой в функционировании Т-клеточного иммунитета: в этом случае работа иммунной системы направлена не на защиту клеток организма, а на их разрушение;
- негативное влияние факторов окружающей среды (издержки профессиональной деятельности, механические повреждения суставов, плохая экология в месте проживания).

В этом видеосюжете представлено описание, симптоматика и методы лечения патологии.
Как проявляется патология
Местом локализации воспаления является крестцово-подвздошная область позвоночника, где грудина соединятся с ребрами, при соединении грудины и ключицы. Основным признаком спондилита является смещение и, как результат, непропорциональное расположение позвонков. Также наблюдаются следующие изменения:
- уменьшение толщины межпозвоночных дисков;
- сокращение расстояния между суставами;
- может наблюдаться сращивание позвонков;
- деформация позвоночника и, как результат, его разрушение;
- сдавливание спинного мозга;
- разрушение позвоночных сочленений;
- появление сутулости.
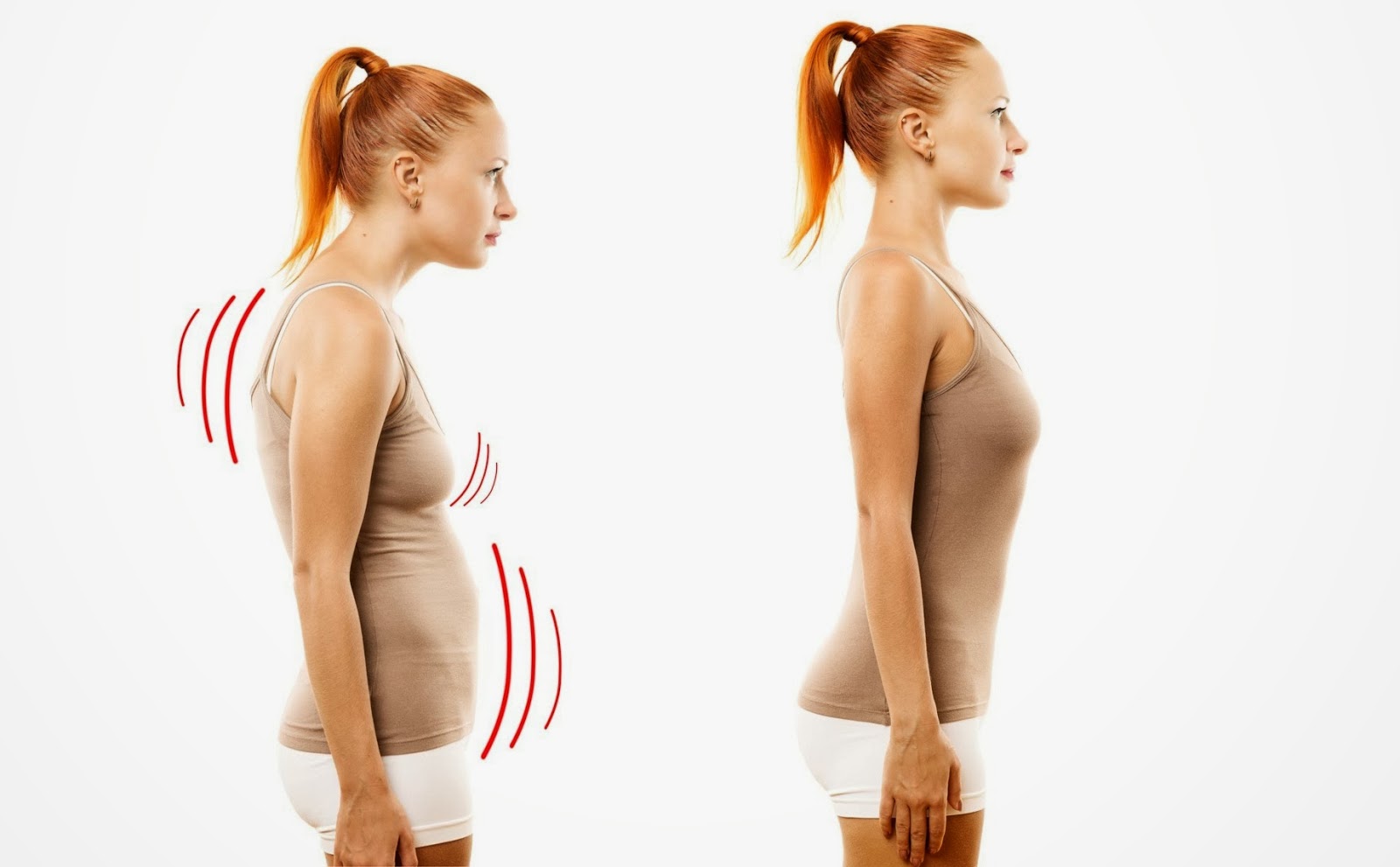
Общая клиническая картина выражена такими симптомами:
- сокращение двигательной активности и скованность движений;
- проявление болевого синдрома в спине;
- изменения в околопозвоночных мышечных тканях;
- воспаления сухожилий.
Запущенная форма заболевания чревата осложнениями, которые проявляются в полной неподвижности позвоночника, нарушении обменных процессов, сбоях в функционировании пищеварительной и сердечно-сосудистой систем.
Методы лечения
Постановка точного диагноза возможна только после проведения комплекса исследований: рентгенографии, общего клинического и биохимического анализа крови. Дополнительно врачом может быть назначен анализ мочи. На начальных стадиях для дифференциации спондилита от спондилеза назначаются компьютерная и магнито-резонансная томография. Неправильная постановка диагноза вследствие неполной диагностики приводит к инвалидности.
Лечение проводится по индивидуальной схеме и может включать как традиционные (лекарственная терапия, лечебная гимнастика, физиопроцедуры, мануальная терапия, сульфидные и радоновые ванны), так и современные методы (узкополосное светолечение, селективная фототерапия, фотохимиолечение).
Из лекарственных препаратов назначаются средства, направленные на снятие воспаления и купирование болевого синдрома, замедление развития патологического процесса, предупреждение развития осложнений и сохранение двигательных возможностей суставов:



Обязательное условие лечения – соблюдение специальной диеты, при которой пациенту следует отказаться от жирного, жареного, майонеза и соусов, в состав которых он входит, сладкого, сдобы, шоколада, копченного и колбас, фастфуда. Категорически запрещены алкогольные напитки. По возможности следует воздержаться и от курения.

Когда дают группу инвалидности
При псориатическом спондилоартрите повышенное количество аутоиммунных антител вызывает не только типичные кожные изменения, но и миокардит, пневмонит, уретрит, конъюнктивит. Длительный воспалительный процесс в суставах провоцирует ограничение функционирования и разрушение позвонков. В связи с этим на основе решения специальной медицинской комиссии больному присваивается группа инвалидности. На принятие решения влияют: характеристики клинической картины течения спондилита, данные обследований, профессия больного.

Третья группа выдается при легком и среднетяжелом течении заболевания, при необходимости сокращения объемов деятельности или смены работы на более легкую. Вторая – при тяжелом протекании болезни, когда возможности движения значительно ограничены, способности к работе и самообслуживанию также сокращены. Но во время ремиссии больной может выполнять определенные виды работ на дому. Первая группа выдается людям с ограничением способностей к самообслуживанию и движению третьей степени. Такие больные требуют ухода и помощи третьих лиц.
Инвалидность не является обязательным следствием псориаза и спондилита при своевременном определении и адекватном лечении.
Люди, страдающие от различных форм псориаза, должны быть предельно аккуратны и строго следовать рекомендациям врача. При появлении первых тревожных симптомов, указывающих на возможность развития псориатического спондилоартрита, необходимо сразу пройти осмотр и диагностику. Своевременное лечение поможет предотвратить инвалидность.
Общие сведения
Спондилит – это болезнь позвоночника воспалительного характера, одна из форм спондилопатии. В процессе развития заболевания отмечается первичное разрушение тел позвонков. В итоге этот процесс приводит к деформации позвоночника. Часто заболевание имеет инфекционную природу. Болезнь является достаточно редкой и поражает как молодежь, так и людей в возрасте.
На ранней стадии развития четко выраженных симптомов не проявляется. Позже человека беспокоят характерные боли, у него нарушается осанка, ограничивается подвижность, проявляется слабость. Когда происходит деформация двух или больше позвонков, у больного проявляются неврологические признаки. Основные факторы риска развития болезни – генетическая наследственность, травмы позвоночника, сильное снижение иммунитета.
Патогенез
Развитие болезни чаще всего обусловлено занесением с кровотоком инфекционных агентов в позвоночный столб. Чаще всего – примерно в 40% случаев – спондилит развивается вследствие воздействия микобактерии туберкулеза. Реже болезнь провоцируют другие возбудители — стрептококки, гонорейные гонококки, бледная трепонема, бруцелла, золотистый стафилококк, возбудитель тифа, кишечная палочка. Еще реже болезнь вызывает грибковая инфекция, а также спондилит имеет ревматоидную природу.
Развитию этой болезни способствуют травмы, перегрузки, переохлаждение, инфекционные болезни. Проявление туберкулезной формы болезни обусловлено попаданием микобактерий туберкулеза гематогенным путем в губчатое вещество позвонков, так как в этой области отмечается обильное кровоснабжение. В основном происходит поражение губчатого вещества передней части позвонка, где много сосудов. Задние части позвонка кровью снабжаются плохо, поэтому их поражение почти не происходит. В более редких случаях заражение происходит лифмогенно или контактно (туберкулезный лимфаденит или плеврит). Выраженность патологических изменений зависит от количества позвонков, которые были поражены. Чем больше таких, тем тяжелее заболевание.
Псориатический спондилит проявляется вследствие сложных взаимодействий между иммунологическими, генетическими и внешними факторами.
Классификация
Спондилит подразделяют на два вида – специфический и неспецифический.
В свою очередь, специфическая форма заболевания подразделяется на:
- Туберкулезный спондилит позвоночника – эта форма болезни развивается, когда бактерии, попадая в организм, распространяются через кровьили лимфуи обосновываются в костных тканях позвонков. Наиболее благоприятная среда для развития инфекции – это позвонки после перенесенных травм или с хроническими деформациями. Туберкулезный спондилит чаще всего поражает грудной или шейный отделы позвоночника.
- Бруцеллезный– для этой формы характерно поражение поясничного участка. При этом абсцессирования практически нет. На рентгене при такой форме просматривается мелкоочаговая деструкция тканей костей позвонков.
- Сифилитический– очень редкая форма, при которой поражаются шейные позвонки. Болезнь носит характер гуммозного остеомиелита. Отмечаются неврологические нарушения, так как происходит компрессия нервных корешков и спинного мозга из-за расплющивания тел позвонков.
- Тифозный– происходит деформация двух смежных позвонков и межпозвоночного диска, их скрепляющего. Чаще всего патологический процесс происходит в пояснично-крестцовых и грудопоясничных сочленениях. Кости скелета при такой форме разрушаются очень быстро, при этом формируется много гнойных очагов.
- Грибковый (актиномикотический) – поражает в основном надкостницу тел позвонков в грудном отделе.
- Псориатическийспондилит – развивается на фоне продолжительного течения псориаза без адекватного лечения. Псориатический спондилит длительное время считался одной из форм псориатического артрита. При такой форме болезни в межпозвоночных дисках формируются патологические наросты, которые называются остеофитами.
Неспецифический спондилит подразделяют на:
- Гематогенный гнойный спондилит (остеомиелит позвоночного столба) — это гнойно-некротическое поражение костных тканей, в процессе которого поражается не только кость, но и окружающие мягкие ткани. Сопровождается сильной болью и протекает быстро. Абсцессы появляются в наиболее подвижных областях позвоночника, распространяются на позвонки и хрящевые соединения. Часто развитие процесса приводит к появлению секвестрированных межпозвоночных грыж, которые можно лечить только хирургически.
- Анкилозирующий спондилит (болезнь Бехтерева) – системное поражение суставов в основном крестцово-подвздошного сочленения и паравертебральных мягких тканей. Реберные хрящевые и грудинно-ключичные соединения поражаются реже. Болезнь имеет хронический характер и прогрессирует медленно. В итоге образуются анкилозы – кости теряют эластичность, срастаются между собой, и позвоночник теряет способность сгибаться.
Причины
Причины возникновения заболевания — инфекционные возбудители, которые с кровотоком попадают в суставы и костную ткань. Спровоцировать заболевание могут такие микобактерии:
- туберкулеза;
- сифилиса;
- бруцелла;
- золотистый стафилококк;
- трихомонада;
- гонорейный гонококк;
- стрептококк;
- возбудители оспы, тифа, чумы;
- кишечные палочки.
Также заболевание могут провоцировать грибковые клетки (дерматит, псориаз, лишай) и ревматизм.
Болезнь Бехтерева развивается как хронический воспалительный процесс. Когда бактерии попадают внутрь межпозвоночных дисков, в организме начинается продукция клеток для борьбы с чужеродными микроорганизмами.
Туберкулезный спондилит развивается после того, как из первичного очага, расположенного в легких, возбудители туберкулеза (палочка Коха либо микобактерия туберкулеза) попадают гематогенным путем в позвоночник.
Псориатическая форма болезни проявляются у больных псориазом. В данном случае играет роль наличие специфического гена и наследственного фактора.
Симптомы
Если у больного развивается спондилит, то симптомы в таком случае могут быть следующими:
- Болевые ощущения. Боль развивается в пораженном участке позвоночника. Характер боли может быть разным, в зависимости от особенностей заболевания. Как правило, боль в позвонках бывает ноющей, усугубляется она после нагрузки. Иногда болевые ощущения становятся острыми. Спондилит поясничного отдела позвоночника приводит к проявлению боли в спине между лопатками. При поражении поясничного отдела позвоночника боли преимущественно ноющие, усиливаются при движениях и глубоком вдохе. Болевые ощущения периодически могут то становиться то сильнее, то слабее, но беспокоят они человека с поражением поясничного отдела позвоночника постоянно. Резкие боли могут свидетельствовать об отеках и раздражении нервных корешков. При спондилите в шейном отделе болит шея и нарушается иннервация верхних конечностей, немеют пальцы рук, нарушается кровоснабжение по позвоночным артериям. Боли в пояснице могут осложняться воспалением седалищного нерва и онемением, а также нарушением иннервации нижней конечности. Возможны спазмы мышц, онемение кожаных покровов.
- Позвоночник становится менее подвижным и пластичным. Больной осознает, что уже не может нагибаться и поворачивать тело так, как это у него получалось раньше. Если развивается спондилит шейного отдела позвоночника, то больному становится трудно поворачивать голову. Поражения шейного отдела позвоночника вызывают характерные боли в области шеи.
- Физиологические изгибы поясничного, грудного и шейного отдела позвоночника выравниваются. Если смотреть на больного сбоку, можно отметить эти изменения. Вследствие них меняется и осанка. Проявляются последствия таких изменений: больной начинает быстро уставать, и у него постоянно болит спина. На поздних стадиях болезни скованность проявляется ввиду развития анкилозов. Разрушение позвонков и их последующее возобновление без сохранения формы провоцирует патологические деформации (сутулость, неестественные изгибы), формирование горба, сколиоза, лордозаи кифоза. Деформации могут привести к нарушению функционирования внутренних органов.
- Интоксикация. Иногда возможно повышение температуры, озноб, слабость и другие признаки интоксикации. Возможна гиперемия кожи над участком, который был поражен.
При этой форме возможны одиночные гнойные абсцессы, необратимый полный паралич конечностей, образование остроконечного горба (так называемая триада Потта).
Появление холодных абсцессов (натечников) — это важный признак туберкулезной формы заболевания. Натечник – это гной и некротическая масса из разрушенного тела позвонка. Он перемещается вдоль позвоночника по межтканевым промежуткам и выходит наружу на бедре, пояснице, в подвздошной области. Выглядит это как эластическое выпячивание, над которым кожа сначала не изменяется. Потом происходит прорыв, сквозь который выделяется гной.
Крупные натечные абсцессы могут сдавливать спинной мозг и участки разрушенной костной ткани, блокируя спинномозговое пространство. Это приводит к проявлению неврологических симптомов.
При псориатической форме отмечается продолжительный болевой синдром. Беспокоят тянущие боли в спине, отдающие в плечи и пах. В состоянии покоя боль становится сильнее. Физические нагрузки ведут к уменьшению, но не полному исчезновению болей. Со временем появляются остеофиты, что приводит к искривлению позвоночника и ослаблению мышечного корсета.
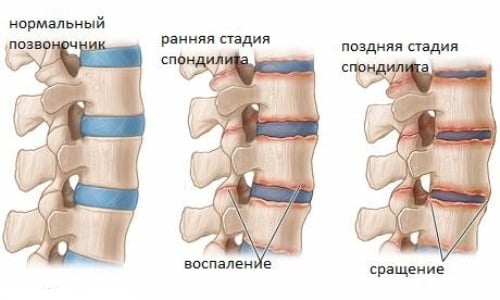
Анализы и диагностика
Если у человека проявляется скованность, снижение чувствительности и боли разного характера в области позвоночника, ему необходимо посетить врача и пройти все исследования, которые тот назначит. Изначально специалист проводит опрос и осмотр больного, изучает анамнез и определяет клиническую картину. Также врач назначает такие исследования:
- Общий и биохимический анализ крови для определения наличия в организме воспалительного процесса.
- Рентгенографическое и ультразвуковое исследование позвоночного столба, чтобы выявить очаги поражения и определить их степень.
- МРТ и КТ – для конкретизации формы заболевания.
- Биопсиятканей – позволяет определить причину болезни.
При туберкулезном спондилите труднее всего диагностировать начальные формы недуга, когда отсутствуют выраженные типичные признаки болезни. В данном случае важна профессиональная дифференциальная диагностика.
В процессе диагностики врач обращает внимание на особенности анамнеза: постепенное и медленное развитие заболевания, нелокализованность болей в течение длительного времени, зависимость болей от нагрузки и др. Также учитывается наличие характерных признаков туберкулезной интоксикации: сильной утомляемости, повышенной температуры, тахикардии, похудения, потливости.
В процессе установления диагноза проводится ортопедическое обследование, при необходимости — неврологическое обследование.
Уровень сдавливания спинного мозга определяют, применяя контрастные методы исследования спинного мозга – эпидурографию, миелографию.
Практикуются также лабораторные исследования – анализы крови, бактериологические и серологические исследования. В частности, проводится исследование гноя из абсцессов.
Проводится рентген, томография, зонография и другие методы, описанные выше.
При подозрении на псориатическую форму заболевания проводят анализ крови на ревматоидный фактор, чтобы исключить ревматоидный артрит.
Лечение

После полного обследования и определения формы болезни врач назначает курс лечения.
Важно проведение комплексной терапии – как медикаментозной, так и физиотерапии. При наличии абсцессов проводят операцию. В целом тактика лечения зависит от состояния пациента, наличия у него осложнений.
Содержание статьи:

Псориатический спондилит-это медицинский термин для типа псориатического артрита, который влияет на позвоночник и суставы в тазу. Симптомы могут развиться в любом месте между тазом и шеей.
Люди с псориатическим спондилитом могут испытывать боль , воспаление и скованность в шее и нижней части спины. Он также может влиять на крестцово-подвздошные суставы в области таза. Со временем это состояние может сделать его более тяжелым для человека.
В этой статье мы рассмотрим более подробно псориатический спондилит, включая его причины, симптомы и методы лечения.
Что такое псориатический спондилит?
Псориатический спондилит – это форма псориатического артрита .
Псориатический артрит относится к группе воспалительных заболеваний суставов, связанных с псориазом. Однако не у всех, кто страдает псориатическим артритом, есть псориаз. Недуг возникает тогда, когда иммунная система организма атакует свои собственные ткани, что приводит к воспалению и часто болезненным симптомам.
Псориаз является одним из самых распространенных аутоиммунных заболеваний. НПФ также подсчитали, что у 10-30 процентов людей с псориазом разовьется псориатический артрит, хотя разные источники дают разные оценки.
Около 20 процентов людей с псориатическим артритом развивают псориатический спондилит.
Симптомы псориатического спондилита
Болезнь вызывает симптомы, сходные с другими формами артрита, которые влияют на позвоночник и крестцово-подвздошные суставы в тазу, такие как анкилозирующий спондилит и реактивный артрит.
Симптомы псориатического спондилита включают в себя:
- боль в спине
- жесткость в спине или шее, которая улучшается при движении вокруг
- скованность усугубляется периодами неподвижности, такими как сон
- проблема сгибания или перемещения спинки
- усталость
Эти симптомы могут вызвать сильную боль, и некоторые люди испытывают трудности в своей повседневной жизни. Оставшись без лечения, воспаление может вызвать длительное повреждение позвоночника и суставов.
Может показаться, что симптомы псориатического спондилита приходят и уходят. Когда симптомы ухудшаются, это называется вспышкой. Расположение боли и припухлости также может меняться с течением времени.
Причины псориатического спондилита
Врачи до сих пор не уверены, почему у одних людей развивается псориатическое заболевание, а у других нет. Некоторые инфекции , такие как стрептококковая инфекция горла, могут вызвать гиперактивный иммунный ответ, который вызывает псориатический спондилит. Однако, болезнь не заразна.
Одним из наиболее значимых факторов риска развития псориатического спондилита является ген HLA-B27. Этот ген также имеет связи с несколькими различными аутоиммунными заболеваниями. Анализ крови позволяет определить, является ли человек носителем гена HLA-B27. Однако положительный результат тестирования на ген HLA-B27 не означает, что человек может им заразиться. Его могут вызвать и другие гены.
Заболевание обычно развивается у людей, которые уже болеют псориазом, но это не всегда так.
Возраст также является фактором риска. Псориатический артрит обычно возникает у людей в возрасте от 30 до 50 лет.
Осложнения Псориатического спондилита
Псориатический спондилит может вызвать длительное повреждение костей и суставов в позвоночнике, шее и тазу. Это также может вызвать осложнения, такие как:
- потеря слуха
- некоторые виды рака, в том числе лимфома и немеланома.
- болезнь сердца
- депрессия
- метаболический синдром
- диабет
- Болезнь Крона
- заболевание печени
- воспаление глаз, известное как увеит
- остеопороз
Не каждый человек, страдающий псориатическим спондилитом, будет испытывать эти осложнения. Лучший способ предотвратить возникновение осложнений – это получить оперативное лечение и следовать рекомендациям врача.
Диагностика
Врачи могут использовать различные тесты, чтобы определить, есть ли у человека псориатический спондилит. Во-первых, они исключают другие виды артрита и другие причины боли в спине. Это важно, потому что лечение псориатического спондилита и других видов артрита отличается.
Наряду с симптомами, связанными с суставами, врач может также искать признаки псориаза, такие как серебристые чешуйки на коже и корявые или крошащиеся ногти.
Врачи также могут использовать тесты визуализации, такие как рентгеновские снимки , МРТ-сканирование, УЗИ и КТ, чтобы посмотреть на кости и суставы в позвоночнике.
Врачи также делают анализы крови, чтобы помочь диагностировать псориатический спондилит, потому что у людей с этим состоянием может быть высокий уровень воспаления в крови. У людей, страдающих псориатическим спондилитом, также могут быть более низкие показатели эритроцитов.
Врачи могут использовать анализы крови, чтобы исключить другие формы артрита.
Лечение псориатического спондилита
Симптомы псориатического спондилита могут быть трудными и болезненными, но врачи могут лечить это состояние.
Лечение направлено на предотвращение повреждения костей и суставов, управление симптомами и достижение ремиссии. Ремиссия означает, что у человека нет симптомов, и болезнь не ухудшается.
Биологические препараты могут уменьшить выраженность симптомов и количество вспышек и замедлить прогрессирование, нацеливаясь на определенные части иммунной системы.
Рекомендации, опубликованные в 2018 году, рекомендуют биологическую терапию для большинства людей, у которых есть новый диагноз, либо в виде инъекции, либо инфузии. Однако биологические препараты подойдут не всем, так как они могут вызвать побочные эффекты и увеличить риск возникновения инфекций и других проблем со здоровьем.
Врач обсудит с пациентом преимущества, риски и затраты на биологические препараты и альтернативные методы лечения.
Люди которые не могут использовать биологическую терапию могут использовать альтернативную. Они останавливают иммунные молекулы от нападения на суставы и кожу.
Они включают в себя:
- апремиласт ( Отезла)
- тофацинитиниб (Xeljanz)
Противоревматические препараты, модифицирующие болезнь, могут помочь уменьшить воспаление или подавить иммунный ответ организма.
Примеры DMARDs включают в себя:
- препараты, которые подавляют реакцию иммунной системы, такие как метотрексат, Азатиоприн, лефлуномид и циклоспорин
- препараты, контролирующие воспаление в организме, включая сульфасалазин и актарную терапию
DMARDs может помочь облегчить симптомы и предотвратить долгосрочное повреждение суставов.
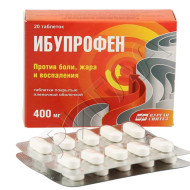
Нестероидные противовоспалительные препараты (НПВП) могут помочь облегчить легкую боль псориатического спондилита, уменьшить воспаление и снять скованность. Они включают ибупрофен, напроксен и аспирин.
Однако длительное применение НПВП может иметь побочные эффекты, такие как желудочное кровотечение и нарушение функции почек. Поговорите с врачом о том, как безопасно использовать НПВП.
Кортикостероиды являются мощными противовоспалительными препаратами. Человек может принять таблетку кортикостероида как преднизон. Кортикостероиды могут обеспечить кратковременное облегчение, когда симптомы являются серьезными. Частое или длительное применение может привести к побочным эффектам, включая увеличение веса, остеопороз и высокое кровяное давление.
Псориаз может вспыхнуть, когда человек перестает использовать стероиды.
Физические упражнения помогают уменьшить воспаление вокруг суставов и помогают облегчить боль. Более сильные мышцы также помогают поддерживать суставы, подвергая их меньшей нагрузке.
Физиотерапевт может рекомендовать специальные растяжки и упражнения, чтобы помочь человеку, который имеет псориатический спондилит. Трудотерапевт может рекомендовать способы, которыми человек может предотвратить стресс суставов и предложить, как они могут адаптировать свою рабочую среду, чтобы уменьшить боль.
Некоторые домашние средства также могут быть полезны в более легких случаях.
Использование домашних средств для лечения псориатического спондилита может помочь облегчить симптомы. Эти средства защиты работают вместе с планом лечения врача. Следуйте рекомендациям врача по лекарственным препаратам или другим видам лечения, чтобы избежать в будущем повреждения костей и суставов.
Следующие природные и домашние средства могут помочь человеку справиться с псориатическим спондилитом:
- Упражнение. Активность может помочь человеку держать свои суставы гибкими и поддерживать здоровый вес, который может снять давление с болезненных суставов. Физические упражнения повышают уровень эндорфинов, которые могут помочь улучшить эмоциональное самочувствие человека. Специалисты рекомендуют занятия с низким уровнем воздействия, такие как Тай-Чи , йога и плавание.
- Соблюдайте регулярный режим сна. Усталость может ухудшить симптомы. Он также может вызвать больше воспаления в организме. Сосредоточьтесь на достаточном количестве сна и поддержании регулярного времени сна.
- Знайте, что срабатывает. Ведите дневник с едой, деятельностью и жизненными событиями и записывайте, когда симптомы ухудшаются. Это может помочь выявить причины вспышек, чтобы люди могли избежать их в будущем.
- Попробуйте иглоукалывание. Недавно проведенный метаанализ показал, что акупунктура является эффективным методом уменьшения хронической боли в опорно-двигательном аппарате.
- Сходите на массаж. Лицензированный массажист может использовать различные методы, чтобы снять напряжение и ослабить жесткие суставы. Убедитесь, что массажист имеет опыт лечения людей с псориатическим спондилитом или артритом.
- Ешьте противовоспалительную еду. Питательные цельные продукты могут помочь бороться с усталостью. Средиземноморская диета может помочь бороться с воспалением.
- Ограничьте или избегайте употребление алкоголя. Употребление алкоголя может помешать приему лекарств, которые человек принимает при псориатическом спондилите, и вызвать нежелательные побочные эффекты.
- Бросьте курить. Курение может ухудшить симптомы псориатического артрита, в том числе боли в суставах. Врачи рекомендуют программу отказа от курения любому человеку с псориазом, который нуждается в помощи с прекращением курения.
- Попробуйте горячую или холодную терапию. Некоторые люди находят облегчение от боли, используя грелки или холодные пакеты на больных местах. Делайте периодические перерывы, чтобы избежать ожогов кожи или получения обморожения.
- Управляйте стрессом. Высокий уровень стресса может ухудшить симптомы.
Многие люди считают симптомы псориатического спондилита сложными, но с помощью различных методов лечения доступных сегодня, многие люди могут управлять своими симптомами, предотвращать дальнейшее повреждение суставов и осуществлять нормальную деятельность.
Хотя нет никакого лечения псориатического спондилита, человек может держать симптомы под контролем с помощью и руководством своей медицинской команды. Следование эффективному плану лечения может помочь людям с псориатическим спондилитом вести здоровый и активный образ жизни.
Читайте также:


