Протрузия дисков прикрытая остеофитами

Остеофиты – это костные наросты, формирующиеся под воздействием негативных факторов. Часто образуются остеофиты поясничного отдела на фоне протрузии межпозвоночных дисков. При этом тела соседних позвонков начинают соприкасаться, тереться друг об друга. Это провоцирует появление небольших трещин на краях. Поэтому остеофиты пояснично-крестцового отдела часто называют краевыми.
Они создают массу проблем при движении. Благодаря своим неровным краям травмируют окружающие их мягкие ткани. Это становится причиной постоянного воспаления, спазма кровеносных сосудов, раздражения и образования рубцовых деформаций.
Узнать больше информации про симптомы и лечение остеофитов поясничного отдела можно из предлагаемого материала. В нем также рассказано про потенциальные причины развития данного заболевания и способы эффективной профилактики в молодом и пожилом возрасте.
Остеофиты – что это такое
Для начала давайте разберемся в вопросе о том, что это такое – остеофиты поясничного отдела позвоночника и как они формируются. Остеофиты – это отложение солей кальция в местах нарушения целостности костной ткани. Данный механизм обусловлен защитными свойствами человеческого организма. За счет образования костных мозолей происходит сращивание переломов, рубцевание некоторых других тканей, которые должны обладать повышенной прочностью.
Остеофиты образуются в местах, где наблюдается трение. Это могут быть суставные поверхности, на которых разрушился защитный хрящевой синовиальный слой. Также костные наросты возникают на краях тел позвонков, которые при резком снижении высоты межпозвоночного диска начинают при совершении разных движений встречаться друг с другом. При столкновении незащищенная костная ткань разрушается. Образовавшиеся трещины и сколы заполняются фиброином и отложениями солей кальция.
Края остеофитов не ровне, поэтому они травмируют окружающие ткани. Могут провоцировать незначительное капиллярное кровотечение. Это способствует вторичной реакции воспаления и образованию грубых рубцов. При обширном процессе формирования остеофитов возникает риск полного сращивания соседних позвонков между собой. Контрактура позвоночника приводит к его неподвижности и потере гибкости. Может страдать спинной мозг, расположенный в спинномозговом канале.
Остеофиты поясничного отдела позвоночника хорошо видны на рентгенографических снимках. Они могут располагаться как на телах позвонков, так и на всех отростках и их суставных поверхностях. Множественные отложения солей кальция возникают при нарушении обмена веществ. Единичные костные наросты всегда связаны с травматическим воздействием.
Отложение солей кальция может наблюдаться в окружающих позвоночный столб мягких тканях. Кальцинация связок и сухожилий – это часто встречающийся патологический процесс. Он ограничивает функциональность связочного сухожильного аппарата, создает препятствия для гибкости и подвижности позвоночного столба. Остеофиты на фиброзном кольце межпозвоночного диска создают проблемы с диффузным питанием. Это важнейший фактор развития остеохондроза (дегенеративного дистрофического заболевания позвоночного столба).
Остеофиты в случае размещения на межпозвоночных дисках создают следующие проблемы:
- нарушают способность хрящевой ткани усваивать жидкость, которая выделяется паравертебральным мышцами при их работе, это становится причиной обезвоживания фиброзного кольца и забора влаги из расположенного внутри пульпозного ядра;
- способствует утрате эластичности межпозвоночного диска – он теряет способность расправляться после компрессионного сжатия при совершении движений, формируется протрузия, а затем и межпозвоночная грыжа диска;
- создаёт повышенное трение между замыкательной пластинкой тела позвонка и межпозвоночным диском, что является важнейшим фактором атрофии капиллярной сети, питающей ткань позвонка и межпозвоночного диска;
- разрушает окружающие ткани, вызывает постоянное раздражение;
- болевой синдром не позволяет пациенту вести активный образ жизни, что еще больше усугубляет течение остеохондроза и ведет к быстрому разрушению позвоночника.
Остеофиты – это следствие многочисленных заболеваний позвоночного столба и окружающих его тканей. В редких, исключительных случаях остеофиты позвоночника формируются под воздействием общих факторов, таких как избыточное количество солей кальция в периферической крови и лимфатической жидкости. Это может стать следствием передозировки витамина D.
Причины краевых остеофитов позвонков
Краевые остеофиты позвонков поясничного отдела формируются под воздействием неблагоприятных факторов. Основными причинами данного заболевания являются:
- дегенеративные дистрофические изменения, происходящие в хрящевой ткани межпозвоночных дисков;
- смещение тел позвонков, их нестабильность положения, ретролистез и антелистез;
- разрушение межпозвоночных суставов, в том числе деформирующий спондилоартроз;
- нарушение осанки и искривление позвоночного столба;
- переломы и трещины костей позвоночника (тел позвонков и их отростков);
- воспалительные процессы, в том числе асептический некроз костной ткани, туберкулез кости, сепсис и т.д.);
- травмы окружающих позвоночный столб мягких тканей (растяжения и разрывы связок и сухожилий, разрывы мышц и т.д.).
Провокационными факторами могут быть:
- ведение малоподвижного образа жизни;
- привычка сутулиться, сгибать спину при сидении;
- отсутствие регулярных достаточных физических нагрузок на поясничный отдел;
- тяжелая физическая работа, связанная с подъемом тяжестей или длительным нахождением в согнутом положении;
- занятия тяжелой атлетикой;
- избыточная масса тела;
- нарушение метаболизма и обмена веществ в организме человека;
- избыточная масса тела;
- неправильная постановка стопы, дисфункция коленного, голеностопного или тазобедренного сустава;
- синдром короткой ноги и т.д.
Краевые остеофиты тел позвонков поясничного отдела могут образоваться при длительном лежачем положении больного. Особенно высока вероятность данного осложнения у тех пациентов, которые лежат на спине на жестко поверхности. Профилактикой костных мозолей в этой ситуации станет регулярное переворачивание больного, проведение сеансов массажа и лечебной физкультуры.
Как проявляются остеофиты в пояснице
Остеофиты в пояснице проявляются клиническими симптомами, указывающими на воспалительный процесс в области их образования. Типичные признаки патологии – это:
- болевой синдром, носящий острый режущий или колющий характер, появляющийся при совершении определённого типа движений (например, при наклоне в правую сторону боль есть, а при наклоне в левую сторону – нет);
- ограничение подвижности, скованность движений;
- избыточное напряжение мышц спины и поясницы с одной стороны;
- распространение боли при компрессии остеофитом нервного корешка;
- периодически возникающие признаки воспаления (покраснение и отечность кожных покровов, болезненность при пальпации и т.д.).
Для постановки точного диагноза опытному врачу достаточно будет провести пальпацию тел позвонков и их остистых отростков. Пальпаторно можно обнаружить даже достаточно мелкие остеофиты. Для подтверждения поставленного диагноза достаточно рентгенографического снимка в разных проекциях. На нем будет видно образование остеофитов. Можно оценить размер костных наростов и их место расположения.
Перед тем, как лечить от боли при остеофите в пояснице, необходимо обнаружить причину его образования. Только после проведения комплексного лечения выявленного заболевания, можно приступать к удалению отложения солей кальция.
Нужна ли операция при остеофите в поясничном отделе
Многие пациенты задаются вопросом о том, нужна ли операция при остеофитах в поясничном отделе и каким образом можно проводить эффективное лечение.
Хирургическое вмешательство необходимо только в сложных запущенных случаях. Если остеофиты крупные, расположены в местах выхода корешковых нервов из фораминальные отверстий в телах позвонков, то предпочтителен хирургический способ удаления отложения солей кальция. Если наросты располагаются так, что они не давят на корешковые нервы, то можно использовать консервативные способы лечения.
Хирургическая операция не является эффективным способом борьбы с отложением солей кальция в позвоночном столбе. Она позволяет лишь устранять следствие нарушения в организме человека. Без воздействия на причину появления заболевания остеофиты будет формироваться снова и снова.
Между тем хирургическое вмешательство на тканях позвоночного столба – это всегда риск того, что пациент может утратить способность самостоятельно передвигаться. Парезы и параличи нижних конечностей и органов брюшной полости – это частые послеоперационные осложнения.
Поэтому, прежде чем прибегнуть к хирургическому удалению остеофитов с позвоночного столба, необходимо изучить все альтернативные возможности лечения, взвесить все за и против.
Способы лечения остеофитов поясничного отдела
Существующие способы лечения остеофитов поясничного отдела включают в себя хирургические и консервативные методики. К сожалению, на сегодняшний день пока не разработано фармакологического препарата, который позволил бы эффективно убрать отложение солей. Все рекламируемые биологически активные добавки к пище – это не более, чем профанация. Они не обладают никакими заявленными лечебными свойствами. Это даже не лекарства, а продукты питания. Поэтому не стоит тратить свои денежные средства. Лучше обратитесь за помощью в клинику мануальной терапии.
Лечение остеофитов поясничного отдела позвоночника с помощью методов мануальной терапии дает следующие положительные результаты:
- массаж повышает эластичность тканей, их проницаемость, ускоряет обмен веществ в области образования костного нароста;
- остеопатия ускоряет процесс микроциркуляции крови и лимфатической жидкости, повышает возможность распада остеофита под воздействием собственных сил организма;
- лечебная гимнастика и кинезиотерапия позволяют активировать процессы метаболизма и ускоряют обмен веществ в паравертебральных мышечных тканях;
- рефлексотерапия запускает процесс естественной регенерации за счет задействования скрытых резервов человеческого организма;
- физиотерапия запускает процесс разрушения и утилизации тканей остеофита.
В сложных клинических случаях может использоваться лазерное воздействие. Комплексный подход к лечению позволяет получить положительные результаты в сжатые сроки. Положительная динамика наблюдается примерно у 70 % пациентов, которые тщательно следуют всем рекомендациям лечащего врача.
Особе значение имеет гимнастика при остеофитах поясничного отдела- она позволяет запустить процесс распада отложения солей кальция и активирует восстановление нормальной поверхности костной ткани. В том случае, если остеофиты образовались на суставных поверхностях межпозвоночных сочленений, гимнастика позволяет восстановить разрушенное хрящевой синовиальное волокно. Эта методика лечения применима только в тех случаях, когда не произошло полного разрушения внутрисуставного синовиального слоя. При остеофитах на краях тел позвонков можно применять лечебную гимнастику на любой стадии патологического процесса. Комплекс упражнений должен быть разработан индивидуально с учетом всех особенностей здоровья пациента.
Имеются противопоказания, необходима консультация специалиста.
Как возникает протрузия дисков позвоночника
Позвоночник человека состоит из 32-34 позвонков. Между ними находятся эластичные межпозвонковые диски. Они уменьшают нагрузку на позвоночник, придают ему прочность и гибкость одновременно. Межпозвонковый диск состоит из плотного фиброзного кольца, внутри которого находится полужидкое пульпозное ядро.
Остеохондроз, нарушение обмена веществ и повышенная физическая нагрузка плохо влияют на состояние межпозвоночных дисков. Уменьшается высота и упругость межпозвонковых дисков. Разрушаются внутренние волокна фиброзного кольца, пульпозное ядро теряет влагу и высыхает. В фиброзном кольце появляются трещины, в которые начинает смещаться ядро. В результате диск выпячивается в спинномозговой канал, образуется протрузия межпозвонкового диска.
Протрузия диска может возникнуть в шейном или поясничном отделе позвоночника, реже — в грудном отделе.
Симптомы протрузии межпозвонковых дисков
Главный симптом протрузии дисков позвоночника — боль в области поражённого диска. Выпячивание диска приводит к сдавливанию нервных корешков и болям по ходу сдавленного нерва. Болят сосуды, связки, мышцы рядом с поражённым диском. Протрузия межпозвонкового диска сопровождается головокружениями, головными болями, скачками артериального давления.
Другие симптомы протрузии межпозвонковых дисков зависят от того, в каком отделе позвоночника находится поражённый диск.
Протрузии дисков в шейном отделе позвоночника вызывают боль в шее и затылке, которая отдаёт в руки, плечо. Человек чувствует покалывание, онемение и слабость в руках.
При протрузии в грудном отделе возникает боль в середине или внутри спины, скованность и онемение в грудном отделе. Человек чувствует покалывание в груди, боли в межрёберье, животе, слабость мышц пресса.
Протрузии дисков в поясничном отделе позвоночника вызывают боль в пояснице, которая отдаёт в ногу. Человек ощущает скованность в пояснице, слабость в ногах, покалывание в стопах, онемение пальцев ног, проблемы с мочеиспусканием.
Чем опасна протрузия межпозвонковых дисков
Протрузия может привести к межпозвоночной грыже. При этом повреждённое фиброзное кольцо не выдерживает давления и разрывается. Через его трещины ядро вытекает, попадает в полость спинномозгового канала и защемляет нервные окончания спинного мозга.
Из-за грыжи в шейном отделе нарушается кровоснабжение головного мозга, возникают головокружения, ухудшается память. Болезнь может вызвать шейный радикулит, а при защемлении спинного мозга — паралич.
Грыжа в грудном отделе провоцирует межрёберную невралгию.
Грыжа поясничного отдела вызывает проблемы с органами малого таза, может стать причиной прострела в пояснице. В тяжёлых случаях человеку из-за боли трудно ходить и даже сидеть, может возникнуть паралич ног.
Протрузия межпозвонковых дисков: причины появления
Выпячивание межпозвонкового диска вызывают разные причины:
- Травмы позвоночника, в том числе родовые.
- Остеохондроз — повреждение хрящевой ткани позвоночника.
- Нарушения осанки: сколиоз, кифоз, лордоз. Если два соседних позвонка наклонены относительно друг друга, то межпозвонковый диск между ними испытывает асимметричное давление. В результате часть диска начинает выпячиваться.
- Нарушение обмена веществ.
- Недостаток движения и физической нагрузки.
- Пожилой возраст при остеопорозе.
- Употребление алкоголя и курение разрушают хрящевую ткань и провоцируют появление протрузии.
Человек рискует заработать протрузию межпозвоночного диска, если работает стоя, сутулится при ходьбе и за компьютером, резко поворачивается и наклоняется, сильно солит еду. Развитие болезни провоцируют подъём тяжестей, усиленные тренировки, высокие каблуки.
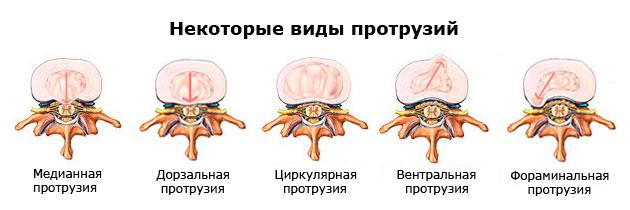
Типы протрузии
Протрузии дисков позвоночника делятся на 4 типа:
- Центральные. Выпячивание появляется рядом со спинномозговым каналом. Такие протрузии протекают без симптомов, редко требуют лечения.
- Боковые. Протрузия располагается с правой или левой стороны позвоночного столба, часто сдавливает корешки в спинном мозге. Такой вид протрузии встречается в 10% случаев болезни.
- Заднелатеральные. Самый распространённый вид протрузии. Она расположена сзади и сбоку по отношению к позвоночному столбу. Часто защемляет нервные корешки и другие структуры спинного мозга.
- Задние. При этом виде протрузии диск выпячивается назад по направлению от живота к спине. Вызывает боль, нарушает работу органов малого таза.
Отзывы о лечении
Хочу написать искренние слова благодарности врачу клиники "Мастерская Здоровья" Баратову Валерию Владимировичу! Не буду оценивать Ваши профессиональные навыки, Вы не только талантливый врач, но и человек настоящий. Вы стали тем доктором, которого наша семья будет помнить и благодарить всегда. Вы оставили в нашей семье любимого человека, продлив ему жизнь и подарили возможность нам детям и внукам еще ощущать тепло близкого человека. Спасибо,что Вы когда то выбрали эту сложную профессию! За Ваше мужество! Желаем Вам истинного счастья.
Диагностика протрузии межпозвонкового диска
Чтобы избежать осложнений протрузии диска, при болях в спине обратитесь к врачу. Врач нашей клиники в Санкт-Петербурге точно установит причину болей с помощью комплексного обследования. На приёме он вас осмотрит, расспросит о симптомах и поставит правильный диагноз. Наши врачи используют следующие методы диагностики:








Лечение протрузии межпозвонкового диска



После окончания курса пациент получает от нашего врача методичку с упражнениями для самостоятельного выполнения дома. Врач посоветует, что делать, чтобы болезнь не вернулась.
Профилактика
Для сохранения здоровья межпозвоночных дисков врачи рекомендуют:
- заниматься плаванием, йогой, бегом, пилатесом, кататься на лыжах;
- больше гулять на свежем воздухе;
- отказаться от конного спорта, баскетбола, тяжёлой атлетики;
- при ходьбе держать голову и спину прямо;
- при работе за компьютером опираться на спинку стула, не сутулиться;
- спать на ортопедическом матрасе;
- при ношении тяжестей равномерно распределять вес в обе руки;
- не набирать лишний вес;
- не курить.
Диета
Для укрепления костей и позвонков ешьте продукты, богатые кальцием: рыбу, молоко, творог, сыр, сметану и другие молочные продукты. Употребляйте говядину, мясо птицы, больше отварных блюд, овощей. Для регенерации хрящей включите в меню продукты с желатином: фруктовые желе, костный бульон, натуральный мармелад, студень. Полезно есть продукты из морских водорослей: они содержат агар-агар — растительный заменитель желатина.
Откажитесь от алкогольных напитков, жареных блюд, консервированных продуктов, острых приправ.
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
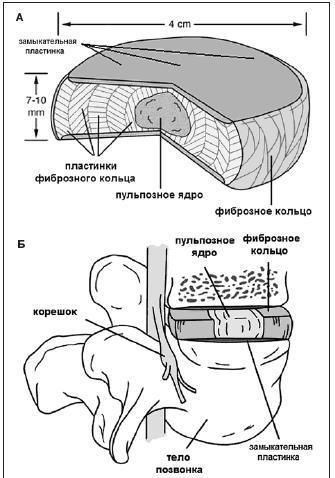
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
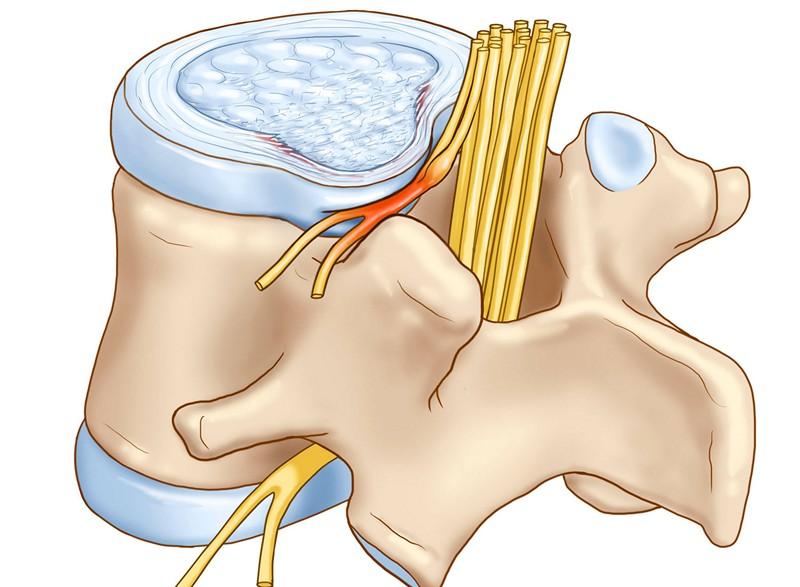
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
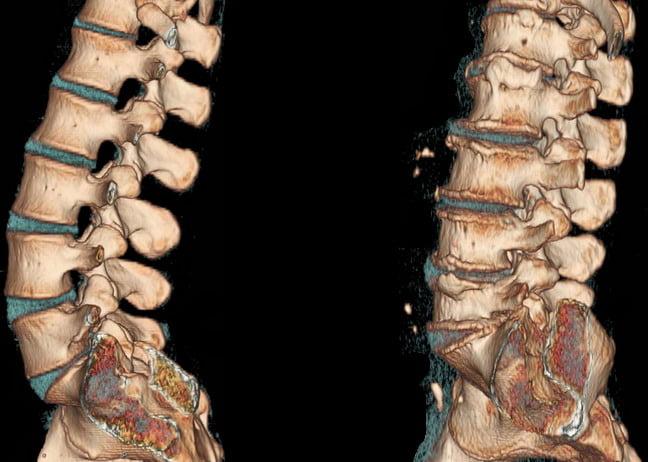
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.
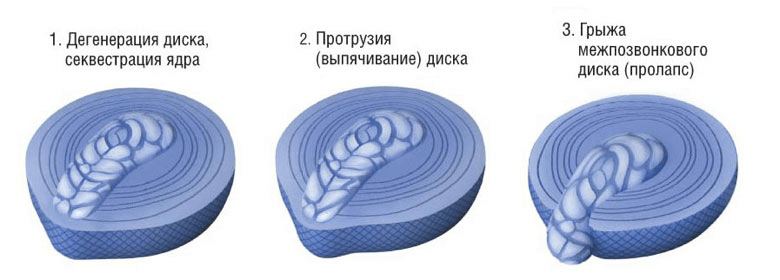
Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
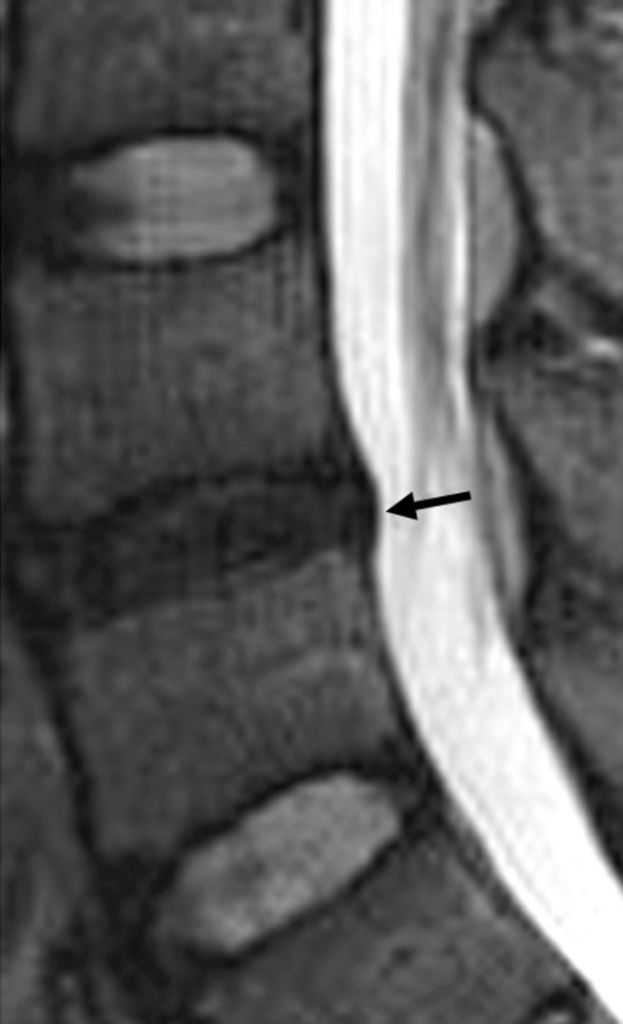
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
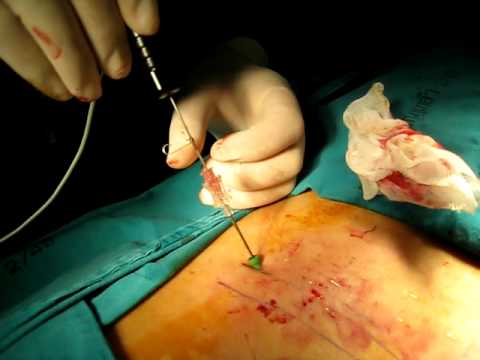
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
Читайте также:


