Пролактин и боли в суставах
Повышенный пролактин в крови может наблюдаться как в норме (при стрессах, после полового контакта, после родов), так и при различных патологиях, например при нарушениях работы гипоталамуса и гипофиза, при первичных формах гипотиреоза, цирротическом поражении печени, СПКЯ (синдром поликистозных яичников), аутоиммунных заболеваниях и т.д.
При выявлении в анализах высоких значений пролактина требуется обязательная консультация эндокринолога. Только врач может установить точную причину изменения уровня гормона и подобрать грамотное лечение.
Гормон пролактин– что это и из-за чего повышается?
Пролактин – это пептидный гормон, секретируемый передней гипофизарной долей. Гормон также называют маммотропином, лактотропным, лактогенным или маммотропным гормоном.
Органом-мишенью гормона являются молочные железы. После родов повышенный пролактин у женщин отвечает за появление молока в молочных железах и поддержание лактации.
Во время полового созревания гормон отвечает за формирование, рост и дальнейшее развитие молочных желез.
Также гормон участвует в регуляции прогестероновой секреции, способствует торможению секреции ФСГ (фолликулостимулирующий гормон), поддерживает нормальный менструальный цикл.
Пролактин способствует торможению овуляционного цикла, предотвращает наступление новой беременности, продлевает существование желтого тела (удлиняет лютеиновую фазу), способствует снижению продуцирования прогестерона клетками желтого тела, а также снижает секрецию эстрогенов фолликулярными клетками яичников. В норме, такое влияние пролактина оказывает контрацептивный эффект и предотвращает беременность во время лактации.
В конце беременности пролактин участвует в образовании у ребенка легочного сурфактанта. Повышенный пролактин у беременной может также приводить к тому, что у некоторых детей (как у девочек, так и у мальчиков) после рождения из сосков выделяется молочная субстанция. Этот эффект пролактина временный, не опасен для ребенка и не требует лечения.
Гормон также участвует в обеспечении оргазма. Кроме этого, гормон способствует торможению синтеза дофамина, отвечающего за возбуждение, и обеспечивает последующий период невозбудимости. Поэтому высокий пролактин после полового акта свидетельствует об удовлетворении и расслабленности.
- способствует росту новых кровеносных сосудов;
- стимулирует рост первичных олигодендроцитов, отвечающих за формирование входящего в оболочки нервных клеток миелина;
- обладает легким обезболивающим действием.
Повышенный уровень пролактина называют гиперпролактинемей. Причины повышения гормона пролактина разделяют на патологические и физиологические. Также уровень гормона может повышаться на фоне приема лекарственных средств, оказывающих влияние на синтез пролактина.
Физиологическое повышение пролактина связано с естественными процессами в организме, не приводит к патологическим изменениям, не опасно и не требует лечения.
Патологически высокий уровень пролактина развивается на фоне различных заболеваний. При патологической гиперпролактинемии в обязательном порядке назначается лечение, так как это состояние опасно и может привести к развитию осложнений.
Патологическая гиперпролактинемия является наиболее часто встречаемой причиной бесплодия. Также длительное повышение уровня пролактина может привести к ухудшению зрения, частым головным болям и мигренозным приступам, резкому снижению веса, эмоциональной нестабильности (частые перепады настроения) и т.д.
В связи с этим, при выявлении в анализах повышенного пролактина, важно исключить естественные причины повышения гормона.
Пролактин у небеременных женщин и мужчин выделяется в кровь в малых количествах.
В норме высокий пролактин в крови может отмечаться:
- после полового контакта;
- при беременности;
- на протяжении 4-6 недель после родов;
- рано утром (в норме пролактин максимально повышен на стадии быстрого сна и утром);
- после физической нагрузки;
- на фоне эмоционального перенапряжения или стресса;
- после обильного приема пищи;
- после стимуляции сосков.
Патологически высокий пролактин может наблюдаться при:
Также причиной повышенного пролактина женщин могут быть травмы или операции на грудной клетке, частые выскабливания матки, аборты.
В редких случаях высокий пролактин связан с идиопатической формой гиперпролактинемии, проявляющейся гиперфункцией гипофизарных клеток. Причины идиопатических форм пролактинемии неустановленны.
Причиной повышения пролактина у женщин может быть прием:
- блокаторов Н2-гистаминных рецепторов (препараты циметидина, ранитидина):
- препаратов, обладающих гипотензивным эффектом (препараты резерпина, верапамила, метилдофа);
- противорвотных лекарственных средств;
- антипсихотических лекарственных средств (препаратов нейролептиков, производных фенотиазина, молиндона, локсапина, пимозина);
- карбидопа;
- препаратов эстрогена;
- фуросемида;
- кальцитонина;
- лабеталола;
- холинергических агонистов;
- блокаторов рецепторов дофамина;
- даназола;
- перидола.
Последствия повышенного пролактина
Длительное повышение уровня пролактина у женщин может привести к появлению сбоев в менструальном цикле, формированию бесплодия, резкому снижению сексуального влечения, отсутствию оргазма и появлению фригидности, гипертрофии груди (возможно формирование гигантских молочных желез), появлению кист и аденом молочных желез, выделению молока из молочных желез без беременности, появлению психических заболеваний.
Что делать, если повышен пролактин у женщин?
Если в анализах повышен пролактин, необходимо обратиться к эндокринологу. Лечение назначается только после выявления основной причины повышения пролактина.
При физиологическом повышении пролактина, связанном со стрессом, рекомендован полноценный отдых, нормализация физической активности, коррекция режима дня. Также может быть назначен курс поливитаминных и седативных препаратов.
При патологическом повышении уровня гормона при опухолях, заболеваниях щитовидной железы и т.д. проводится лечение основного заболевания, вызвавшего изменения в анализах.
Болит таз при беременности и неприятные ощущения усиливаются при каждом движении? Не беспокойтесь, как правило, это еще одно проявление беременности, а точнее гормональных сдвигов, которыми она сопровождается. Ведь именно во время вынашивания ребенка, в течение всех 40 недель, организм матери испытывает огромные нагрузки и активирует особые механизмы адаптации.

Изменения гормонального фона позволяют вашему организму полностью перестроиться для удовлетворения потребностей плода и поддержания всех органов и систем матери. Также гормоны влияют на органы и ткани, чтобы подготовить их к моменту родов, но вследствие различных причин вызывают негативные проявления в виде дискомфорта и боли в тазовых костях.
Помимо гормональных сдвигов, большое значение в развитии болевого синдрома в области таза и спины имеет увеличение веса женщины и изменение центра тяжести в последних двух триместрах.
Эта проблема становится актуальной, ведь на тазовые и поясничные боли перед родами в последние годы жалуются от 20 до 40% беременных. Наиболее часто дискомфорт возникает на поздних сроках — с 26-30 недели беременности (конец второго начало третьего триместра). Давайте разберемся, почему возникает боль и сколько она длится?
Также о причинах болей в тазобедренном суставе при беременности и после родов читайте здесь.
У многих женщин болят тазовые кости после родов.
Часто у беременных болит копчик.
- Действие гормонов в норме.
Предполагается, что основную роль в изменении связок в области лонного и подвздошно-крестцового сочленений играет релаксин (существует много исследований, которые показывают, что есть еще и иные факторы, помимо этого гормона, влияющие на развитие дисфункции сочленений в области таза). Пик его концентрации в крови обнаруживается перед родами на поздних сроках — в середине и в конце III триместра (с 28 по 40 неделю).
Именно он подготавливает тазовые кости будущей матери к родам за счет ослабления связочного аппарата тазового дна и сочленений, что дает возможность к большей подвижности костей. Это защищает головку ребенка от лишней травматизации при родах, так как тазовые кости расходятся во время ее прохождения. Он оказывает влияние на волокнисто-хрящевой диск, что располагается между лобковыми костями в области лонного сочленения, и на межкостные, вентральные и дорзальные крестцово-подвздошные связки, что располагаются у подвздошно-крестцового сочленения.
- Чрезмерное действие гормонов.
Значительное влияние гормонов в некоторых случаях превышает физиологическую норму и может вызывать чрезмерное расслабление связочного и хрящевого аппарата тазового дна. Это все приводит к таким последствиям, как разрыв лонного сочленения. Доказано, что у беременных, которые жаловались на боли в области тазовых костей до родов в течение нескольких недель, в крови наблюдаются очень высокие показатели релаксина по сравнению с остальными.
Если поражается лонное сочленение, то развивается симфизит (или дисфункция лонного сочленения — ДЛС), при поражении подвздошно-крестцового – сакроилеопатия (или дисфункция крестцово-подвздошного сустава — ДКПС). Обычно они возникают одновременно, так как гормоны действуют системно, в связи с этим рассмотрим клинику этих заболеваний вместе. Эти состояния сопровождаются постоянной болью умеренной интенсивности. Усиливаются болевые ощущения при надавливании над лобком и в области крестца и резкой перемене положения тела, например, при переходе из лежачего в сидячее положение.
Важным моментом является то, что в различные периоды беременности действия одних гормонов более выражено, в других — менее. Рассмотрим механизм действия гормонов, которые влияют на течение беременности, и их изменения в зависимости от каждого триместра беременности.
| Название гормона | Механизм действия | Триместры | ||
| I | II | III | ||
| Прогестерон | Стимулирует увеличение железистой ткани в области молочной железы и влияет на ее трансформацию, рост эндометрия, расслабляет мышечные клетки (в матке), готовит связочный аппарат малого таза к расслаблению | 18,57-44,77 нмоль/л | 46,75-83,89 нмоль/л | 91,52-273,32 нмоль/л |
| Эстроген | Ускоряет рост эпителия гладко-мышечного слоя и увеличивает кровоснабжение матки, тем самым готовя ее к родам. Стимулирует рост протоков молочной железы. Ускоряет окостенение костей в зонах их роста. Повышает артериальное давление благодаря стимуляции секреции ангиотензина II, а также увеличивает концентрацию факторов свертывания в крови. Тормозит утилизацию жировой ткани и способствует ее накоплению. Тяга к соленому также обусловлена действием эстрогена, ведь он усиливает выведение Na через почки с мочой | 0,207-3,52 нг/мл | 4,15-12,12 нг/мл | 13,10-39,49 нг/мл |
| Хорионический гонадотропин (ХГЧ) | Защищает желтое тело от разрушения вплоть до 11-12 недель, в это время плацента начинает функционировать и синтезировать эстрогены и прогестерон. Вызывает усиленный синтез гормонов коры надпочечников, что является адаптационным моментом, защищает эмбрион и плод от реакции иммунитета — как на чужеродное тело. Увеличивает кровоснабжение самой плаценты и улучшает ее функциональную активность | 50- 90000ME/мл | 10000- 35000ME/мл | 10000- 60000 ME/мл |
| Релаксин | Ослабляет натяжение связок лонного и подвздошно-крестцового сочленения и способствует размягчению хрящевой ткани этих сочленений, что обеспечивает нормальную проходимость родовых путей для плода. Также отвечает за раскрытие шейки матки и стимулирует пролиферацию сосудов. Обладает сосудорасширяющим эффектом и снижает артериальное давление. Стимулирует рост железистой ткани в области молочной железы | индивидуален | индивидуален | увеличивается в 10 раз по сравнению с первым триместром |
| Пролактин | Стимулирует рост молочных желез и их дифференциацию, увеличение количества долек. Способствуют синтезу молозива, а со временем выработке молока | 9–191 нг/мл | 45–266 нг/мл | 52–350 нг/мл |
| Соматомаммотропин | Активирует синтез прогестерона желтым телом, а также улучшает его функциональность. Его деятельность аналогична эффекту пролактина и направлена на подготовку молочной железы к выработке молока в достаточном для ребенка количестве. Этот гормон более активен, чем пролактин | 0,05-1,7 мг/л | 0,3-6,7 мг/л | 2,7-11,6 мг/л |
| Гормоны надпочечников | ||||
| Альдостерон | Способствует увеличению всасывания натрия вместе с водой в дистальных отделах канальцев почек, а калий уменьшает. Увеличивает за счет этого общий объем крови и повышает давление | 100-450 пмоль/л | ||
| Кортизол | Участвует в регуляции углеводного обмена, в частности уменьшает распад глюкозы, но стимулирует печень на формирование запасов гликогена. Активно начинает функционировать во время стресса | 206-398 нмоль/л | 392-527 нмоль/л | 531-1141 нмоль/л |
| Адреналин | Сужает сосуды любой локализации, кроме мозга, тем самым повышая давление. Мышцы также страдают в меньшей степени от сужения сосудов, чем все остальные ткани. Вызывает учащение сокращений сердечной мышцы и улучшение ее проводимости. Увеличивает в несколько раз обмен веществ и повышает содержание глюкозы в крови. Увеличивает расщепление жиров, но их синтез тормозит | 1,92-2,46 нм/л | ||
| Норадреналин | Более выраженное сосудосуживающее и гипертензивное действие, чем у адреналина. Однако он в меньшей степени влияет на работу сердечной мышцы, гладко-мышечные клетки и обмен веществ | 0,62-3,23 нм/л | ||
Проведение диагностики лучше доверить своему гинекологу, достаточно лишь при посещении консультации обратить внимание специалиста на тревожащие симптомы.
Помимо характерных жалоб при движениях в области лона, можно ощутить или услышать треск или хруст. Также при пальпации симфиза определяется щель и обнаруживается отек в этой области. Пальпация сочленения, как правило, болезненна. Положительными могут быть симптомы Тренделенбурга (у 19% пациенток), Ласега, Патрика (47,5%).
Диагностическим критерием симфизита (ДЛС) является затруднение или невозможность понятия прямых ног в положении лежа (примерно у 8% пациенток). Походка в связи с болевыми ощущениями также меняется, ее называют “утиной”, характеризуется она очень короткими шагами. До родов беременные часто жалуются на тяжесть или неспособность самостоятельно подняться по лестнице и обострение боли при наклонах вперед или в стороны.
Функциональными тестами для выявления дисфункции крестцово-подвздошного сочленения являются:
- Тест на упругость.
- Проба Патика.
- Сгибательный тест.
- Определение подвижности.
- Тест давления и оценка симптома Меннеля.
Рентгенологически при сакроилеопатии выделяют несколько стадий:
- I стадия – на рентгенограмме определяется нечеткость контуров крестцово-подвздошного сочленения (КПС), расширение и незначительный склероз.
- II стадия – значительный склероз КПС тазовой кости, эрозии, суставная щель расширена неравномерно и наблюдается характерный симптом “нити жемчуга”.
- III стадия – отмечается значительное расширение на фоне склероза, многочисленных эрозий и постепенного сужения щели.
- IV стадия – развивается полная патологическая неподвижность в суставе.

Также выделяют три степени тяжести симфизита (Л. В. Ванина, 1954; Л. С. Персианинов, 1964) — в зависимости от величины расхождения лобковых костей (по данным рентгенопельвиометрии):
- I степень – расширение от 5 до 10 мм;
- II степень – от 10 до 19 мм;
- III степень – более 20 мм.
Остальные лабораторные и инструментальные исследования требуемых данных для обследования не дадут.
Лечение направлено на укрепление каждой мышцы и связки таза и его дна, а также на устранение дискомфорта при отдыхе и принятии правильного положения тела благодаря С-образным ортопедическим подушкам. Беременным назначается ношение бандажа, который будет стягивать кости таза и защитит лонное сочленение от патологического расхождения. При выраженной патологии назначается курс противовоспалительных препаратов, которые снимают боль и убирают отечность. Также рекомендуется контролировать свой вес и соблюдать двигательный режим.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Беременной рекомендуется как можно больше ходить, но на небольшие расстояния, а при появлении боли необходимо отдыхать. Для укрепления и стимуляции каждой мышцы тазового дна назначают специальную гимнастику для беременных, лечебный массаж, плаванье и занятие гимнастикой в воде.

Наиболее эффективные упражнения, которые в кратчайшие сроки укрепят мышцы и связки тазовой области
- В положении лежа с согнутыми в коленном суставе ногами и расположенными у ягодиц ступнями беременная делает отведение нижних конечностей в стороны и обратное их приведение. Движения делаются синхронно и одновременно двумя ногами. Всего 6-8 раз.
- В том же положении, но ступни располагаются так, чтобы в коленях образовался угол в 90°. Далее беременная приподнимает таз вверх и очень медленно опускает обратно. Выполнять 6-8 раз.
- Женщина становится на колени и упирается руками в пол. Далее плавным движением следует выгнуть спину вверх, как бы ныряя при этом головой вниз. Старайтесь выполнять упражнения так, чтобы вы чувствовали напряжение каждой мышцы живота, бедер и спины. Не менее 6-8 раз.

В основном при соблюдении плана лечения к моменту родов удается стабилизировать состояние беременной и провести роды вагинальным путем. Показанием к естественным родам является расширение лонного сочленения не более 10 мм, если расширение больше, то производят кесарево сечение.
Скорейшее обращение к специалистам с жалобами на боли в области таза или на другие симптомы, причиняющие дискомфорт, позволит диагностировать заболевание и выстроить план лечения. Также это даст возможность на ранних сроках выбрать метод родоразрешения наиболее безопасный для вас и вашего будущего малыша, учитывая все факторы.
Настоятельно рекомендуем перед родами, особенно после 26-30 недели, обращать внимание на малейшие отклонения в самочувствии и находится под присмотром врача.
- Акушерство / В.И. Дуда – г. Минск – 2013 г. – 576 стр.
- Акушерство и гинекология Т.1 / В.М. Запоражан – 2005 г. – 472 стр.
- Акушерство. Национальное пособие / Э.К. Айламазяна, В.И. Кулакова, В.Е. Радзинского, Г.М. Савельевой — 2009 г. – 1200 стр.
- Оценка степени тяжести дисфункции лонного сочленения и выбор метода родоразрешения. Акад. РАМН, проф. В.Н. Серов , врач Е.В. Ананьев. Российский вестник акушера-гинеколога 3, 2011
- Ультразвуковая диагностика состояния лонного сочленения у женщин. Логутова Л.С., Чечнева М.А., Лысенко С.Н., Черкасова Н.Ю. Русский медицинский журнал.
Пролактинома – доброкачественная опухоль передней доли гипофиза, вырабатывающая гормон пролактин. Ее относят к аденомам, опухолям, состоящим из железистой ткани и способным вырабатывать гормоны. В большинстве случаев пролактинома отличается медленным ростом и доброкачественным течением, лишь 2% этих опухолей со временем становятся злокачественными.
У женщин пролактинома диагностируется в 10 раз чаще, чем у мужчин. Однако у представителей сильной половины обнаруживают крупные пролактиномы. Это связывают с тем, что опухоли маленького размера у мужчин не вызывают симптомов болезни.
Вероятность появления опухоли выше в возрасте 20-50 лет. Пролактинома у детей встречается редко.
По статистике пролактинома встречается у 2-х человек на 100 тысяч населения. Это третья по распространенности опухоль мозга, ее доля составляет 20% от общего числа новообразований ЦНС. В ряде случаев наличие опухоли не вызывает симптомов и она остается незамеченной, поэтому ее распространенность может быть значительно выше – до 10% населения Земли.
Анатомия гипофиза
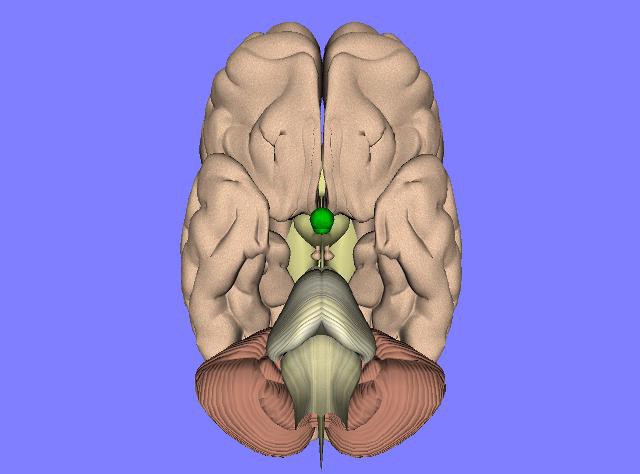
Гипофиз – эндокринная железа, расположенная на нижней поверхности головного мозга. Он имеет вид овального образования размером до 13 мм и массой до 0,5 г.
Гипофиз находится в углублении клиновидной кости черепа, называемом турецким седлом. Железа располагается в углублении турецкого седла – гипофизальной ямке, которая спереди ограничена бугорком седла, а сзади – спинкой.
Через отверстие в твердой мозговой оболочке гипофиз сообщается с гипоталамусом, с которым имеет тесную функциональную связь. Эти два отдела мозга образуют гипоталамо-гипофизарную систему, которая регулирует работу эндокринных желез.
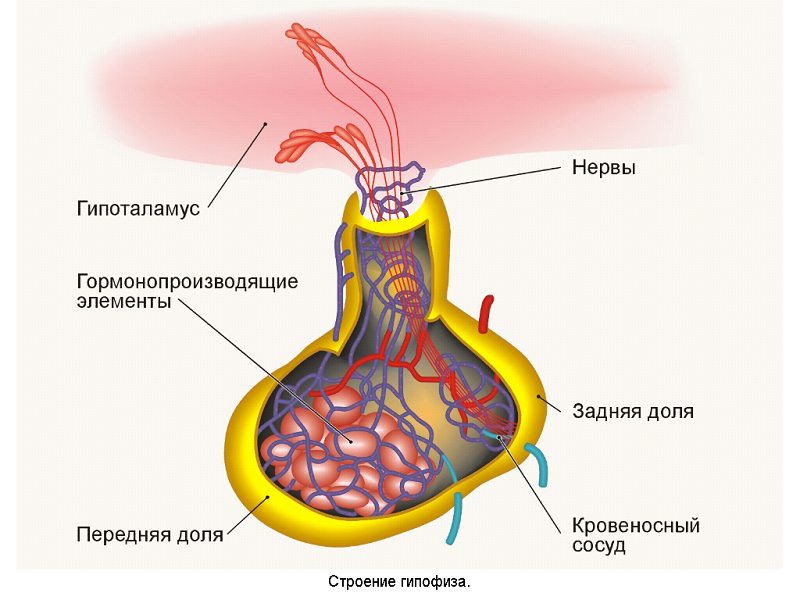
Гипофиз состоит из двух долей.
1. Передняя доля гипофиза – аденогипофиз, который составляет до 80% железы. Аденогипофиз состоит из железистых клеток разного типа, каждый из которых выделяет отдельный вид гормона. В передней доле выделяют:
- большую долю;
- промежуточную долю;
- листовидный вырост.
- пролактин – регулирует лактацию, менструальный цикл, обмен веществ, формирование материнского инстинкта.
- тиреотропный гормон ТТГ – активирует работу щитовидной железы и синтез ее гормонов.
- адренокортикотропный гормон АКТГ – регулирует выделение стероидных гормонов надпочечниками.
- соматотропный гормон СТГ – гормон роста, активирует синтез белка, распад жиров и распад глюкозы.
- фолликулостимулирующий гормон ФСГ – обеспечивает рост слизистой оболочки матки (эндометрия), созревание фолликулов и влияет на образование стероидных гормонов.
- лютеинизирующий гормон ЛГ – управляет овуляцией и образованием желтого тела в яичниках, регулирует синтез стероидных гормонов.
- нервная доля;
- воронка гипофиза.
- вазопрессин – регулирует работу почек и количество воды в теле, оказывает влияние на кровеносные сосуды и головной мозг.
- окситоцин – стимулирует выделение молока из груди и сокращение мышечного слоя матки.
Что такое аденома гипофиза?
Аденома гипофиза – доброкачественная опухоль гипофиза, состоящая из железистой ткани. Аденомы образуются исключительно в передней доле гипофиза, в районе турецкого седла.
Существует множество видов опухолей гипофиза. Для уточнения их описания создана классификация аденом гипофиза. Опухоли разделяют по следующим признакам:
- По размеру опухоли:
- микроаденома – опухоль размером менее 1-го сантиметра;
- макроаденома – более 1 см.
- По гормональной активности (способности выделять гормоны):
- Гормонально-неактивные:
- хромофобная аденома – состоит из гормонально неактивных клеток;
- онкоцитома – злокачественная опухоль.
- Гормонально-активные. Способны выделять гормоны:
- пролактинома – выделяет пролактин;
- кортикотропинома – синтезирует адренокортикотропин (АКТГ), вызывает признаки болезни Кушинга;
- соматотропинома – продуцирует соматотропин (гормон роста), вызывает акромегалию;
- тиреотропинома – вырабатывает тиреотропный гормон (ТТГ), вызывая гипертиреоидизм – чрезмерную работу щитовидной железы;
- смешанные опухоли – синтезирующие более одного гормона.
- По направленности роста по отношению к турецкому седлу.
- эндоселлярные – не выходят из полости турецкого седла;
- инфраселлярные – рост опухоли вниз к клиновидной пазухе;
- супраселлярные – рост опухоли вверх;
- ретроселлярные – рост опухоли кзади;
- латеральные – рост опухоли в стороны;
- антеселлярные – рост опухоли кпереди.
- Черепно-мозговые травмы. Ушибы и сотрясения мозга приводят к ухудшению кровообращения в гипофизе, что вызывает нарушение процессов деления и образования клеток.
- Нейроинфекции: менингит, энцефалит, как осложнения гриппа, сифилиса, герпеса, бруцеллеза, туберкулеза. Воспалительный процесс может спровоцировать разрастание железистой ткани гипофиза.
- Нарушения гормонального баланса, связанные со сбоем в работе эндокринных желез. Преимущественно возникают во время полового созревания, беременности, менопаузы. Эндокринные нарушения вызывают появление гормонально не активных опухолей.
- Наследственная предрасположенность. У 5% больных с аденомой гипофиза есть родственники с подобным диагнозом. Преимущественно эти случаи связаны с множественной эндокринной неоплазией – заболеванием, сопровождающимся появлением опухолей в эндокринных железах.
Симптомы пролактиномы
- Бесплодие вызвано нарушением функционирования яичников, недостаточностью желтого тела и отсутствием овуляции.
- Выделение жидкости из сосков - галакторея. Выделение молокоподобной жидкости происходит при надавливании на соски. Возможно самостоятельное и обильное истечение жидкости. При пролактиноме чаще встречается двусторонняя галакторея.
- Снижение либидо вызвано снижением уровня эстрогенов. Сопровождается утратой смазки влагалища, что вызывает неприятные ощущения во время полового акта.
- Частые переломы и множественный кариес связывают с потерей кальция при нарушении минерального обмена. Костная ткань теряет минералы и становится более хрупкой.
- Рост волос по мужскому типу. Появление жестких пигментированных волос на верхней губе, подбородке, на груди вокруг сосков, на спине и животе и других участках тела, чувствительных к мужским гормонам. Высокий уровень пролактина стимулирует работу надпочечников, которые вырабатывают андрогены. Эти мужские половые гормоны вызывают рост стержневых волос.
- Угревая сыпь. Акне также связывают с повышением уровня мужских половых гормонов.
- Недоразвитие половых органов. Возникает при развитии пролактиномы у девочек. Проявляется уменьшением размера (гипоплазией) матки, клитора и малых половых губ.
- Нарушения психо-эмоциональной сферы связаны с высоким уровнем пролактина. Признаки:
- депрессия;
- снижение внимания и памяти;
- повышенная нервная возбудимость;
- повышенная утомляемость;
- хроническая усталость;
- бессонница, прерывистый сон.
- Ожирение. Набор веса вызван нарушением жирового обмена – усиленным превращением углеводов в жиры и задержкой воды в межклеточном пространстве.
Диагностика пролактиномы
Лечение пролактиномы

Лечением пролактиномы занимаются эндокринологи и гинекологи. При крупных опухолях, не поддающихся медикаментозному лечению, необходима операция, которую проводит нейрохирург.
- Медикаментозное лечение пролактиномы
| Препарат | Механизм лечебного действия | Способ применения |
| Бромокриптин | Производные алкалоидов спорыньи Повышают чувствительность D2 - дофаминовых рецепторов гипоталамуса. Дофамин тормозит секрецию пролактина и других гормонов передней доли гипофиза. | Начинают с приема 0,6 мг (1/4 таблетки) во время еды перед сном, чтобы предотвратить появление побочных явлений: тошноту и слабость, вызванную снижением давления. Каждые 3-4 дня дозу увеличивают на 0,6 мг, доводя до 3-15 мг в сутки. Дневную дозу разделяют на 3 приема. Продолжительность лечения от 6 мес. |
| Абергин | Прием начинают с ½ таблетки 3 раза в день во время еды. Под контролем уровня пролактина дозу каждые 2-3 дня постепенно увеличивают, доводя до 4-х таблеток (16 мг) в сутки. Продолжительность лечения от 6 мес. | |
| Норпролак (Квинаголид) | Химические соединения, синтезированные специально для снижения пролактина. Повышают активность D2-дофаминовых рецепторов. Подавляют секрецию пролактина, не влияя на синтез других гормонов передней доли гипофиза. Оказывают пролонгированное (длительное) действие. | С 1-го по 3-й день лечения – 0,025 мг один раз в сутки. 4-6 день лечения – 0,05 мг один раз в сутки. С 7-го дня по 0,075 мг один раз в сутки. При необходимости дальнейшего увеличения дозы, количество препарата увеличивают ступенчато с интервалом в 4 недели, контролируя уровень пролактина. Максимальная суточная доза 0,15 мг. Срок лечения от 6 до 24 и более месяцев. |
| Каберголин (Достинекс) Основной препарат для лечения пролактином | 1-4-я неделя лечения – 0,5 мг (1 таблетка). Принимают по ½ таблетки 2 раза в неделю во время еды на ночь. После определения уровня пролактина при необходимости увеличивают дозу каждые 4 недели на 0,5 мг. Максимальная доза 4,5 мг в неделю. Длительность лечения до 2-х лет и более. |
Если больной страдает от побочных эффектов препаратов (тошнота, слабость, головокружение, головные боли, спутанность сознания), то назначается домперидон. Его принимают по 10 мг (1-й таблетке) через час после агонистов дофамина.
Обратите внимание, что подбор препарата и его дозировки должен проводить квалифицированный врач-эндокринолог. Для контроля эффективности лечения требуется регулярно проверять уровень пролактина в сыворотке крови.
- Хирургическое лечение пролактиномы
Современная медицина старается отказаться от операции, как первичного метода лечения аденомы гипофиза. Однако у 8-15% больных не удается добиться уменьшения опухоли и устранения симптомов гиперпролактинемии с помощью медикаментов. Это можно объяснить отсутствием в пролактиноме дофаминовых рецепторов.
Показания к операции:
- неэффективность медикаментозного лечения - не удается восстановить нормальный менструальный цикл, устранить выделение жидкости из сосков;
- рост опухоли на фоне приема агонистов дофамина;
- непереносимость препаратов для лечения пролактиномы;
- рост пролактиномы при беременности;
- тяжелые нарушения зрения при поражении зрительных нервов;
- апоплексия пролактиномы – некроз (гибель клеток) опухоли в результате кровоизлияния.
- тяжелое состояние больного;
- очаги воспаления в области проведения операции – воспаление в носовых и лобных пазухах;
- тяжелые формы сердечно-сосудистой, дыхательной и почечной недостаточности.
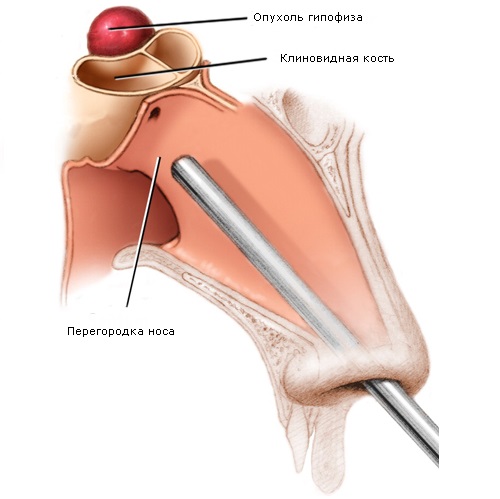
70% операций проводятся с использованием транссфеноидального доступа, когда опухоль удаляется через носовые пазухи. При этом не травмируется головной мозг. При широких носовых ходах больные легко переносят операцию.
Операция может проводиться при помощи эндоскопического или обычного хирургического инструмента. При использовании эндоскопа пролактинома разрушается методом криодеструкции (замораживанием), ультразвуком или химическими веществами.
Удаление пролактиномы с трепанацией черепа сейчас используется исключительно редко: при нетипично расположенных или гигантских опухолях, нетипичном строении лицевых костей.
Эффективность операции. При микроаденоме эффективность лечения доходит до 100%, при макроаденоме 1-3 см до 80%. При гигантских, нетипично разросшихся пролактиномах не удается полностью удалить опухоль. В этом случае задача хирурга уменьшить давление на окружающие участки мозга.
Основным показателем того, что операция прошла успешно, считается снижение уровня пролактина до нормы уже в первые сутки после хирургического вмешательства.
В связи с высокой эффективностью медикаментозного и хирургического лечения лучевой метод используется редко из-за высокого риска осложнений. Лучевая терапия может применяться совместно с другими методами. Пролактиному облучают дистанционно или вводят в нее препараты радиоактивного золота.
Пролактиномы, не вызывающие симптомов, не подлежат лечению. Больные должны регулярно определять уровень пролактина в сыворотке крови и ежегодно проводить МРТ.
Читайте также:


