Препараты для расслабления мышц при артрозе

В наше время артроз – часто встречаемое заболевание, сопровождающееся сильными болями в суставах. Люди, страдающие от этой болезни, сильно скованы в способности двигаться, перемещаться. Когда человек находится в спокойном состоянии, боль отступает.
Артроз – болезнь, которая сильно беспокоит здоровье пожилых людей. Это заболевание суставов дегенеративно-дистрофического характера. Причина его появления на сегодняшний день все еще остается неразгаданной. Болезнь способна затронуть все суставы, а чаще всего страдают тазобедренные, суставы в коленях и плечевые суставы.

Предпосылки и симптомы артроза
В основном к причинам появления заболевания относят старение человеческого организма, хотя следует учесть и следующие факторы: наследственность, травмы, лишний вес, сильные нагрузки на суставы, нарушение кровоснабжения суставов, кровотечения внутри самого сустава. Также спровоцировать появление артроза способны артриты, которые являются последствием подагры, псориаза или ревматоидного артрита. Наиболее подвержены артрозу люди в возрасте после 50 лет, а у тех, кому за 70 лет, он встречается почти у всех.
Распознать болезнь можно, если человек страдает от сильной боли в суставах, которая обостряется при физической нагрузке на организм. Находясь долгое время в одном положении, потом трудно дается перемена позы и тяжело пошевелиться. Сопровождение хруста в суставах, когда человек двигается. Еще одним из симптомов является слабость в мышцах.
С помощью осмотра можно обнаружить хруст в суставах при пассивном движении. Еще артроз определяется по размеру сустава, поскольку больной сустав будет больше, нежели здоровый, из-за отечности.
Медицинский осмотр позволяет выявить характер боли при надавливании и движении. Рентген в силах распознать уменьшение размера щели сустава, а также в очень тяжелых случаях обнаружить костные шпоры, грыжу.

По итогам обследования станет возможным назначить правильно лечение.

Благодаря лечению возникают позитивные изменения в процессе движения суставами, уменьшается чувство боли и появляется энергия, уверенность в действиях. Медикаментозное вмешательство происходит с употреблением современных лечебных препаратов. Эффективными считаются — миорелаксанты препараты при артрозе. Среди них в основном рекомендуют мидокалм и сирдалуд.
Главным компонентом сирдалуда есть тизанидин, который представляет собой миорелаксант центрального воздействия. Он влияет на мускулатуру скелета. Но центральным объектом вмешательства являются пресинаптические рецепторы спинного мозга.
Мидокалм существенно уменьшает вызванный экспериментальным путем высокий тонус мышц. Препарат применяют для улучшения патологического гипертонуса и ригидности мышц, вызванные экстрапирамидными нарушениями. Позволяют активно двигаться. Употребление мидокалма рекомендуется при образовании рассеянного склероза, миелопатии, при нарушении мозгового кровообращения, проблем с пирамидальными путями. Также он способствует восстановлению мышечных тканей в послеоперационный период.
Миорелаксанты способствуют избавлению от сильного спазма в мышцах, который наблюдается в тазобедренных и плечевых суставах. Препарату удается сократить мышечную боль и восстановить процесс кровообращения в больном суставе.
Миорелаксанты делятся на несколько видов относительно результативности: курареподобные препараты, которые тормозят процесс получения возбуждения от двигательных нервов к мышцам и элементам центрального действия (мепротан). Способность расслабить мышцы осуществляется благодаря угнетающему воздействию на спинной мозг.
По специфике влияния выделяют два вида миорелаксантов.
Центральные миорелаксанты – препараты, которые угнетающе действуют на центральные элементы мышечного тонуса. Они оказывают воздействие непосредственно на отделы центральной нервной системы, спинной и головной мозг, отвечающие за стабильную работу тонуса мышц.
Ко второму виду миорелаксантов относятся периферические. Их вводят прямиком в нервно-мышечную структуру. Периферические лекарства размягчают мышечные ткани, сокращают силу сигнала, который поступает от двигательного нерва.
Данные типы миорелаксантов воздействуют на холинорецепторы мышцы скелета, из-за чего их внедряют для локальной релаксации мышц человеческого организма. Они бережно восстанавливают тонус мышц после хирургического вмешательства, улучшают процесс интубации трахеи. Миорелаксанты периферического вида действуют иммобилизирующим образом для исправления вывихов и когда проходит медикаментозная терапия при растяжениях.
Кроме внутреннего применения препаратов для снятия болей, эффективен и наружный способ лечения путем втирания мазей и гелей в пораженный участок. Порекомендовать, какой препарат будет наиболее эффективным в вашем случае, сможет лечащий врач.

Противопоказания
Как и у многих лечебных препаратов, у миорелаксантов есть свои противопоказания. Спазм в мышечной ткани очень часто представляет собой защитную реакцию организма и способствует сохранению структуры сустава от возможного разрушения. Поэтому, когда мышцы лишаются своего защитного механизма, а безопасность суставов ничем не подкреплена, есть опасность их разрушения с большой силой, что говорит о необходимости применения миорелаксантов только в комплексе с хондропротекторами, а также вытяжением сустава. Это подтверждает нецелесообразность употребления их врознь с другими препаратами и в качестве самостоятельного способа в борьбе с недугом.
В период лечения миорелаксантами следует учесть несколько деталей: начинать нужно с самого минимального количества препарата и только со временем увеличивать дозировку. Тоже касается и отказа от препарата. Не следует резко бросать лечение, поскольку это может иметь негативные последствия, ухудшая тонус организма.
Побочные действия от миорелаксантов имеют сильное влияние на организм человека. Большая часть препаратов данной группы способна спровоцировать чувство легкого опьянения, нарушение координации, головную боль, проблемы со сном, из чего следует, что не каждый может позволить себе употребление данного лекарства. Тем, чья работа зависит от точной и слаженной психической и физической работы организма, необходимо быть очень аккуратными в дозировке препарата. Также людям, имеющим проблемы с почками, печенью, эпилепсией и заболеванием Паркинсона, нужно учитывать вероятность обострения данных болезней.
Нередко врачи советуют вместе с медикаментозным лечением задействовать и физиотерапию. Она способна помочь обрести силу организму, обеспечить уверенность в движениях.
Когда у вас возникают сильные болевые ощущения в суставах, необходимо задуматься о своем образе жизни. Важным станет исключение движений, носящих травматических характер. Необходимо сократить физические нагрузки на организм: поменьше бегать, желательно не прыгать вообще, оградить себя от процесса переноса тяжестей, прекратить быстро ходить, негативно сказывается передвижение по лестнице.
Хотя без активного образа жизни тоже нельзя. Просто все необходимо делать в размеренном количестве, выполнять специальный комплекс упражнений.

Наиболее полезным решением станет и плаванье. Также хорошо помогает езда на велосипеде, поскольку совмещается приятное с полезным, одновременное нахождение на свежем воздухе и умеренные физические нагрузки на суставы.
Артроз — заболевание, симптомы которого должен знать каждый. Эта опасная и очень распространенная патология на ранней стадии может быть почти незаметна, однако, прогрессируя, способна причинять нестерпимую боль и даже привести к инвалидности. О том, как этого избежать, поговорим в нашей статье.



Почему возникает артроз и когда следует приступать к его лечению
Остеоартроз, или деформирующий артроз, представляет собой заболевание, которое заключается в разрушении и истончении суставной хрящевой ткани. При этом ткань сустава становится более рыхлой и разрастается, приводя в итоге к появлению костных отростков и воспалению внутри сустава.
На ранней стадии больные испытывают небольшой дискомфорт при движениях, на который могут не обращать внимания. На второй стадии заболевания возникают сильные боли, приводящие к ограничению подвижности сустава. Третья стадия, помимо болей, сопровождается полным или почти полным разрушением суставной хрящевой ткани. Еще несколько десятилетий назад больные с третьей стадией артроза оказывались прикованными к инвалидному креслу. Сегодня возможности медицины значительно расширились, и в случае полной деградации хрящевой ткани пациентам предлагается операция по протезированию.
Если во второй половине ХХ века болезнь диагностировали преимущественно у лиц старше шестидесяти лет, то сейчас исследователи говорят о повышенной заболеваемости уже после сорока. Группа риска довольно обширна: в нее входят не только граждане старше указанного возраста, но и лица, занятые физическим трудом, страдающие избыточным весом, спортсмены, те, кто перенес травмы или имеет генетическую предрасположенность. Заболеванию больше подвержены женщины, нежели мужчины.
Существенно замедлить развитие артроза, помочь сохранить подвижность конечностей и избежать серьезного хирургического вмешательства можно при помощи своевременной терапии — вот почему так важно при первых же симптомах обратиться к ревматологу.
С точки зрения европейской медицины, лечение такого серьезного заболевания, как артроз, требует комплексного подхода с учетом симптоматики на различных стадиях заболевания. В комплекс лечебных мер, кроме приема лекарственных препаратов, включают мероприятия по снижению веса, кинезиотерапии, физиотерапии, а при необходимости назначают хирургическое вмешательство. Программа лечения составляется врачом-ревматологом с учетом локализации болезни, особенностей организма пациента, но обязательно включает в себя целый спектр действий, направленных на борьбу с проявлениями заболевания.
Взгляд же традиционной китайской медицины (ТКМ) на лечение артроза отличается. Основными причинами заболевания, приводящими к истончению и деформации хрящевой ткани, с точки зрения ТКМ, являются нарушения обменных процессов, патологии эндокринной и лимфатической систем, снижение иммунитета. Именно на устранение данных причин и направлено воздействие методов китайской медицины. При этом в случае положительной динамики устраняются и симптомы болезни.
Именно поэтому сегодня все чаще можно встретить мнение специалистов о необходимости сочетания методов западной и восточной медицины [1] .
Первой задачей, возникающей при лечении артроза, становится снятие боли и воспаления в суставе. Для этого назначают нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, кеторолак, пироксикам, диклофенак и их производные — в форме таблеток, инъекций, гелей, мазей или ректальных свечей. Помните, что применение этой группы лекарств лишь снимает основные симптомы недуга. Более того, длительный прием НПВП способен ускорить процесс разрушения хрящей, поэтому применять их необходимо с большой осторожностью и только по назначению врача.
В тяжелых случаях и при низкой эффективности лечения нестероидными противовоспалительными препаратами для устранения боли и воспаления применяют кортикостероиды. Как правило, их вводят в организм в виде инъекций непосредственно в капсулу сустава. Кортикостероиды при длительном применении могут ухудшать состояние хрящей, поэтому назначают их лишь при сильных болях. Как и НПВП, данная группа медикаментов служит для устранения болевых ощущений и воспаления и не замедляет течение артроза.
Хондропротекторы являются одной из самых важных составляющих медикаментозного лечения артроза: они насыщают хрящевые ткани питательными веществами, стимулируя рост клеток. К группе хондропротекторов относится, например, глюкозамин, выпускаемый в форме таблеток или капсул. Не следует ожидать быстрого эффекта от применения хондропротекторов: улучшение состояния хрящей можно заметит лишь после длительного приема препаратов. Кроме того, они не помогут в том случае, если болезнь достигла третьей, самой тяжелой, стадии.
В китайской медицине восстановление здоровья сустава начинается с диагностики, во время которой оценивается общее состояние организма и выявляется первопричина артроза. Затем доктор составляет программу воздействия на биологически активные точки. Комплексное лечение артроза включает в себя следующие методы ТКМ:
При этом основное внимание уделяется иглорефлексотерапии как наиболее эффективному методу лечения в традиционной китайской медицине. Результаты терапии во многом зависят от квалификации специалиста. Находясь в руках умелого врача, пациент в скором времени сможет отметить улучшение самочувствия, сопровождающееся снятием боли, восстановлением подвижности суставов, укреплением иммунитета, нормализацией кровообращения и обмена веществ [2] .
- Пункция (малоинвазивное вмешательство). Применяется и для диагностики заболевания. В суставную капсулу вводят иглу, забирая часть жидкости, — это позволяет получить материал для анализов, снизить нагрузку на капсулу, а при необходимости еще и ввести кортикостероидные препараты непосредственно в очаг воспаления.
- Артроскопия диагностическая. Артроскопия представляет собой введение специального аппарата артроскопа через микроразрезы в коже. Это позволяет тщательно обследовать сустав, а также удалить отделившиеся фрагменты хрящей, устранив причины воспалительного процесса и болей.
- Остеотомия коррегирующая. Суть этой хирургической процедуры заключается в подпиливании костей больного с их последующей фиксацией под другим углом. Операция позволяет снизить нагрузку на сустав и устранить боли на длительный период. Такое радикальное воздействие назначается нечасто — слишком велика нагрузка на организм пациента и слишком продолжителен срок реабилитации.
- Эндопротезирование. В тех случаях, когда иные виды лечения не помогли, а болезнь полностью или почти полностью разрушила суставы, их заменяют протезами из пластика, металла или керамики. Эндопротезирование — тяжелая и дорогостоящая операция, требующая продолжительной реабилитации. Многих пациентов в течение нескольких месяцев после хирургического вмешательства мучают боли. Однако эндопротезирование для больного зачастую является единственной альтернативой перспективы быть обездвиженным. Срок службы современных протезов достигает двадцати лет, и все эти годы пациент сможет жить полноценной жизнью.
Несмотря на общие черты в симптоматике, артроз разных суставов имеет свои признаки и особенности лечения. Например, использование мазей при артрозе тазобедренного сустава неэффективно из-за мышечной и жировой ткани, препятствующей попаданию препарата к месту воспаления. Зато те же мази хорошо показывают себя при нанесении на коленный или локтевой сустав. Давайте рассмотрим, какие симптомы характерны для артроза суставов (голеностопного, коленного, локтевого, плечевого, пальцев рук и тазобедренного) и какое лечение подходит каждому из случаев.
Чтобы избежать возникновения артроза, особенно при наличии предрасположенности, следует придерживаться простых правил: носить удобную обувь, поддерживать физическую активность, соблюдая при этом меру при нагрузках, избегать травм и переохлаждения. Для профилактики заболевания особенно важно поддерживать нормальный вес, ведь каждый лишний килограмм увеличивает нагрузку на суставы.
«Болезненные симптомы при артрозе являются следствием дегенеративно-дистрофических изменений в тканях сустава. При лечении, которое после необходимых диагностических процедур назначают специалисты по китайской медицине, целью является не просто снятие болезненных симптомов, а в первую очередь устранение самих причин возникновения патологии. Обычно прибегают к иглорефлексотерапии — воздействию на 300 активных точек тела очень тонкими стерильными иголками. Дополнительно может быть показан точечный массаж туйна, моксотерапия (прогрев полынными сигарами), а также фитотерапия.
* Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Одним из главных двигательных расстройств является спастичность. Спазм гладкой мускулатуры представляет собой внезапные болезненные сокращения мышц. Может возникать у здоровых людей или быть следствием ревматических заболеваний.
При мышечном спазме пациент нуждается в консультации невролога или ревматолога, проведении комплексного диагностического обследования. В зависимости от причин возникновения патологического состояния, могут назначаться медикаментозная терапия, массаж, лечебная физическая культура.
Опасность напряжения мышц
Повышение мышечного тонуса рассматривают как мультифакторное состояние. В качестве причин спастичности можно указать:
Структурные изменения на уровне спинного мозга, возникающие вследствие раздражения синувертебрального возвратного нерва, иннервирующего мозговые оболочки, заднюю продольную связку и наружные слои фиброзного кольца.
Спазмированные мышцы могут сдавливать сосудисто-нервный пучок, оказывая выраженное действие на сосуды и нервы, находящиеся между мышечной тканью и костными структурами.
В таких условиях возникают болевая импульсация, микроциркуляторные нарушения, локальная ишемия, отек.
При длительно текущем спазме гладкой мускулатуры развиваются двигательные расстройства, проявляющиеся частичным или полным обездвижением. Из-за выраженной боли пациент принимает вынужденное положение, теряет способность к передвижению и работоспособность.
К нежелательным последствиям мышечно-тонического напряжения относят появление триггерных точек —, участков повышенной чувствительности в пределах локального мышечного уплотнения, характеризующихся резкой болезненностью при пальпации. Они могут сохраняться на протяжении всей жизни и под действием неблагоприятных факторов (травм, переохлаждения, физического перенапряжения) стимулировать острые приступы боли.
Справка. Регулярная нагрузка на мышцы спины может стать причиной искривления позвоночного столба, деформации грудной клетки и таза, сопровождающихся нарушением работы внутренних органов.
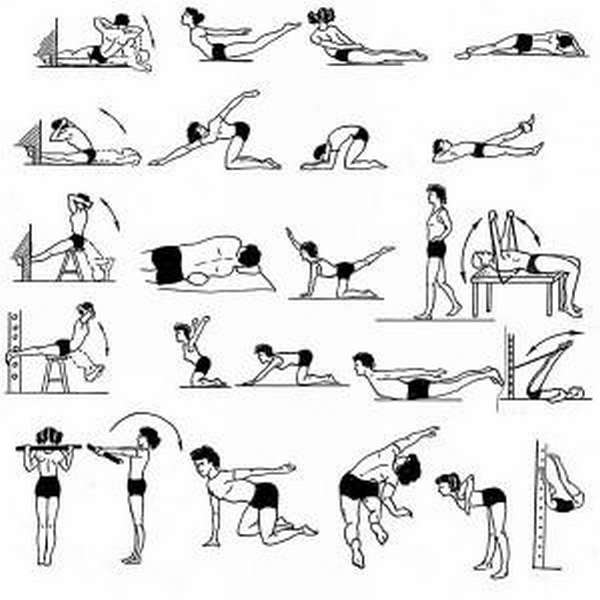
Основные способы расслабления мышц
В терапии острой боли, возникающей на фоне спазма гладкой мускулатуры, имеется необходимость максимально быстро и безопасно избавить пациента от болезненных ощущений, снизить повышенный тонус мышц. Это достигается разными способами —, фармакологическими и нефармакологическими методами.

Ключевым направлением в симптоматической тактике болевого спастического синдрома является применение миорелаксантов, которые действуют как обезболивающие и мышечно-расслабляющие средства. Необходимо понимать, что препараты данной группы особенно эффективны на ранних стадиях патологического процесса.
Современный подход к купированию острой боли и уменьшению напряжения мышечной ткани подразумевает проведение кинезотерапии. Это активный метод лечения, при котором пациент полноценно задействован в реабилитационном процессе.
Конкретный терапевтический результат достигается при выполнении активных и пассивных движений, гимнастических упражнений.
Добавление к стандартной фармакологической терапии лечебной гимнастики приводит к более быстрому регрессу боли, мышечного напряжения и улучшению двигательной активности.
Пациент должен понимать, что дозированная физическая нагрузка не опасна для здоровья, а наоборот, позволяет поддерживать повседневную активность, стимулирует кровообращение, устраняет клинические признаки мышечно-тонического синдрома, улучшает общее самочувствие.
Для достижения положительной динамики необходимо правильно распределить нагрузки, поставить дыхание, подобрать оптимальный комплекс упражнений. Важно, чтобы занятия имели систематический характер. Движения не должны вызывать боль и дискомфорт.
Совет. Перед началом лечебной гимнастики рекомендовано разогреть мышечные волокна. С этой целью используют грелку, заполненную горячей водой, теплый душ, специальный тренажер, разогревающий крем.
Для каждой группы мышц существует определенный комплекс упражнений, который должен обсуждаться с неврологом или ревматологом. Как расслабить мышцы рук:
Второе упражнение выполняем из положения лежа на животе, руки сцеплены в замок и отведены за спину. Пытаемся оторвать плечи и голову от пола, руки вытягиваем назад. На несколько минут удерживаем данную позу, после чего возвращаемся в основную позицию.
Полезной для поясничного отдела будет следующая группа упражнений:
- В положении лежа на спине необходимо сконцентрировать внимание на брюшной полости. Удерживая напряжение внизу живота, поочередно сгибаем и разгибаем руки и ноги.
![]()
Положение тела горизонтальное. Вытянутые вперед руки плавно поднимаем вверх, ладони смотрят в потолок, тыльная сторона касается пола. На счет пять опускаем руки, давим в пол в течение 10 секунд. Далее пять секунд перерыва, и повторяем действия.
Чтобы движения были легкими, не вызвали боли и дискомфорта, необходимо совмещать физиотерапевтические процедуры с приемом препаратов, расслабляющих мышечные волокна.
Среди факторов, облегчающих болевой синдром, рассматривают массаж зоны, откуда исходит боль. Методы растирания тела оказывают благоприятное воздействие на состояние и функции структур костно-мышечного аппарата:
- уменьшают выраженность боли,
- стимулируют кровоток и улучшают трофику,
- активизируют обменные процессы на тканевом уровне,
- снижают напряжение мышечных волокон,
- повышают общий тонус.
Справка. Лечебные манипуляции разрешены на четвертые сутки после выявления признаков мышечно-тонического синдрома, когда спадет отечность.
Для повышения терапевтического эффекта от массажа рекомендовано предварительно прогреть тело или отдельные его части в теплой ванне с добавлением эфирных масел или фитоотваров.
Процедуру проводят с использованием разных техник массажа: с легких поглаживаний переходят на разминания и растирания, далее вибрацию и надавливания.

Все движения совершаются вдоль мышечных волокон, они не должны вызывать боль и неприятные ощущения. Количество сеансов зависит от тяжести клинической картины, возраста и анамнеза пациента. Нельзя прерывать терапевтический курс, как только произошло улучшение самочувствия.
В купировании мышечного спазма популярность набирает массаж кусочками льда. Под действием холода кровеносные сосуды сужаются, а через скорое время расширяются, за счет чего воспроизводится расслабляющий эффект.
Искусственное охлаждение повышает болевой порог, уменьшает напряжение мышечной ткани, устраняет отек и признаки воспаления.
Для массажа пациент принимает устойчивое положение массируемой части тела и с помощью кубиков льда совершает круговые движения в зоне поражения. После завершения процедуры необходимо принять теплый душ, нанести на кожные покровы над местом локализации мышечного спазма крем с противовоспалительным, разогревающим или анальгезирующим эффектом.
Спазмированные мышцы становятся источником боли и усиливают болевую импульсацию в соответствующие сегменты головного мозга. Поэтому основная задача терапии заключается в одновременном купировании болевого синдрома и расслаблении мышечной мускулатуры. Препаратами выбора являются миорелаксанты.
Они оказывают расслабляющий эффект —, снижают тонус скелетной мускулатуры, обладают седативным влиянием, подавляют спинальные рефлексы, устраняют болезненные ощущения.
Механизм действия связан с блокированием никотиночувствительных холинорецепторов, вследствие чего прекращается передача нервных импульсов через синапсы к скелетным мышцам, мышцы перестают сокращаться.
Справка. Основной способ доставки миорелаксантов —, внутривенный, но некоторые лекарства принимают внутрь.
Препараты для расслабления мышц спины бывают двух типов, которые действуют на периферическую и центральную нервную систему. В купировании мышечного спазма, связанного с дегенеративно-дистрофическими процессами, предпочтение получают средства центрального действия.
Высокую эффективность в лечении мышечно-тонического синдрома показывают следующие лекарства для расслабления мышц:
Залогом успешного лечения и профилактикой возможного развития побочных эффектов является индивидуализация терапии. Разработка персональных дозовых схем и курсов их применения в случае конкретного пациента должна учитывать факторы со стороны больного (возраст, тяжесть состояния, базовые препараты) и исключать противопоказания. Продолжительность терапии определяется скоростью клинического ответа и не должна превышать десяти дней.
Поскольку миорелаксанты воздействуют на нервную систему и проводимость нервных импульсов, они не используются в виде мазевых/гелевых форм по причине низкой эффективности. Мази для расслабления мышц ног и других частей тела относятся к другим фармакологическим группам, чаще НПВП, анальгетикам.
В зависимости от активных компонентов состава и эффекта, который они производят, локальные препараты для расслабления гладкой мускулатуры разделяют на несколько видов:
-
Анальгезирующие и противовоспалительные. Они воздействуют на факторы воспаления и боли, устраняют отек, увеличивают амплитуду движений. Обладают умеренно-выраженным

Для купирования мышечно-тонического синдрома врачи с осторожностью и коротким курсом включают миорелаксанты в схему лечебно-реабилитационных мероприятий пациентов, помня о разнообразии побочных эффектов.
В более половины клинических случаев нежелательные действия, ассоциированные с приемом препаратов, снижающих тонус скелетной мускулатуры, представляют собой аллергические компоненты —, воспаление эпидермиса, зуд и высыпания на коже, крапивницу, гипергидроз. Такие реакции, как правило, не несут угрозу жизни пациента, не требуют специфического лечения и проходят самопроизвольно.
К нечастым побочным эффектам относят:
- анорексию,
- головную боль, головокружение,
- диспептические расстройства: общее недомогание, тошноту, рвоту, абдоминальные боли, диарею,
- запор,
- падение кровяного давления,
- астеническое состояние,
- мышечную слабость.
Реже мышечные релаксанты при остеохондрозе вызывают апатию, спутанность сознания, судороги, кровотечения из носа, тахикардию, гиперемию кожи, тремор, парестезию, затрудненное дыхание, чувство жара, непроизвольное мочеиспускание, зрительные и слуховые нарушения.
Справка. На практике с частотой один из десяти тысяч случаев зафиксированы состояния, связанные с замедлением пульса, снижением плотности костной ткани, что повышает вероятность переломов, чувством неутолимой жажды, увеличением лимфатических узлов, признаками удушья.
Введение лекарственного вещества непосредственно в кровяное русло сопряжено с риском травмирования сосудов, воздушной/масляной эмболии, формирования абсцесса, инфильтрата, гематомы. При несоблюдении правил асептики могут возникнуть сепсис, вирусный гепатит, СПИД.
Заключение
Купирование мышечно-тонического синдрома требует комплексного подхода. На практике доказано, что ни один из отдельно применяющихся методов фармакологического и физиотерапевтического лечения не может сравниться по своей эффективности с многопрофильным подходом.
Лечебная гимнастика, массаж, назначенные вместе с миорелаксантами, потенцируют друг друга, что позволяет говорить о более коротких сроках восстановления и стойком клиническом результате.
Читайте также: