Появилась шишка от надрыва мышцы
Надрыв мышц – это серьезная и достаточно частая травма. Если не прибегать к лечению, могут возникнуть неприятные последствия. Лечение надрывов мышц – это комплекс процедур, направленных на избавление человека от болевых синдромов, удаление крови из образовавшейся в месте надрыва гематомы, проведение реабилитационных мер для заживления травмы и возвращения к нормальной жизнедеятельности.
Лечение мышц необходимо проводить для того, чтобы не привести к таким осложнениям, как воспаление крови в гематоме и полному разрыву мышц, поскольку последствия этого могут быть самыми пагубными – вплоть до полной потери подвижности конечности, которая подверглась травме.
Надрыв икроножной мышцы довольно часто возникает у спортсменов в результате рывка, при отталкивании от земли или, наоборот, приземлении с большой высоты. Кроме того, надрывы мышц могут произойти во время быстрого бега на длинные или короткие дистанции.
Также надрыв икроножной мышцы могут получить далекие от спорта люди. Он может возникнуть вследствие падения с высоты, любительской игры в футбол, падения со скейтборда. У детей – во время обычных игр с друзьями во дворе (догонялки, лазанье по деревьям, прыжки в длину).
Симптомы и причины надрыва мышцы
Симптомы надрыва любой мышцы (например, мышцы бедра) одинаковы:
- резкая боль в момент травмы;
- болезненные или дискомфортные ощущения после травмы, усиливающиеся при попытках пошевелить ногой, подняться;
- отек в области надрыва.
При возникновении болезненных ощущений, тем более при подозрении на повреждение мышцы необходимо незамедлительно обратиться к специалисту медицинского центра.
Диагностика повреждения мышцы
Для подтверждения надрыва мышц пациенту необходимо пройти УЗИ. Ультразвуковое обследование подтвердит или опровергнет наличие травмы. В случае подтверждения УЗИ позволит выявить гематому, если она образовалась. Это очень важно, чтобы вовремя эвакуировать из нее кровь и не допустить воспаления.
Возможен и такой вариант, что гематома может не определяться. В таких случаях специалист назначает блокаду нервов новокаином, чтобы обезболить травмированную мышцу. Блокада производится либо каждый день, либо через 2-3 дня, по решению врача и при наличии сильных болей.
Мероприятия, проводимые для лечения надрыва мышцы
Помимо проведения инфильтрационной блокады, врач может назначить комплекс мероприятий.
1. Прием медицинского препарата – обычно специалисты назначают Вобэнзим в количестве от 9 до 15 таблеток в день. Данный препарат способствует ускоренному заживлению травмированных мышц, активизирует восстановительные процессы. Вобэнзим принимают на протяжении не менее двух недель, зачастую его употребление растягивается до трех недель. Единственное противопоказание – детский возраст пациента. Если ребенку меньше 5 лет, принимать препарат не рекомендуется.
2. Для местного применения пациенту прописывают гепариносодержащие мази, чтобы избежать свертываемости крови в поврежденной мышце.
3. Для обеспечения покоя и обездвижения поврежденных мышц на травмированную область конечности накладывается гипс или производится любая другая фиксация болезненной зоны в целях ее неподвижности.
4. В случае если гематома не была обнаружена с помощью УЗИ, но образовалась, кровь необходимо удалить – как вариант, с помощью гирудотерапии.
5. Если не был произведен весь необходимый комплекс мер по реабилитации поврежденной мышцы и, как результат, возник полный разрыв, проводят хирургическое вмешательство.
Обычным пациентам всех вышеописанных мер оказывается достаточно для реабилитации мышц после надрывов в течение трех недель. Что касается спортсменов, то им требуются особые условия, соответствующие уровню их физической подготовки. Зачастую тренировки начинаются уже на пятый день после травмы – правда, касаются они лишь тех мышц тела, которые находятся выше уровня пояса.
На десятый день после травмы допускается начало тренировок в бассейне. Что касается бега, то он должен быть гладким, после него на пораженную область налагается лед. В любом случае решение о тренировках принимает лечащий врач.
Надрывы мышц в 70% случаев получают люди, которые профессионально занимаются спортом. В зоне риска футболисты, тяжелоатлеты, пловцы, теннисисты и танцоры. Но травмы мышц бывают не только у профессионалов. Обычные люди также сталкиваются с надрывами и микроповреждениями, только часто не знают, как диагностировать и лечить это заболевание.

Основные причины
Зоны, где мышца переходит в сухожилие, наиболее уязвимые. Надрывы чаще всего появляются в спине, бедрах, предплечьях, икрах и плечах. Брюшные мышцы, шея и грудная клетка травмируются намного реже.
Повреждения мышечных волокон вызывают:
- резкие махи и повороты;
- неудобная тренировочная одежда, ограничивающая подвижность суставов;
- слишком короткая разминка перед тренировкой или ее отсутствие;
- слишком интенсивные нагрузки;
- тренировка в состоянии физического или эмоционального истощения.
К надрывам мышц приводят удары, падения и порезы. Риск серьезных повреждений возрастает, если пациент – пенсионер или человек, который недавно перенес инфекционное заболевание. В пожилом возрасте структура мышечных волокон нарушается, и они становятся более восприимчивыми к механическим повреждениям и растяжениям. Похожие изменения происходят в мягких тканях и во время серьезной болезни.
Надрывы условно делят на два типа:
- продольные;
- поперечные;
Продольные надрывы проходят вдоль волокон. Повреждения такого типа легче поддаются лечению, поэтому восстановление занимает 1–2 месяца. Поперечные надрывы более сложные и серьезные. Регенерация мышц длится в 1,5–2 раза дольше. При поперечном типе повышается риск повторного надрыва или даже разрыва мышечных волокон.
Повреждения также бывают дегенеративными и травматическими. К дегенеративным относятся надрывы, которые появляются из-за частых микротравм мышечных волокон. Этот тип повреждений характерен не только для спортсменов, но и для учителей, парикмахеров, строителей и представителей других профессий, связанных с постоянными нагрузками на какую-то одну часть тела. Например, на руку или бедро.
Травматические надрывы – результат падения или резкого движения. Они делятся на три типа: свежие, несвежие и застаревшие.
Симптомы
Самый распространенный признак надрыва – внезапная и резкая боль в травмированной зоне. Дискомфортные ощущения усиливают при стретчинге (растяжке) и пальпации пострадавшего участка. Боль может сопровождаться спазмами, отеками и гематомами.
Если травмирована верхняя или нижняя конечность, то может ухудшиться подвижность сустава. Человек не сможет разогнуть до конца локоть или выпрямить ногу, сжать пальцы в кулак или удержать мелкий предмет.
Неприятные ощущения при надрывах уменьшаются в состоянии покоя. Если же боль не проходит, а мышцы теряют подвижность, то можно говорить о разрыве волокон. Такие травмы требуют немедленной госпитализации и хирургического вмешательства.
Диагностика

Пациента с повреждениями осматривает травматолог. С помощью функциональных тестов и пальпации врач ставит предварительный диагноз. Затем направляет пострадавшего на дополнительную диагностику. Самыми популярными методами считают:
- рентгенографию;
- УЗИ мышц;
- МРТ.
После обследования врач составляет план лечения и реабилитации. Назначает мази и препараты, подбирает процедуры и рассказывает, когда и как возобновлять тренировки. При серьезных надрывах травматологи рекомендуют сделать повторное УЗИ или МРТ на 12–15 день лечения, чтобы понять, насколько быстро восстанавливаются поврежденные зоны.
Лечение
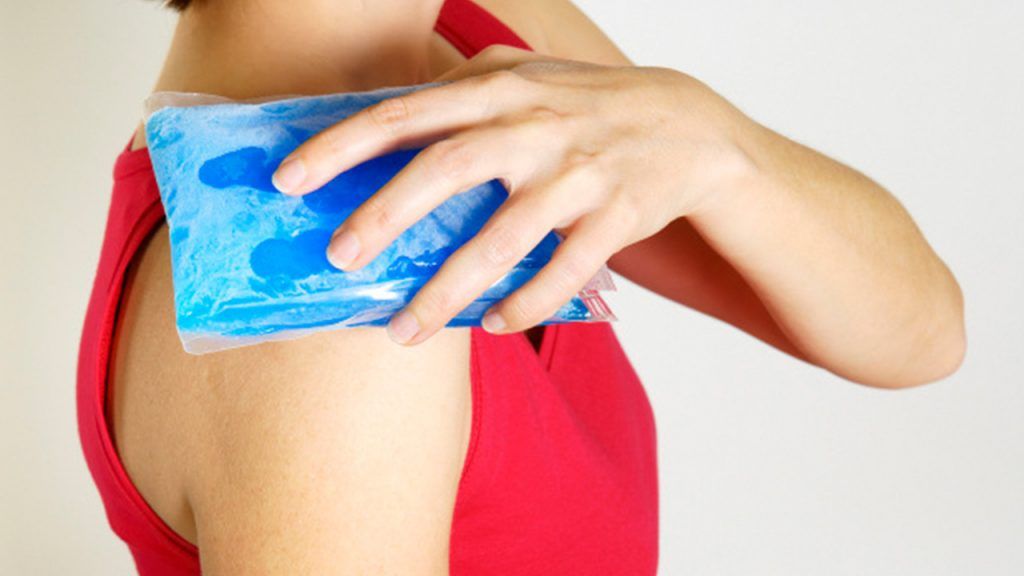
В первые сутки пациенту следует соблюдать покой и прикладывать к травмированной конечности компрессы со льдом. Холод уберет отеки, предупредит образование гематом и уменьшит боль в мышцах. Массаж и тепловые процедуры запрещены, они только ухудшат состояние больного и замедлят выздоровление.
Холодный компресс можно дополнить магнитотерапией. Аппаратная процедура восстанавливает кровообращение в травмированных тканях, убирает дискомфортные ощущения и отеки, стимулирует регенерацию и успокаивает воспаление.
Если рядом с местом надрыва образовалась гематома, в подкожный слой вводят специальную иглу и проводят аспирацию (откачивание) крови. Эвакуацию застоявшейся жидкости повторяют и на вторые сутки, чтобы снизить риск образования тромба.
При крупных надрывах на травмированные участки накладывают гипсовую повязку. Она обездвижит поврежденную конечность и защитит мягкие ткани от нагрузок. Мышечным волокнам необходим покой для быстрого восстановления. Особенно, при поперечных надрывах.
Снять симптомы мышечного надрыва помогают анальгетики и миорелаксанты. Препараты первой группы притупляют боль. Миорелаксанты убирают спазмы и расслабляют мышцы, ускоряя их регенерацию. Препараты второй группы не назначают при сердечной и почечной недостаточности, глаукоме, обширных травмах.
Пациентам с надрывами мышечных волокон также противопоказаны нестероидные противовоспалительные средства. Они не ускоряют регенерацию мягких тканей, но ухудшают работу печени и обменные процессы в организме.
Анальгетики дополняют мазями или гелями. Они бывают обезболивающими, противовоспалительными и разогревающими. Мази нужно втирать 2–3 раза в день легкими массажными движениями. Препараты для наружного применения уберут отеки, покраснение и припухлость.
Пациентам с микротравмами и надрывами, не требующими оперативного вмешательства, назначают курс ударно-волновой терапии.
Поврежденную зону обрабатывают инфразвуком. Акустические волны улучшают кровообращение в мышечных волокнах и сухожилиях, стимулируют выработку коллагена для быстрой регенерации и снимают отеки. Ударно-волновая терапия возвращает суставам подвижность, а также убирает воспаление и спазмы.
Процедура также укрепляет мышцы и сухожилия, снижая вероятность повторных надрывов и разрывов. И она, в отличие от пероральных препаратов, не имеет противопоказаний и побочных эффектов.
Электротерапия работает по принципу ударно-волновой, но вместо инфразвука использует слабые разряды тока. Электрические импульсы восстанавливают мышечные ткани, помогают при воспалении, спазмах и сильных отеках.
Процедура противопоказана при эпилепсии, беременности, высокой температуре и наличии кардиостимулятора.
Постепенно к аппаратным процедурам добавляют лечебную физкультуру. Пациент начинает с легких разминок и растяжек. Стретчинг улучшает подвижность мышц и суставов, но его нужно выполнять строго по инструкции.
Травмированные части тела нельзя перегружать. Если во время растяжки появляются болезненные ощущения, нужно либо прекратить занятие, либо уменьшить амплитуду.
Пациентам с надрывами мышц полезно плавание. Занятия в бассейне улучшают кровообращение в мягких тканях, снимают дискомфортные ощущения и спазмы. Если травмированы икроножные или бедренные мышцы, плавание можно дополнить велотренажером, но тренироваться нужно под наблюдением специалиста.
Лечение надрывов длится от 1,5 до 2–3 месяцев. Конечно, если пациент своевременно обратиться к травматологу и будет соблюдать все рекомендации. Домашние массажи, примочки и другие альтернативные процедуры лишь замедляют выздоровление, а самодиагностика нередко заканчивается неправильными диагнозами и деформацией мягких тканей.
Эксперт статьи:
Медицинский опыт более 40 лет
- Клиника на Краснопресненской +7 (499) 252-41-35 Волков переулок, д. 21
- Клиника на Варшавской +7 (499) 610-02-09 Варшавское шоссе, д. 75, к. 1
- Клиника в Аннино +7 (495) 388-08-08 Варшавское шоссе, д. 154, к. 1
Шишка на попе между ягодицами
Такая патология называется кистой копчика и имеет врожденное происхождение. Для нее характерно наличие узкой трубчатой полости под кожей между ягодицами имеет следующие симптомы:
- Появляется болезненность;
- Выделяется гной или сукровица;
- Краснеет кожа;
- Образуется шишка.
Если болезнь не лечить, кожа покрывается вторичными гнойными свищами, развивается пиодермия. Копчиковый ход может воспаляться из-за повышенного оволосения, недостаточной гигиены, расчесов и травм.
Сначала происходит развитие воспалительного процесса, затем образовывается инфильтрат, после которого формируется гнойный абсцесс. Если своевременно обратиться к врачу будет проведено терапевтическое лечение, которое приведет к выздоровлению. Если не было проведено лечение, абсцесс самостоятельно вскрывается.
Проходит боль, но инфекционный очаг превращается в хроническое заболевание. Формируется гнойный свищ, часто повторяются рецидивы нагноения. Если хроническое воспаление поражает большую область кожи, организм начинает страдать от интоксикации. Чтобы вылечить опухоль между ягодицами проводиться операция, удаляется дефективный канал с первичными отверстиями.
Если эпителиальный ход находиться в запущенном состоянии, также удаляются изменения окружающих тканей и гнойные свищи. После оперативного вмешательства осуществляется реабилитация, принимаются назначенные антибиотики в течение недели. Для быстрого заживления ран необходимо пройти курс физиотерапевтических процедур.
Теперь вы знаете, почему появляются шишки на ягодицах и между ними. Важно на начальных стадиях их проявления обращаться к врачу, чтобы своевременно провести необходимое лечение. Не стоит заниматься самолечением, даже если уплотнение небольшого размера.
Причина появления липомы на ягодице неизвестна. Шишка может доставлять серьезный дискомфорт и нарушать состояние человека. Болит она обычно в том случае, если на нее оказывается давление, а учитывая область, это воздействие бывает частым. Врачи рекомендуют удалять такую шишку, так как из-за нее могут развиваться осложнения, например, абсцесс из-за постоянного давления на окружающие ткани и их травмирования. Операция нужна, даже если боль в шишке на ягодице отсутствует, так как ткани ягодицы все равно повреждаются.
Народная медицина
Если говорить о самолечении, то при появлении шишки между ягодиц не стоит полагаться на лекарственные сборы как на единственную терапию. Врачи не против использования натуральных примочек, облегчающих болевые ощущения и ускоряющих заживление ран. Однако такое лечение допускается только в комплексе с препаратами, которые были назначены проктологом.
Если говорить о народной медицине, то стоит выделить несколько действенных средств:
- Ванночка с марганцовкой. Для этой процедуры нужно приготовить раствор марганца и воды. Бледно розовую жидкость необходимо налить в медицинскую ванночку (или обычный таз) и опустить в нее область заднего прохода. Процедура длится 15 минут. После этого нужно сполоснуть ягодицы в теплой воде и насухо вытереться.
- Травяная примочка. Для этого потребуется смочить хлопчатобумажную салфетку в настойке календулы и наложить ткань на пораженную область. Держать примочку нужно 3-4 часа. Максимальный эффект достигается на 6-7 процедуре.
- Компресс. Для его приготовления необходимо добавить в 2 столовые ложки сливочного масла 1 ложку дегтя. Смесь наносится на ткань и прикладывается к пораженному месту на ночь.
Любые гнойные прыщики или шишки в тазовой области могу быть симптомами более серьезных заболеваний, поэтому не стоит пренебрегать посещением врачей.
Почему растет шишка на ягодице
Заболевания, которые приводят к тому, что возникают под кожей уплотнения:
- Попа может покрыться уплотнениями из-за образования межмышечной липомы. Чаще всего такое явление встречается у людей пожилого возраста. Образование может увеличиваться в размерах. Так как оно растет медленно, пациенты к доктору обращаются на поздних сроках, когда размер липомы уже слишком большой. Чтобы поставить диагноз доктор проводит пальпацию больного места и УЗИ. Удаляется межмышечная липома только с помощью операции;
- На попе может появиться шишка под кожей из-за образования жировика. Формируется он из жировой ткани вследствие плохой работы сальных желез. Жировик не болит, своим видом напоминает узел. Чтобы от него избавиться проводится иссечение хирургическим способом вместе с капсулой;
- Если воспаляется кожа и жировые клетки под ней, образовывается узловатая эритема. Узелки красного цвета болят и увеличиваются в размере. Чтобы избавиться от таких уплотнений, важно определить причину их появления. Если узловатая эритема является симптомом какого-то заболевания, необходимо в первую очередь вылечить его;
- На ягодице может появиться фурункул, в виде припухлого уплотнения вызывающее боль и местное повышение температуры тела. Если фурункулы беспокоят часто и долго проходят, важно сходить к доктору. Терапия таких уплотнений заключается в проведении горячих компрессов или дренирования содержимого фурункула.
Предлагаем ознакомиться Перекрестная аллергия на березу таблица — Твоя аллергия
Помимо этих заболеваний, шишки в ягодицах могут появиться из-за образования злокачественной опухоли или не правильно сделанного укола.
Прыщи на ягодицах Прыщи являются самыми неприятными явлениями на коже человека. Они портят вид кожного покрова, чешутся, мешают…
Признаки развития злокачественного образования:
- Опухоль имеет неровные и нечеткие границы;
- Образование чаще всего возникает возле лимфоузлов на попе;
- Быстро растет;
- При пальпации образование малоподвижно, так как оно спаивается с поверхностью кожи;
- Припухлость начинает кровоточить.
Если есть подозрение, что образование в области ягодицы имеет злокачественный характер, важно немедленно обратиться к онкологу, чтобы провести своевременное лечение.
После уколов часто образовываются шишки на ягодицах. Если не правильно сделать инъекцию, подкожная прослойка воспаляется, набирается гноем, развивается абсцесс. Причины появления абсцесса ягодицы после уколов:
- Если неправильно сделать укол (под кожу, а не в мышечную ткань), лекарство спровоцирует появление шишки в ягодичной мышце;
- Из-за неправильно сделанного укола можно проколоть кровеносный сосуд, вследствие чего гематома заражается и начинает увеличиваться в размерах;
- Если уколы делаются в одно и то же место на ягодице, затормаживается кроваток, сжимаются сосуды, развиваются бактерии;
- Ослабление иммунитета, а также длительное пребывание в постели также могут спровоцировать появление шишек на попе.
Чтобы предупредить абсцесс важно сразу же после обнаружения припухлостей после укола обратиться к доктору.
Когда липома представляет опасность
Липома – не злокачественное новообразование и угрозы здоровью человека не представляют. Иногда обстоятельства складываются не в пользу пациента, когда человек пытается удалить жировик своими силами. Инфекция попадает в рану и производит изменения в поведении нароста, который начинает стремительный рост и развитие.
Вскрытие новообразований в домашних условиях категорически запрещается. Не зная структуру и характер опухоли, можно обречь себя на необратимые процессы в заболевании. Только специалист, посредством исследований и анализов, может определить: не злокачественное ли образование. То, как лечить и избавиться от новообразований, необходимо обговорить с хирургом, чьи знания и опыт помогут найти подходящий метод для каждого отдельного случая.
К какому врачу обратиться
Лечение патологического явления проводится в большинстве случаев хирургом. Иногда, когда под кожей болит шишка на ягодице, может потребоваться консультация инфекциониста и онколога (при злокачественных новообразованиях).
Если вы заметили на ягодице уплотнение, но не знаете к кому обратиться изучите следующую информацию:
- Если уплотнение похоже на бородавку или папиллому – обратитесь к дерматологу;
- Если же образовался гнойничок или фурункул – сходите к хирургу;
- Для исключения злокачественной опухоли на ягодице – посетите онколога. Если же образование всё-таки возникло из-за онкологии, не стоит впадать в панику. Лучшим действием будет строгое соблюдение всех рекомендаций лечащего врача.
Предлагаем ознакомиться Смекта для детей: инструкция по применению, дозировка, как разводить и принимать смекту для ребенка
Если вы по-прежнему не знаете, какой врач нужен, сходите к терапевту, который и направит к нужному специалисту в вашем конкретном случае.
Узловая эритема
Заболевание, которое может приводить к появлению шишки на коже или под кожей на ягодице. Образование обычно вызывает возникновение боли, которая усиливается при нажатии на проблемную область. Шишки появляются в большинстве случаев с двух сторон симметрично. Большая часть больных приходится на женщин в возрасте до 40 лет.
Предлагаем ознакомиться Ожог от маски для лица что делать
Терапия ягодичных уплотнений
Этиологию уплотнения на средней ягодичной мышце во время физического осмотра может определить только хирург или опытный терапевт. Выделяют две разновидности опухолей: доброкачественные и злокачественные. Самые распространенные причины их появления:
- Воспаление на месте укола. Припухлость может появиться в результате неправильной постановки иглы во время инъекции, попадания в ранку инфекции, прокалывании кровеносного сосуда. Также проблема появляется у пациентов, которым долгое время делают уколы в одну и ту же точку.
- Жировик (липома). Встречается у людей среднего и старшего возраста. Развивается очень медленно, не проявляет себя дополнительными симптомами. Если находится в подкожном слое, легко перемещается под ним. Затягивание с удаление липомы чревато разрастанием опухоли.
- Узловатая эритема. На начальных этапах развития имеет схожу симптоматику в липомой. Достигает размеров апельсина и представляет собой нагноение жировых клеток вместе с кожей над ними.
- Атерома. Доброкачественное кистозное уплотнение, которое содержит в себе подкожное сало. Отсутствие хирургического вмешательства длительное время приводит к воспалению шишки и нагноению.
- Фиброма. Разновидность доброкачественной опухоли. Поражает волокнистые соединительные ткани. На средней ягодичной мышце шишка почти не доставляет дискомфорта, он может появиться только при трении с одеждой, сильном надавливании.
- Бородавка, кондилома, папиллома — виды бородавчатых образований, вызванные вирусом папилломы человека (ВПЧ). Их возникновение провоцирует ослабление иммунитета, заражение контактным путем.
- Прыщ или фурункул. Воспаление сальной железы или волосяного фолликула не требует специального лечения и проходит самостоятельно.
- Киста мягких тканей — замкнутая полость в коже или подкожной клетчатке, заполненная содержимым. Её возникновению способствуют недостаточная гигиена кожи, травмы, нарушение обмена веществ, повышение секреции сальных желез.
- Рак. Развитие онкологии в ягодичной мышце вызвано длительным воздействием ультрафиолета, физическими повреждениями, внутриклеточными мутациями, гормональными изменениями или нарушением работы иммунной системы.
Так как чаще всего уплотнения на ягодице возникают вследствие длительного курса уколов, подробнее рассмотрим, как можно от них избавиться в таком случае.
Если после внутримышечных уколов в ягодицу ощущаются неприятные симптомы и прощупываются уплотнения, важно начинать действовать, чтобы от них избавиться. Если уплотнение после уколов не рассосалось, чтобы его убрать, можно воспользоваться такими препаратами:
- Избавиться от шишек на ягодицах за неделю – две поможет гепариновая мазь. Препарат хорошо снимает боль, успокаивает кожу и снимает воспаление. Мазь рекомендуется наносить на чистую кожу трижды в день;
- Для восстановления поврежденных тканей, а также уничтожения микробов можно уплотнения смазывать мазью Вишневского. Препарат лучше применять в виде компрессов. Длительность каждой процедуры – три – четыре часа;
- Для рассасывания скопившейся крови вокруг места укола можно делать примочки с Димексидом. Смешайте одну часть препарата с десятью частями воды. Приложите средство в виде примочки к пострадавшему месту на полчаса. После снятия компресса, протрите кожу спиртом. Повторять процедуры дважды в день;
- Для снятия отека и воспаления в уплотненном месте после укола рекомендуется к коже прикладывать Троксевазин. Препарат наносится дважды в сутки и аккуратно втирается в мышцы легкими массажными действиями;
- Образование можно смазывать йодом. Антисептик наносится на кожу в виде сеточки. Важно следить за тем, чтобы не пропустить развитие воспаления, так как йод только действует как обеззараживающее средство;
- Перед сном к ягодице можно лейкопластырем примотать ватный диск, смоченный в препарате Магний сульфата.
Предлагаем ознакомиться Лечение мокрой мозоли на пятке — как лечить водяную мозоль
Чтобы помочь уплотнению на ягодице после уколов быстрее рассосаться можно воспользоваться обеззараживающей синей лампой или специальным электромассажером. Для рассасывания уплотнений на ягодицах можно воспользоваться методами народной медицины:
- Положите листочек алоэ в холодильник на 24 часа. После нарежьте и заверните в марлю. Приложите средство к шишке на несколько часов, зафиксировав лейкопластырем или бинтом;
- Перед сном уплотненные участки кожи на ягодицах смажьте небольшим количеством меда;
- Для устранения отечности и воспаления к припухлости можно прикладывать тертый картофель, завёрнутый в широкий бинт;
- На всю ночь к ягодице примотайте слегка отбитый капустный лист. Сок растения снимет воспаление, а также уничтожит микробы. Листья капусты можно заменить лопухом;
- Уплотнение смажьте жирным кремом, а затем нанесите немного спирта;
- Кружочки соленого огурца приложите к образованию на восемь часов. Такое средство снимет боль и воспаление.
Можно также прикладывать к образованию подогретый творог в виде компресса, лепешку из сливочного масла, свежего желтка и меда. Любое народное средство рекомендуется применять после консультации с врачем.
Если же есть подозрение, что уплотнение в области ягодиц может иметь монологическое происхождение, пациенту необходимо провести УЗИ, рентгенографию, компьютерную томографию и другие исследования. Также необходимо внимательно исследовать патологическую ткань, сделать цитологический и гистологический анализ собранного материала. Терапия образований ракового происхождения осуществляется с помощью криодеструкции или лучевой терапии или химиотерапии.
Причины появления
Жировик на ягодице чаще возникает у пациентов, имеющих к этому генетическую предрасположенность. Если у близких родственников уже диагностирован липоматоз, у ребенка вне зависимости от его пола в подростковом возрасте или в период зрелости липома начнет стремительно развиваться, как только в игру вступит один из факторов риска:
- ягодичная липома формируется из-за серьезных нарушений липидного обмена, это одна из наиболее частых причин возникновения жировиков;
- гормональный сбой;
- результат неправильной работы механизма регуляции жирообразования;
- регулярное нарушение элементарных правил гигиены.
Лечение новообразований
Удаление новообразований холодом
Лечение рака, кисты или липомы ягодичной мышцы производится путем иссечения опухоли вместе со здоровыми тканями. Технику оперативного вмешательства подбирают исходя из состояния здоровья пациента, особенностей течения болезни. Самые эффективные и безопасные среди них:
- удаление лазером;
- электрокоагуляция;
- криодеструкция;
- радиоволновой метод удаления.
Своевременное проведение процедуры практически полностью исключает появление рецидивов и скрывает косметические дефекты.
Раковые опухоли могут стать причиной появление на ягодице под кожей шишки, которая болит. Такая форма злокачественных опухолей встречается часто как разрастание основной опухоли, которая расположена в области прямой кишки или нижнего отдела позвоночника. Редко образование возникает как первичная опухоль.
Как проходит процесс удаления между ягодицами у женщин
Липома может появиться на любом участке и органе тела человека. Чаще патологии подвергаются шея, голова, лицо, конечности, ягодицы. Случается, что жировик появляется уж совсем в неудобном месте: между ягодицами. Неудобном по причине пикантного места его образования, проблематичного удаления при больших размерах, послеоперационной обработки и перевязки.
Рядом расположена прямая кишка и оперативное вмешательство грозит ее повреждению. Бывали случаи, когда полное удаление большой липомы в таком месте не представилось возможным, большая часть образования локализовалась в глубине тела, возле прямой кишки. Такое место локации жировика случается редко, а если и появилась опухоль между ягодицами, не стоит затягивать с визитом к врачу.
Обращение к специалисту на ранней стадии заболевания предотвратит последующие возможные осложнения в лечении.
Диагностика
Постановка диагноза при появлении липомы, как правило, не вызывает затруднений, для определения принадлежности новообразования достаточно проведения физикального осмотра. Однако для выявления характера нароста, его глубины и структуры необходимым является проведение дополнительных методов исследования, к числу которых относят биопсию тканей жировика ноги, рентгенографию, ультразвуковое исследование.
Читайте также:


