Повреждение связочного аппарата проксимального межфалангового сустава
При диагнозе повреждений и посттравматических состояний суставов пальцев кисти следует помнить и о других, довольно частых их заболеваниях. Креме ревматического полиартрита на кисти наблюдается острое воспалительное заболевание суставов вследствие скарлатины, сепсиса (серозное воспаление), гриппа (синовит, гриппозный артрит), гонорреи (моноартрит), болезни Банга (серезные артриты) и аллергических состояний (гидрартроз).
Боли в суставах кисти могут появляться как продромальные явления эпидемического гепатита. Хроническое набухание суставов может иметь в своей основе сифилис, туберкулез, болезнь Стиля, подагру, деформирующую артропатию и эндокринные артропатии (разъедающий периартрит). При лечении этих заболеваний суставов следует принимать во внимание основное заболевание.
Повреждения суставов разделяются на закрытые и открытые. К закрытым повреждениям относятся: растяжения, разрывы связок, вывихи и внутрисуставные переломы. Последние два вида повреждений подробно будут изложены в статьях о переломах на нашем сайте.
Растяжения по степени их тяжести чрезвычайно разнообразны, начиная от простых растяжений и кончая частичными надрывами связок, сопровождающимися сильными болями, кровоизлияниями, веретенообразной припухлостью сустава. Наш опыт говорит о том, что растяжения суставов, которые не выявляются рентгенологически, весьма трудно диагностируются, чем объясняется недостаточное их лечение без применения иммобилизации.
Однако движения поврежденным пальцем приводят при этом к возникновению отека и к усилению болей. Любое растяжение сустава, сопровождаемое припухлостью и болями, следует иммобилизовывать в течение 8 дней. Движения пальцем разрешаются только после исчезновения припухлости и болей. Дополнительное лечение: теплые ванны и постепенный переход от покоя к движению.
Разрывы суставных связок. Повреждения суставных связок включаются, как правило, в обширную группу вывихов. Это имеет различные объяснения. Во-первых, связки не изучены настолько подробно, как другие анатомические образования кисти. Во-вторых, при отсутствии специфических методов лечения для различных повреждений кисти не требовалось точного диагноза. В-третьих, определенный диагноз может быть установлен только на основании осмотра и ощупывания, а для такого углубленного исследования требуется много времени.
Рентгенограмма может служить только для подтверждения диагноза повреждения связок. На основании только рентгенограммы диагноз не может быть ни установлен, ни отвергнут.
Изолированные повреждения связок редки. Если при повреждении суставов встает вопрос и о повреждении связок, то это обычно связано с тем, что они являются препятствием для репозиции. В случае нарушения функции пястнофалангового сустава большого пальца Бейли, Лоу и Буннелл не придают значения тому, что изолированное повреждение связки сустава может привести к потере его функции.
Анатомическое строение коллатеральных связок пястнофаланговых и межфаланговых суставов показано на рис. 140. То, что на ладонной поверхности этих суставов располагается широкая, крепкая связка, не является общеизвестным. Фик охарактеризовал эту связку как четырехугольную пластинку, которая в пястнофаланговых суставах имеет ширину 1 см и длину 1, 5 см. По его мнению, она образована поперечными волокнами, тесно связанными дистальными концами с основанием фаланги.
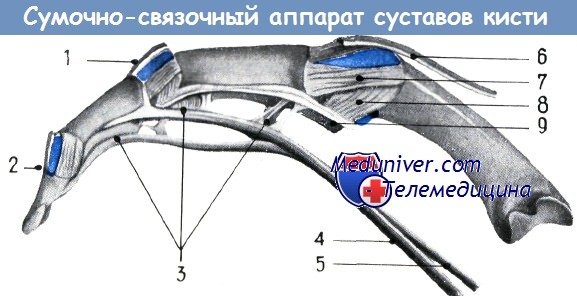
Сумочно-связочный аппарат суставов кисти (по Ланцу—Вахсмуту):
1. Средний участок ладонного апоневроза над проксимальным межфаланговым суставом,
2. прикрепление дорзального разгибательного аппарата на уровне дистального межфалангового сустава,
3. vincula tendinea,
4—5. сухожилия поверхностного и глубокого сгибателей,
6. дорзальныи апоневроз (общий разгибатель),
7. коллатеральная связка,
8. добавочная связка,
9. ладонный фиброзный хрящ.
Обозначенные синим цветом участки соответствуют полости суставов, заполненной красящим веществом
У проксимального конца фаланги связка имеет слабое прикрепление. К волярной пластинке присоединяются и другие волокна, укрепляющие связку.
Этим связкам Фик дал название ligamenta capituli arciformia volaria. По Йенской анатомической номенклатуре они имеют название ligamenta collateral accessoria.
Буннелл доказал, что насильственное переразгибание пальцев может привести к разрыву описанной связки или передней части капсулы в проксимальном межфаланговом суставе. Разрыв может локализоваться как в проксимальном, так и в дистальном конце связки. Иногда разрываются только небольшие отделы связки. Часто эти повреждения хорошо поддаются лечению иммобилизацией и быстро восстанавливаются. В других случаях после заживления остается сгибательная контрактура пальца, обусловленная рубцеванием связок. Если имеется большое количество рубцов ткани, следует ее удалять.
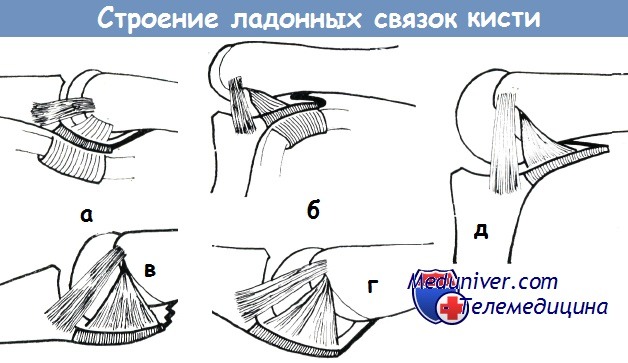
Строение ладонных связок по схематическому рисунку Моберга и Штейнера:
Сухожильное влагалище сгибателей при разгибании и при сгибании над проксимальным межфаланговым суставом (а—б);
в—д — пястнофаланговый сустав при разгибании, при незначительном сгибании и при полном сгибании (влагалище сухожилия не показано)
Тыльное и боковое разгибание пальцев приводит главным образом к следующим видам повреждений:
а) разрыв ульнарной коллатеральной связки основного сустава большого пальца;
б) разрыв боковых связок средних суставов пальцев;
в) разрыв ладонной связки среднего сустава безымянного пальца;
г) разрыв ладонной связки основного сустава большого пальца;
д) разрыв ладонных связок средних суставов трехчленных пальцев.
По мнению Моберга, в суставах кисти истинная дислокация возникает очень редко, во всяком случае она невозможна без полного разрыва хотя бы одной связки.
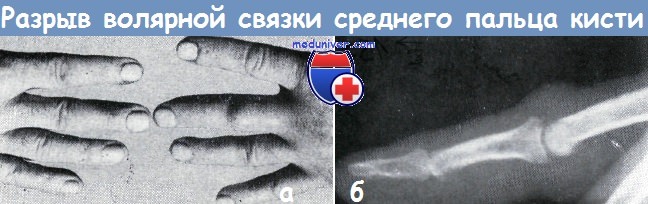
Общие симптомы этих повреждений следующие: ограниченная припухлость и болезненность в области сустава. Нередко отмечается пассивная подвижность в суставе не в обычном направлении. Пальцы часто принимают веретенообразную форму, что сохраняется в течение нескольких месяцев. На рентгеновском снимке иногда обнаруживаются неболыпие дефекты костной ткани.
Лечение повреждений связок: иммобилизация пальца в течение четырех недель. Иммобилизация пальца проводится в функционально выгодном положении. Проволочные и металлические шины в этих случаях неприменимы. Иммобилизация производится при помощи гипсово-алюминиевой или гипсово-проволочной шины. Причем необходимо обеспечить полную свободу движения неповрежденных пальцев.
Наиболее частой ошибкой при иммобилизации является неправильное положение сильного сгибания в среднем суставе, недостаточного сгибания в основном суставе; это положение приводит к ригидности суставов. Неподвижность концевой фаланги при 10—30° сгибания не является большим недостатком, если основные суставы подвижны.
В случае застарелых повреждений можно попытаться сшить связку удаляемым проволочным швом по Буннеллу или произвести артродез. Осложненное заживление раны приводит к неблагоприятным последствиям, а именно, к развитию артроза, особенно в основном суставе большого пальца.

А - фиксация кисти и пальцев на деревянной шине в вытянутом положении является серьезной ошибкой
Б - допустимое положение кисти при иммобилизации в тех случаях, когда после операции требуется удержать ее в вытянутом положении
В - иммобилизация кисти в положении ладонного сгибания при наличии вынужденных обстоятельств
Г - неправильный способ фиксации кисти в сгибательном положении
Травмы пальцев верхних конечностей (повреждения капсулы сустава и связочного аппарата) возникают в результате механического смещения одного из сочленяющих сегментов в неестественном направлении для движения сустава.

Повреждение суставов пальцев рук
К патологиям суставной капсулы приводят вывихи и подвывихи суставов, надрывы и разрывы связок, переломы костной ткани. Перед тем, как определить эффективный метод лечения повреждённого сустава пальца руки, следует разобраться в следующих вопросах:
- что представляет собой суставная сумка;
- как определить вид повреждения сустава;
- какими способами восстановить функционирование пальца и снять болевые ощущения;
- какие действия первой помощи необходимо предпринять перед посещением травматолога.
Что такое суставная капсула?
Суставная капсула или суставная сумка – это своеобразная оболочка костного сочленения, сформированная из соединительной ткани. Данная оболочка крепится к костям, находящимся в непосредственной близости к поверхности суставного соединения. Главные функции суставной сумки – защита суставного костного сочленения от повреждений и предотвращение трения, которое приводит к изнашиванию суставов.

Строение капсулы сустава:
- Наружный слой или фиброзная мембрана. Представляет собой прочную и толстую прослойку, сформированную из упругих волокон соединительной мускулатуры продольного направления. Целью фиброзной мембраны является защита сустава.
- Внутренний слой – это синовиальная оболочка, которая отвечает за выработку специальной синовиальной жидкости. Данную субстанцию также называют внутрисуставной смазкой. Синовиальная жидкость предотвращает изнашивание сустава и предотвращает развитие патологических воспалительных процессов.
Полезное видео
Из данного видео вы узнаете строение и функции сустава, назначение синовиальной мембраны, связок и хряща.
Виды повреждений капсулы
В результате неосторожных действий можно получить следующие виды травм суставов пальцев рук:
- ушиб;
- вывих и подвывих;
- надрыв или разрыв связок;
- перелом с разрывом суставной капсулы.

Ушиб суставной капсулы
Ушиб – травма, которая сопровождается неприятным болевым ощущением и редко приводит к негативным последствиям. С анатомической точки зрения, ушиб представляет собой травмирование или незначительное повреждение мягких тканей в области сустава без видимых повреждений целостности кожного покрова. Наиболее часто ушибам подвергаются связки больших пальцев.
При ушибе повреждается целостность связок, в результате чего происходит кровоизлияние в близлежащие ткани и суставную полость. Функциональность пальца при таком виде повреждения не нарушается, а к симптоматике данной патологии относят:
- возникновение отёка, в результате растягивания суставной капсулы пальца жидкостью;
- выраженные болевые ощущения в травмированной области;
- лёгкое онемение пальца;
- появление гематомы.

В результате воздействия негативного фактора на пальцы рук, у пациента может наблюдаться смещение сустава, которое называется вывихом. Вывих сопровождается сильной болью в травмированном месте и практически всегда сопровождается разрывом суставной капсулы.
В зависимости от места, которое подверглось негативному воздействию, вывихи делятся на следующие виды:
- вывих основной фаланги;
- вывих средней фаланги;
- вывих ногтевой фаланги.

Распознать вывих очень просто – появляется выраженная отёчность, головка фаланга выпирает (смещение сустава видно невооруженным глазом), кожа в месте травмирования приобретает красный оттенок, ощущается боль при движении пальца.
Вывих от подвывиха отличается тем, что при первом происходит полное смещение поверхности сустава, а при подвывихе сустав практически не деформируется.
Разрыв или надрыв связок возникает в результате резкого падения на руку, когда происходит чрезмерное отклонение пальца в локтевую или лучевую сторону.

Разрыв связок и капсулы сустава
Связки представляют собой плотные образования, которые укрепляют суставы пальцев и направляют их движение. Поэтому после разрыва нарушается функциональность пальца – появляется боковая неустойчивость сустава. Разрывы связок бывают нескольких типов:
- частичный разрыв или растяжение связок – деформирование целостности некоторых волокон, при котором функции связочного аппарата не нарушаются;
- полный разрыв – происходит разрыв связки на две части, что приводит к отрыву связки от места, к которому она была прикреплена. Этот вид травмы приводит к полной утере функций пальца.
К самым распространённым симптомам разрыва связок и повреждения суставной капсулы относят:

Частичный разрыв связки
- невозможность пошевелить повреждённым пальцем;
- неустойчивость (нестабильность) сустава, что определяется изменением его естественного контура;
- повышенная отёчность;
- при попытке изменить положение пальца возникает специфический треск;
- возможно ощущение чувства покалывания.

Перелом – патологическое нарушение целостности кости и, соответственно, суставной капсулы, которая к ней прикреплена. Перелом пальца сопровождается полной потерей функциональности пальца, что сказывается на общей работоспособности человека.
Переломы пальцев делятся на два общих вида – закрытый и открытый. При закрытом переломе целостность кожных покровов остаётся неизменной, а открытый перелом характеризуется повреждением эпителия острыми краями кости.
Открытые и закрытые переломы фаланг могут быть как со смещением, так и без смещения костных отломков. В зависимости от количества костных отломков переломы делят на следующие виды:
- безоскольчатый перелом;
- переломы с одним или двумя осколками;
- раздробленные или многооскольчатые переломы.

В зависимости от линии костного излома, переломы делятся на винтовой, поперечный, продольный, косой, Т – образный и S – образный. Определить какой вид перелома у больного может только врач после изучения рентгеновского снимка.
Симптоматика перелома пальца делится на вероятную и достоверную. Достоверные признаки нарушения целостности кости:
- наличие трещины, которая легко определяется путём пальпации;
- изменяется форма кости;
- обнаруживается подвижность пальца в тех местах, где её быть не должно;
- при попытках сместить кости слышится специфический хруст;
- повреждённый палец визуально кажется короче, чем тот же палец на другой руке.
Вероятные признаки перелома с разрывом капсульной сумки:
- место перелома становится отёчным, кожа приобретает багровый оттенок;
- появляется болевой синдром в месте повреждения;
- невозможно произвольно пошевелить пальцем.
Причины разрыва капсулы

Травмы кисти и пальцев рук влекут за собой такие последствия, как возникновение разрыва суставной сумки, появление отека и кровоизлияния в полость капсулы сустава. Человек может получить травму в результате неудачного падения на разогнутую или согнутую кисть, при получении сильного удара или в процессе неестественного сдавливания кисти. К другим причинам разрыва капсулы сустава относят:
- удар по прямому пальцу;
- падение на разогнутый палец;
- насильное заламывание пальца в неестественном направлении;
- резаные раны.
Особенно часто повреждение суставной сумки диагностируется у спортсменов (альпинизм, бодибилдинг, борьба, гимнастика), у детей и пожилых людей.
Методы диагностики
Чтобы установить точный диагноз нужно посетить врача – травматолога, который визуально осмотрит больной палец, определит вид повреждения с помощью метода пальпации и назначит инструментальные методы диагностики:

- Рентгеновское исследование – рентгенограмма осуществляется в прямой и боковой проекции. Этот вид обследования помогает установить точный вид травмы, наличие или отсутствие перелома костей, характер и глубину повреждения, степень травмирования близлежащих тканей.
- УЗИ – метод определения состояния, функциональности связок и сухожилий. Обследуя кисть с помощью УЗИ, специалист выявляет наличие повреждений нервных нитей, нервных защемлений и мелкие переломы косточек, которые не видны на рентгенограмме.
Крайне редко можно встретить назначение такой процедуры, как МРТ. Этот вид обследования дорогостоящий, а степень оценки повреждения ничем не отличается от диагностики кисти с помощью УЗИ.
Первая помощь
После получения травмы важно не растеряться и оказать пациенту первую помощь. Правильные действия помогут снизить болевой приступ, предотвратить заражение крови и развитие отёчности. Что нужно хранить в аптечке для оказания первой помощи при травмах с разрывом капсулы:

Доврачебное фиксирование травмированного участка
- с повреждённого пальца нужно снять кольца и другие украшения;
- с помощью стерильного бинта прибинтовать палец к соседнему пальцу (таким способом его зафиксировать);
- при наличии повреждения кожных покровов, обеззаразить рану с помощью перекиси водорода, медицинского спирта или антисептической салфетки;
- приложить охлаждающий пакет к месту повреждения;
- больному необходимо принять обезболивающее средство.
- к больному пальцу на 20 минут приложить холодный компресс;
- нарисовать йодную сетку для снятия отёчности;
- принять обезболивающее средство.

- нужно остановить кровотечение, что достигается путём прижимания к месту пореза тампона из стерильного бинта;
- после остановки кровотечения, место пореза следует промыть прохладной водой;
- очистить рану салфеткой, смоченной в перекиси водорода;
- кожный покров вокруг раны следует обработать спиртовым раствором йода;
- на стерильный тампон из бинта нанести антибактериальное средство и приложить к ране.
Лечение
Если суставная сумка повреждена в результате перелома, то применяются следующие методы лечения:

- В случае многооскольчатого закрытого перелома, больному вводится анестетик, и проводится иммобилизация пальца гипсовой лонгеткой. Через ногтевую пластину протягивается шелковая нить, прикрепленная к резиновой тяге (вытягивание пальца).
- При открытом переломе проводят хирургическое вмешательство (открытую репозицию). Костные отломки фиксируются спицами или шурупами.
В случае вывиха с повреждением суставной сумки врач вправляет палец, что производится путем оттягивания конечности за фалангу. После характерного щелчка сустав встаёт на место. В зависимости от степени тяжести вывиха, больному может потребоваться фиксация пальца гипсом или лейкопластырем.
Медикаментозное лечение заключается в использовании следующих групп лекарственных средств:
- Препараты НПВС. Лекарства в форме таблеток принимаются для устранения болевого ощущения, снижения воспаления и сопутствующей повышенной температуры тела. Представители – Нимесил, Найз, Ибупрофен, Ксефокам, Ибуклин. Перечисленные лекарственные средства назначаются в первые дни после травмы. Для снижения процесса воспаления и обезболивания места непосредственного повреждения, рекомендуется использовать мази и гели, которые нужно наносить ежедневно в течение месяца – Найз, Нимесулид, Фастум гель, Быструмгель, Диклофенак.

- Хондропротекторы и препараты гиалуроновой кислоты. Эти лекарственные препараты назначаются для укрепления и ускорения процесса восстановления костей. Представители – Хондроитин сульфат, Хондрогард, Мукосат, Глюкозамин, Дона, Терафлекс.
- Антибактериальные мази и присыпки. Наносятся на место разрыва кожного покрова. Главной целью нанесения является снижения риска распространения инфекции в полости раны. Препараты – Банеоцин (мазь или порошок), Стрептоцид в порошке, Бетадин, Левомеколь, Цинковая мазь, Салициловая мазь.
- Противоотёчные мази и гели – эффективно снижают отёчность, улучшая кровообращение в месте нанесения. К данной группе препаратов относят Гепариновую мазь, Троксерутин, Троксевазин, Лиотон.
Физиопроцедуры после иммобилизации поврежденного пальца
После снятия фиксирующей повязки врач назначает физиопроцедуры. Они восстанавливают естественную двигательную активность пальца и предотвращают возникновение рецидива.
| Наименование процедуры | Эффективность |
| Ультравысокочастотная терапия или УФЧ | Происходит нагрев костной и мышечных тканей, за счет чего улучшается кровообращение, отмечается лёгкий обезболивающий эффект и ускорение процесса регенерации. |
| Гимнастика пальцев после иммобилизации | Достигается нормализация клеточного метаболизма и улучшение процесса кровообращения. |
| Ванночки для рук, с добавлением соли и соды | Снижается чувствительность нервных рецепторов, что ликвидирует болевые ощущения. Происходит выраженное уменьшение воспалительного процесса и размягчение связочного аппарата. |
| Аппликации из озокерита | Прогревание области поражения способствует расширению сосудов и улучшению кровообращения. Уменьшается боль, и нормализуются обменные процессы в тканях. |
| Механотерапия | Улучшение кровообращения и двигательной активности с помощью использования мелких предметов. Достигается восстановление координации движений. |
Полезное видео
В данном видео вы ознакомитесь с комплексом упражнений для разработки суставов.
Итоги
Травмы конечностей – распространённое явление. Однако чтобы снизить риск их возникновения рекомендуется соблюдать следующие правила:
- с осторожностью выполнять вращающие движения пальцев рук;
- питаться пищей, богатой кальцием и витамином D;
- еженедельно выполнять пальцевую гимнастику;
- ограничить употребление винной и табачной продукции.
Вывихи трехфаланговых пальцев и повреждение связок.
Вывих запястно-пястных суставов
Это высокоэнергетическая травма при ударе иди падении. Часто встречаются как передомовывихи, затрагивающие кости запястья, образующие поврежденный сустав иди смежные кости запястья. Вывих более двух запястно-пястных суставов одновременно - редкость и является следствием импакции (давления) большой силы.
Описаны различные механизмы:
- Прямой удар в направлении с ладони к тылу (например, руль мотоцикла)
- Осевая нагрузка (удар сжатым кулаком)
- Вращающий момент с центром на тыле запястья (например, часы)
Выраженная отечность кисти и невозможность сжать кисть в кулак из-за болевых ощущений.
Необходима строго боковая проекция при рентгенографии, так как в переднезадней и косой проекциях особенно трудно определить повреждение. Возможны проблемы интерпретации рентгенограмм полученных в строго боковых проекций - из-за наложения изображения оснований пястных костей. В этих случаях ключевым моментом является определение угла наклона смещенных пястных костей по сравнению с нормой. Рентгенография позволяет выявить сопутствующие переломы.
В случае сомнения показана КТ.
В остром периоде методом выбора является закрытая репозиция и фиксация спицами Киршнера с иммобилизацией в гипсовой повязке. Спицы удаляют примерно через пять недель.
При нераспознанных или невправленных вывихах требуется открытая репозиция и реконструкция суставной поверхности.
Для фиксации используются спицы Киршнера или низкопрофильные пластинки и винты.
Повреждение сустава может привести к развитию остеоартроза. В этом случае выполняют резекцию сустава и артродез.
При мощном толчке в раннем периоде может развиться острый компартмент-синдром (синдром повышения внутрифасциального давления), а позднее - тугоподвижность или контрактура коротких мышц кисти.
Пястно-фаланговые суставы
Полные вывихи встречаются редко из-за массивного мягко-тканого окружения, повреждения связок выявляются часто.
Ладонная пластинка стабилизирует сустав в полном разгибании. При сгибании сустава направленные вбок усилия ограничиваются коллатеральными связками, уже натянутыми при этом положении. Обычно толчок (удар) направлен в сторону локтя и приходится на четвертый и пятый пальцы, вызывая тем самым повреждение лучевых коллатеральных связок. В отношении второго и третьего пальцев ситуация противоположная, однако на втором пальце возможно повреждение лучевой коллатеральной связки. Вывих в суставе возможен в направлении ладони, к тыльной стороне или с латеральным смещением.
- Повреждение коллатеральных связок/отрывные переломы: при таких повреждениях бывает отек и болезненность в проекции пястно-фаланговых суставов с различной степенью нестабильности. Проверять целостность связок следует в положении полного сгибания.
- Простой тыльный вывих: палец разгибается приблизительно на 7°.
- Сложный тыльный вывих: оторванная ладонная пластинка и иногда сесамовидная кость второго пальца находятся в полости сустава, блокируя вправление. Кроме того, головка пястной кости может ущемляться между сухожилием сгибателя и сухожилием червеобразной мышцы. Палец разгибается только на 30° и имеется характерное западение на ладони.
- Ладонный вывих: встречается редко. Углубление по тылу, палец разогнут.
Для визуализации костного фрагмента при отрывных переломах следует получить рентгенограммы в переднезадней и боковой проекциях, а также в проекции Brewerton. Визуализация сесамовидной кости в суставе в боковой проекции свидетельствует об интерпозиции ладонной пластинки.
Простые тыльные вывихи обычно легко вправляются путем тракции, гиперэкстензии и затем сгибания в суставе. Палец фиксируют к соседним, и проводят раннюю мобилизацию.
Сложные тыльные вывихи: при невправимых вывихах необходимо попытаться ввести в сустав 1-2% раствор лидокаина, это может выдавить из сустава интерпонированные мягкие ткани. Хирургическое вправление осуществляют преимущественно тыльным доступом. При ладонном доступе существует риск повреждения пальцевых нервов. Эти вывихи обычно нестабильны. Иммобилизация в полусогнутом положении проводится только при наличии нестабильности, в остальных случаях показаны ранние движения.
Ладонные вывихи можно вправить в закрытом виде, однако они склонны к нестабильности. При нестабильности показано хирургическое восстановление разорванных коллатеральных связок для восстановления стабильности.
Переломы: необходимо фиксировать большие смещенные фрагменты. К фрагменту удобнее подойти через ладонный доступ. Отломки фиксируют с помощью винта или разгружающего связки шва, если это допустимо по размерам. В остальных случаях фрагмент удаляют и связку подшивают, используя якорную фиксацию или чрескостный шов.
Разрывы связок: при частичном разрыве (незначительное ослабление связки при сгибании, достаточное натяжение ее в крайних положениях) шинируют палец в положении среднего сгибания на три недели, затем начинают движения вместе с соседними пальцами, фиксированными к поврежденному. При нестабильных полных разрывах проводится первичное восстановление или реинсерция с использованием нерассасывающейся нити. Предпочтителен тыльный доступ к связкам.
Дети: у детей могут быть переломы через ростковую зону тип III по Salter-Harris. Их следует репонировать и фиксировать гладкими спицами Киршнера, не проводя через ростковую зону.
Проксимальный межфаланговый сустав
Повреждения очень распространены, в сочетании с переломами и без них. Игры в мяч особенно опасны в отношении возможности этих повреждений.
В большинстве случаев (90%) вывихи тыльные, в 5% случаев - ладонные и в остальных 5% - исключительно латеральные. Направление силы совпадет с осевым компонентом вектора силы, направленным либо к тылу, в ладонную сторону или вбок. Могут быть повреждены следующие структуры:
- Хотя бы одна из коллатеральных связок
- Ладонная пластинка
- Центральный пучок сухожилия разгибателя
Отечность, деформация пальца и невозможность движений в проксимальном межфаланговом суставе из-за болезненности.
Клиническая диагностика и рентгенография для выявления дополнительных компонентов повреждения, т. е. перелома или отрыва костного фрагмента.
Тыльные вывихи (часто с отрывом небольшого костного фрагмента с ладонной пластинкой) вправляются под местной анестезией, затем рекомендуют чередовать покой и активные движения в полном объеме. Коллатеральные связки интактны. Наиболее вероятный исход - фиксированная сгибательная деформация, более вероятная, чем нестабильность в разгибании, поэтому ранние движения особенно важны. При нестабильности в разгибании (переразгибание), рекомендована дорсальная блокирующая шина на 2-3 недели.
Ладонные вывихи легко вправляются. Рвется центральный пучок разгибателя, поэтому необходима иммобилизация в разгибании в течение четырех недель (шина или спица Киршнера), дистальный межфаланговый сустав и пястно-фаланговый сустав оставляют свободными.
Ротационные ладонные вывихи: один мыщелок защемляется между центральным и боковым пучками разгибательного аппарата - трудно вправить из-за интерпозиции мягких тканей. Необходимо попытаться согнуть пястно-фаланговый и проксимальный межфаланговый суставы для удлинения бокового пучка. Если после вправления сустав стабилен, осуществляют фиксацию проксимального межфалангового сустава в разгибании в течение четырех недель. При невозможности закрытого вправления проводят открытое вправление тыльным доступом и восстанавливают центральный пучок разгибателя. Иммобилизация в шине или спицей Киршнера в положении разгибания на четыре недели.
Восстановление связок: восстанавливать ладонную пластику не требуется. При незначительной нестабильности коллатеральной связки заживление происходит самостоятельно в шине, препятствующей нагрузке на связку, движения начинают через три недели. Однако, при полной нестабильности необходимо первичное восстановление связки. При поздней диагностике показано либо восстановление, либо реконструкция связки с использованием сухожильного трансплантата.
Позднее выявление тыльных вывихов имеет плохой прогноз. Ладонным доступом выполняют реинсерцию ладонной пластинки к основанию проксимальной фаланги с использованием якорной фиксации, при отрывном переломе костный фрагмент удаляют и выполняют артропластику ладонной пластинкой.
Молоткообразная деформация пальцев
Повреждение возникает вследствие резкого сгибания (например, удар мячом по пальцу). Может возникнуть при незначительном усилии (например, при подтыкании простыни под матрац на кровати). Ногтевая фаланга повисает и не может активно выпрямиться. Различают три типа молоткообразной деформации пальца:
- Отрыв сухожилия
- Сухожилие отрывается с небольшим костным фрагментом
- Большой тыльный костный фрагмент, иногда с подвывихом в суставе
На рентгенограмме согнутая ногтевая фаланга. Возможен отрыв (не) большого костного фрагмента при наличии/отсутствии несоответствия суставных поверхностей.
Разрыв сухожилия: шинирование дистального межфалангового сустава в разгибании на 8 недель постоянно и еще на 4 недели на ночь. В 80-90% случаев хорошие результаты. Такой способ лечения эффективен даже при позднем обращении до 3-4 недель.
Костные фрагменты: необходимо шинирование на 6 недель. Хирургическая фиксация не всегда удачна: плохое заживление ран, тугоподвижность, потеря фиксации. Поэтому лучше избегать открытой фиксации, за исключением случаев больших фрагментов с подвывихом в суставе.
Отрыв сухожилия глубокого сгибателя от дистальной фаланги. Повреждение возникает при форсированном пассивном разгибании дистального межфалангового сустава в момент натяжения (сокращения) глубокого сгибателя (например, палец игрока зацепляется за спортивную форму (Jersey) другого игрока). Обычно страдает четвертый палец недоминантной кисти.
Классификация отрывных повреждений сухожилия глубокого сгибателя по Leddy и Packer
- I: Сухожилие на ладони
- II: Сухожилие на уровне проксимального межфалангового сустава (удерживается брыжейкой)
- III: Сухожилие на уровне кольцевидной связки А4 (удерживается костным фрагментом)
- IIIa: Перелом дистальной фаланги и отрыв
Дистальный межфаланговый сустав находится в положении гиперэкстензии. Активное сгибание отсутствует. На ладони может наблюдаться болезненная припухлость. При рентгенографии в боковой проекции виден костный фрагмент. В сомнительных случаях показаны УЗИ и МРТ.
Лучшие результаты при восстановлении в течение первых нескольких дней. Выполняется реинсерция сухожилия к дистальной фаланге (якорная фиксация или трансоссальный шов). Костный фрагмент фиксируется минивинтами и пластиной.
Позднее обращение: большой костный фрагмент фиксируют с хорошими результатами даже по прошествии нескольких недель. При ретракции мышцы примерно через 10 дней быстрое восстановление невозможно, развивается сгибательная контрактура. Возможна двухэтапная тендопластика, но это сложно и сопряжено с риском утраты некоторой амплитуды сгибания в проксимальном межфаланговом суставе. Альтернатива - артродез сустава.
Читайте также:


