Повреждение коллатеральных связок пястно-фалангового сустава
Лыжник падает и получает разрыв связок большого пальца, тогда как егерь регулярно сворачивает шеи кроликами таким образом, что большой палец испытывает чрезмерную боковую нагрузку. Такое повторяющееся микротравмирование вызывает растяжение связок большого пальца.
Как вы понимаете, образы лыжника и егеря выбраны для образного представления модели пациента и подчеркивания принципиальной разницы между этими состояниями. С подобными проблема могут столкнуться люди, которые любят животных и ни разу не стояли на лыжах.
Острая травма большого пальца

Палец лыжника, механизм получения травмы.
При чрезмерном отведении (во время падения) повреждается связка, стабилизирующая большой палец.

Отведение большого пальца.
При диагностике острой травмы возникают два очень важных вопроса: есть ли перелом кости (иногда связка отрывается с кусочком кости) и полный ли разрыв связки или частичный. Если на первый вопрос легко ответить после выполнения рентгенограмм, то второй ставит гораздо более сложную задачу, так как ни УЗИ, ни МРТ не смогут дать точный ответ.
Эти вопросы имеют принципиальное значение, потому что влияют на тактику лечения.
Перелом может потребовать оперативного лечения, если отломок сместился. Дело в том, что при смещении костного отломка более 2 мм, его необходимо фиксировать на его правильном месте с помощью винта (т.е. делать операцию). Тогда как перелом без смещения имеет отличные шансы на сращение.
Разрыв связок может быть полным и частичным. При полном разрыве очень велик шанс развития хронической нестабильности большого пальца.
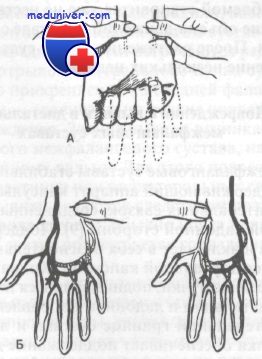
В 1962 году Stener описал анатомические особенности полного разрыва локтевой связки первого пястно-запястного сустава.
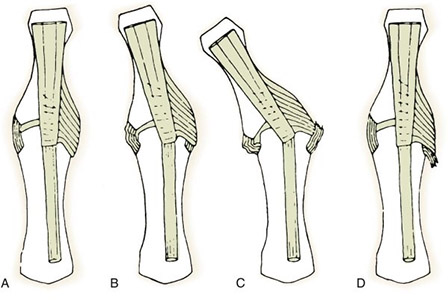
Анатомия локтевой коллатеральной связки первого пястно-запястного сустава.
На рисунке А показаны нормальные взаимоотношения связки, покрытой капюшоном апоневроза приводящих мышц.
На рисунке В — небольшое положение лучевого отведения, при котором апоневроз немного соскальзывает и приоткрывает связку.
На рисунке С — сильное отведение в сторону лучевой кости, сопровождающееся полным разрывом связки. При этом связка вылезает из-под апоневроза.
Рисунок D иллюстрирует бесполезность иммобилизации и консервативного лечения в случае так называемого повреждения Cтенера. Мы видим, что кончик оторванной связки отделен от места прикрепления апоневрозом и не имеет возможности с ним срастись.
При осмотре врач определяет тактику лечения — оперировать или нет. Признаками полного разрыва будут являться отклонение более 15 град в лучевую сторону по сравнению со здоровой рукой и отсутствие так называемой конечной болевой точки. Дело в том, что при неполном разрыве связки палец будет отклоняться безболезненно до определенного угла, пока не настанет критичное растяжение оставшихся волокон, именно там и находится эта точка боли. При полном же разрыве палец будет вывихиваться почти безболезненно.
Данную операцию можно выполнить под местной анестезией без наложения жгута в комфортных амбулаторных условиях без нахождения в больнице.
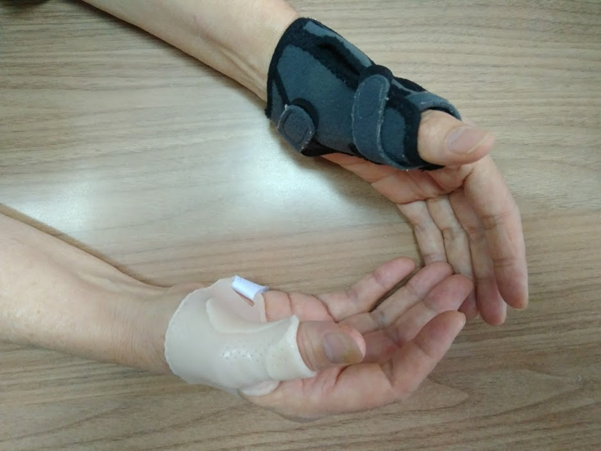
Через 6 недель после операции начинается реабилитация. Основная задача восстановительного лечения – вернуть подвижность пястнофаланговому суставу. Но даже ограничение движений, которое возможно после операции, функционально лучше, чем нестабильность.
Хроническое микротравмирование.
Из методов консервативного лечения наибольшую эффективность будет иметь вот такой индивидуальный ортез. Он препятствует переразгибанию, дает боковую стабильность и не мешает сгибанию.
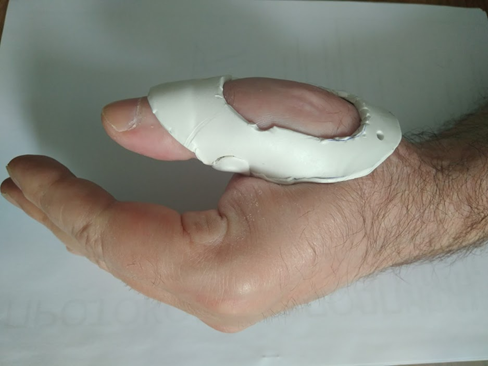
Если же носить постоянно фиксатор не хочется или это не удобно, на помощь приходит реконструктивная хирургия.
В случае хронического повреждения, будь то застарелая травма или повторяющиеся микроразрывы, хиругическая техника будет сложнее в сравнении с острым повреждением. Поскольку рефиксация родной связки невозможна (она перерастянута или превратилась в рубец по прошествию времени), требуется пластический материал для восстановления ее функции. Обычно используется сухожилье длинной ладонной мышцы, которое устанавливается в просверленные в кости каналы.
Реабилитация после пластики связки как правило дольше, а вероятность ограничения движений несколько выше.
В случае очень длительного течения заболевания и появления артрозных изменений в суставе вследствие нестабильности возможно выполенение артродеза пястно фалангового сустава. При этой операции хирург добивается сращения основной фаланги и 1 пястной кости. Движений после ожидать не приходится, зато уходит боль и нестабильность, возвращается сильный хват.
В любом случае, перед принятием решения о выборе лечения, необходимо все подробно обсудить со специалистом в хирургии кисти.
Ориентировочная стоимость хирургического лечения данной патологии 35000 рублей
Кровоснабжение кисти обеспечивают лучевая и локтевая артерии, которые, соединяясь внутри кисти, образуют поверхностную и глубокую ладонные дуги. Целостность этих сосудов лучше всего проверить с помощью пробы Аллена. Для ее выполнения, предварительно попросив больного сжать кулак, пережимают лучевую и локтевую артерии.
Для того чтобы обескровить кисть, больной несколько раз сжимает и разжимает кулак и, наконец, раскрывает ладонь. После этого освобождают только лучевую артерию; если кровь оттекает ко всем пальцам, значит, лучевая артерия цела и в ее системе существует хороший коллатеральный кровоток. Таким же образом проверяют локтевую артерию.
Если повреждены оба сосуда, тогда по крайней мере необходимо восстановить хотя бы один из них, обычно локтевую артерию.
Проба Аллена. Используют для уточнения проходимости лучевой и локтевой артерий, питающих кисть. А. Больного просят несколько раз сжать кулак, одновременно врач сдавливает лучевую и локтевую артерии, как показано на рисунке. Затем больной разжимает кисть, а врач убирает палец с одной из артерий. У больного с ненарушенной проходимостью сосуда при прекращении надавливания на артерию будет отмечаться мгновенное покраснение кожи. Б. Ту же манипуляцию повторяют на сосуде с противоположной стороны
Повреждения связок кисти встречаются довольно часто, и нередко их не диагностируют. Следствием этих повреждений являются ригидность и болезненная припухлость сустава, имеющие хронический характер. Врач должен выявить повреждения связочного аппарата при наличии в анамнезе значительной травмы.
При обследовании заметен гемартроз или локализованная болезненность на одной или обеих сторонах межфалангового сустава. Важный элемент оценки — проверка стабильности путем проведения проб на боковое раскачивание и активные движения в межфаланговых и пястно-фаланговых суставах кисти.
Стабильность суставов, болезненных при проведении пробы на боковое раскачивание, указывает на частичный разрыв или растяжение коллатеральных связок, поддерживающих сустав. Функциональную стабильность оценивают активными движениями. Если больной не в состоянии выполнять движения из-за болезненности или проба на раскачивание ограничена из-за боли, показана проводниковая анестезия пальца или блокада в области запястья.
При проведении пробы на раскачивание сустав следует держать в разогнутом состоянии и всегда сравнивать его с неповрежденным пальцем. При оценке сложных случаев полезны дополнительные рентгенограммы под нагрузкой.
Коллатеральные связки препятствуют боковому смещению в этих суставах. Если вышеописанная проба на раскачивание показывает частичный разрыв, лечение заключается в отдыхе с полной иммобилизацией на срок 10—14 дней. Суставы с явной нестабильностью при нагрузке следует иммобилизовать на 21 день.
Кисть иммобилизуют при межфаланговых суставах, согнутых под углом 30°, и пястно-фаланговых суставах — под углом 45—50°. При повреждении пястно-фалангового сустава большого пальца его следует иммобилизовать под углом сгибания 30°. Поврежденный палец можно иммобилизовать гипсовой повязкой с небольшой подкладкой или стандартными металлическими лонгетами.
После иммобилизации поврежденного пальца показаны активные движения для остальных суставов кисти. Утолщение капсулы, отмечаемое при пальпации, и хроническая отечность поврежденного сустава в конце периода иммобилизации указывают на то, что повреждение было значительнее, чем предполагалось вначале, и требуется большая степень защиты сустава. Ее можно обеспечить, иммобилизовав палец вместе с соседним здоровым на срок до 5—7 дней.
В этом периоде проблемой становится уже не нестабильность, а ригидность и уменьшение объема движений в суставе с последующим появлением в нем боли. После растяжения связок сустава отечность может сохраняться в течение нескольких недель.
При остром частичном разрыве показано динамическое шинирование сроком на 2—5 нед. Большие разрывы требуют иммобилизации сроком на 3—5 нед с суставом, согнутым под углом 35°, после чего назначают осторожные активные движения с наложением мягкой защитной шины еще на 3 нед. Острые полные разрывы с нестабильностью при проведении пробы на раскачивание должны быть шинированы на 6 нед, хотя некоторые авторы при нестабильных повреждениях предпочитают хирургическое восстановление связок.
Показана консультация специалистов ортопедической службы. Повреждения ладонной пластинки лечат иммобилизацией проксимального межфалангового сустава при сгибании под углом 30° сроком на 3—5 нед. Альтернативный метод лечения — иммобилизация сустава на 3 нед с последующими активными сгибательными упражнениями в разгибательной лонгете, установленной под углом сгибания 15° еще на 2 нед.
В чём разница между такими названиями?
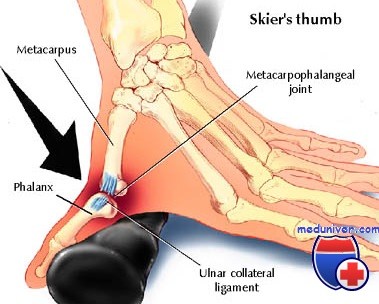
Типичной для спортсменов-горнолыжников является травма, связанная с разрывом коллатеральной связки пястно-фалангового сустава. Иногда такие травмирования возникают у спортсменов, занимающихся контактным вариантом спорта, например, боксом, а также такими видами, в которых спортсмен может падать и опираться при этом на кисти рук. Травма, характерная для лыжников, была впервые описана еще в 1939 году. Она является второй из наиболее часто встречаемых травм у спортсменов, осуществляющих скоростной спуск на лыжах (около 10% случаев), и среди травм верхних конечностей (37% случаев).

Связка повреждается в момент падения спортсмена на снег. В этот момент большой палец максимально выпрямлен и отведен, поскольку рука удерживает лыжную палку. Чтобы избежать серьезных последствий падения, лыжник инстинктивно вытягивает руки вперед, но палка при этом остается в руке. Таким образом уязвимость большого пальца значительно увеличивается.
Иногда травма большого пальца случается и в других видах спорта. Чаще всего страдают хоккеисты, если в момент столкновения с каким-либо твердым предметом клюшки большой палец был сильно отведен в сторону. Подобная ситуация бывает и в футболе и других вариантах спорта, где нужно ловить мяч.
Такой сустав является уникальным как по функциональной биомеханике, так и анатомическому строению. Его стабильность необходима, чтобы создать рычаг и осуществить мощный захват. Его подвижность бывает разной у различных людей: некоторые неспособны разгибать его более обыкновенного, другим это удается в полной мере. Угол сгибания находится в пределах от пяти и до ста пятнадцати градусов, радиальное отклонение в некоторых случаях достигает 30 градусов в распрямленном положении и до 15 градусов – при полном сжатии.
Существует несколько степеней повреждения коллатеральной связки:
- Первая степень, которая встречается у горнолыжников в почти 35% случаев. Эта степень характеризуется незначительным разрывом связки, потеря целостности при этом отсутствует.
- Вторая степень определяется небольшим разрывом волокон и их удлинением, но без потери целостности. Встречается в 47% случаев.
- Третья степень, для которой характерен полный разрыв связки. Он образуется у дистального конца в непосредственной близости места, в котором она входит в проксимальную фалангу. Повреждение третьей степени встречается в 18,2% случаев.
Довольно частым явлением, сопутствующим разрыву связки, является перелом – 23,3% случаев.
Своевременное и правильное лечение пострадавшего возможно только после тщательного обследования. Если отнестись к проблеме с пренебрежением, может возникнуть осложнение в виде хронического нарушения функциональности пальца.

Чаще всего пациент испытывает боль примерно в районе локтя пястно-фалангового сустава с возникновением отечности. При возникновении подозрения у врача о разрыве связки будет назначен рентген с целью обнаружения отрывного перелома, если такой там действительно есть. Если был обнаружен перелом открытого типа, необходимо хирургическое вмешательство, закрытого – потребуется иммобилизация. Если повреждений кости обнаружено не было, проводится клиническое обследование, оценивается стабильность сустава. Для проверки производят нагрузку в радиальном направлении в распрямленном и согнутом состоянии. Для определения расхождений используют результаты теста другой конечности. Утрата цельности дополнительной коллатеральной связки с пластинкой ладони может быть выявлена при отсутствии стабильности в выпрямленном состоянии. Разрыв непосредственно коллатеральной связки проявляется в нарушении стабильности при сгибании.
В некоторых случаях симптомы могут совпадать с еще одной травмой – повреждением Стенера. Чтобы определить истинную причину, проводят рентгенограмму сустава.
Травмированный должен сразу приложить к суставу лед, положение большого пальца должно быть в поднятом состоянии. При травме первой степени накладывают шину на кисть либо предплечье. Если имеет место вторая степень повреждения – спортсмену придется носить гипс на протяжении 3-4 недель. При травме 3 степени гипсовую повязку укладывают на срок от четырёх до шести недель. Если нестабильность сустава имеет выраженный характер, потребуется хирургическое вмешательство. Операцию выполняют в первые же недели после получения травмы, а ее суть состоит в помещении проволочного шва на место разрыва, который впоследствии будет извлечен.
Если была установлена повязка из стекловолокна, она должна обладать значительной жесткостью, чтобы спортсмен мог возвратиться к тренировкам. Шина не способна обеспечить достаточную подвижность и защиту. Ее надлежит закреплять с использованием эластичного материала и использовать после снимания гипсовой повязки с целью защиты участка с травмой при нагрузках. Защитные средства, которые используют после исцеления травм 2 и 3 степени, следует носить на протяжении 2-3 месяцев.
При условии окончательного заживления спортсмен может возвращаться к тренировкам по истечению четырёх-шести недель, но перед этим потребуется прохождение курса восстановительной физкультуры. Окончательное здоровье может диагностировать только врач.
Если пострадавший отказался от лечения травмы коллатеральной связки, возможно проявление периодической либо непрерывной нестабильности сустава, ослабление силы захвата. В некоторых случаях травма приводит к артрозу сустава. Даже при лечении серьезнейших проблем хирургия позволяет получать достойные результаты.
Зачастую причиной повреждения сустава является лыжная палка. Этот вывод полагается на наблюдения и субъективные данные, которые несомненно свидетельствуют о том, что среди спортсменов, державших лыжные палки без закрепления специальными ремешками на ладони, травмы были выявлены лишь в 5% случаев. Полагаясь на эту информацию, можно с уверенностью утверждать: не следует закреплять лыжные палки ремешками, чтобы избежать травмы сустава. Сами ремешки рекомендуется либо убрать вовсе, либо размещать на внешней стороне лыжной палки. Некоторые производители выпускают палки без ремешков. Во время падения лыжникам следует избавляться от палок.
Для защиты большого пальца в перчатку может добавляться особенное приспособление, не препятствовавшее обычному движению большого пальца и снимающее напряжение на локоть. Были проведены предварительные обследования, которые показали, что при спуске на лыжах с заранее установленным защитным механизмом в перчатке число травм существенно сократилось.

Суставы большого пальца укреплены четырьмя коллатеральными связками: двумя локтевыми коллатеральными связками и двумя коллатеральными лучевыми связками.
ПАССИВНЫЙ ВАЛЬГУС ПЯСТНО-ФАЛАНГОВОГО СУСТАВА
Локтевая коллатеральная связка пястно-фалангового сустава расположена прямо у края перепонки между большим и указательным пальцем. Эта связка ограничивает сгибание большого пальца в сторону, удерживая его медиальную сторону. Основной метод диагностики травм этой связки – пассивный вальгус (отклонение кнаружи от срединной линии) пястно-фалангового сустава. Расположите большой палец на латеральной части пястно-фалангового сустава, а указательный – на медиальной части межфалангового сустава. Затем надавите большим пальцем медиально, а указательным – латерально. Если клиент ощущает боль в медиальной части сустава, это свидетельствует о травме локтевой коллатеральной связки пястно-фалангового сустава.
ПАССИВНЫЙ ВАРУС ПЯСТНО-ФАЛАНГОВОГО СУСТАВА
Лучевая коллатеральная связка расположена на латеральной стороне пястно-фалангового 
сустава, напротив локтевой коллатеральной связки. Для диагностики повреждений этой структуры необходимо расположить указательный палец на латеральной стороне межфалангового сустава, а большие пальцы – на медиальную часть пястно-фалангового сустава у перепонки между большим и указательным пальцем. Затем совершите пассивное варусное движение, надавив большими пальцами латерально, а указательным – медиально. Если во время выполнения этого теста клиент почувствовал боль в латеральной части пястно-фалангового сустава, это свидетельствует о наличии травмы лучевой коллатеральной связки.
ПАССИВНЫЙ ВАЛЬГУС МЕЖФАЛАНГОВОГО СУСТАВА
Для проведения этого теста на предмет травмы локтевой коллатеральной связки межфалангового сустава расположите указательный палец на латеральную часть межфалангового сустава, а подушечку большого пальца – на медиальную часть кончика большого пальца. Затем надавите латерально большим пальцем и медиально указательным. Возникновение болевых ощущений у клиента свидетельствует о травме лучевой коллатеральной связки межфалангового сустава.
ПАССИВНЫЙ ВАРУС МЕЖФАЛАНГОВОГО СУСТАВА
Для проведения последнего теста расположите боковую сторону большого пальца на медиальной части межфалангового сустава, а подушечку указательного поместите на латеральную часть кончика большого пальца клиента. Затем надавите латерально большим пальцем и медиально указательным. Болевые ощущения при выполнении этого теста указывают на повреждение лучевой коллатеральной связки межфалангового сустава.
При травмах связок большого пальца следует ограничить его использование в ходе повседневной деятельности (в некоторых случаях накладывается повязка и/или прописываются противовоспалительные препараты).
По мере уменьшения болевых ощущений можно приступать к разрабатыванию большого пальца. Чтобы улучшить кровообращение и ускорить восстановление, можно делать самомассаж костяшек большого пальца и прилегающих к ним мышц.
Полноценно использовать большой палец следует только тогда, когда болевые ощущения вовсе сойдут на нет. В противном случае проблема может принять хронический характер.
При растяжении локтевой коллатеральной связки следует обращать внимание на подвижность сустава. При гиперподвижности сустава следует обязательно наложить повязку для иммобилизации большого пальца – в таком случае связка восстановится, и мы избежим в дальнейшем хронической гиперподвижности сустава.
При разрыве связки может потребоваться хирургическое вмешательство. Если связка не восстановится, это грозит хронической гиперподвижностью пястно-фалангового и/или межфалангового суставов. Гиперподвижность может достигать такой степени, что у человека возникают трудности с удержанием в руке ручки при письме.
Кисть — уникальный орган, отличающий человека от животных, самая сложная и функциональная часть скелета. Травма пястно‐фалангового сустава — причина неспособности выполнять движения, профессиональной непригодности, тяжёлой инвалидности. Реконструкция суставных поверхностей повреждённых сочленений, восстановление утраченных функций кисти, требуют совершенной диагностики и эффективного лечения.
Строение и функции
Кисть состоит из запястья, пястья и костей пальцев. Пять пястных костей на дистальных концах имеют головки, которые формируют пястно‐фаланговые суставы. Сочленения укреплены связками — коллатеральными, от боковой стороны пястных костей до основания фаланг, поперечными — между смежными головками.

Кисть осуществляет сложные двигательные акты. Функция пястно‐фаланговых суставов — обеспечить удержание пальцами предметов и выполнение мелких, точных движений. Повреждение 3 и 4 пястно‐фалангового сустава существенно нарушает или полностью исключает функции кисти.
Виды травм 3 и 4 пястно‐фаланговых суставов
В клинической практике чаще встречаются травмы первого пястно‐фалангового сочленения. Это обусловлено анатомическими особенностями большого пальца, его подвижностью. Травма 3 и 4 пястно‐фалангового сустава бывает реже. Возникает во время драки, дорожно‐транспортных происшествий, занятий спортом — у боксеров, тяжелоатлетов, волейболистов.
Механизм травмирующего воздействия — удар кулаком о твёрдый предмет, падение с упором на пальцы, сдавливание кисти. Открытые повреждения возникают при работе с режущими инструментами — бензопилой, станками, обрабатывающими дерево или металл.
Различают следующие виды травм 3 и 4 пястно‐фаланговых суставов:
- разрывы связок;
- вывихи сочленений;
- внутрисуставные переломы головки плюсневых костей и проксимального отдела основных фаланг пальцев.
Разрывы связок и вывихи

Вывих пястно‐фалангового сустава
Повреждения мягких тканей сочленений бывают разной степени тяжести. Травмирование связок сопровождается гематомой в окружающих сустав тканях, кровоизлиянием в полость сочленения. Разрыв поперечной связки происходит при резком смещении пальца в сторону. Коллатеральные связки повреждаются при осевом усилии, в сочетании с вращением.
Вывихи в 3 и 4 пястно‐фаланговых суставах возникают при изолированном ударе по одному пальцу, вызывающему его переразгибание, отклонение в тыльную сторону. Суставные поверхности разобщаются, головка пястной кости сдвигается в сторону ладони, основная фаланга пальца — к тыльной стороне кисти. Капсула сочленения разрывается и ущемляется между смещенными костями.
Переломы

Перелом головки пястной кости.
Повреждение головки пястной кости — причина внутрисуставного перелома. Функция сочленения нарушается, если линия перелома проходит дистальнее места крепления коллатеральных связок. Механизм травмы — прямой удар по кисти, расположенной на твёрдой поверхности. Такой характер травмы приводит к многооскольчатому перелому с последующей сложной хирургической реконструкцией суставной поверхности пястно‐фалангового сочленения.
Диагностика
Травма 3 и 4 пястно‐фалангового сустава клинически проявляется:
- болью, усиливающейся при движении;
- отёком мягких тканей;
- кровоизлиянием, гематомой в зоне повреждения;
- деформацией сочленения.
При разрыве поперечной пястно‐фаланговой связки пальпация выявляет повышенную боковую смещаемость основной фаланги пальца. При повреждении коллатеральной — ротацию травмированного пальца вокруг оси. Симптом выявляется при сжатой в кулак кисти.


При вывихе 3 и 4 пястно‐фалангового сустава палец укорочен, основная фаланга расположена под углом к тыльной поверхности кисти. При попытке придать ей нормальное положение, ощущается упругое сопротивление — симптом пружинящей фиксации. На ладонной поверхности кисти определяется бугорок — смещенная головка пястной кости. Палец полностью неподвижен, средняя и концевая фаланги в полусогнутом положении.

Отсутствие головки пястной кости.
При травмах 3 и 4 пястно‐фаланговых суставов проводят рентгенологическое исследование.
Рентгенографию выполняют минимум в 2 проекциях — прямой и боковой. Разрыв связок рентгенологически проявляется расширением суставной щели на стороне повреждения. При вывихах определяют характер и степень смещения суставных концов костей.
Необходимую для лечения информацию получают при рентгенографии переломов 3 и 4 пястно‐фаланговых сочленений.
Лечение
Терапия поврежденных сочленений предусматривает решение следующих задач:
- иммобилизация травмированного сустава;
- сопоставление костей при вывихах;
- репозиция отломков, реконструкция суставных поверхностей при переломах;
- реабилитация, восстановление функций сочленений и кисти.
При травме 3 пястно‐фалангового сустава лечение определяется видом и тяжестью повреждения. При разрыве связок накладывают гипсовую лонгету от середины предплечья до концевой фаланги пальца. Срок иммобилизации – 3 недели. Этого достаточно для восстановления связочного аппарата сочленения.
Иммобилизация сустава при вывихах возможна только после сопоставления смещенных костей.
Под местной анестезией ассистент тянет больного за палец, хирург одной рукой с тыла кисти сдвигает основную фалангу к периферии, другой — надавливает на головку пястной кости со стороны ладони, сопоставляя вывихнутые кости. Наложение фиксирующей гипсовой лонгеты на 4 недели завершает лечение.
Для достижения хороших функциональных результатов при внутрисуставных переломах 3 пястно‐фалангового сочленения, костные фрагменты необходимо точно сопоставить, полностью реконструировать суставные поверхности. При одном или двух крупных отломках их возможно совместить с помощью специальных инструментов и зафиксировать спицами через кожу. Операция выполняется с обезболиванием, под рентгеноскопическим контролем.

Остеосинтез спицами перелома головки пястной кости.
При многооскольчатом переломе выполняют открытую репозицию отломков. Через разрез кожи на тыльной поверхности сустава хирург сопоставляет костные фрагменты, фиксирует их спицами, винтами или пластинами. Иммобилизацию выполняют фиксирующей повязкой из гипса, которую снимают через 4 – 6 недель.
Кисть — главный рабочий орган. От неё зависит всё, что делает человек — от ударов молота кузнеца до исполнительского мастерства пианиста. Травма пястно‐ фаланговых сочленений, отсутствие своевременной диагностики и лечения у квалифицированных специалистов, приводят к потере трудоспособности, тяжёлой инвалидности.
Полезное видео
В этом видео врач травматолог дает советы по диагностике и лечению переломов пястных костей.
Коллатеральные связки могут повредиться вследствие первичной травмы или, что случается наиболее часто, из-за лечения. Внешнюю гипсовую иммобилизацию пястно-фаланговых суставов необходимо поддерживать в согнутом положении под углом от 60 ○ до 90 ○ , чтобы поддерживать коллатеральные связки в удлинённом положении. Если это сгибание не поддерживается, коллатеральные связки за период иммобилизации укорачиваются, в результате чего пациент испытывает трудности при сгибании пястно-фаланговых суставов после снятия фиксатора. С другой стороны, межфаланговые суставы необходимо держать в относительно растянутом положении, чтобы коллатеральные связки поддерживать в удлинённом положении. Это предотвращает укорачивание коллатеральных связок в период иммобилизации, а также устраняет трудности при разгибании межфаланговых суставов после снятия фиксатора.
Повреждение мягких тканей
Много переломов с повреждением пястных костей обусловлены раздавленными ранами или открытыми травмами, что может привести к повреждению мягких тканей и образованию эдемы. Во внутренней мускулатуре рук и в плоском сухожилии могут появиться рубцы из-за прямой травмы или в результате лечения (например, спицы могут проткнуть эти структуры во время их помещения). Такое рубцевание может привести к остаточной скованности суставов.
Открытые переломы
Любую рваную рану, связанную с переломом головки или шейки пястной кости, следует рассматривать как открытый перелом,
особенно при подозрении на повреждение от укуса. Такие повреждения необходимо лечить с помощью интенсивного промывания, санации и внутривенных антибиотиков, так как есть высокий риск заражения.
Весовая нагрузка
На повреждённую руку не должно быть весовой нагрузки. Пациент должен избегать поддерживать вес тела с помощью ходунков или трости в общем или во время отталкивания со стула. Если пораженную конечность нужно использовать для весовой нагрузки во время передвижения, можно воспользоваться ходунками на платформе, чтобы весовая нагрузка не приходилась на повреждённую конечность.
Ходьба
Негативно влияют маховые движения руками, проделанные вместе со здоровой конечностью, особенно если перевязь для сломанной руки используется для поднятия повреждённой конечности во время начальной фазы лечения.
ЛЕЧЕНИЕ
Лечение: от раннего до экстренного (со дня получения травмы до одной недели)
| СРАЩЕНИЕ ПЕРЕЛОМА |
| Стабильность в области перелома: отсутствует. |
| Этап сращения перелома: воспалительная фаза. Гематома распространяется воспалительными клетками. Санация перелома. |
| Рентген: костной мозоли не обнаружено. |
Ортопедические и реабилитационные рекомендации
Медицинский осмотр
Обратите особое внимание на жалобы на боль, парестезию и дискомфорт внутри гипсовой повязки. Это может свидетельствовать о синдроме длительного сдавливания. Проверьте отёк (застойный отёк вместе с изменением цвета кожи и колбасовидными пальцами являются общими признаками такого синдрома). Если отёк заметный, поднимите повреждённую конечность и сделайте пациенту ретроградный массаж (массируя отёк от кончиков пальцев к ладони). Проверьте наличие ротационной деформации пальцев. Такая деформация не является приемлемой, и в случае её присутствия необходимо провести повторное придание правильного положения и размещения фиксатора.
Стр. 232
Осложнения
Необходимо предупредить пациента о возможности остаточного уменьшения силы сжатия и тыльной выпуклости вдоль тела пястной кости с уменьшенной выпуклостью пястно-фаланговых суставов. Пациента также необходимо проинформировать о возможных дегенеративных изменениях, если при травме была повреждена суставная поверхность. Кроме того, пациент должен знать о возможности наличия длительного отёка и развития рефлекторной симпатической дистрофии.
Рентгенография
Проверьте рентгенограммы на сохранение правильной коррекции (см. Приложение допустимых значений).
Весовая нагрузка
Пациенту не следует переносить весовую нагрузку на повреждённой конечности. При необходимости можно использовать ходунки на платформе.
Диапазон движений
При наличии жёсткой фиксации допускается диапазон активных движений для поражённого пальца после того, как затянутся раны. Диапазон активно-вспомогательных или пассивных движений не допускается. При отсутствии жёсткой фиксации на данном этапе не допускается никакого диапазона движений на повреждённый палец. Необходимо стимулировать диапазон активных движений для свободных пальцев, чтобы предотвратить скованность суставов и отёк. Также рекомендуется диапазон активных движений для ипсилатерального локтевого сустава и плеча для предотвращения скованности суставов, особенно, если на повреждённую конечность наложена гипсовая повязка.
Мышечная сила
После того, как уменьшится отёк и утихнет боль, пациент может выполнять изометрические упражнения на отведение, приведение, сгибание и разгибание свободных пальцев для поддержания внутренней мышечной силы.
Функциональная активность
Пациент может использовать неповреждённую конечность для ухода за собой, личной гигиены, приёма пищи, расчёсывания и одевания. Пациенту рекомендуется надевать одежду сначала на повреждённую конечность, а снимать сначала с неповреждённой конечности. Пациентам с травмой нижней конечности, которые используют костыли, трость или ходунки, необходимо использовать ходунки на платформе, поскольку весовая нагрузка на повреждённую конечность не допускается.
Ходьба
При наложении на повреждённую конечность повязки или гипса уменьшаются маховые движения руками.
Читайте также:


