После укола в вену болят мышцы

Внутривенные инъекции являются неотъемлемой частью выполнения диагностических процедур и лечения многих заболеваний. Многие пациенты хорошо переносят данную процедуру. Но есть такие, у которых в силу индивидуальных особенностей или других факторов, возникают осложнения в виде болевого синдрома в руке. Что делать в ситуации, если после укола в вену болит рука, необходимо знать заранее, чтобы избежать серьезных осложнений.
Причины боли после укола в вену
Причин из-за чего после укола болит рука, может быть несколько. Чаще всего нежелательные последствия случаются в результате вливания некачественных лекарственных препаратов, нарушений норм асептики и ошибок в ходе манипуляции.
Если у пациента заболела рука после инъекции в кровоток, то это может говорить о нарушении медицинской сестрой техники процедуры, а именно:
- использование тупой, неподходящей по своему назначению иглы;
- проставление инъекции в неподходящее место;
- многократное введение укола в одно и тоже место;
- поломка иглы в процессе венопункции;
- игнорирование правил обработки области укола.
Как, правило, внутривенные процедуры делают в медучреждениях медицинские работники. Чтобы избежать неприятных последствий процедуры, медицинская сестра должна строго придерживаться основных требований при проставлении укола:
- следить внимательно за подготовкой лекарственного средства. Больной должен получать тот препарат, который назначает врач;
- выполнять асептические и антисептические нормы;
- надевать стерильные перчатки перед манипуляцией, извлекать воздушные пузырьки из шприца (для этого нужно, предварительно собрав их в один крупный, легким стуканьем пальца по инструменту, вытеснить);
- соблюдать технику проведения манипуляции.
Симптомы болезни после укола
Если после внутривенной процедуры может болеть рука, это указывает на следующие возможные патологические состояния:
- внезапное повышение температурной отметки тела, лихорадочное состояние относится к фебрильным реакциям организма. Это случается при вливании в вену растворов плохого качества;
- резкие боли в сердце, удушье, приступ кашля, цианоз верхней половины тела могут свидетельствовать о масляной или воздушной эмболии. Развивается при случайном внедрении в кровоток масляных составов, рассчитанных для внутримышечного или подкожного вливания, или воздуха из шприца;
- головокружение, коллапс, сбои ритма сердца – могут быть следствием быстрого вливания лекарства;
- если распухла рука, опухает место пункции, наблюдается болезненный отек. Это может произойти вследствие вливания раствора не в кровеносный сосуд, а в окружающие ткани. Случается, по причине того, что плохо зафиксированная игла сдвинулась в ходе манипуляции;
- когда болит вена после укола, имеется уплотнение в районе прокола, то это может свидетельствовать о возможном воспалении мягких тканей в зоне укола – инфильтрат, абсцесс, некроз кожи;

- боль пульсирующего характера после инъекции, высокая температура, сильная отечность (рука как будто вздулась, а спустя 2 суток после укола еще больше надувается), покраснение, а затем и посинение, выпячиваются и вздуваются вены – перечисленные признаки являются симптомами постинъекционного флебита;
- гематомы на области укола возникают у пациентов, имеющих ломкие сосуды или проблемы со сбоями в системе гемостаза;
- зуд, краснота, сыпь после инъекции могут говорить об аллергической реакции на введенный препарат. Такие симптомы, как учащенное дыхание, рвотные позывы, зуд кожных покровов, снижение артериального давления, потеря сознания, цианоз говорят о развитии анафилаксии, очень опасной формы реакции.
Диагностика
В основном специалист без особых проблем выявляет причину осложнения, если это инфекция или последствия неправильного проведения венопункции. Но в ряде ситуаций для точного диагностирования необходимо комплексное обследование пациента:
- твердый сгусток на участке пункции может быть гематомой. Но это может быть и тромб в сосуде, который опасен тем, что в случае отрыва способен перекрыть важную артерию;
- образование в локтевом углублении необходимо дифференцировать между гематомой и воспаленным лимфатическим узлом.
Если на следующие сутки после капельницы либо внутривенного укола отек не проходит, наблюдается повышенная температура, общее недомогание, то требуется срочная врачебная помощь. Для уточнения причины воспалительного процесса, специалист назначает дополнительную диагностику:
- рентгеноскопическое исследование вен и артерий руки для диагностики флебита, тромбофлебита, прочих патологий сосудов, связанных или не связанных с венопункцией;
- общий анализ крови, который выявляет имеется ли в организме воспалительный процесс;
- гемостазиограмму для определения показателей свертываемости крови.
Какие существуют профилактические методы, чтобы после внутривенных уколов не было синяков
Многое в профилактике от гематом зависит от техники проведения уколов. Потому всегда необходимо обращаться к квалифицированным медицинским работникам.
С целью профилактики образования синяков после внутривенных уколов необходимо:
- использовать шприцы для инъекций, состоящие из трех компонентов (с резиновым уплотнителем). С помощью такого инструмента раствор вливается равномерно, без образования кровоподтеков;
- вливать средство равномерно, в медленном темпе, плавно, без остановки и рывков;
- вводить иглу при инъекции не до конца;
- обрабатывать зону пункции 2-мя проспиртованными ватными шариками (до укола и после него);
- использовать только качественные инструменты и расходные материалы.
Пациент также может предотвратить образование синяков, придерживаясь некоторых правил:
- удерживать ватный тампон в области пункции не меньше 10 мин., немного прижав его;
- не растирать область инъекции;
- доверять выполнение внутривенных инъекционных манипуляций только специалистам;
- использовать по рекомендации врача аптечные и народные средства, ускоряющие рассасывание гематом.
Укол или инъекция является инвазивной (проникающей), то есть нарушающей целостность наружных покровов или тканей организма, манипуляцией. Такая операция болезненна сама по себе. Кожа, подлежащие ткани пронизаны нервными волокнами, реагирующими на боли. Также нельзя забывать, что любое травмирующее проникновение в организм извне может быть чревато инфекционными осложнениями.
При оценке риска получить боли после укола или эффективно помочь пациенту вылечить заболевание, компенсировать патологическое состояние, обезболить место операции решение, как правило, вопрос разрешается всегда в пользу лечения. Таким образом, вопрос делать или не делать укол, практически в ста процентах случаев решается положительно.
Необходимость уколов

Любое лечение, профилактические меры или обезболивание оперативных вмешательств, связано с инъекциями. От места укола часто зависит и возникновение боли после него, особенно чувствительна к этому ягодица. Назначение введения препаратов с помощью шприца зависит от нескольких причин:
- эффективность лечения;
- форма препарата;
- цель введения лекарства или профилактического препарата;
- состояние желудочно-кишечного тракта пациента;
- диагноз, индивидуальные особенности.
Необходимо подробно разобраться, когда именно без уколов не обойтись и как избежать появления боли после них.
Назначение различных инъекций препаратов происходит в зависимости от цели лечения и фармакологических особенностей самого средства. Например, существуют состояния, при которых введение лекарственных средств инъекциями в несколько раз эффективнее, чем прием того же препарата в таблетированной форме. Речь идет о следующих заболеваниях.
- Неотложные состояния: инсульт, инфаркты, шок, травма, ожоги и тому подобное.
- Инфекционные заболевания верхних дыхательных путей, тяжелые инфекции организма: туберкулез, пневмонии, миокардит.
- Угроза жизни пострадавшего: прививки в живот от предполагаемого бешенства, от столбняка.

Форма выпуска лекарства также зависит от его фармакологических свойств. Не все можно вылечить приемом таблеток, многие лекарства существуют только в инъекционных формах. В этом случае вариантов, делать или не делать уколы, также немного. Даже возникшие впоследствии уколов боли лучше, чем инвалидизация от серьезной инфекции или последствий инсульта.
Также нельзя не упомянуть об инъекционных наркотиках, которые особенно токсичны и вызывают серьезные повреждения, следовательно, боли после введения, особенно если инъекции делают в живот или внутривенно.
Если назначение лекарства связано с проведением анестезии для оперативной манипуляции, то, конечно, никто не будет прописывать таблетки. Особенно для местной анестезии. Общее обезболивание проводится при обширных, полостных вмешательствах или в индивидуальных случаях, если пациент панически боится операции.
При небольшом объеме и доступности локуса для оперативного лечения проводится местная анестезия. Место укола определяет характер заболевания, цель инъекции. Зачастую это десна для хирургического лечения зубов, любая мягкая ткань по периметру места операции.
Очень часто можно столкнуться с жалобами на боли после уколов при проведении прививки. Здесь также играет большую роль сам прививочный препарат.
Надо не забывать, что материалом для получения вакцин служат инфекционные возбудители. При приготовлении препаратов патогенные агенты проходят специальную обработку, они не вызывают инфекционного процесса, а только стимулируют иммунный ответ.
Но все-таки остаются возбудителями инфекций. Особенно прививки от столбняка отличаются болезненностью. Препарат для детей комплексный, в нем присутствуют еще ослабленные возбудители дифтерии и коклюша, поэтому у детей часто после прививки от столбняка появляются боли в месте укола.
Взрослые получают монопрепарат для прививки от столбняка, боли могут возникнуть в ягодице после укола, иногда даже может болеть спина.

При обращении пациента за помощью, врач не только определяет причину жалоб, но и уделяет внимание сопутствующим заболеваниям. Лекарства, которые могут помочь в этом конкретном случае и в форме таблеток, назначаются в инъекционной форме, если в силу заболеваний желудочно-кишечного тракта или его травматических, оперативных повреждений, лекарство не возымеет нужного действия, а то и навредит.
Причины появления боли
Самое часто подвергающееся уколам место человеческого тела – это ягодица. Ткань здесь самая мягкая, одновременно хорошо снабжена кровеносными сосудами, таким образом, обеспечит активное проникновение фармацевтического препарата или вакцины для прививки в кровь.
На втором месте стоит живот. Если местом инъекции выбрано не ягодица, то делают введение лекарства в живот. На следующем месте по той же причине мягкие ткани бедра. Десна страдает не меньше. Зубы многие предпочитают лечить с применением анестезии, поэтому десна при таком лечении является оптимальным местом инъекции.
Болит место укола или окружающие его ткани по нескольким причинам.
- неподходящее качество инструмента для инъекции;
- особенность самого лекарства;
- индивидуальная особенность организма пациента;
- ошибки при проведении манипуляции;
- инфекционное осложнение.
Проведение инъекции иглой недостаточной остроты или неподходящей для этого препарата может стать причиной появления боли после его введения. Особенно чувствительна к этому ягодица. Сейчас уже не встречаются иглы многоразового использования, такое возможно разве что в неблагополучной социальной среде, например, для тех, кто принимает инъекционные наркотики.
Эти люди часто пользуются одним и тем одноразовым шприцем несколько раз. Затупившаяся игла травмирует кожу, подлежащие ткани, вены. Может развиться тромбофлебит, нагноение в месте введения вещества.
Игла большего, чем необходимо для этого лекарства, возраста больного или локуса введения (десна), диаметра также может повлечь за собой продолжительную болевую реакцию.

Антибиотики, прививочные средства, особенно от столбняка, многие инъекционные наркотики являются в силу своего химического строения достаточно болезненными при введении внутримышечно или внутривенно. Именно поэтому многие антибиотики, особенно цефалоспорины, вводят вместе с обезболивающими.
Для инъекций анестезии применяют новокаин, лидокаин. Если при анестезии все лекарства подобраны правильно, то ягодица болит после таких уколов редко. Если же неправильно выбрано анестетическое средство, то может болеть спина и ноги.
Также многие лекарства или прививочные вакцины не быстро рассасываются из места укола в кровяное русло, и само место болит довольно долго.
После внутримышечных или внутривенных инъекций у каждого человека боль проходит по-разному. Зависит это от интенсивности обмена веществ, возраста, сопутствующих заболеваний, состояния вен или мышечной системы. Особенности мышцы и вены имеют значение, точнее, их проницаемость и крепость.
Прочная венозная стенка предотвращает тромбофлебит при неоднократных введениях веществ через вену. Мышечная эластичность позволяет быстро всасываться в кровь и разноситься по кровотоку до места приложения лекарства. Ягодица обладает значительной мышечной массой, поэтому следует обращать внимание на ее состояние.
Общий аллергический статус пациента имеет огромное значение. После введения препарата не только в ягодицу, живот, но и в десну можно получить активно выраженную аллергическую реакцию: от небольшого инфильтрата в месте введения до анафилактического шока. Особенно чувствительна в этом плане десна. Если болит после любого укола некоторое время, затем присоединяются какие-либо симптомы аллергии, необходимо срочно обратиться к врачу. И делать это незамедлительно.
Самыми распространенными недостатками проведения уколов, которые возникают из-за ошибок их проведения, являются перечисленные ниже.
- Быстрое введение лекарств, в результате чего
![]()
они не всасываются с должной скоростью. - Напряжение мышц во время укола.
- Заражение инфекционными агентами места инъекции.
- Неправильная техника введения венозных средств, прокол венозной стенки.
- Некачественные, просроченные лекарства или вакцины для прививки, которые хранились неправильно.
- Температура фармацевтических средств не соответствовала инструкции.
Осложниться инфекционным процессом может любой укол. Именно поэтому необходимо тщательно обрабатывать место укола спиртосодержащими растворами, хорошо согреть лекарство и мышцу перед введением. Исключение составляют прививки, в частности, от столбняка. Здесь необходимо помнить, что прививки от столбняка болезненны сами по себе. Вакцинация должно проводиться препаратами, которые не попадали под действие высоких температур.
Распознать нагноение после инъекции не так уж сложно. Появляются признаки воспаления:
- покраснение;
- затвердение;
- повышение температуры;
- боль;
- нарушение функции органа.
Если была уколота ягодица, то больному трудно сидеть, лежать, он находится в вынужденном положении. Если пострадал живот, то может быть даже ограничение дыхательных движений. Когда болит десна – особое внимание. Пострадавшая десна причиняет огромный дискомфорт: болит, распухает, может нарушиться мимика.
Помощь и профилактика
Инфекционные осложнения необходимо лечить только под наблюдением хирурга. Если известно о повышенном аллергическом фоне больного, то все лекарства, особенно от столбняка или антибиотики, следует вводить под прикрытием антигистаминных препаратов.
Уже возникшие инфильтраты или уплотнения можно рассасывать с помощью компрессов с Димексидом, спиртом, йодной сетки. Для деток можно применять компресс из слайса твердого натурального сыра. Активные ферменты продукта безопасно помогут устранить последствия, из-за которых болит ягодица или живот.
При проведении уколов желательно расслабить мышцы ягодицы, живота, глубоко вдохнуть. Помните, что манипулятор должен тщательно вымыть руки, обработать место укола и использовать одноразовый инструментарий.
Капельницу должен ставить опытный специалист. Больному запрещено самостоятельно воздействовать на скорость процесса, поскольку каждое лекарство обладает индивидуальными побочными действиями. Систему рекомендуется устанавливать в хорошо просматриваемую вену, предварительно протерев место прокола этиловым или муравьиным спиртом. После капельницы обязательно необходим покой, дабы избежать негативных последствий и осложнений. Важно, чтобы пациенту было комфортно - принимайте позу лежа на кушетке/кровати или сидя, положив руку на мягкую поверхность. Систему устанавливают как в локтевую область, так и в район кисти.
Почему часто болит рука после капельницы? Причин много. Например, дискомфорт возникает от того, что в области прокола появляются синяк или шишка. Из данной статьи вы узнаете причины появления гематомы после капельницы, как этого избежать и каковы методы устранения проблемы.
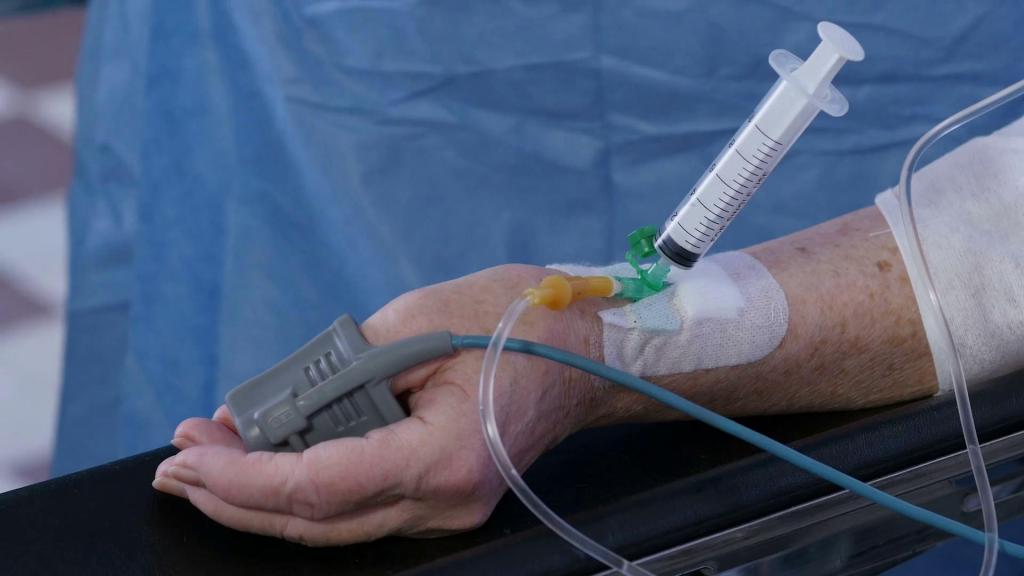
Нюансы манипуляции: на что обращать внимание
Иногда говорится, что у медицинской сестры "легкая рука". Это высказывание означает, что медицинский работник умеет отлично делать капельницы и уколы. Пациенты в таких случаях практически не чувствуют боли, а после процедуры на их руках не остается никаких следов. Но чаще всего нет возможности выбирать специалиста, поэтому остается только наблюдать за тем, как медработник осуществляет манипуляцию.
Если во время инъекции больной почувствовал сильное жжение или боль, требуется незамедлительно сообщить об этом медицинскому работнику. Велика вероятность, что игла проткнула вену насквозь, а лекарство ввели мимо. Это приведет к образованию синяка.
После манипуляции медсестра всегда прикладывает к месту прокола вату, смоченную спиртом. Необходимо прижать и подержать ее около десяти минут. Подобное нужно для того, чтобы кровь не попала из вены под кожу, поскольку из-за этого образуется синяк. Не игнорируйте рекомендацию и не выбрасывайте вату сразу после прекращения кровотечения. Если после капельницы образовался только синяк, но нет шишки, то, прежде всего, следует приложить что-нибудь холодное к месту инъекции. Но делать это нужно в первый час после укола. Доступный и любимый многими способ борьбы с синяками основан на известном факте, свидетельствующем о том, что все жизненные процессы в тканях при охлаждении замедляются. Снижается и активность вытекания крови из вены под кожу. Но если шишка или гематома уже образовалась, давайте выясним, что с этим делать.

Спиртовой компресс
Если гематома появилась, поможет обычный спиртовой компресс. Спирт нужно разбавить водой в равных частях или воспользоваться водкой. Необходимо смочить небольшой кусочек бинта, приложить его к синяку, а сверху закрыть полиэтиленовой пленкой или пергаментной бумагой. Далее кладут вату и забинтовывают. Оставляют повязку примерно минут на сорок. Компресс необходимо делать каждый день, пока гематома не исчезнет. В большинстве случаев синяк проходит за два-три дня. Без лечения же он может держаться до недели.
Также можно использовать содовый компресс. Для приготовления раствора возьмите четыре столовых ложки соды на стакан теплой воды. Обильно смочите марлю в концентрированном растворе, положите ткань на гематому, накройте сверху пленкой и замотайте бинтом. Аппликацию нужно держать примерно час. Компресс помогает уплотнениям рассасываться, великолепно устраняет синяки. Повторяйте процедуру до полного выздоровления.
Глина
Компресс из глины также очень эффективен. Размешайте любую аптечную глину в воде до консистенции густой сметаны, нанесите на проблемное место так, чтобы вся гематома и здоровые ткани на 2-3 сантиметра вокруг нее были закрыты. Сверху компресс прикрывают полиэтиленом и бинтуют. Выдерживают аппликацию не менее двух часов. Для улучшения эффекта глину можно смешивать с солью, содой или медом.

Ржаная мука
Компресс из ржаной муки с медом также очень эффективен при гематомах после капельниц. Для приготовления понадобится разогреть на водяной бане три столовых ложки меда. В жидкий продукт постепенно всыпать ржаную муку до получения достаточно жесткого теста. Сформировать лепешку, распределить на месте гематомы, накрыть полиэтиленом и забинтовать. Оставить компресс на 3-4 часа. Аппликацию делают в течение 2-3 дней.
Йодная сетка
На проблемном месте нарисуйте йодом сетку. Для этого возьмите ватную палочку, намочите ее кончик в растворе и сделайте на месте укола рисунок, состоящий из нескольких продольных и поперечных полос примерно на расстоянии сантиметра друг от друга. Главное, не замазывать всю гематому, иначе может сформироваться ожог, ведь капельницу делают обычно там, где кожа нежная и чувствительная. Йод хорошо убирает синяки и шишки, появляющиеся в месте проколов.

Избавление от гематом: прочие советы
На ночь к гематоме прикладывают лист капусты, смазанный медом. Вместо овоща можно использовать лист подорожника. Также очень эффективен компресс из смеси соды и меда. Для приготовления надо смешать жидкий пчелиный продукт с содой до получения тягучего теста. Затем его распределяют по поверхности гематомы и закрывают полиэтиленом, а сверху забинтовывают.
От обширных синяков помогает тонко нарезанный картофель, марлевый мешочек с которым надо прикрепить с помощью пластыря на место инъекции и оставить на ночь. Повторять манипуляцию каждый день до полного выздоровления.
Перечисленные выше способы избавления от синяков достаточно эффективны. Если болят вены на руке после капельницы и гематомы, а дискомфорт не прекращается несколько дней кряду, такие методы быстро решат проблему.
Но что, если поврежденная область становится красной и горячей? Это говорит о развивающемся воспалительном процессе. К сожалению, после капельницы иногда возникают осложнения, которые также сопровождаются болью. Большинство из них является следствием неправильной техники выполнения указанных процедур.
Боль и отек после капельницы: резюмируем сказанное
Многих интересует, может ли болеть рука после капельницы. Причины следующие:
- При внутривенных уколах и капельницах может произойти повреждение нервных стволов. Подобное часто бывает при неверном выборе места капельницы, а также при закупорке сосуда, питающего нерв.
- Тромбофлебит – воспалительный процесс в области вены с образованием в ней тромба. Заболевание наблюдается при частых капельницах в одну и ту же область вены или при использовании тупых игл. Признаками данного недуга являются сильная боль в месте укола, покраснение кожи. Температура может немного подниматься.
- Некроз тканей начинается при неправильной постановке капельницы и случайном попадании под кожу достаточно большого количества лекарства. Это возможно вследствие прокалывания вены или непопадания в нее изначально. В большинстве случаев это происходит при некорректном внутривенном введении медикамента. Если болит рука после капельницы по всей длине - что делать? При некрозе с такой проблемой необходимо немедленно обратиться к доктору.
- Гематома также может появиться во время неумело поставленной капельницы: под кожей в этом случае возникает багровое пятно. Это является следствием прокола иглой обеих стенок вены и проникновения крови в ткани. Капельницу следует остановить и прижать место укола ватой со спиртом на несколько минут. После устройство устанавливают в другую вену, а на область гематомы накладывают согревающий компресс.
При появлении сильной гематомы, которая не проходит больше пяти дней, краснеет и становится горячей, немедленно обратитесь к врачу хирургу или флебологу.
После того как читатель узнал, почему болит рука после капельницы и что делать с такой проблемой, следует более осмотрительно относиться к процессу.
Назначение капельницы при алкогольной интоксикации является делом вполне обычным, так как капельные инъекции действуют гораздо быстрее препаратов, поступающих через уколы или таблетки. Этот способ позволяет вводить в организм большое количество жидкости на протяжении длительного времени, а также регулировать скорость её подачи.

С помощью капельниц из крови выводятся токсины, восполняется водно-солевой баланс. Достаточно безобидная процедура иногда имеет неприятные последствия в виде отёка руки, один вид которого способен напугать пациента.
Причины отечностей
Неприятная реакция организма на капельницу имеет несколько причин, зависящих как от профессионализма медработников, так и от физиологических особенностей больного. Даже по скорости развития отёка в месте введения иглы опытный врач может быстро определить причины его возникновения и сразу же оказать помощь.
Наиболее часто отёчность вызывается попаданием вводимого препарата в мягкие ткани. Случается, что игла проходит вену насквозь или не попадает в неё совсем, тогда вместо крови лекарство проникает в периферийные ткани, провоцируя мгновенный отёк. Рука опухает буквально на глазах, увеличиваясь в два-три раза, возникают болевые ощущения, жжение, онемение конечности.
С одной стороны, виной может быть неопытность медработника: для того, чтобы найти вену и точно попасть в неё, требуются определённые навыки. Однако бывает, что от природы или от постоянных инъекций вены пациента плохо прощупываются, тогда введение капельницы становится настоящим испытанием для всех участников процедуры. Отёки в случае попадания лекарства под кожу устраняются достаточно быстро и не представляют серьёзной угрозы.
Гораздо хуже дела обстоят с абсцессами, возникающими в результате нарушения элементарных правил асептики. Поводом для образования гнойной полости под кожей способна послужить любая мелочь: плохая обработка кожных покровов в месте введения иглы, недостаточная стерильность расходных материалов, несоблюдение санитарно-противоэпидемиологического режима в процедурном кабинете.
Подкожное воспаление протекает не так стремительно, как отёк, поэтому обнаружится оно не раньше, чем спустя несколько часов после внутривенной инъекции. Симптомами абсцесса служат покраснение и опухоль руки в области укола, сопровождаемые болями, а также повышением температуры тела. Воспалительный процесс угрожает серьёзными осложнениями, поэтому при первых признаках необходимо в срочном порядке обратиться к хирургу.
Чаще всего аллергии наблюдаются при введении некоторых видов антибиотиков, анальгетиков, сульфаниламидных препаратов. Обычно пациенты предупреждают врачей о противопоказаниях по известным им лекарствам, но бывают ситуации, когда больной оказывается не в курсе индивидуальной непереносимости конкретного препарата.
Другие причины появления уплотнений, гематом и шишек
Мы уже разобрались, что все достаточно просто: введение иглы в вену само по себе является травмой. К этой травме могут присовокупиться другие:
- При повреждении кровеносного сосуда иглой кровь попадает в межклеточное пространство. Там она загустевает и меняет цвет, образуя гематомы, которые обычно сами рассасываются.
- Когда ставят капельницу, например, от алкоголя, достаточно часто ткани вокруг вены травмируются. Из-за этого образуются рубцы, из которых кровь протекает в ткани. В этом случае образовываются шишки.
- Разрыв тканей вокруг вены ведёт к попаданию лекарства под кожу, из-за чего образуются уплотнения.
- Плохая свертываемость крови становится причиной серьёзных кровоизлияний.
- Если игла слишком длинная, она может проколоть вену насквозь. Этот тоже ведёт к появлению гематом и уплотнений.
- При неаккуратной или неправильной постановке иглы может быть повреждена стенка вены.
Если возникают болезненные ощущения и отек во время установки капельницы, нужно сразу обратиться к медсестре. Были случаи, когда пациенты просто терпели боль, что заканчивалось весьма плачевно.
Выезд оплачивается отдельно - 300 рублей
Звоните в любое время суток:
Возможные осложнения
Если не придать отеку руки после капельницы значения и не сообщить о болезненных ощущениях врачу, безобидная гематома может перерасти в серьезную патологию.
- Флебит возникает в том случае, когда стенка сосуда воспаляется из-за повреждения иглой или действия лекарства. Причиной флебита может стать аллергическая реакция на препарат. Симптомы патологии: кожа краснеет и температура на поврежденном участке повышается; по линии вены появляются полосы красного цвета, рука сильно болит и опухает. Заболевание лечится амбулаторным путем.
- Тромбофлебитом называется закупорка сосуда тромбом. Причиной патологии также является повреждение или попадание инфекции в вену. Рука отекает, место введения иглы уплотняется, кожа краснеет и повышается температура. Особо опасен отрыв тромба, поэтому важно незамедлительно обратиться к врачу при первых симптомах.
- Тромбоэмболией называют закупорку вены тромбом, при которой нарушается кровоток. Симптомы следующие: образование гнойной шишки, сильный отек руки, пульсирующая боль, повышение температуры. Лечится заболевание мазями и антибиотиками, которые провоцируют вскрытие шишки.
- Флегмона является гнойным воспалением, которое появляется в результате неправильного ввода иглы в вену, в результате чего лекарство попадает в жировую прослойку. Очаг заболевания не ограничен, оно распространяется по тканям. Симптомы: интоксикация, сильнейшие боли и отек, сильное повышение температуры. Сначала инфильтрат твердый на ощупь, но постепенно размягчается. Эта болезнь требует экстренного хирургического вмешательства и приёма антибиотиков.
При появлении таких симптомов, как повышение температуры, резкая пульсирующая боль и гнойные образования, необходимо сразу обратиться к врачу. При самолечении возможно развитие одной из описанных патологий.
Как лечить
Перед тем, как заниматься лечением, нужно убедиться, что шишка или уплотнения после капельницы не имеет признаков гнойного заражения. Помните, если у вас поднялась температура, наблюдается сильная отечность и пульсирующая боль, заниматься самолечением ни в коем случае нельзя! Необходимо сразу позвать врача, иначе последствия будут очень печальными.
Если же мы имеем дело точно не с абсцессом, то справиться с отеком можно самостоятельно. Во-первых, если отек появился вследствие неправильной установки иглы и попадания лекарства в мягкие ткани, нужно позвать медсестру. Она переставит иглу и даст некоторые рекомендации по борьбе с отечностью. Помочь могут как медикаментозные, так и народные средства.
Для терапии обычно применяют мази, в составе которых есть гепарин и/или троксерутин: мазь Вишневского, Кетанов, Метирулацил, Гепариновая мазь, Димексид. Наносят мази каждый час.
Есть у этих препаратов противопоказания:
- язвено-некротические кожные процессы;
- повышенная проницаемость сосудов;
- с осторожностью нужно использовать мази людям с пониженной свертываемостью крови.
Димексид используют для компресса. Для этого смешайте препарат с водкой 1:1, а затем разведите смесь дистиллированной водой 1:4. Шишку нужно смазать жирным кремом (можно детским), чтобы избежать ожога. Ватку или марлю смочить в растворе, приложить к опухшему месту и накрыть пленкой. Оставить повязку на 7-8 часов.
Из лекарственных препаратов для борьбы с отечностью используют также Детралекс, Магнезию для компресса. Никогда не пренебрегайте йодной сеткой – это хоть и простое, но проверенное и эффективное средство. Сеточку из йода необходимо наносить на поврежденный участок кожи 1-2 раза в день, через приблизительно равные временные промежутки. Обязательно убедитесь, что у вас нет аллергии на йод.
Народная медицина богата на способы борьбы с отечностью после капельницы от запоя в Москве. В основном используют компрессы, самые популярные из которых мы сейчас разберем:
- Спиртовой. Компресс готовится из воды и спирта, которые смешивают в равных пропорциях. Чтобы предотвратить ожог кожи, её нужно смазать жирным кремом и только после этого накладывать повязку. Смачиваем в растворе кусочек ваты, ткани или ватный диск, прикладываем к уплотнению. Сверху накрываем пленкой или полиэтиленовым пакетом, укладываем ещё один слой ваты и перевязываем бинтом. Не снимать повязку в течение 5-6 часов.
- Компресс из листьев лопуха или капусты. Берём лист капусты или лопуха и мнём его в руках до тех пор, пока он не увлажнится. Затем накладываем на припухлость и перебинтовываем. Менять листья нужно по мере их высыхания.
- Из алоэ. Алоэ – растение, известное своим противовоспалительным действием, поэтому компресс из него поможет быстро снять отек. Лист растения необходимо промыть, разрезать вдоль на две части, мякоть измельчить. Получившуюся кашицу приложите к больному участку кожи и зафиксируйте бинтом. Повязку можно оставить на ночь.
- Овощные компрессы. Возьмите картофелину, огурец или морковь, натрите их на тёрке. Заверните кашицу в марлю и держите на воспаленном участке до высыхания компресса.
- Медовые лепёшки. Мед помогает уплотнению после капельницы быстро рассосаться. Для приготовления лепёшки возьмите 1 столовую ложку меда и смешайте её с небольшим количеством муки. Приложить лепёшку можно также на ночь.
Как предотвратить появление отека
Конечно, не допустить отечность куда лучше, чем потом с ней бороться. Вот несколько рекомендаций по профилактике отека руки после капельницы:
Заключение
Самое главное что нужно сделать при появлении отека руки после капельницы при алкогольной интоксикации на дому – успокоиться. Появление отечности, уплотнения или гематомы далеко не всегда является признаком серьезных патологий. Нередко с проблемой можно справиться самостоятельно.
Но и игнорировать боль и сильный отек нельзя: всегда лучше вызвать врача на дом. Он выявит причину болезни и пропишет курс лечения и средства для снятия отека. Это будет эффективнее самостоятельных попыток избавиться от неприятных симптомов.
Читайте также:




