После родов мышцы атрофировались


Хотя беременность и роды – процессы естественные, но все-таки они меняют и строение, и физиологию женского организма, особенно это касается внутренних половых органов. Обычно все думают, что после родов растянется и станет как-то больше влагалище, что, конечно, никого не радует, ведь это отразится на качестве половой жизни. Да, размеры влагалища какое-то время могут быть больше обычного, но со временем все приходит в норму, а вот его тонус может и не восстановиться. Потому что после родов меняется состояние особых мышц – их называют мышцами тазового дна. Именно от них зависят и тонус самого влагалища, и его чувствительность, и сексуальные отношения, и даже повседневная жизнь и комфорт. Что же происходит с интимными мышцами и как их восстановить?

Что это такое
Как это бывает
Во время беременности матка увеличивается и давит на мышцы тазового дна и промежности, в результате они растягиваются и могут потерять свой тонус. Роды довершают начатое: сначала ребенок идет по влагалищу и растягивает его и окружающие мышцы, потом в потугах маме нужно вытолкнуть младенца наружу, а еще нередко и разрез промежности (эпизиотомию) делают. В итоге мышцы и тазовые нервы травмируются, нервные волокна не передают электрический сигнал к мышцам. Из-за этого мышцы тазового дна слабеют и уже не могут хорошо удерживать мочу или газы. А еще из-за растяжения и смещения мышц и связок влагалище (а иногда и матка) могут опускаться.
Как это выглядит
Самое простое
Чтобы восстановить работу и тонус мышц тазового дна, их надо тренировать. Делать это можно, когда заживут все повреждения половых органов (разрывы, ссадины), но не раньше чем через месяц после родов. Подойдет любая физическая нагрузка – и конечно, если к ней нет противопоказаний. Вот, например, гуляя с малышом в коляске, будьте физически активны: ходите, а не сидите на лавочке. Да, конкретно мышцы тазового дна здесь не тренируются, но общий тонус организма повышается.
А еще можно заниматься пилатесом, йогой, даже самой обычной лечебной физкультурой (ЛФК) – как правило, во всех этих комплексах есть упражнения, которые хотя бы косвенно задействуют мышцы тазового дна. Конечно, в идеале тренировки должны проходить под контролем специалиста. Можно еще делать упражнения Кегеля (специальную гимнастику для интимных мышц), правда, здесь тоже надо быть уверенной в том, что делаешь ее правильно.
Самое современное
В чем преимущество
Но ведь и обычные упражнения Кегеля тоже тренируют интимные мышцы? Да, но делают они это не так эффективно. От 40 до 60% же
нщин не могут изолированно сокращать мышцы тазового дна – они просто не понимают, где они находятся, и не чувствуют их. Женщина думает, что тренирует мышцы тазового дна, а на самом деле сокращает прямую мышцу живота, ягодичные, бедренные мышцы, контроля-то за ней никакого нет. А во время БОС-терапии наглядно видно, какая мышца работает, с какой силой она тренируется и насколько хорошо она сокращается. В итоге быстрей восстанавливается тонус матки,
тазовых мышц и связок, улучшается кровообращение, исчезает недержание мочи и газов. И, конечно, меняется тонус влагалища, а значит, и секс становится полноценным и приятным. Кстати, у 75% женщин с возрастом развивается недержание мочи или опущение влагалища, и многим

требуется операция, а БОС-терапия помогает предотвратить это и избежать такого радикального лечения.
Научитесь слышать сигналы своего тела, тренируйте мышцы тазового дна, делайте это правильно и регулярно – и тогда и физическое самочувствие, и качество жизни, и секс станут полноценными и приятными.

Как правило, беременность и роды приводят к ослаблению и повреждению мышц и связочного аппарата тазового дна, результатом чего служат опущение стенок влагалища, недержание мочи и сексуальные расстройства.
Мышцы тазового дна находятся между лонным сочленением и крестцом, и осуществляют поддержку органов малого таза – мочевого пузыря, кишечника и матки. Они помогают контролировать функцию удержания мочи, способствуют правильному опорожнению кишечника, а также сокращают и расслабляют стенки влагалища во время полового акта. Если мышцы тазового дна напряжены или наоборот расслаблены, это может явиться причиной различных расстройств, связанных с функцией вышеперечисленных органов и явиться причиной возникновения болей.
Любое лечение в Урологической клинике ЕМС начинается с диагностики, в ходе которой оценивается состояние мышц, а также определяется, есть ли связь ослабления мышц с дисфункцией тазового дна. Если связь установлена, разрабатывается комплекс индивидуальных лечебных мероприятий, направленный на восстановление мышц и связочного аппарата. Также врач обучает пациентку упражнениям, которые можно выполнять самостоятельно дома с целью укрепления ослабленных мышц и расслабления спазмированных.
Реабилитация тазового дна: какие проблемы можно решить?
Ниже описаны расстройства, которые могут развиться в результате дисфункции тазового дна. Эти проблемы часто возникают в раннем послеродовом периоде или, наоборот, через 4-6 месяцев после родов.
Нарушения мочеиспускания. Женщины, страдающие недержанием мочи, теряют мочу во время кашля, чихания, смеха или при физической нагрузке. Некоторые женщины чувствуют нестерпимый позыв к мочеиспусканию, даже когда мочевой пузырь пуст. Другие же наоборот испытывают затруднения при мочеиспускании – сложно начать мочиться или полностью опорожнить мочевой пузырь.
Недержание кала. Многие женщины в послеродовом периоде не могут контролировать отхождение газов или кала.
Боль в промежности. Это состояние часто развивается у рожавших женщин, особенно если при родах были разрывы или эпизиотомия (рассечение промежности – области между влагалищем и анусом). Напряжение мышц тазового дна может являться причиной постоянной боли в промежности, даже когда разрывы уже зажили.
Тазовая боль. У некоторых женщин во время полового акта присутствует боль в течение долгого времени после родов. Часто бывает, что эта боль становится хронической, возникает зуд, ощущение жжения в вульве (тканях, окружающих влагалище). Эти симптомы могут являться причиной, по которой становится невозможным носить узкую одежду и нижнее белье. Иногда боль возникает во время опорожнения кишечника. Эти симптомы чаще всего провоцируются напряжением мышц тазового дна, что в конечном итоге приводит к воспалению в тканях и нервных окончаниях.
Опущение стенок влагалища – пролапс гениталий. Когда из-за беременности и родов происходит ослабление мышц тазового дна, один или несколько органов, чью поддержку эти мышцы осуществляют, могут опускаться во влагалище. Реабилитация мышц тазового дна может предотвратить или значительно улучшить это состояние.
Как восстановить мышцы тазового дна после родов?
Предупредить развитие недержания мочи, а также научиться контролировать это состояние, если оно уже развилось, могут помочь упражнения Кегеля. Регулярное их выполнение позволит укрепить мышцы тазового дна, которые осуществляют поддержку матки, мочевого пузыря, прямой кишки. Эффективность этих упражнений зависит в первую очередь от того, что спровоцировало ваши симптомы. Очень важно выполнять упражнения Кегеля правильным образом. Смысл упражнений заключается в том, чтобы научиться заново сокращать и расслаблять мышцы. Однако стоит обратить внимание на то, что если у вас есть симптомы напряжения мышц тазового дна, то упражнения Кегеля могут усилить это напряжение и ухудшить симптоматику.
Упражнения Кегеля могут помочь, если вы:
теряете несколько капель мочи во время кашля, чихания и физической нагрузки;
у вас сильный нестерпимый позыв перед тем, как вы теряете большое количество мочи (недержание мочи);
у вас недержание кала.
Упражнения Кегеля можно и нужно выполнять во время беременности и после родов, чтобы предупредить возникновение тазовых расстройств. Также упражнения Кегеля вместе с секс-терапией могут быть полезными для женщин с сексуальными дисфункциями, испытывающих трудности в достижении оргазма.
Нельзя забывать, что упражнения Кегеля не могут помочь при сильно выраженном недержании мочи при кашле, чихании или смехе. Так же они бесполезны при недержании мочи, которое происходит от перенаполнения мочевого пузыря (парадоксальная ишурия).
Найдите правильную мышцу. Чтобы правильно идентифицировать мышцы тазового дна, необходимо однократно задержать струю мочи во время мочеиспускания. Если у вас получилось, значит вы обнаружили правильную мышцу.
Улучшайте свою технику. Как только вы смогли идентифицировать ваши мышцы, опорожните мочевой пузырь и лягте на спину. Напрягите мышцы, задержите сокращение на пять секунд, а затем расслабьте на 5 секунд. Повторите упражнение пять раз подряд. Продолжайте тренироваться, постепенно увеличивая время сокращений и расслаблений до 10 секунд.
Сконцентрируйтесь на упражнениях. Для достижения наилучшего результата, сфокусируйтесь на сокращениях именно мышц тазового дна. Ни в коем случае не напрягайте мышцы живота, бедер или ягодиц. Не задерживайте дыхание. Дышите свободно и ровно во время упражнений.
Повторяйте упражнения 3 раза в день. Выполняйте упражнения блоками по 10 повторений 3 раза в день.
Не выполняйте упражнения Кегеля во время мочеиспускания, останавливая струю мочи. Это может привести к ослаблению мышц, а также привести к неполному опорожнению мочевого пузыря, что является риском возникновения мочевой инфекции.
Для того, чтобы достичь эффекта, необходимо ежедневно выполнять упражнения в течение хотя бы 2-х месяцев.
Если вам кажется, что вы делаете Кегеля неправильно, или упражнения не дают желаемый результат, то вы всегда можете проконсультироваться с доктором в нашей клинике, который проведет с вами подробный инструктаж, проведет диагностику нарушений мышц тазового дна, а так же покажет, какие именно мышцы необходимо сокращать во время упражнений.
Если упражнения Кегеля неэффективны, то в этом случае показано физиотерапевтическое лечение, а именно - электростимуляция и терапия биологической обратной связи.
Терапия биологической обратной связи (БОС-терапия) выполняется на аппарате Уростим. Перед началом лечения проводится диагностика мышц тазового дна при помощи влагалищной манометрии. БОС-терапия рекомендована для лечения всех видов недержания мочи, недержания кала, опущения стенок влагалища, хронической тазовой боли и сексуальных расстройств.
Биологическая обратная связь – это интенсивная терапия, которая проводится еженедельно в условиях медицинского учреждения специально обученным медицинским персоналом в обязательном сочетании с упражнениями Кегеля дома. Во время БОС-терапии во влагалище или в прямую кишку устанавливается специальный сенсорный датчик, а на область передней брюшной стенки фиксируются специальные электроды. Эти электроды улавливают электрические сигналы с мышц. Пациент должен сокращать и расслаблять мышцы по команде врача. Электрические сигналы выводятся на дисплей компьютера. Благодаря этой программе пациент понимает, какие именно мышцы необходимо сокращать.
БОС-терапия в комплексе с упражнениями Кегеля эффективна в 54% - 87% для лечения недержания мочи. Множество медицинских исследований доказали значительное улучшение функции удержания мочи у пациентов с неврологическими расстройствами, а также у пациентов пожилого возраста, у которых применялась терапия обратной связи.
Электростимуляция – это наиболее сложный вид терапии обратной связи, который направлен на реабилитацию мышц тазового дна. Этот вид физиотерапии стимулирует мышцы, поднимающие задний проход, при помощи специальных электрических датчиков. Когда происходит стимуляция мышц при помощи электроимпульсов, мышцы-леваторы и сфинктер мочевого пузыря сокращаются, в то время как сокращение мочевого пузыря подавляется. Электростимуляция может применяться совместно с терапией обратной связи или с упражнениями Кегеля.
Электростимуляция является эффективным методом лечения недержания мочи при напряжении, императивной и смешанной формах недержания мочи, ослабления мышц тазового дна. Для женщин, страдающих императивным недержанием мочи, электростимуляция помогает расслабить мочевой пузырь и снизить степень бесконтрольного сокращения детрузора.
Также электростимуляция высокоэффективна в лечении пациентов с нейрогенными расстройствами мочеиспускания. Однако наиболее эффективным является комплексное лечение элетростимуляцией и терапией обратной связи. Процент излечения или улучшения симптомов после курса электростимуляции колеблется в пределах 54-77%; однако значимый эффект наступает после 4-х недельного курса, при этом пациенты должны продолжать выполнять упражнения Кегеля дома.
Этот метод терапии чаще всего применим для лечения активных женщин с симптомами императивного недержания мочи и повышенной чувствительностью мочевого пузыря, или так называемой ургентностью. Суть тренировки мочевого пузыря заключается в том, что пациент должен учиться терпеть ложные позывы к мочеиспусканию при пустом или слабо наполненном мочевом пузыре и мочиться по часам. Так же тренировка включает в себя соблюдение определенных правил по диете и приему жидкости. Применяется особая техника релаксации с целью перетерпеть и отложить ложный позыв. Цель тренировки заключается в том, чтобы пациент мог выдерживать промежуток в 2-3 часа между походами в туалет.
Другой вид тренировки мочевого пузыря связан с применением ультразвукового исследования для измерения количества мочи в мочевом пузыре. Для этого используется портативный ультразвуковой аппарат. В результате пациент мочится только когда объем мочи, измеренный ультразвуковым аппаратом, достигает определенных цифр. Если пациент испытывает желание мочиться, а мочевой пузырь при этом пуст, следует отложить поход в туалет и перетерпеть позыв.
При правильной тренировке мочевого пузыря успех излечения составляет 12% и повышается до 75% после шести месяцев ежедневных тренировок.
Докторами центра урогинекологии (женской урологии) Урологической клиники EMC разработана программа реабилитации мышц тазового дна и повышения качества жизни женщин после родов. Если вы отметили у себя проблемы с удержанием мочи, тазовые боли, опущения стенок влагалища, мочевого пузыря или матки, болезненный или неполноценный половой акт, наши доктора готовы вам помочь.
Мышечная атрофия — процесс, характеризующийся постепенным уменьшением объема, перерождением и истончением мышечных волокон, снижением их сократительной способности.
Все виды атрофий условно можно разделить на 2 большие группы:
- наследственно-дегенеративные — атрофии мышц, обусловленные генетическими дефектами как самих мышц, так и нервных волокон, регулирующих их работу. Развиваются они чаще всего в детстве, быстро прогрессируют и практически не поддаются лечению.
- простые — атрофии, возникающие на фоне различных болезней, интоксикаций, травм.
- Наследственные нервно-мышечные заболевания (миопатия Эрба-Рота, миопатия Дюшенна, амиотрофия Шарко-Мари-Тута и др.) — главная причина атрофии мышц в детском возрасте;
- Родовые травмы – повреждение периферических нервов, нервных сплетений в процессе родовой деятельности;
- Переломы конечностей, позвоночника;
- Дерматомиозит – аутоиммунное воспаление кожи и мышц;
- Инфекции (полиомиелит, туберкулез).
Мышечное истощение у взрослых чаще всего развивается под воздействием внешних повреждающих факторов. Что касается наследственных болезней, то в большинстве своем они переходят из детства, и лишь редкие формы впервые манифестируют в среднем и пожилом возрасте.
К наиболее распространенным причинам относят:
- Параличи после инсультов, кровоизлияний в головной мозг;
- Тяжелые черепно-мозговые травмы и повреждения спинного мозга;
- Длительная иммобилизация конечностей после переломов, длительное обездвиженное положение больных после операций, тяжелых сопутствующих болезней;
- Старение – естественные дистрофические изменения во всех органах и тканях;
- Недостаточное питание, голодание;
- Нарушение пищеварения и всасывания (хронические поносы, резекция кишечника)
- Инфекционные заболевания — туберкулез, хроническая дизентерия, малярия, энтероколиты.
- Паразитарные заболевания (трихинеллез, эхинококкоз);
- Злокачественные опухоли (рак легких, молочной железы, щитовидной железы) – раковое истощение;
- Эндокринные патология (тиреотоксикоз, микседема, болезнь Иценко-Кушинга, сахарный диабет, акромегалия);
- Артриты, артрозы;
- Полимиозиты, дерматомиозит;
- Хронический алкоголизм;
- Прием некоторых лекарственных препаратов (глюкокортикостероидов, колхицина).
Как выглядит мышечная ткань в норме и на фоне различных заболеваний. (см. рис.)
- Норма
- Сахарной диабет
- Склеродермия
- Полимиозит
- Коллагеноз
- Новообразования
- Синдром Иценко — Кушинга
- Красная волчанка
- Тиреотоксикоз
Общие симптомы
Независимо от причин все мышечные атрофии имеют сходные проявления. В начале заболевания беспокоит небольшая слабость в конечностях при физической нагрузке, спустя некоторое время появляются затруднения в движениях, сложно выполнять привычные действия: подъем по лестнице, бег, вставание с низкого стула, застегивание пуговиц, ношение сумки и т.д.

При наследственной патологии первые симптомы обычно появляются в детском возрасте и достаточно быстро нарастают. В течение нескольких лет, а иногда и нескольких месяцев больные утрачивают способность к самостоятельному передвижению и самообслуживанию.
При одних заболеваниях первыми слабеют ноги, при других – руки, однако во всех случаях характерно симметричное поражение конечностей. Чаще страдают проксимальные (расположенные ближе к туловищу) мышечные группы. Одновременно истончается мускулатура спины, груди, живота, лица.
При наследственных заболеваниях атрофия мышц является главным симптомом, который полностью определяет их клиническую картину и дальнейший прогноз.
Простые атрофии, как правило, развиваются на фоне других длительно текущих хронических болезней. При этом на первый план выступают симптомы основного заболевания. Истощение мышц нарастает медленно и зачастую незаметно для самого пациента. Возможно как симметричное, так и несимметричное поражение. В первую очередь страдают ноги, начиная от стоп и голеней, позже вовлекаются мышцы кистей и рук в целом.
При своевременно начатом лечении можно добиться полного восстановления.
Поражение нижних конечностей
Основные клинические проявления атрофии мышц ног:
При атрофии мышц бедра и ягодичных мышц отмечается:
Характерные симптомы атрофии мышц голеней:
Поражение верхних конечностей
Для атрофии мышц рук характерны следующие признаки:
Поражение лица
Мышечная атрофия чаще всего развивается на одной половине лица, реже захватывает его полностью, иногда отмечаются очаговые атрофические изменения.
Внешне это проявляется выраженной ассиметрией лица, его угловатостью, четко прослеживающимися очертаниями костей.
Отмечается появление специфических симптомов:
- обеднение мимики (лицо Сфинкса),
- поперечная улыбка (улыбка Джоконды),
- нарушение подвижности глазных яблок (пациент не может отводить взгляд в сторону, вверх и вниз),
- невозможность полного смыкания век (лагофтальм),
- опущение век и др.
При некоторых миопатиях засчет разрастания соединительной ткани происходит псевдогипертрофия отдельных мимических мышц (губы тапира – утолщение и отвисание нижней губы).
При очаговой атрофии мышц лица отмечаются участки западения тканей в виде ямок на лице.
Особенности проявлений у детей
Так как атрофированные мышцы у детей в большинстве случаев обусловлена генетическими факторами, то первые симптомы могут выявляться еще внутриутробно — отмечаются поздние и слабые шевеления плода, после рождения такие дети обычно погибают в первые несколько недель жизни из-за паралича дыхательной мускулатуры.
Дистрофия мышц у ребенка старшего возраста проявляется нарушениями двигательной активности, специфическими деформациями конечностей.
Лечение
При мышечных атрофиях любой этиологии, в первую очередь, проводится лечение основного заболевания.
Истощение мышц при миопатиях и амиотрофиях в большинстве своем носит необратимый характер, поэтому целью терапии таких заболеваний является замедление прогрессирование процесса.
Простые атрофии до определенной степени обратимы и при своевременно начатой терапии возможно полное восстановление.
Больным показана диета с повышенным содержанием белка и ограничением животных жиров и углеводов. Рекомендовано включить в рацион рыбу, печень, нежирный творог, соевое мясо, овощи.
Медикаментозная терапия применяется для погашения энергетического дефицита, улучшения кровоснабжения и обмена веществ в атрофированных мышцах. Назначают:
- витамины группы В, витамин А и Е,
- аминокислоты,
- анаболические средства (оротат калия, ретаболил, рибоксин),
- АТФ,
- Препараты, улучшающие периферическое кровообращение (пентоксифиллин, никотиновая кислота),
- ноотропные средства (церебролизин),
- препараты, улучшающие проведение нервных импульсов — антагонисты холинэстеразы (прозерин).
Дозированные физические тренировки значительно улучшают функциональное состояние мышц, увеличивают мышечную массу, оказывают общеукрепляющее действие.
- Упражнения выполняются в щадящем режиме из облегченного исходного положения, не допуская выраженного утомления мышц не более 30-45 минут.
- Курс ЛФК 25-30 раз при условии ежедневных занятий по индивидуальной программе. Далее пациент должен также регулярно заниматься.
- Применяются как пассивные, так и различные виды активных движений, занятия в воде, упражнения на растяжку.
- При необходимости прибегают к помощи методиста, используют различные аппараты.
- Хороший эффект дают занятия в воде (в ванне или бассейне).

Упражнения 1 — 4 выполняются пассивно с помощью методиста, упражнения 5 – 10 пациент выполняет самостоятельно.
- 1 — лежа на боку необходимо выполнять сгибание и разгибание ног в коленях,
- 2 — в положении на боку необходимо выполнять сгибание и разгибание рук в локтях,
- 3 — в положении на спине, выполняется отведение и приведение ног;
- 4 — в положении на спине, выполняется отведение и приведение рук;
- 5 — больной лежит на спине, медленно подтягивает ноги к тазу, а затем обратно выпрямляет;
- 6 — лежа на спине, необходимо медленно поднимать и опускать руки;
- 7 -лежа на боку, нужно поочередно отводить и приводить ногу;
- 8 -лежа на боку, необходимо поочередно отводить и приводить руку;
- 9 — больной лежит на животе с вытянутыми вдоль туловища руками, при этом медленно приподнимает и опускает голову и плечи;
- 10 — приподнимание таза из положения лежа на спине с согнутыми в коленях ногами.

- Что такое диастаз
- Признаки
- Как определить тяжесть патологии
- Допустимые нормы
- Опасность недуга
- Мифы, связанные с болезнью
- Сколько длится восстановление
- Что делать
- Как исправить
- Упражнения
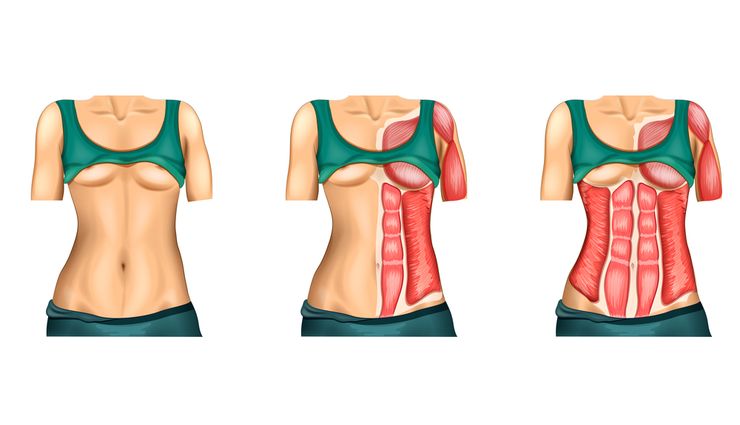
Расположение прямых мышц живота у здорового человека.
Что такое диастаз
Термин подразумевает расхождение прямых мышц пресса влево и вправо от белой линии. У здорового человека это расстояние меньше двух сантиметров. В сложных случаях оно может достигать десяти сантиметров в ширину. Причины появления диастаза следующие.
- Матка при беременности стремительно растет и оказывает сильное давление на брюшную стенку, растягивает связки. После родов врач сможет нащупать впадину в этом месте.
- Гормон релаксин расслабляет мускулатуру и суставы, делает их мягкими и эластичными. Это облегчает процесс родов, но также служит причиной возникновения патологии.
Самый высокий риск появления диастаза у женщин, вынашивающих двойню, и будущих мам, имеющих лишний вес.
Признаки
Диагностировать заболевание женщина в силах самостоятельно. Для этого надо провести очень простой тест. Все манипуляции проводим лежа на спине:
- положите ладонь посередине живота, выше пупка. Ноги согнуты. Расслабьтесь. Спокойно приподнимайте плечевой пояс. Вы почувствуете, расходятся ли прямые мышцы;
- ноги выпрямите. Приподнимайте их поочередно на 10 см. Ладонь опустите на живот. Попытайтесь погрузить пальцы внутрь.
Выполняя эти манипуляции, прислушивайтесь к ощущениям. Явные симптомы диастаза – это дискомфорт, болезненность, потягивание, вздутие в области белой линии.
Как определить тяжесть патологии
Чтобы поставить диагноз, врачу необходимо измерить расстояние между мышцами живота. В зависимости от величины расстояния, выделяют три степени тяжести патологии:
- легкая: 2–5 см. Женщины часто не подозревают о ее наличии. Расхождения до 2 см визуально нельзя определить, необходима пальпация;
- средняя: 5–7 см. Живот заметно выпирает, особенно снизу;
- тяжелая: 7 см и выше. Мышцы одновременно расходятся в верхнем и нижнем отделах. Живот становится значительно больше, отвисает, со временем развивается грыжа.
Обнаружение этих признаков должно послужить поводом для посещения врача.
Допустимые нормы
В III триместре беременные имеют небольшую степень диастаза. Это состояние считается нормальным, физиологичным. После родов мышцы некоторое время остаются мягкими. Период восстановления иногда длится до двух месяцев. Даже через год врач может увидеть признаки патологии, но это не вызывает опасений, если промежуток между мышцами меньше двух сантиметров.
Опасность недуга
Чаще всего при незначительном расхождении мышц живота после родов пациентку не беспокоит боль. Страдает лишь внешний вид. Вернуть тело в нормальное состояние помогут диеты и умеренная физическая нагрузка. Опасность для здоровья возникает при тяжелой степени патологии. Растяжение связок на 7 и более сантиметров приводит к опущению внутренних органов и образованию грыж.
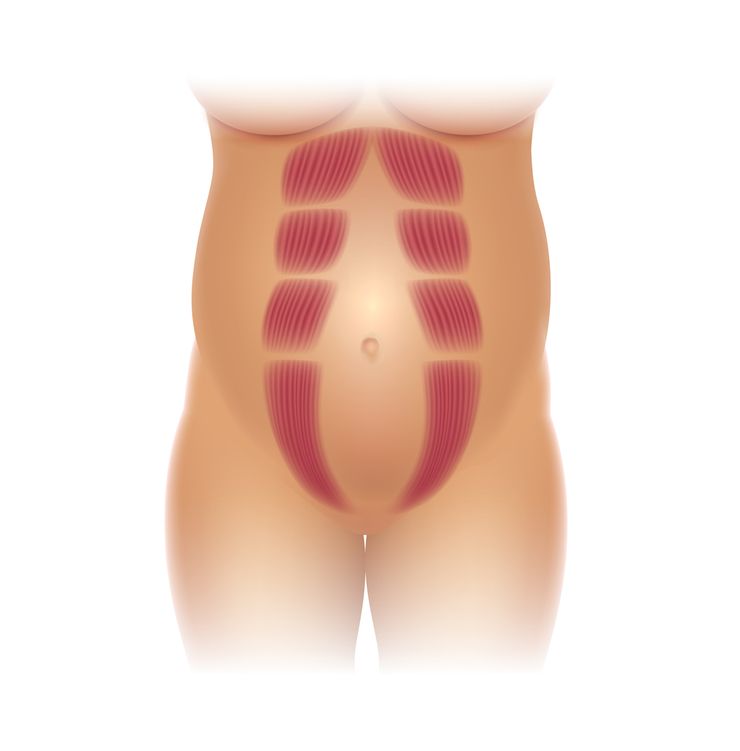
Так выглядит расхождение мышц живота после родов.
Мифы, связанные с болезнью
Узнав, как называется их недуг, молодые мамы спешат изучить информацию на просторах интернета. Далеко не всему написанному там стоит верить. Чем пугают неопытных женщин:
- обязательно требуется хирургическое вмешательство;
- как следствие происходят необратимые повреждения брюшной стенки;
- вызывает сильную боль;
- мышцы не восстанавливаются;
- прежде чем приступать к послеродовому восстановлению, надо ждать минимум 2 месяца.
Эти утверждения не имеют под собой оснований, при подозрении на расхождение мышц обращайтесь к врачу за профессиональной консультацией.
Сколько длится восстановление
Первый вопрос, возникающий сразу после постановки диагноза – когда все вернется на свои места. Продолжительность лечения зависит от степени тяжести. Легкая степень не требует особого внимания. Уже через несколько месяцев происходит восстановление. При 2 или 3 степени придется ежедневно выполнять упражнения, придерживаться диеты. Чтобы вернуть былые формы, понадобится от 6 до 12 месяцев. Услуги хирурга нужны только в самых сложных случаях, когда полоса расхождения свыше 10 сантиметров.
Что делать
Разработаны два способа терапии: радикальный и консервативный. Последний предполагает укрепление мышц посредством специальных упражнений. Когда начинать – решает врач. Он регулирует количество и план упражнений. Самолечение часто приводит к ухудшению ситуации и самочувствия.
Радикальный метод применяется, если существует опасность развития грыжи. В ходе операции, под наркозом, мышечные структуры сближают и ликвидируют имеющееся пространство. Все манипуляции занимают около двух часов. Если имеются грыжи, предварительно их вправляют. Некоторое время рекомендуют носить компрессионное белье.
Интенсивные занятия на проработку пресса при таком диагнозе строго запрещены. Многократно повторяющиеся движения тела вверх-вниз усугубляют положение и приводят к большему растяжению связок.
Как исправить
Прежде чем приступать к активному лечению, надо поставить точный диагноз. Делает это только опытный врач. Не доверяйте мнению подруг или знаменитых блогеров. Каждый человек устроен по-своему.
Стандартные тренировки вам не подойдут. Избегайте резких наклонов вперед, непосильных физических нагрузок. Придется научиться правильно и аккуратно носить на руках младенца, поднимать тяжелые предметы, спать, вставать с кресла или кровати.
- вес больше 5 кг в руки не берем;
- бандаж надеваем утром и снимаем только перед сном;
- при чихании прижимаем руку к животу;
- поднимаемся с кровати, предварительно повернувшись на бок;
- поднимаемся с табуретки, перенеся вес на ноги;
- держим спину в вертикальном положении;
- спим на спине, в крайнем случае – на боку.
Если есть лишний вес, придется придерживаться диеты.
Упражнения
Точное и регулярное выполнение рекомендованных упражнений избавит от проблемы. Выполняйте комплекс через день. Результат своих стараний вы увидите в зеркале уже через пару месяцев. Все элементы выполняются на любой твердой поверхности, лежа на спине. Следуйте инструкциям.
- Ноги согнуты. Руки свободно лежат вдоль тела. Стопы располагаются чуть шире бедер. Выдохнув, медленно поднимайте таз. Сделайте 12 повторений.
- Ноги сгибайте по очереди, не отрывая стопу второй ноги от поверхности пола. Сделайте 15 повторений.
- Ноги согнуты. Прижмите к полу поясницу. Руки вытяните вдоль туловища. Ладони направлены вниз. Выдохните и поднимите плечи. Замрите на пару секунд. Займите исходную позу. Сделайте 10 повторов.
- Прижмите стопы к полу. Ноги согнуты. Положите под пояс полотенце. Возьмитесь за концы. Руки скрещены на груди. Выдохнув, приподнимите плечевой пояс. Одновременно сдавливайте талию полотенцем. Сделайте 15 повторений.
Результат полностью зависит от вас. Внимательно и бережно относитесь к своему здоровью. Придерживайтесь основ здорового питания, соблюдайте питьевой режим.
Зная о существовании такой патологии, не пренебрегайте обследованием. Сразу после родов обратитесь к специалистам, чтобы исключить или подтвердить диастаз. При невозможности консультации, проверяйте себя самостоятельно. При первых признаках болезни обращайтесь за помощью к врачу.
Читайте также:


