После перелома уязвима кость
Человек не может много лет оставаться сильным, здоровым и не болеть совсем. Чрезмерные физические нагрузки не лучшим образом сказываются на даже очень крепком здоровье. Спортсмены и люди, тяготеющие к активному образу жизни, относятся в данном случае к группе риска. Из-за излишних нагрузок и сильного перенапряжения тело устает. И если не дать ему в нужный момент ожидаемой передышки, начинают страдать кости.
Стрессовый перелом представляет собой травматическое повреждение, которое появляется в результате разрушения костей из-за беспрерывных нагрузок. Усталостный перелом стопы, в отличие от перелома, полученного из-за одного сильного ушиба, развивается в результате многочисленных микротравм, вызванных ежедневными нагрузками ниже предельного уровня. Стрессовый перелом может возникнуть во время бега или прыжков. Из-за особенностей этого нарушения стрессовый перелом относится к стандартным травмам, полученным из-за физических перегрузок, переутомляемости.
Характеристика и описание заболевания

Костной ткани свойственно обновление и саморегенерация. Но если микротравмы случаются очень часто, кость не успевает восстановиться — и тогда происходит стрессовый перелом. В физическом смысле эта трещина не слишком большая. Для травмы характерны малые соколки кости и микротрещины.
Главный процесс, который сопровождает стрессовый перелом, называется ремоделированием — цитоплазматическим структурным изменением костной ткани. Постоянное состояние оборота костей приводит к регенерации их тканей. При цикличном напряжении и превышении количества повторяющихся нагрузок способность кости к восстановлению слабеет. Структура становится более уязвимой — развивается стрессовый перелом.
60 % всех стрессовых переломов приходится именно на анатомию голени и стопы.
Стрессовый перелом может пройти без лечения. В редких случаях — может потребоваться несложная хирургическая операция.
Семь причин возникновения стрессовых переломов ног:
- Неудобная и узкая обувь, плохая экипировка;
- Популярная ошибка начинающих спортсменов — увеличение интенсивности нагрузок без предварительного разогрева мышц;
- Неправильная техника упражнений — стопа не так ставится на поверхность;
- Задержка менструации на 3 и более месяцев без наступления беременности — это явление называется аменореей.
- Беспрерывные усиленные физические нагрузки — марафонский бег, прыжки с места, с разбега, в длину, в высоту;
- Резкость в переходе с одного покрытия на другое, к примеру, с асфальта на газон и наоборот;
- Остеопороз, или слабые кости. Это патологическое заболевание костной ткани, возникающее вследствие нехватки минералов. Плотность тканей постепенно истончается — так развивается остеопороз. Пренебрежение лечением может привести к частым и случайным переломам.
Остеопороз — патология, которая находится на 4-м месте среди причин смертности населения в мире.
Стрессовый перелом — группы риска: кто самый уязвимый
Движение — это жизнь. Но, к сожалению, не для всех. От стрессовых переломов больше остальных страдают следующие группы людей:
- Женщины;
- Профессиональные спортсмены;
- Люди с первым и вторым фототипами кожи (страдающие гиповитаминозом — дефицитом витамина группы D);
- Страдающие от остеопороза;
- Военные — активные участники строевой подготовки;
- Люди с разной длиной ног;
- В возрасте после 40 лет;
- Больные плоскостопием.
От стрессовых переломов чаще всего страдают игроки в большой теннис, легкоатлеты, бегуны — такие данные подтверждены статистикой и медицинскими исследованиями.
Травма — это результат бесконечных нагрузок на стопу при соприкосновении с грунтом. Если не отдыхать как следует и не делать длительные перерывы между тренировками, фактор риска получения усталостного перелома возрастает во много раз.
Симптоматика: как распознать стрессовый перелом
Главный симптом при стрессовой травме — это боль, ноющая, повторяющаяся, которая происходит в процессе физических нагрузок. Во время отдыха боль отступает.
Как еще можно распознать усталостный перелом? Здесь перечислены основные признаки:
- Может появиться отек;
- Боль волнообразная, чем больше двигаться — тем будет больнее;
- При ощупывании места трещины появляются болезненные ощущения;
- В области перелома может появиться кровоподтек.
Чаще всего от стрессовых переломов страдают из-за усиления физической нагрузки — в процессе перехода от 2-х тренировок к 5-6, например.
Риск возникновения стрессового перелома также возрастает в следующих ситуациях:
- При наличии остеопороза, даже в состоянии покоя;
- При плоскостопии.
Способы диагностики
Диагноз может поставить врач. Это происходит на обычном приеме после оценки специалистом всех факторов риска.
Более полную картину продемонстрируют снимки рентгенологического обследования и магнитно-резонансной томографии.
Лечение стрессовых переломов
Единственный и самый главный способ сохранить свои кости в целости и сохранности — это дать им отдыхать. В лечении усталостных переломов это ключевой момент.

При появлении первых признаков травмы рекомендуется обеспечить полный покой ногам. Игнорировать боль ни в коем случае нельзя — это чревато серьезными последствиями.
Первое, что следует сделать, — приложить к месту дислокации боли пакет со льдом. Незамедлительно обратиться к врачу.
Назначение лечения зависит от места возникновения травмы и степени ее тяжести. Цель лечения — стабилизировать уровень физической активности.
В консервативном плане лечения обычно предусмотрены следующие пункты:
- Покой. Настоятельно рекомендован перерыв в той сфере деятельности, которая спровоцировала появление недуга. Время, необходимое для полного сращивания связок, — 2 месяца. Не запрещены аэробные нагрузки, велосипед и бассейн: они в меньшей степени травмируют голень и стопу.
- Специальная обувь. Чтобы в некоторой степени уменьшить нагрузку на стопы, следует приобрести подходящую обувь — это могут быть удобные сандалии, брейс для голени или другая натуральная обувь.
- Гипсовая повязка. Травмы на наружном краю стопы проходят гораздо дольше. Гипсовая повязка должна надежно фиксировать кости и снимать нагрузку с поврежденной ноги. Но это лишь один из видов сторонней фиксации. Костыли помогут разгрузить травмированную ногу до полного выздоровления.
Порой из-за неправильного сращения травмы может понадобиться операция. Ее цель — поддержать кость изнутри, зафиксировав ее штифтом.
В период сращивания перелома, чтобы скрепить мелкие кости стопы, применяют пластины или винты.
Заключение
При правильном питании, нормальном образе жизни, адекватной физической активности стрессовые переломы легко поддаются лечению.
Но самой действенной профилактикой остается умение избегать стрессов.
Переломы пястных костей встречаются во врачебной практике достаточно часто. В процентном соотношении «,перелом боксера», составляет 2,5% от всех травм рук. Всего кисть имеет 5 пястных костей. Их принято считать, начиная с большого пальца. Так, кость в большом пальце – это первая пястная, соответственно, в мизинце – пятая.
Виды травм
В зависимости от причины возникновения повреждения существует несколько классификаций. Помимо нумерации травмы можно различить по локализации, количеству повреждений, по тяжести, по виду.
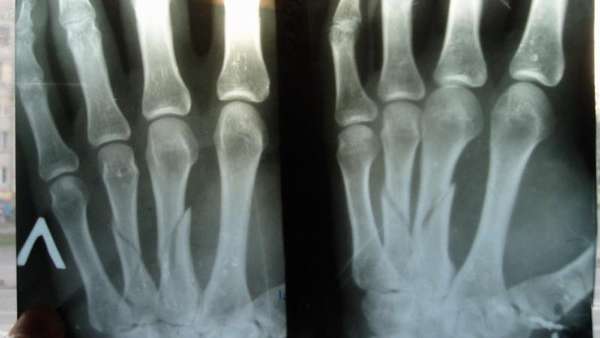
В частности, по локализации выделяют:
- Переломы головки кости. Такие травмы появляются в зоне пястно-фалангового соединения.
- Переломы шейки. Этот вид характеризуется деформацией части руки.
- Повреждения тела кости. Они возникают при непосредственном влиянии. К этому типу относятся переломы 3 и 4 пястной кости.
- Переломы основания. Эти повреждения находятся на утолщенном конце кости, которая располагается около запястья.
Читайте также: Что такое скандинавская ходьба
По количеству трещин различают травмы единичного (повреждение одной) и множественного (перелом нескольких пястных костей кисти) характера.
По уровню тяжести —, они есть со смещением или без смещения.
По виду их также делят на открытые и закрытые. Первый вид опасный тем, что отломки повреждают мягкие ткани и выходят на поверхность. При этом в рану может попасть инфекция. Закрытый перелом такой опасности не несет.
Причины переломов пястных костей
Что касается причин возникновения такого типа травм, то их не так много:
- бытовые травмы (неудачное падение на руки, либо удары чем-то тяжелым по кисти),
- спортивный травматизм (переломы, полученные во время тренировок),
- травмы, возникшие после драк или физического насилия.
Существует еще перелом Беннета. Его особенностью является перелом первой пястной кости вместе со смещением ее основания, от чего его еще называют “переломовывих»,. Чаще всего с этим видом травмы сталкиваются боксеры.
Такое название она получила в честь хирурга, который впервые ее задокументировал.
Читайте также: Что такое аппарат Илизарова
Еще одно распространенное повреждение – это перелом 5 пястной кости. Его также именуют “переломом скандалиста”. Это название он имеет из-за характера появления, а именно удара кулака об стол или другую твердую поверхность. При таком взаимодействии указанная кость перегружается, а потом мгновенно ломается.
Признаки травмы
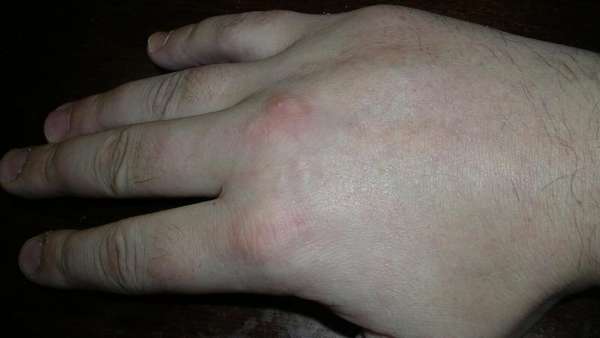
То, как часто пациенты попадают к врачу с таким диагнозом, объясняется тем, что пястные кости снаружи почти не защищены мышцами.
Соответственно, мышечной ткани недостаточно для того, чтобы предотвратить перелом пятипястной кости либо любой другой из расположенных рядом с ней. Чаще всего травмированию подвергается 1-ая и 5-ая кости пальцев.
Для того чтобы оперативно выявить его, нужно знать симптомы:
- пронзительная боль в зоне возможной травмы.
- прогрессирующий отек,
- препитация фрагментов,
- деформация с внешней стороны кисти руки,
- сильный болевой синдром при разгибании пальцев.
Стоит отметить, что если пястные кости ломаются у детей, то смещения может не наблюдаться. Причина такой особенности в том, что детские имеют немного другую структуру. Их покрывает эластичная оболочка – надкостница. Именно она не дает полностью треснуть.
Диагностирование перелома
Для того чтобы поставить диагноз врач-травматолог, в первую очередь, проводит визуальный осмотр конечности. Также, особое внимание уделяется жалобам пациента. Далее проводится пальпация.
Знаете ли вы: Как укрепить плечевой сустав?
Конечным пунктом осмотра должно стать рентгеновское исследование. Именно на основании снимка ставится точный диагноз, определяется вид и сложность повреждений.
В случае любой травмы необходимо немедленно обратиться в больницу. Но если по какой-либо причине, больной не может быть доставлен к врачу сразу, возможно оказать ему первую помощь. Но делать это нужно предельно осторожно, придерживаясь всех правил. Только тогда пострадавший без вреда для здоровья сможет подождать прибытия медиков.

Так, если перелом визуально определяется как закрытый без смещения, то руку стоит осторожно зафиксировать бинтом. Это делается для того, чтобы не дать обломкам сместиться. После обязательно нужно вызвать бригаду скорой помощи, дать пострадавшему обезболивающее. Больше никаких действий не предпринимается до самого приезда врачей.
Подробнее про то что лечит медицинская желчь читайте тут
Иногда случаются и более сложные ситуации. Когда перелом открытый и невооруженным глазом видны смещения и концы кости. Действовать тогда надо иначе. Рану следует аккуратно обработать антисептическим веществом. После этого место повреждения закрыть стерильным бинтом. И снова необходимо дождаться специалиста.
Лечение перелома
Такого типа травма поддается лечению, как в амбулаторном, так и стационарном режиме. Многое в терапии определяется сложностью перенесенной травмы. Так, если перелом является закрытым и без смещения, то врач способен вручную поставить кость в правильную позицию. Тогда в зоне перелома делается несколько инъекций прокаина. Затем, проводится вытяжение, постановка обломков на место и гипсовая иммобилизация.
После того, как была совершена репозиция, пациенту необходимо сделать рентген. Он помогает увидеть реальное состояние и серьезность повреждения. Сколько же носить гипс? При нормальном сращении для полного выздоровления понадобится около месяца.
А вот если случился открытый перелом, то его обязательно лечить стационарно. Лечение в стационаре делится на медикаментозное и хирургическое.
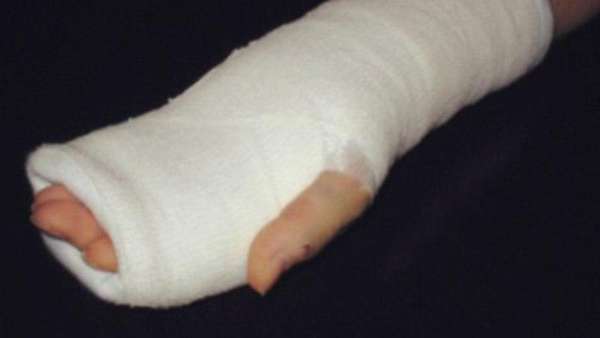
Этот вид терапии осуществляется с помощью местной или проводниковой анестезии. После того, как конечность обезболена, поврежденную кость вытягивают и смещают ее фрагменты с внешней стороны. Иммобилизация осуществляется гипсовым лангетом. Руку фиксируют, начиная от верхней трети предплечья до окончаний пальцев.
Как лечить перелом берцовой кости подробно описано тут
Помощь хирурга необходима только в тяжелых случаях:
- При открытом повреждении операция направлена на очищение раны от микроскопических обломков кости, грязевых отложений и инфекций.
- Если боксерский перелом, например, не отличается устойчивостью, то после постановки обломков, через фалангу вводится спица.
- Если кость ломается в нескольких местах, то происходит раздробление. При устранении травмы важно не повредив сустав установить штифты.
Как снимают спицы после перелома (пястной кости и перелома пальца):
Если перелом замечен вовремя, репозиция проведена правильно, то повреждение довольно быстро срастается и больше не беспокоит. Но если произошел перелом пятой пястной кости со смещением, то лечение может усложнить раздробление кости.
В таком случае, не избежать установки штифтов. После такого перелома пястной кости часто не сгибаются пальцы. Следовательно, пациенту требуется длительная реабилитация.
Реабилитация руки после перелома пястной кости начинается после снятия гипсовой или иной повязки. Для того чтобы восстановление целостности кости было успешным, и перенесенная травма беспокоила как можно меньше, врачи дают несколько советов, как разрабатывать руку после перелома пятой пястной кости и тех, которые находятся рядом.
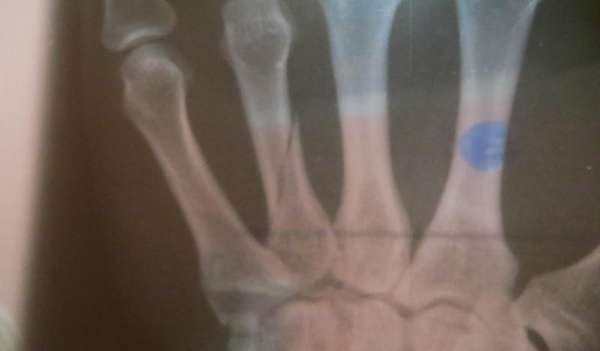
Итак, комплекс упражнений:
Заключение
Повреждение пястной кости одно из самых распространенных бытовых и спортивных травм. Она характеризуется разной степенью тяжести и несет с собой немало риска из-за непредсказуемого места появления. Но если обратиться к доктору сразу после повреждения, то возможно полностью или частично восстановить функциональность кисти. Также, как только снимут спицы после перелома пястной кости, нужно не забывать делать упражнения.

В данной главе представлены биологические и биомеханические основы лечения переломов. Мы рассмотрим, как сломанная кость ведет себя в разных биологических и механических условиях и как это влияет на выбор хирургом метода лечения.
Любое хирургическое вмешательство может изменить биологические условия, а любой метод фиксации - изменить механические условия.
Эти изменения способны оказывать значительное влияние на сращение перелома и определяются хирургом, а не пациентом.
Поэтому каждый хирург-травматолог должен обладать базовыми знаниями по биологии и биомеханике сращения переломов, чтобы принимать, правильные решения при их лечении.
- Характеристики кости
- Перелом кости
- Как срастается перелом
Главная цель внутренней фиксации - срочное и, если возможно, полное восстановление функции поврежденной конечносги.
Хотя надежное сращение перелома является лишь одним из элементов функционального восстановления, его механика, биомеханика и биология важны для достижения хорошего результата.
Фиксация перелома - это всегда компромисс: в силу биологических и биомеханических причин часто необходимо в некоторой степени жертвовать прочностью и жесткостью фиксации, а оптимальный имплантат не обязательно должен быть самым прочным и жестким.
В критических условиях механические требования могут быть важнее биологических, и наоборот. Аналогично, при выборе материала имплантата приходится идти на компромисс: например, выбирать между механической прочностью и пластичностью стали и электрохимической и биологической инертностью титана.
Хирург определяет, какая комбинация технологий и оперативных методов наиболее полно соответствует его опыту, имеющимся условиям и, главное, потребностям пациента.
Характеристики кости
Кость служит опорой и защитой для мягких тканей и обеспечиваег движения и механическую функцию конечности.
При обсуждении переломов и их заживления особый интерес представляет хрупкость кости: кость прочна, но ломается при незначительных деформациях.
Это означает, что кость ведет себя скорее как стекло, а не как резина. Поэтому в начале естественного процесса сращения костная ткань не может сразу перекрыть щель перелома, который постоянно подвергается смещениям.
При нестабильной или эластичной фиксации переломов (относительной стабильности) последовательность биологических событий - в основном сначала формирование мягкой, затем жесткой мозоли - помогает уменьшить нагрузку и деформацию регенерирующих тканей.
Резорбция концов костных отломков увеличивает межотломковую щель. Пролиферирующая ткань менее ригидна (чем костная), что уменьшает механическое напряжение в зоне перелома. Условия микроподвижности способствуют образеванию костно-хрящевой муфты, которая повышает механическую стабильность перелома. После достижения надежной фиксации перелома мозолью происходит полное восстановление функции. Затем за счет внугренней перестройки восстанавливаете! иасодная структура кости - процесс, который может занять годы.
Перелом кости
Перелом вызывает нарушение непрерывности кости, что приводит к патологической подвижности, потере опорной функции кости и к боли. Хирургическая стабилизация можег немедленно восстановить функцию кости и уменьшить боль, при этом пациент получит возможность безболезненных движений и избежит таких последствий повреждений, как комплексные региональные болевые синдромы.
При переломе происходит разрыв кровеносньк сосудов кости и надкостницы. Спонтанно высвобождаемые биохимические агенты (факторы) учасгауют в индукции процессов заживления. При свежих переломах эти агенты весьма эффективны, и какой-либо дополнительной стимуляции практически не требуется.
Роль хирургического вмешательства - направить и поддержать процесс заживления.
Перелом и кровоснабжение кости
Хотя перелом -исключительно механический процесс, он вызывает важные биологические реакции, такие как резорбция кости и образование костной мозоли. Эти реакции зависят от сохранности кровоснабжения. Следующие факторы оказывают влияние на кровоснабжение в зоне перелома и имеют непосредственное значение для хирургического лечения:
- Механизм повреждения. Величина, направление и концентрация сил в зоне повреждения определяют тип перелома и сопутствующие повреждения мягких тканей. В результате смещения фрагментов разрываются периостальные и эндостальные сосуды, отделяется надкосгница. Кавитация и имплозия (внутренний взрыв) в зоне перелома вызывают дополнительные повреждения мягких тканей.
- Первичное лечение пациента. Если спасательные мероприятия и транспортировка происходят без шинирования переломов, смещения отломков в зоне перелома будут усугублять иоюдные повреждения
- Реанимация пациента. Гиповолемия и гипоксия увеличивают тяжесть повреждения мягких тканей и кости, поэтому должны быть устранены на ранних этапах лечения.
- Хирургический доступ. Хирургическое обнажение перелома неизбежно ведет к дополнительному повреждению, которое может быть минимизировано за счет точного знания анатомии, тщательного предоперационного планирования и скрупулезной хирургической техники
- Имплантат. Значительное нарушение костного кровотока может возникать не только из-за хирургической травмы, но и вследслвие контакта импдантата с костью.
Пластины с плоской поверхностью (напр. DCP) имеют большую площадь контакта. Динамическая компрессионная пластина с ограниченным контактом (LC-DCP) имеет вырезки на поверхности, обращенной к кости; она была разработана именно для уменьшения площади контакта. Однако площадь контакта зависит также от соотношения радиусов кривизны пластины и кости.
Если радиус кривизны нижней поверхности пластины больше, чем радиус кривизны кости, то их контакт может бьть представлен единичной линией, и это уменьшает преимущества LC-DCP по равнению с плоской поверхносгыо DCP. Наоборот, когда радикс кривизны пластины меньше радиуса кривизны кости, имеется контакт по обоим краям пластины (две линии контакта), и латеральные вырезки на LC-DCP в значительной сгепени уменьшат площадь контакта. - Последствия травмы. Повышенное внутрисуставное давление уменьшает циркуляцию крови в эпифизе, особенно у молодых пациентов. Доказано, что повышение гидравлического давления (за счет интракапсулярной гематомы) снижает кровоснабжение эпифиза при открытой зоне роста.
Немедленное снижение костного кровотока наблюдалось после перелома и остеотомии, при этом кровоснабжение кортикального слоя поврежденной части кости снижалось почти на 50%. Это снижение связывалось с физиологической вазоконсгрикцией как периосгальных, так и медуллярных сосудов, возникающей как ответная реакция на травму.
В процессе сращения перелома, однако, наблюдается увеличивающаяся гиперемия в прилежащих внутри- и внекостных сосудах, достигающая пика спустя 2 недели. После этого кровоток в области костной мозоли постепенно вновь снижается. Отмечается также временное изменение нормального центросгремительного направления кровотока на противоположное после повреждения медуллярной системы кровообращения.
Перфузия костной мозоли крайне важна и может определить результат процесса консолидации. Кость может формироваться только при поддержке сосудистой сети, и хрящ не будет жизнеспособен при отсутствии достаточной перфузии. Однако эта аншогенная реакция зависит как от метода лечения перелома, так и от созданньк механических условий.
- Сосудистая реакция более выражена при использовании более эластичной фиксации, возможно, вследсгвие большего объема костной мозоли.
- Значительное механическое напряжение ткани, вызываемое нестабильностью, уменьшает кровоснабжение, особенно в щели перелома.
- Хирургическое вмешательство при внутренней фиксации переломов сопровождается изменениями гематомы и кровоснабжения мягких тканей. После чрезмерного рассверливания костномозгового канала
- Эндостальный кровоток уменьшается, однако если рассверливание было умеренным, отмечается быстрая гиперемическая реакция.
- Рассверливание при интрамедуллярном осгеосинтезе приводит к замедлению восстановления кортикальной перфузии в зависимости от степени рассверливания.
- Рассверливание не оказывает влияния на кровоток в косгной мозоли, так как кровоснабжение мозоли зависит в основном от окружающих мягких тканей. В дополнение к широкому обнажению кости значительная площадь контакта кости и имплантата приведет к снижению костного кровотока, так как кость получает снабжение из периостальных и эндостальньпс сосудов.
- Нарушение кровоснабжения минимизируется путем отказа от непостредственной манипуляции фрагментами, применением минимально-инвазивных вмешательств, использованием внешних или внутренних фиксаторов.
Как срастается перелом
Различают два типа сращения перелома:
- первичное, или прямое, сращение путем внутренней перестройки;
- вторичное, или непрямое, сращение путем формирования костной мозоли.
Первый происходит только в условиях абсолютной стабильности и является биологическим процессом остеональной перестройки кости.
Второй наблюдается при относительной стабильности (эластичной фиксации). Происходящие при этом типе сращения процессы сходны с процессами эмбрионального развития кости и включают как интрамембранозное, так и эндохондральное формирование кости.
При диафизарньк переломах формируется костная мозоль.
Сращение кости можно разделить на четыре стадии:
- воспаление;
- формирование мягкой мозоли;
- формирование жесткой мозоли;
- ремодедирование (перестройка).
Хотя эти стадии имеют различные характеристики, переход от одной к другой происходит плавно. Стадии определены произвольно и описываются с некоторыми вариациями.
Воспаление
После возникновения перелома начинается воспалительная реакция, которая продолжается до начала формирования фиброзной, хрящевой или костной таани (1-7-е сутки после перелома). Первоначально образуются гематома и воспалительный экссудат из поврежденньк кровеносньк сосудов. У концов сломанной кости наблюдается остеонекроз.
Повреждение мягких тканей и дегрануляция тромбоцитов приводят к выбросу мощных цитокинов, которые вызывают типичную воспалительную реакцию, т.е. вазодилятацию и гиперемию, миграцию и пролиферацию полиморфноядерных нейтрофилов, макрофагов и т.д. Внутри гематомы образуется сеть фибриновых и ретикулярных волокон, также представлены коллагеновые волокна. Происходит постепенное замещение гематомы грануляционной тканью. Остеокласты в этой среде удаляют некротизированную кость на концах отломков фрагментов.
Формирование мягкой мозоли
Со временем боль и отек уменьшаются, и образуется мягкая мозоль. Это примерно соответствует времени, когда фрагменты уже не смещаются свободно, то есть приблизительно через 2-3 недели после перелома.
Стадия мягкой мозоли характеризуется созреванием мозоли. Клетки-предшественники в камбиальных слоях надкостницы и эндоста стимулируются для развития в остеобласты. Вдали от щели перелома на поверхности периоста и эндоста начинается интрамембранозный аппозиционный рост кости, за счет которого формируется периостальная муфта грубоволокнистой костной ткани и заполняется костномозговой канал. Далее происходят врастание в мозоль капилляров и повышение васкуляризации. Ближе к щели перелома мезенхимальные клетки-предшественники размножаются и мигрируют через мозоль, дифференцируясь в фибробласты или хондроциты, каждые из которых продуцируют характерный внеклеточный матрикс и медленно замещают гематому.
Формирование жесткой мозоли
Когда концы перелома связаны между собой мягкой мозолью, начинается стадия жесткой мозоли которая продолжается до тех пор, пока отломки не зафиксируются прочно новой костью (3-4 месяца). По мере прогрессирования внугримембранозного образования кости мягкая ткань в щели перелома подвергается энхондральной оссификации и трансформируется в жесткую кальцифицированную ткань (грубоволокнистую кость). Рост костной мозоли начинается на периферии зоны перелома, где деформации минимальны.
Формирование этой кости уменьшает деформации в расположенных ближе к центру отделах, где в свою очередь также формируется костная мозоль. Таким образом, формирование жесткой мозоли начинается по периферии и прогрессивно смещается к центру перелома и межотломковой щели. Первичный костный мостик формируется снаружи или внутри костномозгового канала, вдали от подлинного кортикального слоя. Затем, путем энхондральной оссификации, мягкая ткань в щели перелома замещается грубоволокнистой костью, которая в итоге соединяет первоначальные кортикальные слои.
Ремоделирование
Стадия ремоделирования начинается после прочной фиксации перелома грубоволокнисгой костной тканью. Она постепенно замещается пластинчатой костью путем поверхностной эрозии и остеональной перестройки. Этот процесс может занять от нескольких месяцев до нескольких лет. Он продолжается до тех пор, пока кость полностью не восстановит свою первоначальную морфологию, в том числе костномозговой канал.
Различия в сращении кортикальной и спонгиозной кости
В отличие от вторичного сращения кортикальной кости сращение спонгиозной кости происходит без формирования значимой внешней мозоли.
Посде стадии воспаления формирование кости осуществляется за счет интрамембранозной оссификации, что можно объяснить огромным ангиогенным потенциалом трабекулярной косги, а также используемой при метафизарных переломах фиксацией, которая обычно более стабильна.
В редких случаях значительной межфрагментарной подвижности щель перелома может заполняться промежуточными мягкими тканями, однако обычно это фиброзная ткань, которая вскоре замещается костной.

Перелом шейки бедра
Перелом шейки бедра - тяжелая и опасная травма, которая может возникать как у пожилых, так и у молодых людей.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


