После операции удаления грыжи сильные боли в животе

- Локализация и классификация
- Почему у одних пациентов после операции образуются грыжи, а у других нет?
- Симптомы
- Как проводится диагностика?
- Какие осложнения возможны при нелеченой грыже?
- Что делать людям при обнаружении послеоперационных признаков грыжи?
- Прогноз и профилактика
- Видео по теме
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Локализация и классификация
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Почему у одних пациентов после операции образуются грыжи, а у других нет?
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Симптомы
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Как проводится диагностика?
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Какие осложнения возможны при нелеченой грыже?
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
Особенности
Для более четкой картины, следует более подробно разобраться в особенностях этой патологии. При операции делается разрез в мышцах брюшной полости. По некоторым причинам, этот мускул не заживает, поэтому разрыв открывается, так как мышцы затягиваются и высвобождаются во время физической нагрузки. Вместо плоского, сильного куска мышц у человека формируются мышцы с небольшим зазором.
Особенности лечения данного заболевания
При послеоперационной грыже может оказаться допустимым использование так называемой консервативной тактики, но исключительно в ситуации присоединения каких-либо существенных противопоказаний к проведению оперативного вмешательства. В подобных ситуациях настоятельно рекомендованным является соблюдение диетического рациона, абсолютный отказ от физических нагрузок. Также очень важно будет обеспечивать борьбу с запорами и не забывать о постоянном использовании поддерживающего бандажа. Однако в любых других случаях результативным будет именно хирургическое вмешательство, чтобы послеоперационная грыжа не спровоцировала развитие осложнений.
Радикальное избавление от нее может быть осуществлено исключительно операционным методом, а именно при помощи герниопластики. Настоятельно рекомендуется обратить внимание на то, что:
- конкретная методика хирургического вмешательства при наличии грыжи избирается исходя из расположения и показателей величины выпячивания;
- очень важно учитывать присутствие спаечных алгоритмов между органами брюшины и грыжевым мешком;
- при незначительных и неусугубленных дефектах после операции (меньше пяти см) может быть проведено элементарное ушивание апоневроза. Речь идет о пластической операции в отношении передней стенки брюшины за счет местного тканевого покрова;
- средние, обширные, гигантские, продолжительно существующие и усугубленные грыжи после операции нуждаются в сокрытии дефекта апоневроза при помощи так называемого синтетического протеза. Речь идет про герниопластику с внедрением сетчатого протеза.
Симптомы, причины и лечение мезаденита у детей и взрослых
В последнем случае могут применяться всевозможные методики оборудования сетчатой системы по отношению к физиологическим структурам брюшины. В подобных ситуациях предполагается разделение спаек или осуществление рассечения рубцов. Кроме того, при ущемлении подобной грыжи рекомендованной является резекция кишки и сальника. Для того, чтобы послеоперационная грыжа не была сопряжена с осложнениями, необходимы определенные профилактические меры.
Послеоперационная грыжа на животе
Послеоперационная грыжа живота — выступ органов или кусочка ткани из его обычно содержащегося пространства. В брюшной полости послеоперационная грыжа обычно включает в себя кусочек кишечной области или сальника. Он представляет собой жировой фартук, который свисает из средней зоны толстой кишки, выступая через слабые места в брюшной стенке.
Сама стенка состоит из слоев мышц и тканей разного типа. В таких слоях часто образовываются ослабленные пятна, чтобы содержимое брюшной полости выпячивалось и образовывалась грыжа. Стенка брюшины состоит из группы мышц, что отражают справа и слева друг друга. К ним относятся прямые мышцы, внутренние косые мышцы, косые мышцы внешней зоны и трансверсали. Грыжи на животе – самый распространенный тип осложнений после операции. Чаще всего они образуются после удаления аппендицита или желчного пузыря.
Классификация брюшных грыж
В первую очередь послеоперационные брюшные грыжи различают по их локализации относительно центра живота: они могут быть срединными (верхними или нижними) и боковыми (верхними латеральными или нижними). Кроме того, отличаются они и по размеру, разделяясь на малые, средние, обширные и гигантские. Характеризуются эти размеры так:
- при малых конфигурация живота не меняется;
- при средних выделяется небольшая часть отдельной области брюшины;
- при обширных выделяется вся отдельная область брюшины;
- гигантские занимают от двух областей брюшины и более.
Отдельно врачи разделяют послеоперационные грыжи на те, которые поддаются и не поддаются вправлению, а также те, которые содержат одну камеру или более. Все эти факторы определяют последующее лечение.
Послеоперационная пупочная грыжа
Послеоперационные грыжи пупка вызывают ненормальное выпячивание в зоне пупка и очень распространены у людей после операций. Такие патологии происходят на внешних краях мышцы живота прямой кишки. Они возникают как осложнение абдоминальной хирургии, когда брюшные мышцы разрезаются, чтобы хирург мог войти в брюшную полость для работы. Хотя мышца обычно восстанавливается, она становится относительной областью слабости, что потенциально позволяет брюшным органам выпячиваться через разрез. Пупочные грыжи обычно безболезненны и не вызывают дискомфорта.
Основные симптомы
Говоря о том, какие симптомы указывают на послеоперационную грыжу, то таковыми являются, в первую очередь, характерное выпячивание в области рубца, оставшегося после хирургического вмешательства, и по обе стороны от него. Выпячивание может быть практически незаметным или же весьма существенным по своим размерам.
На ранней стадии послеоперационную грыжу можно без особых проблем вправить, в особенности, если она небольшая по размерам и не доставляет пациенту сильных неудобств. Но при резких движениях,и поднятии тяжести или же натуживании грыжа будет выпячиваться, причиняя боль.
Необходимостью посетить врача могут послужить различные симптомы, которые будут указывать на наличие такого заболевания, как послеоперационная грыжа. Одним из самых основных является появившееся выпячивание в том месте, где находится рубец после операции.
После операции на органах брюшной полости возможно развитие грыжи в области рубца. Такая грыжа называется послеоперационной или вентральной. Послеоперационная грыжа появляется в результате целого ряда воздействий, которые испытывает рубец, оставшийся после наложения швов. Локализация вентральной грыжи зависит от вида операции, которая была выполнена.
• болезненное выпячивание в области послеоперационного рубца;• боль в животе, особенно при натуживании и резких движениях;• тошнота, иногда рвота.
Послеоперационная вентральная грыжа
Многие называются их короткими, потому что они образуются на месте прошлых хирургических разрезов (например, операция по удалению желчного пузыря). Слои брюшной стенки становятся слабыми или тонкими, что позволяет содержимому брюшной полости смещаться в эти зазоры. Такие патологии могут встречаться в разных местах тела — например, бедренная вентральная грыжа возникает в бедре.
Для полного диагноза врач спросит пациента о симптомах и проведет физический осмотр. Ему может потребоваться провести разные тесты. Данные тесты могут включать:
- Абдоминальное ультразвуковое исследование;
- Абдоминальная КТ;
- Абдоминальная МРТ.
Симптомы послеоперационной грыжи
Выпячивание, как правило, считается единственной симптоматикой пупочной грыжи. Иная распространенная симптоматика включает:
- Болевые ощущения или дискомфорт в пораженной зоне (обычно в нижней зоне живота), в особенности при наклонах, кашле либо подъеме;
- Слабость, ощущение давление тяжести в желудке;
- Жжение или болевой синдром в зоне выпячивания;
Прогноз при грыже
Грыжи после проведения операции, даже если отсутствуют какие-либо осложнения, приводят к усугублению физической и трудовой активности. Помимо этого, в списке последствий находятся косметические дефекты, существенное усугубление качества жизни. По оценкам специалистов, ущемление грыжи после операции достаточно часто (примерно в 8,8% случаев) провоцирует наступление летального исхода. После оперативного устранения такого явления, как послеоперационная грыжа (за исключением ситуаций с многократными рецидивами) прогноз является удовлетворительным.
Лечение послеоперационной грыжи без операции
Нужна терапия или нет — будет зависеть от размеров образования и выраженности симптоматики. Хирург может лишь держать под контролем болезнь и проверять, есть ли осложнения. Совсем необязательно удалять патологию. Избежать удаления помогут другие методы, которые описаны ниже.
Диеты часто может лечить симптоматику грыж отдела пищеводной зоны отверстия диафрагмы. При таких диетах стоит избегать больших или тяжелых блюд, не занимать горизонтальное положение или нагибаться после приема пищи, а также держать свой вес тела в здоровом диапазоне.
Если эти изменения в диете не устраняют ощущение дискомфорта, может понадобиться коррекция грыжи. Можно также избавиться от многих симптомов, избегая продуктов, вызывающих кислотный рефлюкс или изжогу. К таким продуктам относятся различные пряности и томаты.
Для тех, у кого имеется послеоперационная патология пищеводного отверстия диафрагмы, рекомендуются лекарства, отпускаемые без рецепта и по рецепту, которые уменьшают кислотность желудка, могут уменьшить дискомфорт и устранить симптомы. К ним относятся антациды, блокаторы рецепторов H-2 и ингибиторы протонного насоса.
Специальная фиксирующая одежда, корсеты могут удерживать грыжи на месте. Они оказывают давление на кожные покровы и брюшную стенку. Данные подходы временные и потенциально способны привести к повреждению кожных покровов и инфекции по причине трения и потрескивания. Их часто используют пациенты старшего возраста или пациенты с ослабленным здоровьем, у которых имеется повышенный риск хирургического вмешательства удаления патологии.
Можно ли предотвратить недуг?
В то время как врожденные грыжи не могут быть предотвращены, риск развития грыжи, которая происходит после операции, можно свести к минимуму. Цель состоит в том, чтобы избежать увеличения давления в брюшной полости, которое могло бы подчеркнуть слабые места в брюшной стенке.
- Поддерживать здоровый вес. Избегать быстрой потери веса. Быстрые программы потери веса могут не учитывать нехватку белка и витаминов, которые необходимы для мышечной силы, вызывая слабость в мышцах живота.
- Есть здоровую пищу и регулярно выполнять упражнения, чтобы свести к минимуму риск запоров. Избегать запоров и напряженности во время дефекации и мочеиспускания. Напряжение вызывает повышенное давление внутри живота.
- Использовать надлежащие методы подъема, особенно при попытке поднять тяжелые предметы. Это важно помнить на работе, дома и при занятиях спортом.
- Бросить курить, чтобы уменьшить периодический кашель.
Каковы профилактические мероприятия?
Профилактика грыж после операции требует от специалиста выбора исключительного корректного и физиологичного доступа при любом типе вмешательства. Очень важно будет соблюсти скрупулезную асептику на каждом из этапов операции. Не следует забывать про применение материала высокого качества для наложения швов, адекватную подготовку перед операцией и ведение пациента после подобного вмешательства.
На этапе после операции от больного окажется необходимым неукоснительное соблюдение всех рекомендаций в плане питания и обязательное ношение бандажа. Безусловно, очень важно будет помнить про физическую активность, стабилизацию веса, ограничение физических нагрузок (исключение интенсивных усилий), регулярность в рамках опорожнения области кишечника. Такие мероприятия могут показаться элементарными, однако именно они и позволяют в будущем избежать такого нежелательного последствия, как послеоперационная грыжа.
- Виды и причины появления
- Способы удаления
- Как проводится операция — удаление грыжи живота?
- Послеоперационное восстановление
- Возможные осложнения
Одна из основных операций в хирургическом стационаре – удаление грыжи живота. Она проводится как экстренно, так и в плановом порядке.
Методика операции по удалению грыжи живота зависит от давности заболевания. От наличия ущемления и того, насколько своевременно пациент обратился за медицинской помощью.
Операция представляет собой выпячивание органов брюшной полости через несуществующие в норме отверстия. Например, в околопупочной области белой линии живота.
Виды и причины появления
- склонность к запорам;
- детский или пожилой возраст;
- нарушение анатомической целостности передней брюшной стенки, из-за ранее перенесенных операций;
- тяжелый физический труд;
- мужской пол;
- склонность к повышенной массе тела;
- сильный кашель или крик;
- повторные сложные естественные роды;
- травмы.
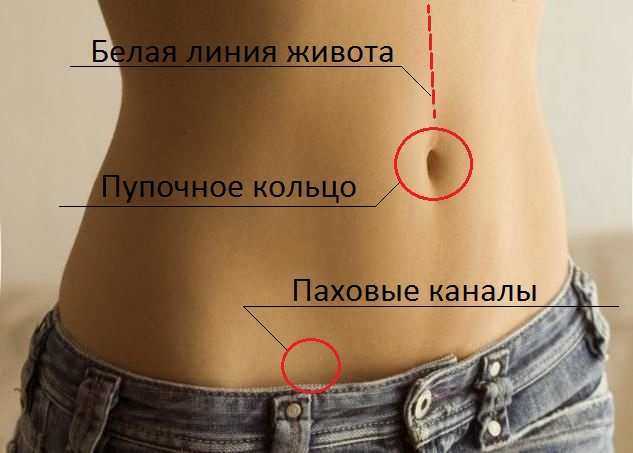
Грыжи белой линии живота бывают врождённые и приобретённые. Они редко достигают диаметра более 10 см. Чаще они расположены над пупком и крайне редко ущемляются.
Клиническая картина проявляется болью в том органе, который попадает в грыжевой мешок. Это может быть сальник, петли тонкой кишки, мочевой пузырь.
В случае попадания в грыжевые ворота петель кишечника возникают неприятные ощущения. Это может быть жжение в петлях кишки в верхней половине живота. В детском возрасте грыжи белой линии практически не встречаются.
Способы удаления
Операция – герниопластика может проводиться следующими способами:
- ушивание дефекта в белой линии кисетным, П-образным, узловыми и другими видами швов;
- пластика собственными тканями;
- лапароскопическая операция.
Операцию лучше проводить в плановом порядке не дожидаясь осложнений. По поводу которых придётся выполнять экстренное оперативное вмешательство. Лучше всего операцию проводить в специализированных клиниках по удалению грыжи.
Подготовка к операции включает в себя следующие анализы:
- клинический анализ крови; общий анализ мочи;
- биохимический анализ крови;
- коагулограмма – анализ на свёртываемость крови и длительность кровотечения;
- определение группы крови и резус фактора;
- кровь на реакцию Вассермана, ВИЧ, гепатиты;
- рентгенография органов грудной клетки;
- ультразвуковая допплерография сосудов нижних конечностей;
- при наличии сахарного диабета показана консультация эндокринологом;
Если у больного имеется язвенная болезнь желудка или двенадцатиперстной кишки, то необходимо выполнить ФГДС.
Как проводится операция — удаление грыжи живота?
Если содержимым грыжевого мешка является предбрюшинный жир, то операция включает в себя наложение П-образных швов. Предварительно надо убедиться, что внутри грыжевых ворот находится только брюшной жир и отсутствуют петли кишечника.
При больших выпячиваниях, производится удаление грыжи белой линии живота. Операция выполняется лапароскопически и включает в себя установку сетки в область расхождения листков апоневроза.
Сетка имплантируется в том случае, когда своих местных тканей не хватает для выполнения пластики. Также, если соединительная ткань очень мягкая, рыхлая, существует опасность рецидива грыжи.
Имеются следующие преимущества использования сетки во время операции:
- Практически исключаются рецидивы грыж.
- Легче протекает послеоперационный период, меньше болей в послеоперационной ране, т. к. меньше натяжение местных тканей в зоне оперативного вмешательства.
- Возможность раньше активизировать больного, восстановление качества жизни.
- Этот способ существенно снижает длительность оперативного вмешательства.
- Значительно меньшее количество шовного материала используется в процессе операции, и, следовательно, снижается риск возникновения лигатурных свищей.
- Сетка быстро прорастает фиброзной тканью и капиллярами, не отторгается, не требуется её удаления в дальнейшем.
При расхождении прямых мышц живота сбоку от белой линии используется лапароскопия. Она позволяет сделать оперативное вмешательство менее травматичным и послеоперационный период более гладким.
Удаление грыжи живота с применением лапароскопической методики позволяет:
- выполнять эту операцию у пожилых пациентов
- или больных, страдающих тяжёлой сопутствующей соматической патологией.
Лапароскопия желательна, когда есть подозрение, что содержимое грыжевого мешка заполнено петлями кишечника и ревизию грыжи надо проводить со стороны брюшной полости.
Особенностями хирургического лечения послеоперационных грыж является необходимость выделения грыжевого мешка из спаек, образовавшихся с момента предыдущей операции.
В этой ситуации также хороший эффект даёт лапароскопия, т. к. она позволяет значительно снизить риск развития интраоперационных осложнений. Чем аккуратнее выполнена операция, меньше травматизация тканей, кровотечение. Тем меньше риск развития нагноения и возникновения рецидива грыжи.
Послеоперационное восстановление
В послеоперационном периоде необходима ранняя активизация в бандаже. Это необходимо для профилактики развития такого опасного вида осложнений как гипостатическая пневмония.
Особенности послеоперационного периода зависят от того на каком этапе заболевания выполнялась операция. Предшествовало ли оперативному вмешательству ущемление петель кишечника, а также какие имеются сопутствующие соматические заболевания.
Ношение бандажа является строго обязательным.
При неосложнённом течении послеоперационного периода, пребывание в стационаре составляет 1 сутки после операции.
Целью использования послеоперационного бандажа является:
- уменьшение болевого синдрома;
- снижение вероятности развития рецидивных грыж после операции;
- бандаж предохраняет от инфекций, раздражения кожи, способствует быстрейшему восстановлению двигательной активности.
После восстановления перистальтики кишечника постепенно расширяется диета, разрешается употребление пищи. Особенности питания подразумевают употребление здоровой пищи. Пищи богатой клетчаткой, с целью профилактики запора, заболеваний других органов желудочно-кишечного тракта.
Реабилитация после удаления грыжи протекает легче, если оперативное вмешательство выполнялось лапароскопически. При этой методике отсутствуют большие травмирующие разрезы и болевой синдром после операции менее выражен.
Процесс реабилитации включает в себя контроль над следующими основными параметрами:
- Изменение температуры 2 раза вдень утром и вечером.
- Перевязки до снятия швов и контроль за послеоперационной раной. Швы снимаются на 7-10 день после операции.
- Отказ от вождения машины в ближайшие 2 суток после операции, т. к. анестетики, которыми проводился наркоз, снижают внимание, способность управлять транспортным средством.
- Если человек занимается умственным трудом, то возвращение на работу возможно через несколько дней после операции.
- При физической работе нужна будет реабилитация в течение нескольких недель после операции, которая будет включать ЛФК, массаж.
Возможные осложнения
В послеоперационном периоде могут развиться следующие осложнения:
- нагноения;
- кровотечения;
- рецидивы грыжи;
В случае своевременно выполненной операции, выполнения назначений врача, соблюдения режима питания и двигательной активности, то вероятность развития осложнений будет минимальной.
При появлении жалоб на неприятные ощущения и дискомфорт в области средней линии живота, необходимо:
- обратиться к врачу;
- сдать анализы крови;
- выполнить УЗИ органов брюшной полости.
Своевременная диагностика и лечения позволят вовремя выполнить операцию, исключить возможность осложнений и рецидивов.
Еще некоторые подробности об этой операции, вы можете увидеть из передачи Елены Малышевой.
Хирургическая операция ― радикальный метод восстановления пораженного позвоночника. К сожалению, после вмешательства болевые симптомы не исчезают. С целью уменьшения боли аптечки больных пополняются хондропротекторами, нестероидными противовоспалительными средствами, лекарствами для восстановления кровообращения и другими медикаментами. Однако и их часто оказывается недостаточно. Спина продолжает болеть. Какова этиология болей после операции на позвоночнике? Как врачи возвращают пациента к нормальной жизни? Можно ли избавиться от боли в домашних условиях?
Характер и причины болей после удаления грыжи
В течение нескольких дней после операции в области раны пациентами ощущается стянутость кожи. Появляется резкая боль в пояснице при изменении положения тела лежа. Продолжает сохраняться боль в ногах. Однако интенсивность такой боли, по сравнению с дооперационным периодом, заметно снижается. В ряде случаев существовавшие до операции ощущения онемения в ногах могут, напротив, трансформироваться в сильный болевой синдром. Пациенты традиционно отмечают усиление боли в утренние часы.
Тянущие боли как следствие хирургических разрезов считаются допустимыми и нормальными. Их причина ― раздражение нервных рецепторов пораженных тканей. Для облегчения состояния больным назначают Диклофенак, Кеторолак (противовоспалительные средства). Мидокалм, Тинидизин (миорелаксанты) снимают воспаление и устраняют компрессию нервных корешков в нервных тканях.
Обычно через две недели сильный болевой синдром проходит. Причинами болей после истечения двух недель могут стать послеоперационные спайки, рубцы или начавшееся воспаление в мягких тканях. Эти изменения усиливают давление на спинной мозг и от них необходимо как можно быстрее избавиться. Лучшим решением в данном случае будет обращение к хирургу, проводившему операцию.
Следует учитывать, что в ходе операции позвоночный столб лишается амортизационной функции. Если реабилитация будет проведена неправильно, позвоночник не сможет адаптироваться к новым условиям распределения нагрузки. Таким образом будут созданы условия для разрушения соседних дисков и образования новой грыжи. Возникнет рецидив заболевания и боль вернется.
Следствием оперативного вмешательства может быть боль в ноге. Ее незначительный характер обусловлен, как правило, повышением внутрикостного давления и/или раздражением костных рецепторов. Такая боль не носит острый характер и обычно сопутствует регенерационным процессам.
Однако в тех случаях, когда боль в ноге проявляется внезапно как острая, сопровождается ощущением холода, скованностью движений, дрожью, снижением чувствительности, следует немедленно обратиться к врачу. Игнорирование подобной боли может серьезно усугубить состояние и привести к параличу.
Устранение болевого синдрома после операции
Длительность периода послеоперационного восстановления составляет обычно от трех до двенадцати месяцев. Реабилитация носит комплексный характер. Больным показаны массаж, лечебная физкультура, плавание в бассейне. Обязательной является медикаментозная терапия. Эта часть лечения обязательно должна быть проведена в полном объеме.
Врачи клиники Доктора Длина научились устранять болевой синдром, направляя все функции организма на скорейшее восстановление, выздоровление пациента. Для этого применяется ряд методов, снискавших славу в лучших международных госпиталях:
- Ди-Тазин терапия (прицельное проникновение лекарства в ткани под действием электрофореза и лазеросвечения);
- КВЧ-терапия;
- магнитотерапия;
- фонофорез;
- внутритканевая электростимуляция;
- ультразвуковая обработка;
- ударно-волновая терапия.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Однако самые хорошие результаты дают мануальная терапия и остеопатия, благодаря которым восстанавливаются правильные пространственные отношения между органами. Электрофорез обеспечивает глубокое введение медикаментов через кожу. Это один из наиболее эффективных способов снятия болевого синдрома. С помощью КВЧ-терапии достигается стабилизация мышечного тонуса, повышается тонус связок. Данный вид лечения улучшает кровоток, снимает воспаление, обезболивает.
За счет воздействия на пораженную область магнитного поля низкой частоты (магнитотерапии) возобновляются двигательные функции и активируется метаболизм. Магнитотерапия приводит к снижению отечности, уменьшению боли. Ультразвук стимулирует рост, питание клеток. С помощью ультразвука в организм вводятся лекарства (фонофорез). Данная процедура позволяет устранить воспаление и отеки.
Акустическая волна (при ударно-волновой терапии) способствует ускорению тканевой регенерации. Разрушенные клетки восстанавливаются, уменьшаются отеки, интенсивность боли заметно снижается.
Всем пациентам, перенесшим операцию на позвоночнике, показана лечебная физкультура. Физические упражнения улучшают кровообращение, расслабляют позвоночник и способствуют тем самым освобождению ущемленных нервных волокон. А значит, снижению боли.
Ходьба на четвереньках снижает дискомфорт в спине и в ногах. Спина при этом должна удерживаться ровной настолько, насколько это возможно. Упражнение улучшает циркуляцию крови. Его хорошо дополнят махи ногами. В положении на левом боку и опоре на руки правая нога медленно поднимается вверх и опускается вниз. После десяти махов движения повторяются левой ногой в положении на правом боку.
В целях профилактики болевого синдрома назначают массаж. Он особенно хорош, когда проявления неприятных ощущений минимальны, отсутствуют судороги и онемение нижних конечностей. Доверяться при этом следует только опытному специалисту с хорошей профильной подготовкой.
Массаж предупредит и устранит боль, укрепит позвоночные мышцы, повысит их тонус. Следует помнить, что все массажные манипуляции должны касаться исключительно мышц спины, но никак не позвонков, давление на которые после операции категорически запрещено! Максимальный эффект от массажа достигается использованием бандажа для спины.
Снятие воспаления и обезболивание достигается также с помощью грязелечения. Грязевая терапия обеспечивает снятие воспаления и обезболивание. В связи с этим пациентам рекомендуется, в том числе, санаторно-курортное лечение. Однако поездка в санаторий возможна лишь через полгода после проведения операции и только при условии, что врач сочтет такую терапию уместной.
Наиболее эффективным способом восстановления считаются радоновые ванны в условиях санаторно-курортного лечения. Радон повышает нервную проводимость. Ванны можно принять в специальных рекреационных зонах, где чаще всего расположены санатории соответствующего восстановительного профиля. Лечение в местах естественного залегания радона приводит к максимально быстрому выздоровлению. К сожалению, при транспортировке это вещество теряет свои свойства.
Народные средства обезболивания
Действенным методом борьбы с болью в домашних условиях считается компресс из конского жира. Жир нарезают на кусочки по 200 грамм, смешивают с двумя чайными ложками йода и двумя яичными желтками. Полученная масса выкладывается в марлю из двух слоев. Марля помещается на травмированное место, накрывается слоем из чистой ткани, повязывается бинтом. Через сутки компресс удаляется. Оптимальная длительность процедуры составляет десять дней.
Эффективным обезболивающим считается также компресс из красной глины. Глина смачивается, заворачивается в марлю, нагревается до 40 градусов и прикладывается к больному месту. Сверху помещается пленка из полиэтилена. Компресс закрепляется пластырем. После высыхания глины повязка удаляется.
Наиболее популярным средством против боли считается мед - мумие. К ста граммам меда добавляют один грамм мумие, который предварительно разводится в одной чайной ложке теплой воды. Больной участок тела активно растирается пихтовым маслом. Сверху наносится мазь. Нанесение мази производится в виде массажа. Процедура массажа длится 5 - 8 минут, после чего спина и/или нога укутываются.
Как быть, если после проведения операции боль возвращается?
В случае нового напоминания позвоночником о себе болью, необходимо обязательно записаться на прием в клинику Доктора Длина. Врач проведет осмотр. В зависимости от клинической картины, будут назначены кинезиотерапия, мануальная терапия, лечебная гимнастика и другие процедуры.

Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Читайте также:


