После операции на пупочную грыжу болит живот вокруг пупка
У взрослых пупочная грыжа практически не поддается медикаментозному лечению. Единственный способ навсегда забыть о проблеме – сделать операцию, которая является одним из самых простых вмешательств. Если человек в целом здоров, последующий выход из наркоза и реабилитационные мероприятия пройдут быстро.
Показания к операции
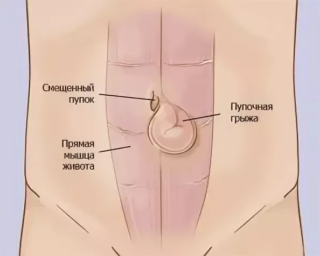
Пупочная грыжа, при которой внутренние органы выходят через пупочное кольцо за пределы брюшной полости, требует хирургического лечения. Если у маленьких детей до 5 – 6 лет есть шанс, что мышцы укрепятся и кольцо станет меньше, то у взрослых такая вероятность близка к нулю.
Кроме неэстетичного внешнего вида грыжа представляет опасность для здоровья человека:
- ущемление;
- некроз;
- постоянное увеличение размеров пупочного кольца;
- боль в животе.
Из-за невозможности вправить кишечные петли обратно в брюшину нарушается прохождение каловых масс, что может привести к застойным явлениям и некрозу участка кишки. Это в свою очередь может вызвать разрывы тканей и выходу содержимого в брюшную полость с последующим развитием перитонита. Чем старше пациент, тем опаснее для него последствия воспаления брюшины.
Чем шире грыжевые ворота, тем большее количество органов может в него попасть. Это вызывает воспаление из-за недостаточного кровотока в ущемленном органе.
Показанием к оперативному вмешательству является:
- отек в области грыжевого мешка;
- плохое самочувствие пациента – в момент доставки в лечебное учреждение человек может быть без сознания;
- резкие приступы боли;
- потемнение кожных покровов в районе грыжевого выпячивания;
- тошнота или рвота.
Если симптомы появились резко, операция должна проводиться немедленно, чтобы не допустить летального исхода. На детальную диагностику в таком случае времени не остается, и врачи ограничиваются минимальными процедурами – пальпация, УЗИ, забор крови на определение группы, если понадобится переливание.
Если симптоматика нарастает постепенно, пациент может вызвать бригаду неотложки и приехать в больницу для оказания медицинской помощи.
Лучше не дожидаться негативных симптомов, пройти обследование и провести операцию до того момента, когда она станет жизненно необходимой. Анализы не занимают много времени – примерно 1 – 2 дня, после чего можно договариваться с хирургом, каким способом будет проводиться операция.
Противопоказаниями являются любые тяжелые заболевания – диабет, воспаление легких, острые или хронические инфекции, сердечно-сосудистые нарушения, заболевания почек. При наличии какого-либо заболевания из списка врач рекомендует лечь в стационар заранее и провести медикаментозную поддержку перед операцией, чтобы снизить риски.
Вовремя предпринятые меры позволят избежать осложнений во время операции и в период реабилитации.
Оперативное вмешательство
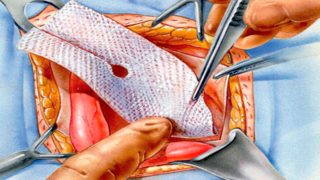
Существует 2 вида хирургических операций, которые проводятся на брюшной стенке – лапароскопическая и открытая.
При открытом способе врач делает разрез ниже пупка в зависимости от размеров грыжи и получает доступ к грыжевому мешку. Далее:
- грыжевой мешок вскрывают и устраняют возможные сращения органов внутри него;
- мешок и его содержимое вправляют обратно в полость;
- отверстие грыжевых ворот закрывают синтетической сеткой, которую закрепляют шовным материалом по краям;
- ушивают ворота и накладывают последний косметический шов.
Молодым женщинам, у которых еще нет детей, но они планируют их иметь, сетку не ставят. После того как ребенок родится, необходимо будет провести еще одну операцию и закрыть грыжевые ворота синтетическим материалом. Открытая операция необходима, если произошло ущемление и кишечник начал отмирать.
Недостаток открытой операции в большом разрезе, после которого восстановление происходит медленнее. Применение наркотических средств может вызвать плохое самочувствие при выходе пациента из наркоза.
Лапароскопический метод – один из самых популярных и быстрых способов решить проблему с выпадением грыжевого мешка за пределы брюшной полости. Доступ к кишечным петлям происходит через несколько отверстий в брюшной стенке. Весь процесс врач видит на экране монитора. Суть метода также сводится к установке сетки на грыжевое кольцо.
Недостатком лапароскопии можно назвать более высокую стоимость операции, но преимуществ больше, пациент быстрее восстанавливается. Лапароскоп не применяют, если есть спаечный процесс.
Возможные осложнения после операции
Осложнения могут возникать, если человек был инфицирован до операции, но времени на лечение не было, потому что состояние стремительно ухудшалось. В таком случае врачи откладывают медикаментозное лечение инфекции и приступают к спасению человека.
Также осложнения возможны, если пациент:
- не соблюдает режим отдыха и движения, рекомендованный врачом;
- нарушает диету;
- не носит бандаж;
- употребляет алкоголь;
- начинает преждевременно давать интенсивные нагрузки на мышцы живота.
При использовании некачественных сеток и вследствие ошибок хирурга самочувствие пациента также может ухудшиться.
К осложнениям относятся:
- боли после операции;
- кровянистые выделения из шва;
- выделение гноя;
- повторное образование грыжи;
- потеря чувствительности в месте разреза;
- повышение температуры тела, что говорит о воспалительном процессе;
- отек тканей.
Чтобы избежать негативных последствий операции по удалению пупочной грыжи у взрослых, необходимо строго соблюдать предписания лечащего врача, оперироваться вовремя, пока состояние организма позволяет правильно подготовиться и определить оптимальный способ удаления грыжи. Перед процедурой уточнить, насколько качественными являются материалы и не отторгает ли организм синтетику данного образца.
От чего зависят сроки восстановления
Шов после операции заживает в течение 10 – 14 дней. В это время важно вовремя проводить обработку пупка в послеоперационном периоде, принимать лекарства и общеукрепляющие препараты, чтобы помочь организму справиться со стрессом.
У молодых людей реабилитация проходит легче и быстрее, так как иммунитет хорошо справляется с инфекцией, а способность ткани к регенерации гораздо выше.
Пожилые пациенты с большим весом требуют больше внимания – осложнения в основном наступают из-за плохого кровообращения и сопутствующих заболеваний. Сахарный диабет – одно из них. Высокий уровень сахара в крови мешает заживлению – возможны гнойные осложнения.
Способ оперативного вмешательства также имеет значение. Быстрее заживают небольшие разрезы после лапароскопической операции.
Мероприятия по реабилитации
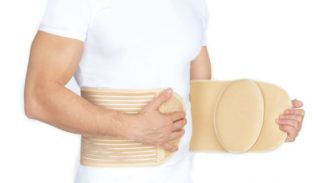
Восстановление после операции по удалению пупочной грыжи у мужчин и женщин происходит одинаково. Рекомендуются:
- мужчинам – осмотр уролога;
- женщинам – у гинеколога;
- диета – сначала строгая, затем постепенно в рацион вводят привычные продукты;
- ношение бандажа;
- регулярные перевязки и обработка раны антисептиком;
- лечебный массаж;
- дыхательная гимнастика;
- физиотерапия;
- после формирования рубца – лечебная физкультура.
После операционная диета и режим приема пищи способствует своевременному опорожнению кишечника и быстрому заживлению раны. Рекомендуется сначала протертая пища. Белый хлеб противопоказан из-за возможных процессов брожения. Постепенно в рацион вводят твердые продукты, но происходит это после консультации с гастроэнтерологом или диетологом.
Укрепляющий бандаж необходим для укрепления передней стенки брюшины, на которую наложен синтетический материал. Чтобы сетка не отошла и благополучно прижилась, несколько недель бандаж не снимают. Сколько придется его носить – скажет врач, исходя из общего состояния организма и шва на животе.
Регулярные смены повязки необходимы, чтобы не позволить бактериям размножаться в ране. Для обработки используют йод, спирт, зеленку, хлорофиллипт. После обработки рана накрывается стерильным бинтом.
Желательно проводить массаж, так как он улучшает обмен веществ в тканях. Приток крови способствует выведению токсинов и быстрому заживлению. Массаж делает специалист в условиях стационара. Дома можно проводить мероприятия только после полного заживления раны.
Дыхательная гимнастика включает:
- глубокие вдохи носом и выдохи через рот;
- задержку дыхания;
- прерывистые вдохи и выдохи.
Кроме поступления большого количества кислорода в легкие, гимнастика тренирует мышцы брюшной полости и способствует их укреплению.
Физиотерапия оказывает положительное влияние на иммунитет. Пациентам старшего возраста можно использовать электрофорез с медицинскими препаратами и магнитотерапию. Также полезными будут иглоукалывание и лечение пчелиным ядом. Категорически запрещены различные согревающие процедуры. Были случаи, когда пациенты после операции уезжали в санаторий, не посоветовавшись с доктором, где им делали грязевые ванны и аппликации, повышающие температуру тела локально. Это приводило к тому, что грыжа воспалялась.
После выписки из больницы человеку предлагают пройти курс ЛФК, чтобы полностью восстановиться. Проводит занятия врач по индивидуальной программе, предварительно ознакомившись с историей болезни. Нельзя сразу давать большие нагрузки, даже если это не представляет проблемы для пациента. Движения постепенно усложняют и увеличивают количество подходов.
Ограничения в послеоперационном периоде
Чтобы процесс формирования передней стенки в области пупка завершился благополучно, необходимо соблюдать рекомендации врача в течение 6 месяцев после выписки. Следует ограничивать себя:
- В поднятии тяжестей свыше 5 кг.
- В нагрузке на пресс. Упражнения нужно начинать выполнять, когда боль полностью исчезнет. Пациентам со слабостью апоневроза вообще запрещено качать пресс.
- В переедании. Сама операция не влияет на набор веса, но некоторые пациенты позволяют себе излишнее количество калорий. Из-за этого может возникнуть рецидив пупочной грыжи и понадобится повторная операция. Мышечная ткань заплывает жиром и становится рыхлой.
- В употреблении алкоголя, газированной воды.
Людям, у которых присутствует постоянный кашель, необходимо пройти соответствующее лечение. Сильные сокращения брюшной стенки могут свести на нет усилия хирургов.
Эта приобретенная патология представляет собой нарушение функции мышечного корсета брюшины, при которой внутренние органы начинают выпячивать. Признаки пупочной грыжи у женщин проявляются в пять раз чаще, чем у представителей мужского пола. Чаще всего это происходит в возрасте от 30 до 40 лет. Учитывая опасность патологического состояния, рекомендуется более подробно ознакомиться с симптомами, причинами и другими особенности грыжи.
- Первые признаки пупочной грыжи у женщин
- Причины недуга
- Диагностика для подтверждения диагноза
- Лечение что делать при болях в области пупка?
- Последствия при отсутствии лечения
Первые признаки пупочной грыжи у женщин

Пупковая грыжа у женщин характеризуется вялым течением на начальном этапе. Патология вполне может не доставлять женщине беспокойства на протяжении месяцев и даже нескольких лет.
Сначала пациентка нащупывает у себя незначительное выпячивание, не приносящее боли, после чего проявляются более характерные симптомы пупочной грыжи у женщин. Например, отечность кожного покрова и значительная припухлость около возвышенной области. Другие признаки – это:
- Урчание в области живота при нажатии на пупочную область.
- Возникновение ощутимого выпячивания и дискомфорта после кашля или чихания. Это же проявляется после поднятия тяжестей, резкого физического движения или продолжительного нахождения на ногах.
- Шишка и область около нее оказывается чрезвычайно болезненной. Возможно появление таких сопутствующих симптомов, как зуд или жжение.
Другие признаки пупочной грыжи у женщин – это покраснение кожного покрова и даже приобретение синюшного оттенка. Отдельного внимания заслуживают проявления, связанные с запущенной формой патологии. Это может быть тошнота или рвотные позывы, а также отсутствие аппетита на фоне болей справа от пупка.
Женщина может жаловаться на слишком частое мочеиспускание (объем мочи при этом минимален), продолжительные запоры и частое газообразование со стремительным выведением.
Систематические боли в области пупка у женщин и невозможность его вправления также указывают на данную патологию. Для того чтобы лечение было полноценным, необходимо разобраться в причинах развития патологии.
Причины недуга
Глобальной причиной развития патологии является излишнее давление на мышечный каркас брюшины. Он же, в свою очередь, провоцируется избыточным весом, беременностью, тяжелыми родами, длившимися множество часов. Если болит живот в области пупка и тошнит, то причина этого, скорее всего, заключается в непосильных физических нагрузках (перенос тяжестей, мебели). Другими причинами пупочной грыжи специалисты называют:
- асцит – скопление жидкости в области брюшины,
- травмы,
- постоянное нарушение стула, сопровождающееся запорами и резкими болями,
- рост новообразований, быстро прогрессирующий,
- никотиновую зависимость.
Важно понимать, что пупочная грыжа, однажды появившаяся, уже никуда не исчезнет. Наоборот, она будет увеличиваться в размере, а схваткообразные боли в животе в области пупка будут становиться все более интенсивными. Именно поэтому необходимо озаботиться соответствующей диагностикой.
Диагностика для подтверждения диагноза
Обследование осуществляется хирургом или педиатром. Особенное внимание уделяется пальпации, которая позволяет идентифицировать примерные размеры грыжи, ее локализацию и то, на какие органы она надавливает. Она требуется при общих симптомах, например, когда тянет пупок изнутри.
Эндоскопическое (ЭГДС) и рентгеновское исследование (например, герниография, рентгенография) позволяют получить представление о том, что именно находится в грыжевом мешке, какова степень кишечной проходимости и выраженность спаечного алгоритма. Если болит живот возле пупка, для уточнения сведений может потребоваться УЗИ органов брюшины и непосредственно самого выпячивания.
Отдельное внимание уделяют дифференциальной диагностике. Она осуществляется в сравнении с грыжей белой линии брюшины, метастазами в область пупка при онкологии и эндометриозом пупочной части.
Лечение что делать при болях в области пупка?
Если женщина жалуется на то, что болит живот под пупком, а диагноз пупочной грыжи был подтвержден, без полноценного лечения не обойтись. Специалисты обращают внимание на то, что:
- взрослым и детям от пяти лет при не усугубляющемся течении грыжи показано исключительно хирургическое лечение, а именно герниопластика,
- при представленной патологии применяют два типа оперативного вмешательства, а именно герниопластика местными тканевыми структурами и с применением специализированных сетчатых имплантатов,
- если хирургический метод при болях на уровне пупка противопоказан, применяется бандаж, удерживающий каркас мышц.
Последний метод является профилактическим, то есть не приводящим к уменьшению размеров грыжи. Однако он способствует удержанию внутренних органов в нормальном положении и состоянии и незначительно замедляет рост патологии.
Одним из новейших методов лечения пупочной грыжи является лапароскопия. Ее безусловным преимуществом является осуществление без предварительного разреза брюшины. Сама по себе операция осуществляется таким образом:
- в брюшину вводятся инструменты и оптический прибор, позволяющий корректно вправить содержимое грыжевого мешка,
- специальный имплантат сетчатого типа закрывает пупочное кольцо, благодаря чему исключается рецидив, а значит, боли в пупке у женщин при нажатии больше не будут ее беспокоить,
- учитывая малоинвазивность вмешательства, пациентку не будут беспокоить боли, минимизируется вероятность рецидива.
Преимуществами лапароскопии следует считать гораздо более эстетичный внешний вид живота после вмешательства. Однако стоимость такой операции достаточно высока, что делает ее менее доступной.
Последствия при отсутствии лечения
Пупочная грыжа у женщин опасна тем, что вероятно возникновение осложнений, если должное лечение будет отсутствовать. Прежде всего, развивается ущемление проблемной области кишечника. Далее нарушается кровоток, что провоцирует некроз тканей. При этом у женщины болит, как слева от пупка, так и справа. Далее, по мере развития некроза, происходит распространение инфекции по брюшной полости. Это является прямой угрозой для жизнедеятельности и требует скорейшего оперативного вмешательства.
Таким образом, грыжа пупочная у женщин выглядит, как незначительное выпячивание области брюшины. Избавиться от такой патологии гораздо проще на начальном этапе. В плане лечения наиболее эффективной методикой является хирургическое вмешательство, которое позволяет избежать развития осложнений и критических последствий.

- 1 Причины образования пупочной грыжи
- 1.1 У младенцев
- 1.2 Причины грыжи во взрослом возрасте
- 2 Классификация грыжи пупка
- 3 Симптоматика пупочной грыжи
- 4 Как облегчить боль при пупочной грыже

Грыжа пупка относится к разряду абдоминальных: через расширенное пупочное кольцо происходит выпячивание внутренних органов. Часто появляется в раннем детстве. После того, как пуповина отпадет, кольцо пупка должно сомкнуться и зарасти. Иногда смыкания не происходит. Этому способствует ряд причин.

Причины образования пупочной грыжи
У новорожденных детей пупочная может образоваться по следующим причинам:
- Недоношенность.
- Врожденное снижение функции щитовидной железы.
- Рахит.
- Синдром Дауна.
- Частые запоры, скопление газов в кишечнике, громкий плач и надсадный крик – состояния, ведущие к повышению внутрибрюшного давления.
- Нарушение кишечной флоры.
- Непереносимость лактозы.
- Тяжелое течение беременности у матери.
Подвержены риску и младенцы, рожденные с пониженным весом. Нередка и наследственная предрасположенность – унаследованная слабость поперечной фасции передней брюшной стенки. Вероятность появления грыжи у ребенка при наличии ее у кого-нибудь из родителей равняется примерно 70 процентам.

Что может вызвать пупочную грыжу у взрослого человека:
- Ожирение.
- Беременность.
- Гепатоспленомегалия, асцит.
- Работа с повышенной физической нагрузкой.
- Рубцы после абдоминальных операций.
- Быстро прогрессирующие опухоли.
- Занятия спортом, ведущие к повышению внутрбрюшного давления – тяжелая атлетика.
- Болезни органов дыхания с частым длительным кашлем (диафрагма начинает давить на живот).
- Нарушение кишечной флоры, запоры.
Классификация грыжи пупка
- Прямые грыжи – с выпячиванием прямо через пупочное кольцо,
- Косые – выпячивание располагается или над кольцом пупка или же под ним.
- Малые,
- Средние,
- Большие.
- Вправимые (можно вправить),
- Невправимые (не поддающиеся вправлению).
Осложнения: воспаление содержимого мешка, ущемление, кишечная непроходимость и разрыв грыжи.

Симптоматика пупочной грыжи
У детей грыжи ущемляются редко и протекают бессимптомно. Внешне отмечается выпячивание в пупке не более 5 см, увеличивающееся при крике и кашле. Если ребенок лежит в спокойном состоянии на спине, выпячивания практически не заметно. При грыжах больших размеров возникают боли в области выпячивания и диспепсические явления.
Клиника у взрослых людей зависит исключительно от размера грыжевого выпячивания, вида органов, находящихся в грыжевом мешке и сопутствующей патологии. Часто маленькие грыжи — бессимптомны, не ущемляются, поэтому, не доставляют дискомфорта.
Основной симптом при средних и больших грыжах – появление выпячивания в области пупка, уменьшающегося или исчезающего при лежании на спине, боль в животе при кашле или чихании. Тошнота, отрыжка и неприятные ощущения в животе. Запоры, метеоризм и задержка выделения газов. Иногда – наличие крови в каловых массах.
При ущемлении грыжи – острая боль с тошнотой и рвотой. Подъем температуры и кишечная непроходимость. Вправить грыжевое выпячивание лежа уже невозможно. Без экстренной хирургии — развитие перитонита.
Как облегчить боль при пупочной грыже
Лечат пупочные грыжи только оперативным путем. Облегчить состояние и боль можно ношением специального поддерживающего бандажа. Хорошее действие оказывают народные средства.
Втирать теплое облепиховое масло в область грыжи дважды в день – делать это осторожно, чтобы не навредить содержимому грыжевого мешка.
Одну столовую ложку сухого прополиса залить стаканом спирта. Настаивать в течение недели, ежедневно взбалтывая. Взять 2 столовые ложки настоя, смешать со 100 граммами размягченного сливочного масла, полученную массу прикладывать на область пупка и вокруг нее.

Смешать в свободной пропорции молодые ветки, листья и желуди дуба. Настоять на красном вине. Из полученной жидкости делать теплые компрессы на пупок.
Измельчить листья крапивы (свежей), смешать со сметаной до состояния гомогенной кашицы. Полученную смесь использовать для компресса, накрывая для лучшей всасываемости полиэтиленом.
Крупную луковицу разрезать пополам, запечь в духовке до готовности. Остудить, приложить на час к больному месту.
1 столовую ложку дубовой коры залить стаканом кипятка, проварить 5 минут, остудить, процедить, использовать в качестве жидкости для компрессов.
Сделать медовую лепешку из равных частей меда и муки. Прикладывать к грыже.
Хороший эффект оказывает плотная ткань, проглаженная горячим утюгом – снимается спазм окружающих мышц, и боль уменьшается.

- Локализация и классификация
- Почему у одних пациентов после операции образуются грыжи, а у других нет?
- Симптомы
- Как проводится диагностика?
- Какие осложнения возможны при нелеченой грыже?
- Что делать людям при обнаружении послеоперационных признаков грыжи?
- Прогноз и профилактика
- Видео по теме
Послеоперационная грыжа на животе, а точнее, в брюшной стенке, относится к разновидности травматических воздействий. Она проявляется в области послеоперационного рубца, располагается под кожей. По отношению ко всем вариантам грыж этот вид составляет 6–8%.
Согласно статистике осложнений в послеоперационном периоде, на грыжи приходится до 5% от всех манипуляций со вскрытием брюшной полости, а при анализе течения нагноившихся ран показатель увеличивается до 10%. Меры по предупреждению зависят не только от вида хирургического вмешательства, умения врача, но и от поведения пациента, выполнения рекомендаций в период реабилитации.
Локализация и классификация
Операции на животе проводятся по разному поводу. Каждая патология требует предварительного изучения и выбора оптимальной тактики. Чтобы хирург смог полностью выделить нужный орган, провести осмотр, остановить кровотечение, необходимо решить вопрос о доступе или конкретном месте разреза поверхностных тканей и кожи.
Для этого существуют типовые способы, разработанные практикой многих поколений врачей. Послеоперационные грыжи чаще образуются в анатомических зонах, где обеспечивается наиболее удобный доступ к органам брюшной полости. По локализации можно догадаться, какую операцию и разрез использовали хирурги.
- белой линии живота — проводилась верхняя или нижняя срединная лапаротомия (рассечение брюшины по центральной линии), вероятно, по поводу заболеваний желудка, кишечника;
- в подвздошной области справа — после операции аппендэктомии, на слепой кишке;
- пупочной области — может осложниться выздоровление от хирургических вмешательств на кишечнике;
- правого подреберья — нежелательный исход удаления камня и желчного пузыря, резекции печени;
- подреберья слева — спленэктомия (удаление селезенки);
- поясничной области сбоку — последствие операций на почках, доступа к мочеточникам;
- области над лобком — в случаях урологических заболеваний, хирургических вмешательств на внутренних половых органах у женщин.
Соответственно классификация послеоперационных грыж предусматривает следующие варианты: срединные (верхние и нижние), боковые (право- и левосторонние, верхние, нижние). В зависимости от величины послеоперационного дефекта:
- малые — не нарушают форму живота;
- средние — занимают небольшой участок в области брюшины;
- обширные — сопоставимы с дефектом большой зоны брюшной стенки;
- гигантские — резко деформируют живот, расположены в двух и более зонах брюшины.
Послеоперационные грыжи различаются по характеру — на вправимые и невправимые, по внутреннему строению — на однокамерные и многокамерные. С учетом эффективности лечения — хирурги выделяют рецидивирующие грыжи, включая многократно рецидивирующие. Принципы классификации важны для выбора способа устранения негативных последствий.
Почему у одних пациентов после операции образуются грыжи, а у других нет?
Причины послеоперационных грыж чаще всего связаны с невозможностью провести полную подготовку больного за неимением времени в случаях необходимости экстренного вмешательства. Ведь любая плановая операция требует предоперационной терапии, очищения кишечника, снятия интоксикации.
Отсутствие своевременных мер способствует осложнениям в послеоперационном периоде, связанным со вздутием кишечника, замедлением перистальтики, нарушением выделения кала (запорами), рвотой, повышением внутрибрюшного давления, застойными изменениями в легких с воспалением, кашлем. Все это в значительной степени ухудшает условия образования плотного послеоперационного рубца.
Не исключается ошибочный выбор метода доступа без учета анатомических и физиологических особенностей строения внутренних органов и брюшины. В результате нарушается кровоснабжение и иннервация в зоне оперативного вмешательства, в дальнейшем в тканях проявляются стойкие изменения, способствующие прорезыванию швов.
Значительна роль нагноительных осложнений. Этот тип относят к раннему проявлению. Воспаление и гной скапливаются в области раны, под апоневрозом мышц. Застойные пневмонии и бронхит, возникшие после операции, вызывают кашель, резкие толчки и колебания внутрибрюшного давления, что предрасполагает к возникновению грыжевых ворот.
К дефектам операционной техники относятся некачественный шовный материал, слишком сильное стяжение тканей, неустраненное кровотечение и скопление крови в гематомы с последующим быстрым нагноением, длительная тампонада и дренирование в зоне операции.
Из причин, зависящих от выполнения пациентом в послеоперационном периоде рекомендаций врача, наибольшее значение имеют: досрочное повышение физической нагрузки, нарушение диеты, пренебрежение ношением бандажа.
Грыжи чаще возникают у пациентов с ожирением, системными болезнями соединительной ткани, сахарным диабетом, при которых существенно нарушается формирование полноценного рубца. Для женщин имеет значение срок наступления беременности после операции. Ослабление организма, авитаминоз, давление увеличенной матки на брюшную стенку создают условия для грыжеобразования.
Хотя теоретически осложниться послеоперационной грыжей может любое хирургическое вмешательство на брюшной полости, чаще всего патология наблюдается после оперативного лечения:
- прободной язвы желудка;
- воспаления червеобразного отростка;
- калькулезного холецистита;
- кишечной непроходимости;
- у женщин удаления кислы яичника, матки;
- перитонита;
- последствий проникающих ранений в брюшную полость.
Симптомы
В горизонтальном положении выпячивание уменьшается. Ухудшение состояния связано с переходом болевых ощущений в постоянные, иногда носящие характер приступа, схваток. Одновременно пациенты жалуются:
- на длительные запоры;
- постоянное вздутие живота;
- отрыжку;
- поташнивание;
- затрудненное выделение мочи (в случае надлобковых грыж);
- раздражение или воспаление кожи на животе в зоне грыжевого выпячивания.
Состояние пациента зависит от величины грыжи, спаечного процесса в брюшной полости, внутри грыжевого мешка. Иногда даже при больших грыжах пациенты не имеют жалоб.
Как проводится диагностика?
Одновременно проявляются все расхождения в зоне прямых мышц, возможные начинающиеся выпячивания, не связанные с основным. Пациенту обязательно назначаются методы исследования, позволяющие уточнить связь с внутренними органами.
Рентгенологическим путем выявляют состояние функционирования желудочно-кишечного тракта, имеющийся спаечный процесс, вхождение в грыжевую полость органов брюшной полости. УЗИ позволяет рассмотреть не только брюшные органы, но и полость грыжевого мешка, определить форму, истинные размеры грыжи, изменения в мышечных структурах, влияние спаек.
В комплекс обследования входит контрастное рентгенологическое исследование прохождения бариевой взвеси по желудку и кишечнику, изучение степени вмешательства желудка. Производятся снимки (рентгенограммы) и герниография (рентгеновский снимок содержимого грыжевого мешка).
Какие осложнения возможны при нелеченой грыже?
Отсутствие лечебных мер при послеоперационных грыжах усугубляет состояние пациента. Со временем могут появиться:
- копростаз (застой кала и образование камней в кишечнике) с механической непроходимостью;
- ущемление;
- перфорация;
- частичная или полная спаечная кишечная непроходимость.
Читайте также:


