Показывает ли мрт переломы костей
Видны ли на МРТ переломы?
Магнитно-резонансная томография базируется на свойствах магнитного поля. Под воздействием последнего изменяется движение атомов водорода, которые входят в молекулы воды и в разном количестве присутствуют во всех тканях организма. Аппарат улавливает импульсы от возбужденных протонов и преобразует их в изображение. В результате получают послойные снимки исследуемой области, на которых хорошо просматриваются ткани с разным содержание жидкости.
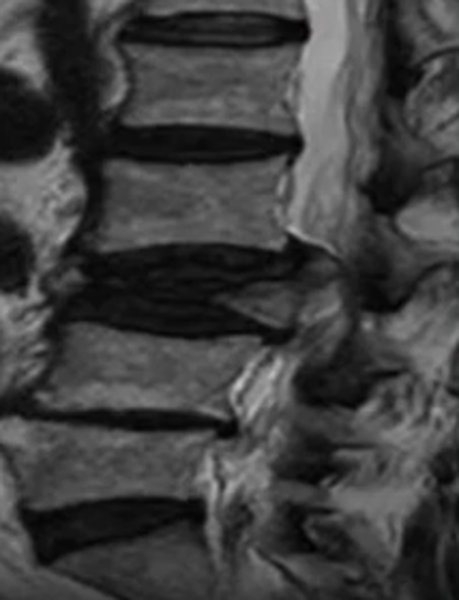
Осложненный компрессионно-оскольчатый перелом тела позвонка в грудном отделе на МРТ
На срезах можно увидеть хрящи, связки, мышцы. Применение специальных последовательностей позволяет изучить сосуды, нервные волокна, головной и спинной мозг, лимфатические структуры. Существенным недостатком метода является его низкая информативность относительно состояния костной ткани. МР-сканирование плохо отображает участки с малым содержание влаги.
Покажет ли МРТ перелом, зависит от структуры поврежденной кости. Врач может заподозрить деструкцию по характерным признакам. Например, о скрытом переломе будет говорить отек костного мозга. При этом результаты рентгена могут не показать повреждение.
С целью первичной диагностики нарушений целостности костей магнитно-резонансная томография не применяется как ведущий метод по следующим причинам:
- вся процедура занимает продолжительное время;
- требует специального оборудования, которое есть лишь в некоторых медучреждениях;
- процедура дорогостоящая;
- дает мало информации о состоянии костной ткани.
Травматолог может назначить МРТ перелома при яркой неврологической симптоматике. МР-сканирование даст подробную информацию о состоянии окружающих мягких тканей. Метод незаменим при подозрениях на травмы позвоночника. Он поможет выявить ущемление нервных корешков, сужение спинномозгового канала, опухолевые образования в костной ткани позвонков, которые могут быть истинной причиной травмы.
В некоторых случаях МР-сканирование дает наиболее точную информацию по сравнению с другими методами (при рентген-негативных, субхондральных переломах и пр.). Отдельные программы помогают судить о давности перелом (режим жироподавления и др.).
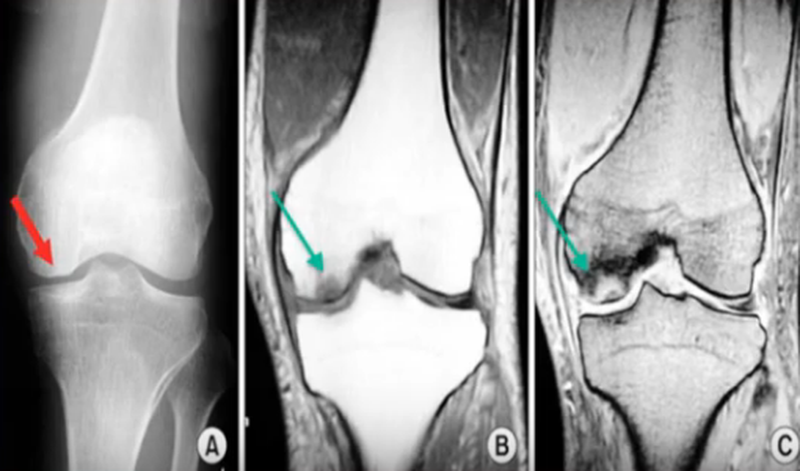
Субхондральный перелом на рентгенографии (А), КТ (В) и при МР-сканировании (С), указан стрелками
Как проходит МРТ при переломах?
- штифтов, пластин, спиц;
- эндопротезов;
- кардиостимулятора;
- инсулиновой помпы;
- кровоостанавливающих клипс;
- стентов в сосудах и т.п.
Присутствие электроники — противопоказание для проведения сканирования. Чтобы пройти обследование при наличии металлических конструкций, необходимо предоставить паспорт на имплант, с описанием материала, из которого он изготовлен. Документ можно взять в клинике, где ранее проводили операцию.
Относительными противопоказаниями для МРТ являются первый триместр беременности, клаустрофобия, вес больного более 120 кг. Женщинам в положении исследование проводят после согласования с акушером-гинекологом. Пациентам с лишним весом и боязнью замкнутого пространства диагностику осуществляют на аппаратах открытого типа.
Если у человека есть трудности с сохранением неподвижности (например, из-за неврологической симптоматики или острой боли), МР-сканирование проводят под седацией или наркозом.
Пациентам, способным передвигаться самостоятельно или с помощью близких, исследование проводят в стандартном порядке:
- подготовка. Больной приходит в клинику за 5-10 минут до назначенного времени, заполняет документы. После консультации с рентгенологом пациента проводят в раздевалку. Здесь нужно оставить украшения, одежду с металлическими элементами, электронные приборы;
- сканирование. Лаборант проводит больного в диагностический кабинет, помогает лечь на платформу томографа, подкладывает валики для удобства, предлагает наушники, фиксирует тело. Рентген-техник выходит в кабинет, расположенный за стеклянной стеной/окном, откуда контролирует весь ход процедуры. Врач напоминает больному о необходимости лежать неподвижно и включает аппарат. Исследование длится 20-25 минут;
- результаты. После МРТ пациент получает заключение рентгенолога в письменном виде и цифровой носитель со сканами исследуемой области. Врач дает краткие пояснения относительно результатов процедуры.
Заключение МРТ необходимо предоставить Вашему доктору — травматологу или ортопеду. Только лечащий врач имеет право устанавливать диагноз и назначать лечение.
МРТ или КТ при переломе?
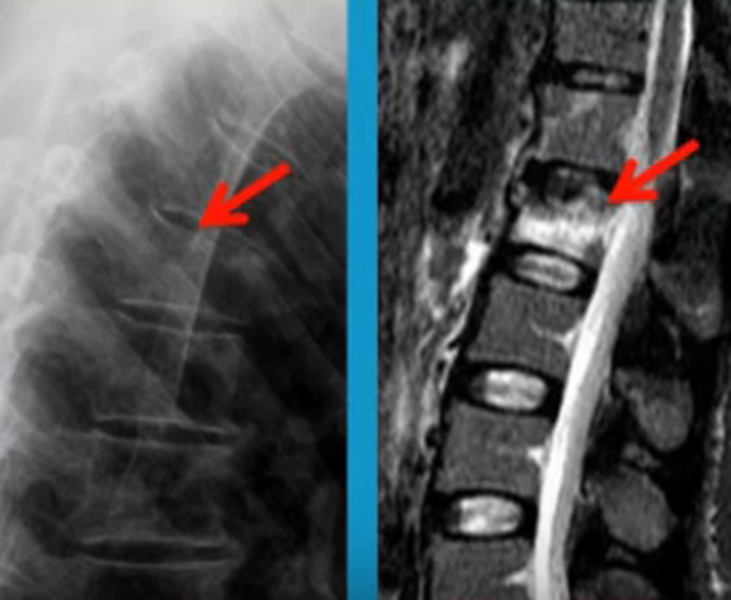
Перелом позвоночника (указан стрелками) на рентгене (слева) и при МР-сканировании (справа)
Компьютерная томография — это усовершенствованный вид рентгенографии. Отличие заключается в том, что КТ-аппарат делает множество снимков в аксиальной плоскости послойно, тогда как обычный рентген дает лишь суммарные изображения всей области интереса. Результаты КТ более информативны в плане диагностики переломов. Метод реагирует и отражает минимальное изменение плотности костной ткани. Недостатками КТ являются:
- лучевая нагрузка;
- ограниченная кратность проведений (не более 2 раз за год);
- противопоказания (нельзя делать беременным и детям, есть ограничения по применению контраста).
Метод активно используют для экстренной диагностики переломов, когда врачам необходимо точно и срочно оценить клиническую ситуацию, чтобы оказать пациенту помощь.
МРТ не подразумевает лучевой нагрузки. Метод используют в комплексной диагностике посттравматических состояний, для изучения мягкотканных структур. МР-сканирование может пригодиться при переломе, если:
- пациент — это ребенок или беременная женщина;
- больной уже проходил лучевую диагностику или терапию и есть риск передозировки нагрузки во время очередного КТ или рентгена;
- деформация поврежденной кости влияет на целостность мягких тканей;
- есть подозрения на компрессию сосудов или нервных волокон;
- врач предполагает, что перелом является следствием не травмы, а структурных нарушений в кости.
При отсутствии противопоказаний методом выбора для диагностики переломов считается КТ.

Томография

МРТ всего тела

МРТ с пластиной в голове

МРТ позвоночника

МРТ недорого
Одним из самых исчерпывающих способов получить информацию о состоянии костей, суставов и мягких тканей ног считается МРТ ног. Такая диагностика позволяет выявить развитие патологического процесса, проследить за ним в динамике и, исходя из этого, специалистом будет назначено правильное лечение. Обычно МРТ назначается при наличии у пациента в течение продолжительного промежутка времени болевых ощущений в области нижних конечностей, а также при нарушении подвижности сустава, образовании отеков и атрофии в мышцах, а ещё при различных гематомах, опухолях и травмах.
Что можно увидеть на полученном снимке

Проведенная диагностика позволяет выявить:
- Особенности развития нижних конечностей.
- Наличие различных травм: переломов, трещин в кости, надрывов и разрывов в сухожилиях, а также в связках, мышцах. Использование МРТ при переломе ноги дает возможность обнаружить отек и припухлость в проблемной области. Помимо этого, данная диагностика позволяет выявить мелкие трещины в костях, которые нельзя увидеть при проведении рентгеновской диагностики.
- Появление различных гематом.
- Наличие последствий от различных травм.
- Появление костной мозоли, рубцов, застарелых переломов, а также зоны распространения фиброза.
- Развитие воспалительных процессов. К ним следует отнести: образование остеомиелита, артрита, флебита, флегмон и абсцессов.
- Наличие различных новообразований как доброкачественных, так и злокачественных опухолей и их метастазов.
- Появление дегенеративно-дистрофических нарушений в суставах. К ним относится развитие артроза, остеофита, уменьшение толщины суставного хряща, а также присутствие инородных тел в суставе.
- Наличие заболеваний в сосудах (развитие тромбофлебитов, флеботромбозов и ишемии в тканях).
- Появление заболеваний, связанных с нервными отростками: возникновение невриномов, защемлений и других травм.
- Наличие патологических увеличений в регионарных лимфатических узлах.
Диагностика может быть назначена специалистом также при появлении у пациента следующих симптомов:
- отека и припухлости в нижних конечностях;
- сильных болевых ощущений как во время движения, так и в состоянии покоя;
- щелканья и хруста во время ходьбы.
Показания к проведению исследования

Специалист может назначить томографию ноги в следующих случаях:
- при развитии в одной из нижних конечностей патологического процесса;
- при необходимости изучить состояние суставов ног, стопы, голени или бедра (обычно обследуется голеностопный, коленный, тазобедренный сустав);
- при наличии травм в суставах, костях и мягких тканях нижних конечностей (данную категорию входят травмы как свежие, так и застарелого характера);
- при появлении переломов, формировании ложного сустава;
- при наличии повреждений в связках и сухожилиях, которые фиксируют суставные поверхности;
- при появлении разрыва в суставной капсуле и кровоизлияний в полость сустава;
- при наличии болезненных ощущений в суставах, особенно от которых не удалось избавиться после ранее проведенного лечения;
- при появлении ограниченности подвижности сустава и его заклинивании;
- при наличии новообразований в костях, мягких тканях нижних конечностях;
- при появлении метастазов и уточнении стадии развития ракового процесса;
- при выявлении патологических нарушений во время рентгеновского исследования, а также УЗИ диагностики;
- при появлении ощущения нестабильности сустава;
- при наличии болевых ощущений у человека, использующего ортопедического имплантаты.
МРТ ноги используется при подготовке пациента к операции или в качестве мониторинга состояния нижней конечности после нее. Такое исследование применяется в качестве контроля за состоянием развития онкологической опухоли.

Примечательно, что данная диагностика не требует от пациента какой-то специальной подготовки. В день проведения исследования человек может употреблять пищу и напитки в обычном режиме. Помимо этого, ему не потребуется корректировать употребление лекарственных средств. Таким образом, пациент может придерживаться привычного образа жизни. Обычно дополнительная подготовка требуется тем больным, которым во время диагностики будет вводиться контрастное вещество. Такие пациенты проходят процедуру на голодный желудок. В том случае, если обследуемый испытывает сильные болевые ощущения и процедуру не может проходить спокойно, то врач может ввести ему обезболивающий препарат.
Некоторые не знают, что следует принести пациенту на диагностику. В действительности всё предельно просто. Если ранее делались какие-то исследования, то взять их с собой, если нет — захватить только медицинскую карту.
В том случае, если у больного имеется аллергическая реакция на компоненты специального контрастного вещества, то следует об этом сообщить специалисту. Необходимость введения этого средства определяется исключительно доктором. Обычно оно применяется при подозрении на появление опухоли или развитие воспалительного процесса. Это связано с тем, что новообразования имеют повышенную циркуляцию крови. Введенное вещество способно окрасить сосуды опухолей. В результате этого активный кровоток становится хорошо заметным на готовом снимке. Кроме того, средство вводится при наличии обширного кровотечения и образовании аневризм.
Существует ряд вещей, через которые придется пройти пациенту. И они такие:
Примечательно, МРТ нижних конечностей считается абсолютно безопасной и безболезненной процедурой.

Данную диагностику категорически запрещено использовать следующим категориям лиц:
- Тем у кого на теле имеются металлические предметы. К ним следует отнести внедрение инсулиновых помп, кардиостимуляторов, стимуляторов нервов и других устройств. Это связано с тем, что магнит может создать помехи в работе. Металлические устройства во время процедуры могут нагреться и обжечь пациента. А ещё они способны негативно сказаться на результатах исследования.
- Беременным женщинам, или кормящим ребенка грудью. Таким пациенткам запрещено проводить МРТ ноги с использованием специального вещества.
- Людям, страдающим хронической печеночной и почечной недостаточностью.
- Пациентам, с непереносимостью состава компонентов, входящего в специальное контрастное вещество.
- Тем, кто страдает психическими расстройствами, в особенности — клаустрофобией. В данном случае диагностика может быть проведена на устройстве открытого типа. Перед процедурой больному понадобится выпить успокоительный препарат.
Примечательно, что данная диагностика не оказывает негативного влияния на жизненно важные органы и системы человеческого организма. Благодаря этому, исследование можно проходить несколько раз в течение небольшого промежутка времени. Данная диагностика разрешается даже малым детям. Однако, как правило, ее проводят под наркозом. Это связано с тем, что малыши не способны в течение большого промежутка времени соблюдать неподвижное состояние.
Практически каждый медицинский центр предоставляет своим клиентам данную услугу. Однако цены на нее в различных учреждениях могут существенно отличаться друг от друга. Это зависит от таких факторов, как наличие необходимого оборудования и его качество, уровня квалификации специалиста, а также расположения и статуса медицинского центра.
Все виды повреждения кисти можно разделить на несколько групп.
Начнем с МР-диагностики травматических повреждений кисти и лучезапястного сустава.
При клиническом обследовании больных с ушибами лучезапястного сустава и кисти, как правило, определяются болезненность при пальпации, увеличение объема окружающих мягких тканей, а объективно и рентгенологически изменения отсутствуют. Наиболее часто встречаются ушибы метаэпифиза лучевой и локтевой костей, а также полулунной и ладьевидной костей. Ушибы (контузионные поражения) кисти определяются только при МРТ-исследовании, особенно хорошо видно на программах с подавлением сигнала от жира. Морфологически ушиб кости проявляется нарушением целостности трабекул костной ткани с кровоизлиянием и отеком костного мозга. Однако, несмотря на повреждение трабекул костной ткани, рентгенологические исследования, включая КТ, не позволяют обнаружить патологические изменения.
Клинические проявления у пациента: боль и ограничение движений после падения на вытянутую руку 4 месяца назад.
Перелом ладьевидной кости с явлениями асептического некроза проксимального полюса и, связанного с ним, остеоартрита. Ладьевидный перелом обычно происходит из-за падения на вытянутую руку, которое приводит к гиперэкстензии лучезапястного сустава.

Аваскулярный (асептический) некроз нередко сопутствует переломам проксимальной части ладьевидной и переломам полулунной кости, а также неадекватно репонированным и иммобилизированным переломам этих костей. Основная причина – нарушение трофики участка кости при повреждении питающих артерий.
Методом выбора в диагностике и стадировании остеонекроза костей кисти является МРТ.
Этот термин применяется для обозначения переломов, которые первично не были выявлены рентгенологически, а обнаружены только методом МРТ. Только через 5-10 дней после травмы на отсроченных рентгенограммах появляется линия перелома. Через 1,5-2 мес. после травмы ретгенография и СКТ у пациентов со скрытыми переломами позволяют визуализировать незначительные облаковидные остеосклеротические изменения по ходу линии перелома, как проявление репаративного процесса.

Лучевая диагностика повреждений связочного аппарата лучезапястного сустава и кисти представляет наибольшие трудности в связи со сложностью анатомии и малыми размерами данной области. Возможности рентгенографии и КТ в диагностике повреждений связок ограничены. О них судят по наличию косвенных признаков. Вследствие относительно малых размеров связок, УЗИ затруднительно. Методом выбора при исследовании связочного аппарата является МРТ.
Клинически: Острая боль. В анамнезе нет травмы или чрезмерной нагрузки. Увеличение диаметра и повышение МР-сигнала в проекции сухожилия разгибателя.

МРТ показывает веретенообразное расширение нерва, которое вызвано утолщением нервных пучков и жировой и фиброзной пролиферацией. МРТ характеристики фибролипоматозной гамартомы являются патогномоничным, что исключает необходимость в биопсии для диагностики.

Кистозное образование в проекции тыльных межзапястной и лучезапястной связок; незначительный синовит.
Синдром повреждения сухожилий включают частичные и полные их разрывы, проявления теносиновита и посттравматического тендиноза. Основную долю составляют теносиновиты, возникающие изолированно или на фоне повреждения костей и связок. Морфологически теносиновиты характеризуются скоплением синовиальной жидкости под оболочками сухожилия. Рентгенодиагностика в диагностике теносиновитов неинформативна. Наиболее информативны в диагностике теносиновита УЗИ и МРТ.

Теносиновит сухожилий глубокого сгибателя пальцев кисти и длинного сгибателя большого пальца.
Клинически: Отек левой руки, сохраняющийся длительное время, в настоящий момент пациент начал жаловаться на нарушение чувствительности боковых трех пальцев.

Капсулированная масса прикреплена к сухожилиям поверхностного и глубокого сгибателей указательного пальца. Липома из сухожилия (гистологически доказано).
Большинство травм лучезапястного сустава и кисти сопровождается симптомами сопутствующего экссудативного синовита; его выраженность зависит от тяжести травм. На МРТ выявляется суставной выпот. Кроме того, иногда определяется отек костного мозга в субхондральных отделах эпифизов костей, отек периартикулярных мягких тканей.


Ревматоидный артрит. Субхондральные эрозии, гипертрофия синовиальной оболочки.

Ревматоидный артрит. Анкилозирование костей запястья, деструкция эпифизов лучевой и локтевой костей.

Хронический остеомиелит ладьевидной кости.
Кистевой туннельный синдром может быть спровоцирован целым рядом причин. Существует два механизма формирования данного синдрома. Первый – уменьшение в размерах самого карпального канала. Сюда относят такие причины, как артроз, травмы, акромегалия, и чрезмерное механическое воздействие. Второй механизм – увеличение в размерах содержимого карпального канала. Например, при ганглиевых кистах, опухолях нерва, отложение веществ (например, амилоида), или синовиальной гипертрофии при ревматоидном артрите. Также некоторые индивидуальные факторы, такие как размер и форма запястья и форма срединного нерва, могут способствовать развитию синдрома запястного канала.
Клинически проявляется болью и нарушениями чувствительности. Типичным является брахиалгия, парастезии, или ночные восходящие боли, исходящие из запястья. Кроме того, определяется слабость в руке. Слабость, чаще всего, является поздним симптомом.

На основании всего вышеизложенного, можно сделать вывод, что магнитно-резонансная томография кисти – высокоинформативное исследование, позволяющее оценить изменения самого различного характера и происхождения.
МРТ костей – это высокочувствительный, неинвазивный способ диагностики, позволяющий получить четкое изображение тех костей, в которых есть подозрение на наличие патологий. Благодаря данному методу врачу удается получить высокоточные срезы, которые недоступны при других методах исследований. При этом большинство рисков, которые имеют место при методиках, использующих рентгеновское излучение, отсутствует.
Показания
МРТ костей нередко проводится в качестве дополнительного метода обследования в том случае, когда другие способы визуализации показали какие-либо отклонения в нормальном состоянии скелета человека, причем дифференцировать эти отклонения не представляется возможным на основе полученных данных. Также данное обследование показано при серьезных травмах, так как позволяет подтвердить/исключить не только переломы, но и трещины, а также деформации костных структур.
Другими показаниями для проведения МРТ костей являются:
- подозрение на наличие новообразований в костях;
- необходимость определить объем развития метастазов при наличии злокачественных новообразований;
- необходимость оценить степень поражения костей после перенесенного остеомиелита;
- травмы позвонков, позвоночных дисков;
- дегенеративные и дистрофические изменения позвоночника.
- диагностика пяточной шпоры
Противопоказания
Как и при других разновидностях МРТ, исследование костей на томографе не проводится в нескольких случаях. В первую очередь, оно противопоказано лицам, чей вес превышает 130 кг, поскольку сам аппарат не рассчитан на большую нагрузку. Кроме того, рекомендовано отказаться от проведения МРТ у детей, исключительно из-за низкой вероятности получения четких снимков (всю процедуру следует сохранять неподвижность).
Категорически запрещено делать МРТ пациентам, в теле которых находятся имплантаты из металлов, реагирующих на магнит, а также электронные устройства, которые нельзя удалить на время проведения процедуры (это относится к инсулиновым помпам, кардиостимуляторам, сосудистым клипсам).
Несмотря на то, что прямого указания на вред МРТ для развивающегося плода не зафиксировано, беременным женщинам МРТ проводят исключительно по строгим назначениям, когда другой возможности диагностики нет.
Подготовка
Особой подготовки данная процедура не требует, поэтому, если врач сочтет необходимым, пациент может отправиться на МРТ костей непосредственно из его кабинета. Как правило, для обследования костей не важен режим питания или питья. Единственный момент, требующий предварительной подготовки – это наличие у пациента клаустрофобии (или схожих с ней приступов). В этом случае показано введение седативных препаратов за полчаса до обследования.
Как делают?
Перед проведением диагностики пациенту необходимо переодеться в свободную одежду, не имеющую металлических частей. Если он не уверен, что сможет сохранять неподвижность в течение получаса или более (в зависимости от конкретного случая), то врач может дополнительно зафиксировать конечности пациента специальными ремнями. Во время процедуры пациент находится в сознании и при необходимости отвечает на вопросы диагноста.
Использование контраста
Если у пациента присутствуют симптомы, указывающие на возможное наличие новообразований, но при этом традиционные обследования не подтверждают этого, может быть назначена процедура с использованием контраста – это позволяет выявить заболевание в самом начале его развития.
Данное обследование имеет больше противопоказаний, чем бесконтрастная МРТ, так как существует вероятность возникновения аллергической реакции (хотя и незначительная), а кроме того – контрастное вещество выводится через почки, поэтому людям с любыми патологиями этого органа данная процедура противопоказана.
Преимущества
МРТ костей позволяет получить снимки, информативность которых не может сравниться ни с каким другим типом обследования. Это наиболее четкий способ визуализации проблем, позволяющий обнаружить отклонения еще на том этапе, когда их внешние проявления отсутствуют.
Никаких рисков при соблюдении всех указанных рекомендаций данная процедура не несет. Метод не использует рентгеновское излучение и не причиняет вреду организму, вне зависимости от частоты обследований.
Возможные риски
МРТ, тем не менее, может сопровождаться рисками для пациента. В первую очередь следует отметить не до конца изученное влияние томографии на плод – поэтому беременным женщинам процедуру проводят исключительно по жизненным показаниям, поскольку сохраняется риск формирования отклонений в развитии плода. Другие риски связаны с возможностью развития аллергической реакции на контрастное вещество, однако в современных клиниках врачи имеют все необходимые средства для купирования таких реакций.
Альтернативы
МРТ – не единственный, однако самый информативный способ обследования костей. Его применяют в тех случаях, когда другие методы не дают полной картины. К примеру, рентген или КТ может показать наличие перелома, однако для отслеживания наличия осколков кости и их направления потребуется дополнительно провести УЗИ, тогда как при МРТ достаточно одной процедуры. ПЭТ-КТ позволяет определить наличие злокачественного образования, но, опять-таки, для точной оценки метастазирования ее данных недостаточно. МСКТ достаточно информативна и в свое время занимала лидирующие позиции рейтинга методов по обследованию костей, но она предполагает облучение, чего при МРТ удается избежать.
Стоимость
Цена МРТ костей может изменяться в зависимости от того, какую именно кость и на предмет какой проблемы требуется исследовать. Стоимость, как правило, несколько выше, чем цена других методов диагностики – УЗИ, МСКТ, КТ или ПЭТ-КТ, однако если врач понимает, что ни один другой метод не даст ему полной картины, он назначает именно исследование МРТ, цена которого по Москве составляет от 5000 рублей и выше.
Какие методы лучевой диагностики используются при травмах стопы и голеностопного сустава? Какие преимущества имеет компьютерная томография по сравнению с рутинной рентгенографией? Возможно ли при помощи компьютерной томографии определить эффективность про
Переломы костей стопы и голеностопного сустава являются самыми частыми травматическими повреждениями скелета. Их доля, по свидетельству разных авторов, составляет не менее 10-15%.
Особенностью переломов костей области голеностопного сустава является высокая частота внутрисуставных повреждений. Разрушение суставных хрящей и субхондральных пластин существенно отягощает течение заболевания, ухудшает прогноз лечения и реабилитации таких больных. Неудовлетворительные результаты при лечении внутрисуставных переломов голеностопных суставов составляют до 28%.
Аналогичная тенденция прослеживается при переломах костей стопы. Наибольшее клиническое значение имеют повреждения пяточной и таранной костей. Так, переломы пяточной кости составляют около 60% от переломов костей предплюсны и 2% — от всех переломов. Результаты консервативного лечения чаще неудовлетворительные. Переломы пяточной кости в 75% случаев вовлекают подтаранный сустав, при этом 80% из них сопровождается смещением отломков. Отсюда несоответствие и нарушение конгруэнтности суставных поверхностей, ранние дегенеративные изменения, поздние болевые атаки и инвалидизация.
Учитывая, что большая часть больных с переломами костей стопы и голеностопного сустава — трудоспособные люди, становится ясным необходимость их расширенного и детального лучевого обследования.
При исследовании голеностопного сустава используются стандартные укладки в боковой наружной, задней и задней с внутренней ротацией (на 10-150) проекциях. Методики их проведения описаны во многих руководствах по рентгенологии и не требуют отдельного рассмотрения.
Однако рентгенография не может предоставить всю необходимую для травматолога информацию. Поэтому пациенту с переломом голеностопного сустава показано проведение рентгеновской компьютерной томографии (КТ).
Спиральная компьютерная томография предпочтительна ввиду короткого времени исследования.
Следует отметить достаточно низкую лучевую нагрузку на пациента при компьютерной томографии голеностопного сустава или стопы. Так, при выполнении 60 аксиальных сканов на томографе Somatom plus 4 (Siemens) эффективная поглощенная доза составляет менее 0,1 м3в, что сопоставимо с рентгеновским исследованием.
Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков.
Данные томографии определяют тактику лечения. Так, при переломах заднего отростка (третьей лодыжки) уточняется примерная площадь его суставной поверхности (рис. 1, 2). В случаях, когда площадь отломка превышает 1/3 всей горизонтальной суставной поверхности большеберцовой кости и имеется смещение отломка назад и кверху более 2 мм, больному показан остеосинтез.
Разрушение суставной поверхности большеберцовой кости происходит не хаотично, а определяется механизмом травмы и в соответствии с действием сил натяжения связок голеностопного сустава. Выделяют переломы большеберцовой кости с образованием четырех видов отломков: передневнутреннего, задневнутреннего, передненаружного, задненаружного.
Чаще всего выявляются задневнутренние переломы.
КТ позволяет визуализировать переход линий перелома на внутреннюю лодыжку, не определяемых на рентгенограммах.
На серии последовательных сканов с точностью до 1 мм измеряется рентгеновская суставная щель между лодыжками и блоком таранной кости на обеих ногах.
Безусловным преимуществом компьютерной томографии является возможность визуализации повреждения дистального межберцового сочленения. Количественная оценка диастаза рентгеновской щели между берцовыми костями и ротации малоберцовой кости позволяет выявить еще одну возможную причину нестабильности голеностопного сустава и болевого синдрома (рис. 3).
Компьютерная томография — хороший инструмент в оценке эффективности проводимого консервативного или оперативного лечения. Даже несмотря на множественные линейные артефакты от металлических фиксирующих конструкций, практически всегда возможно определить правильность сопоставления отломков, устранение патологического диастаза между отломками или костями (рис. 3).
Топографо-анатомически и функционально стопа неотделима от голеностопного сустава. В большей степени это относится к задней части стопы.
Рентгенография пяточной и таранной кости и суставов, образуемых ими, происходит одновременно с исследованием голеностопного сустава. Дополнительно может проводиться рентгенография пяточной кости в аксиальной проекции. Однако чаще она затруднена из-за выраженного болевого синдрома.
Обязательными в исследовании переднего и среднего отделов стопы являются ее рентгенография в подошвенной, косой и строго боковой проекциях. Однако ввиду сложности анатомического строения стопы и проекционного наложения костей, участвующих в формировании нескольких суставов, рентгенография не может удовлетворить хирургов. Лишь частично эту проблему решает рентгенография с прямым многократным увеличением. Поэтому переломы костей стопы являются показанием для проведения компьютерной томографии.
Методика КТ стопы не отличается от исследования голеностопного сустава. Область сканирования включает всю стопу, начиная от горизонтальной суставной щели голеностопного сустава.
Участие пяточной кости в формировании трех суставов, а также действующая на нее гравитационная нагрузка всего тела определяют повышенное внимание травматологов к этой кости.
Перелом пяточной кости обычно происходит вследствие компрессии на подтаранный сустав между таранной костью и землей. Линия перелома проходит косо через заднюю таранную суставную поверхность (рис. 4). При этом образуется два основных внутрисуставных отломка: передневнутренний (сустентакулярный) и задненаружный. Сустентакулярный фрагмент прочно крепится к таранной кости межкостной связкой пазухи предплюсны. Фиксирующая роль передневнутреннего отломка имеет принципиальное значение. Одна из основных задач травматолога сводится к сопоставлению с ним свободного задненаружного фрагмента.
Вне зависимости от способа предполагаемой фиксации отломков — внутрикостного или внекостного — существует ряд клинически актуальных вопросов, на которые компьютерная томография может дать однозначные ответы.
Прежде всего это касается количества внутрисуставных отломков. Прогноз лечения ухудшается, если визуализируются более двух фрагментов.
Второй важный аспект — близость линии перелома к медиальной поверхности пяточной кости. Наихудший прогноз имеют переломы, проходящие через пазуху предплюсны. Фиксация обоих фрагментов к таранной кости может оказаться недостаточной для полноценного функционирования суставов.
В отличие от сустентакулярного отломка задненаружный, как правило, имеет подвывих по отношению к таранной кости, плоскостное и угловое смещение. Точное количественное их измерение при КТ конкретизирует задачу травматологу при фиксации отломков.
При внутрикостном остеосинтезе при боковом доступе важно заранее знать, будет ли задненаружный фрагмент скрыт латеральной стенкой тела пяточной кости. Их взаиморасположение лучше визуализируется в коронарной плоскости (рис. 5).
На аксиальных изображениях оценивается сохранность отростка, поддерживающего таранную кость. Это объясняется тем, что металлические конструкции, фиксирующие отломки, оптимально проводить через sustentaculum.
Для восстановления длины стопы необходима целостность латеральной стенки тела пяточной кости. Аксиальные топограммы предоставляют возможность рентгенологу оценить целостность кортикального слоя латеральной стенки.
Пяточная кость участвует в образовании пяточно-кубовидного и таранно-пяточно-ладьевидного суставов. При этом основная нагрузка со стороны тела человека распределяется на пяточно-кубовидный сустав. Наличие внутрисуставных переломов этих суставов является плохим прогностическим признаком.
Кроме детализации выявленных переломов, важно изучить форму поврежденной пятки для ее нормализации. Количественно измеряется переднезаднее укорочение, верхненижний коллапс и угловая (варусная или вальгусная) ротация пяточной кости.
| Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков |
Таким образом, травматическое повреждение стопы и голеностопного сустава требует расширенного рентгенологического исследования. Компьютерная томография должна стать рутинным методом исследования этой области ввиду высокой ее информативности. Появляющееся в последние годы новое программное обеспечение компьютерных томографов позволяет прогнозировать еще больший интерес к данному методу исследования со стороны травматологов. Так, компьютерная дизартикуляция предоставит полную пространственную информацию о состоянии суставных поверхностей. Режим флюороскопической компьютерной томографии позволит проводить малые инвазивные мероприятия под контролем КТ в реальном режиме времени. Все это обещает рост числа научных исследований по рентгеновской компьютерной томографии больных травматологического профиля в ближайшие годы.
Читайте также:


