Подагрические боли в суставах
Подагра коленного сустава — тяжелая ревматическая патология, сопровождающаяся острыми пронизывающими болями и тугоподвижностью. Ее развитие провоцирует отложение в сочленении и расположенных поблизости соединительнотканных структурах кристаллизованных солей мочевой кислоты. В полости сустава начинают формироваться тофусы (подагрические узелки), ускоряя его необратимую деформацию. При отсутствии врачебного вмешательства патология распространяется на почки, приводит к развитию мочекаменной болезни и почечной недостаточности.
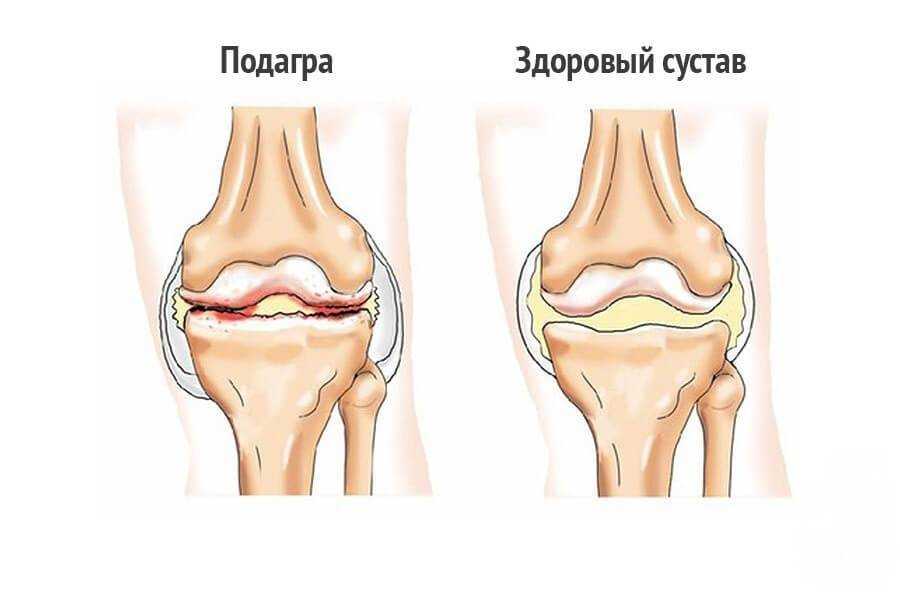
Для диагностирования подагры синовиальная жидкость исследуется на наличие солей мочевой кислоты. Проводится рентгенография для обнаружения деструктивно-дегенеративных изменений коленного сустава. В терапии используются препараты, снижающие уровень мочевой кислоты, растворяющие и эвакуирующие ураты из организма больного.
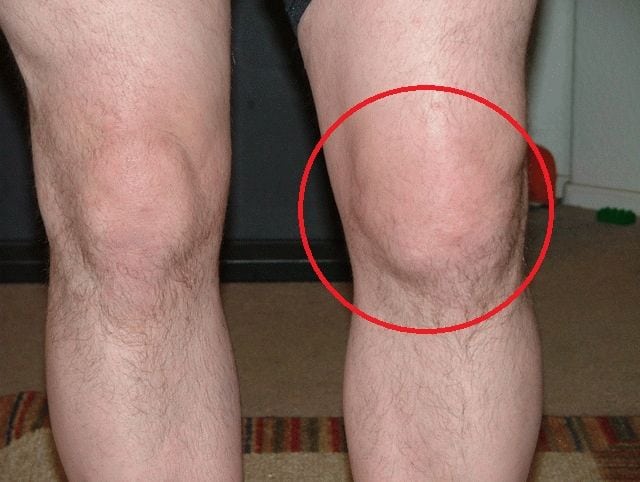
Причины
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Этой патологией в средние века чаще страдали представители высоких сословий — аристократы, купцы, помещики. Ежедневно они употребляли большое количество жирной пищи, запивая ее алкогольными напитками различной крепости. Вместе с продуктами поступало много пуриновых соединений — источников образования мочевой кислоты, а затем и ее солей. Это соединение синтезируется и в самом организме в результате биохимических реакций между нуклеотидами. У человека, ведущего здоровый образ жизни, процессы синтеза мочевой кислоты сбалансированы. В организм поступает столько пуриновых оснований, сколько необходимо для полноценного обмена веществ, а излишки быстро выводятся. Но под действием негативных факторов такое равновесие нарушается, а в коленях ускоряются процессы кристаллизации вредных солей. Причинами гиперурикемии становятся:
- повышенное употребление продуктов, содержащих пуриновые основания;

- увеличение биосинтеза пуринов в организме;
- усиление процессов распада нуклеозидфосфатов;
- сочетание перечисленных факторов.
Спровоцировать отложение в коленных суставах кристаллов мочевой кислоты может прием циклоспоринов, диуретиков, ацетилсалициловой кислоты, некоторых антибиотиков. К развитию подагрического артрита предрасполагают лишний вес, сахарный диабет, интоксикация соединениями свинца, ишемическая болезнь сердца.

Отмечены случаи нарушения биосинтеза мочевой кислоты после трансплантации органов, введения контрастных веществ, хирургических вмешательств, травм. Суставная патология иногда возникает на фоне метаболического синдрома, хронической почечной недостаточности, псориаза.
Клиническая картина
Подагрой сначала поражаются мелкие суставы, обычно фаланги пальцев. Если больной не обращается за медицинской помощью или не соблюдает врачебные рекомендации, то заболевание распространяется на крупные сочленения. Часто диагностируется подагра на голеностопе и коленном суставе, что приводит к ограничению движения. Периартрическая форма патологии характеризуется поражением синовиальных оболочек и сухожилий на начальном этапе развития. Затем начинают постепенно возникать признаки подагрического полиартрита, поражающего практически все суставы ног:
- дефигурация, скованность сочленений;
- деформация суставных тканей;
- разрастание краев костных пластинок, формирование остеофитов;
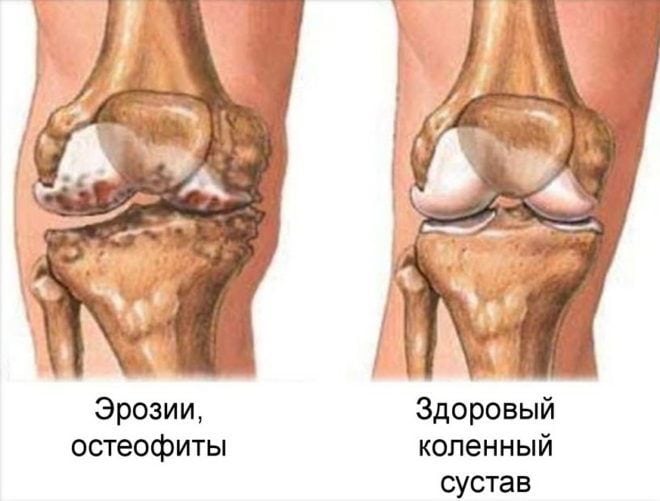
- контрактура (ограничение пассивных движений в суставе);
- хруст в коленном суставе при сгибании или разгибании, интенсивность которого нарастает во время движения;
- учащающиеся вывихи пальцев.
Возможно развитие подагрического статуса, особенно на фоне постоянных рецидивов патологии. Человек страдает от нестихающих обострений артрита коленных суставов. В парасуставных тканях начинают откладываться минеральные соли, развивается хронический воспалительный процесс. Тяжелые приступы подагры снижают двигательную активность, приводят к потере работоспособности.
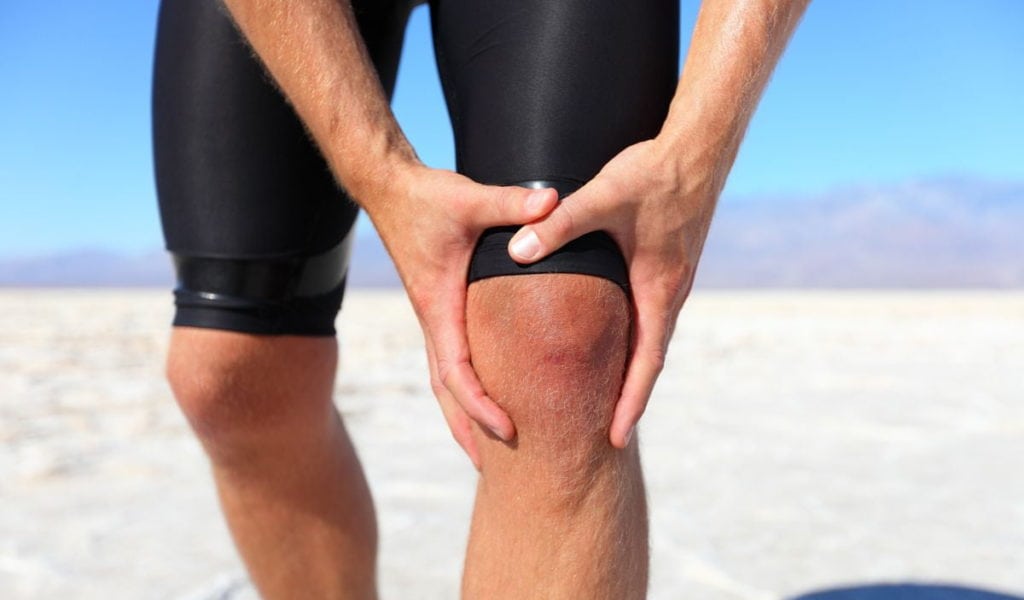
Если больной не обращается к врачу для назначения лечения, то через несколько лет появляются специфические симптомы подагры коленного сустава. В его полости формируются подагрические узелки — отложения кристаллов солей мочевой кислоты в мягких тканях, обычно в подкожной клетчатке. При обострении заболевания тофусы вскрываются, а их беловатое содержимое выводится наружу. В такие моменты выраженность болей несколько снижается, но возрастает риск инфицирования тканей болезнетворными бактериями или патогенными грибками. После затягивания ранок ураты вновь начинают откладываться около коленного сустава.
Кристаллизация солей мочевой кислоты происходит и в почечных структурах, нарушая процессы фильтрации, концентрации и выведения мочи. Это провоцирует частые, резкие скачки артериального давления, формирование отеков, болезненные почечные колики. Отмечены случаи поражения подагрой сердечной мышцы.
Диагностика
При подозрении на подагрический артрит колена больной направляется на консультацию к урологу и ревматологу. Первичный диагноз выставляется на основании жалоб пациента, внешнего осмотра, изучения анамнеза. Обязательно проводится дифференциальная диагностика для исключения артритов, гонартроза, травмирования сочленения. Информативен общий анализ крови, результаты которого не изменяются на стадии ремиссии. Во время подагрической атаки отмечается повышение концентрации палочкоядерных нейтрофилов, что свидетельствует о протекании воспалительного процесса. Увеличиваются параметры скорости оседания эритроцитов и содержание в крови мочевой кислоты, альфа-2-глобулина и фибриногена.
Для выставления окончательного диагноза назначается рентгенологическое исследование. На полученных изображениях отчетливо визуализируются признаки гонартроза различной степени выраженности:
- очаги просветления в эпифизарной области размером 2-3 см;
- разрушение эпифизов костей, замещение их уратными массами.
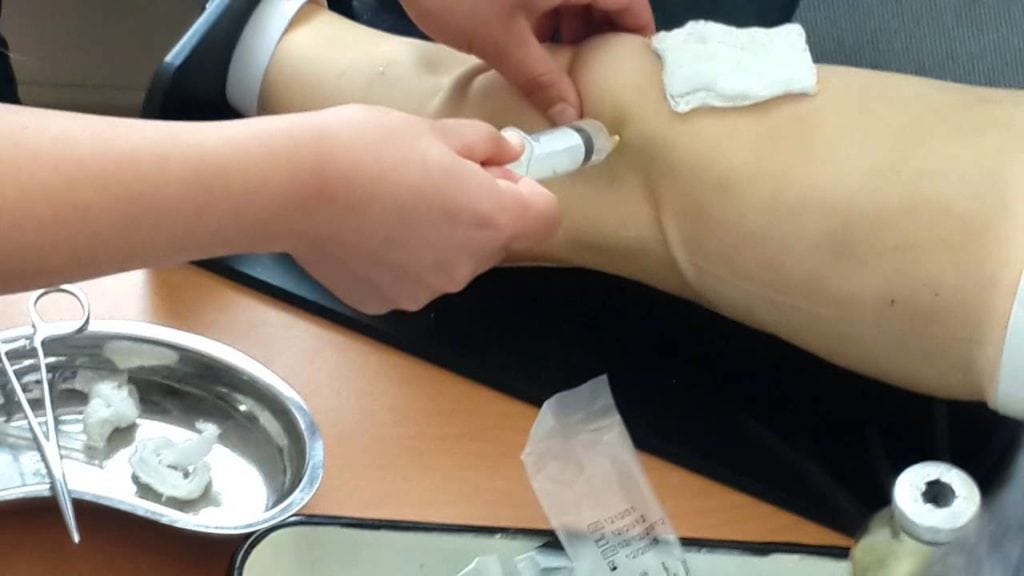
Проводится пункция коленного сустава для взятия образца синовиальной жидкости. Результаты микроскопического анализа показывают наличие в нем кристаллов натриевых солей мочевой кислоты. Они обнаруживаются и в пунктате тофусов. Пациентам показано ультразвуковое исследование почек для выявления в них отложившихся уратных конкрементов.
Основные методы лечения
Выраженность симптомов подагры коленного сустава и методы ее лечения тесно взаимосвязаны. На начальной стадии патологии устранить болезненные ощущения помогает использование наружных средств. При тяжелом подагрическом артрите, сопровождающемся режущими, пронизывающими болями, применяют глюкокортикостероиды.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

Эта системная патология пока окончательно неизлечима. Основными задачами врачей становятся улучшение самочувствия пациента и предупреждение рецидивов за счет снижения уровня в организме мочевой кислоты. Консервативная терапия заключается в проведении этиотропного и симптоматического лечения.
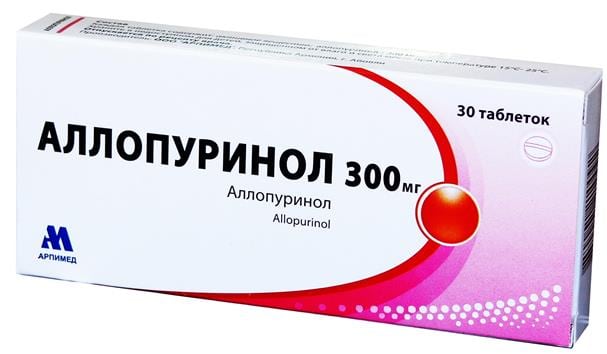
Пациентам сразу после постановки диагноза назначается длительный курсовой прием средств, снижающих уровень мочевой кислоты. Препаратом первого выбора практически всегда становится Аллопуринол, особенно при почечнокаменной болезни у больного. Его активный ингредиент снижает трансформацию гипоксантина в ксантин, что приводит к уменьшению продукции мочевой кислоты. Аллопуринол предупреждает формирование уратов, способствует их растворению с дальнейшей эвакуацией из организма.
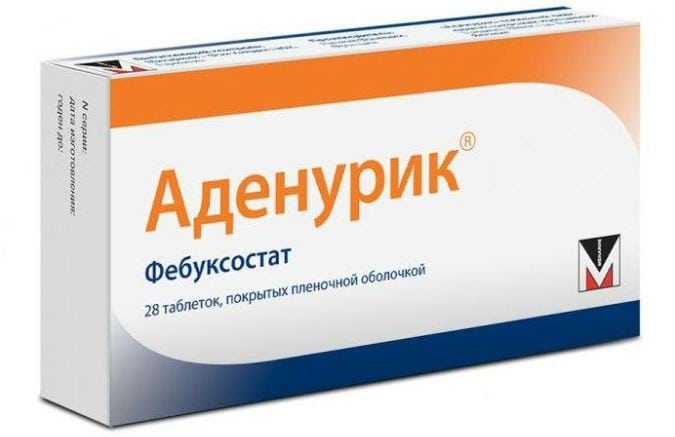
Сходным фармакологическим действием обладают следующие препараты:
- Фебуксостат. В отличие от Аллопуринола, этот непуриновый ингибитор КОР практически не влияет на другие ферменты пуринового и пиримидинового метаболизма, что позволяет называть его селективным ингибитором ксантиноксидазы;
- Пеглотикейз. Лекарственное средство производится в виде раствора для внутривенного введения и содержит энзимы, растворяющие уратные кристаллы. Используется при острых, частых приступах подагрического артрита, не устраняемых более щадящими медикаментами;
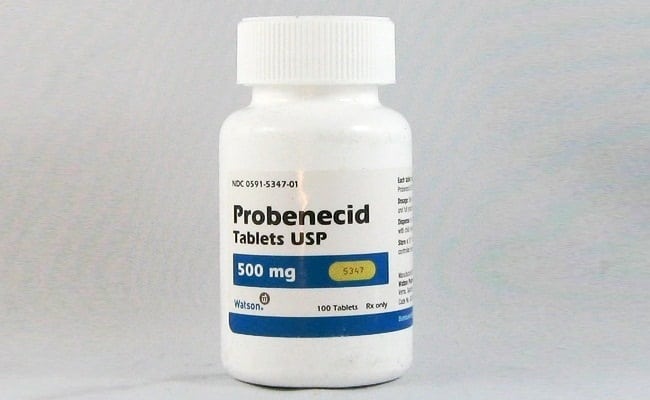
- Пробенецид. Препарат препятствует реабсорбции мочевой кислоты в почечных канальцах, ускоряет ее выведение. Не назначается пациентам с тяжелыми почечными патологиями, в том числе почечнокаменной болезнью.
Правильно составленная терапевтическая схема позволяет эффективно предупреждать рецидивы на протяжении неограниченного временного промежутка. Курсовой прием базисных средств помогает быстро перевести течение подагрического артрита колена в стадию устойчивой ремиссии.
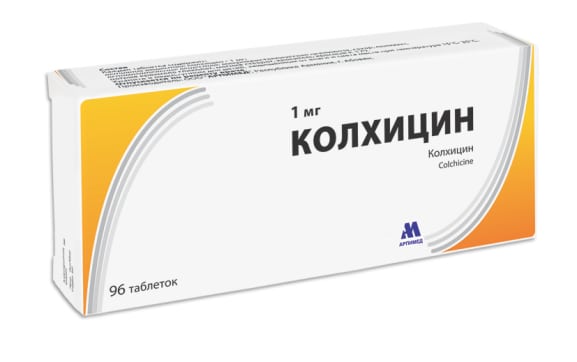
Интенсивные клинические проявления подагры колена возникают только при ее рецидивах. Для купирования воспаления, устранения болей и отека пациентам назначается Колхицин. Активный ингредиент средства — алкалоид клубнелуковиц безвременника великолепного, многолетнего растения из семейства лилейных. Его антиподагрическая эффективность обусловлена снижением высвобождения из нейтрофилов лизосомальных ферментов, стабилизацией pH тканей, предупреждением кристаллизации солей мочевой кислоты. Колхицин купирует первичный воспалительный процесс, поэтому его необходимо принимать при первых признаках обострения подагры колена.
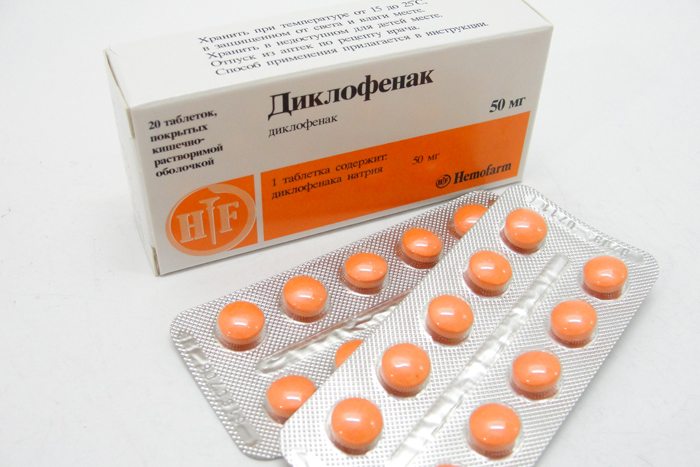
Использование препарата при интенсивных клинических проявлениях не окажет ожидаемого противовоспалительного и анальгетического воздействия. Из-за низкой эффективности и выраженных побочных реакций Колхицина (тошнота, рвота, металлический привкус во рту) ревматологи все чаще отдают предпочтение нестероидным противовоспалительным средствам (НПВС):
- Нимесулиду;
- Кетопрофену;
- Целекоксибу;
- Кеторолаку;
- Диклофенаку;
- Ибупрофену;
- Мелоксикаму.
НПВС быстро купируют воспалительные процессы на любой стадии течения. По мере снижения интенсивности болевого синдрома их таблетированные формы заменяют наружными. В лечебные схемы включают гели Нурофен, Вольтарен, Найз, Артрозилен, мази Индометацин, Диклофенак, Ибупрофен.
Для рассасывания отеков часто используются компрессы с Димексидом, разведенным равным объемом очищенной воды.
При подагре колена категорически запрещен прием Аспирина (ацетилсалициловой кислоты), усиливающего биосинтез мочевой кислоты. Если НПВС не справляются с болью, применяются глюкокортикостероиды Дипроспан, Триамцинолон, Флостерон, Дексаметазон. Эти синтетические аналоги гормонов надпочечников не предназначены для длительной терапии, так как оказывают токсическое воздействие на внутренние органы, костные, хрящевые ткани.
Народные средства неэффективны на любой стадии подагры колена. Они не содержат ингредиенты, которые предупреждали бы процессы кристаллизации мочевой кислоты. Поэтому следует при первых признаках нарушения работы сустава обратиться к врачу. Чем раньше начинается лечение подагрического артрита, тем меньше вероятность развития необратимых осложнений и инвалидизации. Нужно внести коррективы в привычный образ жизни — изменение рациона и питьевого режима, полный отказ от употребления алкоголя и курения, исключение нагрузок на пораженное подагрой колено.

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
Подагра — заболевание метаболического характера, характеризующееся отложением солей мочевой кислоты в тканях организма. Нарушение обмена пуринов приводит к функциональной недостаточности внутренних органов. Страдают почки, суставы, костные ткани. Клинические проявления сходны с острым артритом. Характерно образование подагрических узлов — очагов уплотнения подкожной клетчатки. Болезнь поражает в основном мужчин старше 40 лет. В более молодом возрасте это может быть связано с дефектом синтеза мочевой кислоты. В период обострений больные подлежат стационарному лечению. Во время ремиссии поддерживающие терапевтические курсы назначаются лечащим ревматологом. Важную роль играет соблюдение диеты. Рассмотрим, как лечить подагру в домашних условиях, какие народные средства способны облегчить состояние.
Причины возникновения болезни
Условия для развития подагры возникают, когда уровень мочевой кислоты в крови длительное время превышает критический. Состояние связано с патологией обменных процессов — синтезом, преобразованием и утилизацией пуриновых веществ в организме.
Развитию подагры способствуют гипертония и обменные нарушения. Фактором риска называют злоупотребление пивом, шоколадом, крепким чаем и кофе. Большое значение имеет наследственная предрасположенность, избыточный вес, увлечение мясными продуктами, малоподвижный образ жизни.
Вторичная подагра развивается:
- в результате опухолевого процесса, если он влияет на пуриновый обмен;
- по причине длительного приема тиазидных диуретиков или цитостатиков;
- на фоне вирусной инфекции;
- в результате сильного стресса.
Первый приступ подагры может быть реакцией организма на алкогольное отравление, присутствие в организме аллергена, высокую физическую нагрузку, сильный ушиб, переохлаждение.
Симптомы болезни
Для хронического прогрессирующего заболевания характерно течение четырех стадий.
- Бессимптомная. С повышенным содержанием мочевой кислоты в крови.
- Острый подагрический артрит.
- Хроническая стадия в промежутках между кризисами.
- Тофусная стадия. Отложение гранулем в клетчатке над суставами кистей, локтей и стоп при подагре на ногах и руках.
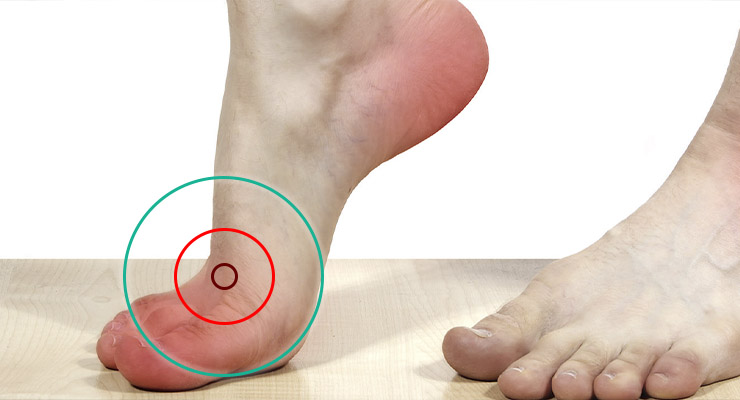
Острый приступ при подагрическом артрите возникает внезапно, преимущественно ночью или в утренние часы. Человек ощущает жгучую пульсирующую боль в суставе, сопровождающуюся лихорадкой и нарушениями в работе почек. На любой стадии развивается почечнокаменная болезнь. Регистрируется постоянно высокая концентрация мочевой кислоты в крови и моче. Развивается воспаление суставов. Возможны повторяющиеся пиелонефриты. Вероятно, развитие почечной недостаточности.
Диагностика
Диагностируют подагру после характерных приступов и обнаружения кристаллических элементов мочевой кислоты в суставной жидкости. Второй критерий — наличие тофусов, своеобразных наростов на кистях, стопах, локтевых суставах, предплечьях, ушных раковинах.
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
Дополнительные признаки, позволяющие диагностировать подагру:
- наличие острых приступов в истории болезни;
- развитие воспаления сустава в первые сутки после приступа;
- покраснение кожи в области воспаления;
- припухание и боль в фалангах суставов пальцев рук и ног, в своде стопы;
- узелковые образования, видимые над поверхностью кожи;
- отсутствие патологической флоры в суставной жидкости;
- превышение предельных показателей мочевой кислоты в крови и моче.
Суставная жидкость при исследовании оказывается прозрачной, со сниженной вязкостью, содержанием лейкоцитов до 75 %, наличием кристаллов мочевой кислоты.
Рентгенография показывает костные изменения только после хронизации болезни. На начальных стадиях и после первого приступа изменений не видно.
От чего возникает приступ
Причиной может стать сильное переохлаждение организма или нарушение режима питания. Алкогольные возлияния с обильной жирной, мясной закуской на утро следующего дня могут закончиться приступом подагры. Это объясняется резким возрастанием уровня мочевой кислоты в крови после потребления большого количества красного мяса, жиров, консервации. А алкоголь замедляет ее выведение через почки.
При длительном охлаждении те же соли мочевой кислоты, которые в обычном состоянии циркулируют растворенными в жидкости, начинают кристаллизоваться. Это влечет развитие приступа. Полностью избавиться от подагры невозможно. Но в профилактике обострений главной задачей является соблюдение диеты и здоровый образ жизни.

Лечение подагры
Начало терапии должно совпадать по времени с возникновением первого приступа. Наибольший эффект получают те, кто не дожидается перехода в хроническую форму и наличия устойчивых изменений. Болезнь служит пусковым механизмом для других серьезных патологий — диабета, атеросклероза, почечной недостаточности. При отсутствии терапевтической программы, нарушения быстро прогрессируют. Как только больной почувствовал облегчение после первого приступа, он должен незамедлительно пройти обследование и получить консультацию ревматолога по поводу дальнейших действий.
Чтобы вылечить подагру, необходимо придерживаться следующих правил:
- Быстро купировать приступ.
- Провести профилактику рецидивов и осложнений.
- Провести профилактику ожирения, гипертонии, обменных нарушений, мочекаменной болезни.
Лечение острого приступа
Как и чем лечить подагру ? Острый подагрический артрит подразумевает прием противовоспалительных препаратов. Обычно назначают колхицин — по 1 мг каждые 2 часа.
Лечение колхицином следует закончить, если:
- наступило облегчение;
- появились побочные реакции;
- отсутствует эффект после приема общей дозы 6 мг.
Колхицин помогает в первые 12 часов после начала приема у 75 % пациентов. Чем раньше принять препарат, тем вероятнее положительный эффект. Но средство вызывает сильные побочные реакции со стороны ЖКТ. Их отмечают 80 % больных. Это не страшно, если клиническое улучшение успело проявиться. Необходимо просто закончить прием препарата. В условии стационара могут вводить колхицин внутривенно. В этом случае побочные реакции практически исключаются. Со стороны медицинского персонала требуется аккуратное и медленное введение раствора колхицина, так как при проникновении в окружающие сосуд ткани он вызывает резкие болезненные ощущения и некроз.
Среди других противовоспалительных средств, эффективных при подагрическом артрите — фенилбутазон, напроксен, индометацин. Препараты назначают перорально или внутривенно. 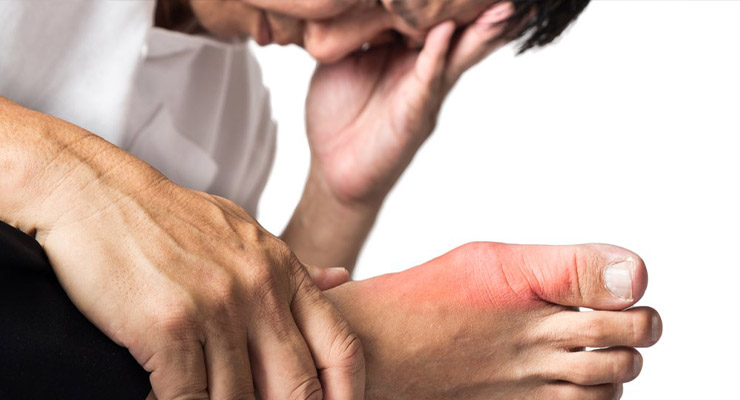
Лечение при обострении в домашних условиях
Больному необходимо обеспечить полный покой и прохладные обертывания на больной сустав. При сильной боли на первые 5-10 минут к суставу можно приложить лед. Затем оставить охлаждающую повязку.
Для самостоятельного приема рекомендуется тот же колхицин. Но принимать его следует не более суток или до прекращения боли. Для снятия болезненности подходит прием других противовоспалительных средств — ибупрофена, напроксена в двойной дозе. Любой прием препаратов соотносят с общим состоянием здоровья и возрастом больного человека.

Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Какие еще лекарственные препараты можно использовать
Вне приступов врачи назначают препараты для выведения уратов из организма. Популярное средство — аллопуринол. Аналогом служит тиупуринол. Других сильных химических средств во время ремиссии не принимают.
Медикаментозно купировать приступ можно при помощи противовоспалительных и обезболивающих препаратов. Их принимают через 15 минут после еды каждые 8 часов. Максимальная разовая доза — 2 таблетки.
Лечение подагры в домашних условиях проводят также с помощью диеты и рецептов народной медицины.
Диета
Традиционно, рекомендуется ограничить потребление продуктов с высоким содержанием пуринов и алкоголя. А включить в рацион следует те продукты, которые способствуют выведению из организма мочевой кислоты.
- говядина и телятина;
- свинина;
- субпродукты животных, особенно печень;
- речная и морская рыба;
- крепкий чай;
- кофе;
- шоколад;
- спиртные напитки;
- острые приправы и специи;
- копчености и консервы.

В приготовлении блюд следует избегать жарения, копчения, приготовления на костре. Рекомендуется отварная, запеченная, приготовленная на пару пища. Запрещены концентрированные мясные бульоны. Полностью из рациона исключается алкоголь.
Ограничивают потребление бобовых, шпината, овсянки, грибов, колбасных изделий. Щавель, редис, цветная капуста разрешены в небольшом количестве как сезонные продукты. Питание должно быть сбалансированным, дробным. Но ни в коем случае нельзя голодать.
Большую роль в вопросе, как лечить подагру дома, играет соблюдение питьевого режима. Необходимо потреблять не менее 2 л жидкости, преимущественно чистой воды, натуральных фруктовых соков, компотов. Плоды и ягоды способствуют снижению уровня мочевой кислоты в организме. Жидкость помогает в снижении и контроле веса. В рацион стоит включать больше овощей и фруктов, в том числе цитрусовых.
Рецепты для лечения народными средствами
Течение хронического заболевания связано с нарушениями обмена веществ. Обострения характеризуются повторяющимися приступами. При запушенном заболевании на суставах появляются некрасивые и болезненные наросты.
При выборе народных средств от подагры отдают предпочтение тем, которые выводят мочевую кислоту из организма, помогают облегчить боль, способствуют рассасыванию тофусов. Безопаснее всего использовать лекарственные травы и природные компоненты. Из них принято готовить отвары, спиртовые настойки. Применять для аппликаций, ванночек и примочек.

Лечение глиной
Белая и голубая глина содержат каолин, кремний, кальций, марганец. А также алюминий, радий.
Растирки и компрессы из глины дают следующие эффекты:
- нормализуют метаболизм;
- повышают местный иммунитет;
- выводят токсины и соли;
- улучшают кровообращение;
- улучшают состояние сосудов;
- снимают воспаление и отеки.
Глину часто используют при лечении подагры на ногах. На пораженный сустав на 2-3 часа накладывают компресс. Для этого порошок разводят в теплой воде до состояния сметаны. Обмазывают больное место, обматывают пленкой и тканью. Оставляют конечности в покое до облегчения боли.
Из глины можно готовить глиняную воду для приема внутрь. Взять ложку измельченных корней лопуха, сабельника и солодки. Заварить половиной литра кипятка. Укутать и дать остыть. Развести отваром ложку глиняного порошка. Пить по половине стакана трижды в день в течение двух недель.

Настои трав
Лечение подагры народными средствами проводят длительным курсом. Отвары и настои лекарственных трав принимают до 3 месяцев. Затем делают перерыв 1-2 месяца и вновь повторяют курс.
Для снижения уровня мочевых кислот в организме подходят:
- сабельник болотный;
- лист черной смородины;
- корень лопуха;
- лист и почки березы;
- зеленое яблоко;
- полынь;
- корень солодки;
- девясил;
- кедровые орехи;
- пырей;
- корень борца;
- земляничный лист;
- любисток;
- череда;
- бузина черная.
Для приготовления отваров подходит свежее и высушенное сырье. Можно самостоятельно готовить сборы или использовать только один вид травы. Полезно комбинировать отвары с натуральным медом. Прием внутрь совмещать с наружными процедурами.
Лечение медом

В вопросе, как лечить подагру на ногах и руках, стоит обратить внимание на продукты пчеловодства. Мед обладает противовоспалительными, иммуностимулирующими, рассасывающими, регенерирующими свойствами. Он широко используется при заболеваниях, связанных с инфекциями, воспалением, нарушениями обмена веществ. Он очищает кровь, выводит из организма токсические вещества, в том числе избыток пуринов. Ферменты, содержащиеся в меде, восстанавливают работу ЖКТ и помогают в реабилитации организма после медикаментозного лечения. Для рецептов следует выбирать только качественный мед.
Отличное народное средство от подагры — луково-медовый компресс. Головку свежего репчатого лука очистить, натереть на мелкой терке. Вмешать в кашицу полную ложку меда. Наложить массу на больной сустав. Покрыть пленкой и теплой тканью. Держать целую ночь.
Другой вариант компресса — с листьями полыни и зверобоя. Зеленые листья пропустить через мясорубку. Смешать с ложкой крупной соли и ложкой меда. Наложить компресс минимум на 3 часа.
Мед можно добавлять в любые отвары из лекарственных трав. Только учитывать, что он сильно повышает калорийность напитков.
Гимнастика и массаж
Больным подагрой необходимы посильные физические нагрузки.
Чтобы суставы оставались подвижными, можно ежедневно выполнять следующие упражнения:
- сесть на стул, под стопы подложить маленькие мячики, перекатывать их пальцами и стопами в течение 5-10 минут;
- медленно вращать ступнями при максимальной амплитуде;
- ходить попеременно на носках и пятках из одной комнаты в другую;
- сгибать и разгибать стопы в положении лежа и сидя.
Поддержать функциональность мелких суставов поможет самомассаж. Сначала растереть ступню ладонями до ощущения тепла. Поглаживать и растирать ступню с нижней, верхней и боковой стороны, совершать легкие пощипывания и надавливания в течение 10 минут. Затем так же проработать ступню другой ноги.
Профилактика
Как видим, способы лечения подагры в домашних условиях довольно разнообразны. Главное, не останавливаться при достижении первых положительных результатов. Важно использовать комплексную терапию из лечебной физкультуры, диеты, приема средств народной терапии. Эффект от растительных средств приходится ждать дольше, зато они помогают продлить время ремиссии. Важно не прекращать двигательной активности и вести здоровый образ жизни.
Читайте также:


