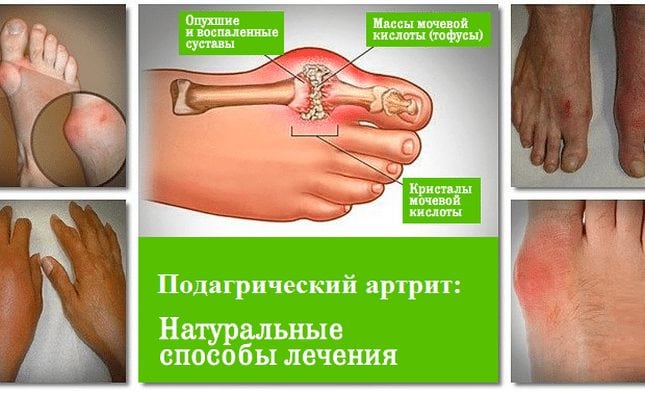
Подагрическая артропатия что это такое
С древних времен подагру считали благородным заболеванием, потому что только богачи могли себе позволить пить вдоволь вина и есть мяса.

Клинически патология проявляется подагрическим артритом и нефропатией.
Почему возникает подагрический артрит?
Болезнь чаще развивается у мужчин старше 50 лет, причем в 20 раз чаще, чем у женщин. Почему же это происходит?
Просто одной из причин развития подагрического артрита является генетическая предрасположенность, встречающаяся только у мужского пола. Возникает дефект гена, который кодирует синтез ферментов, участвующих в обмене мочевой кислоты и выделении ее почками.
Помимо врожденных особенностей, развитию подагры также способствуют:
- переедание;
- употребление большого количества мясной пищи;
- прием алкогольных напитков (особенно сухого вина, пива);
- малоподвижный образ жизни.
У женщин острый подагрический артрит возникает после наступления менопаузы в связи со снижением уровня половых гормонов (эстрогенов).
Повышение уровня мочевой кислоты также вызывает ряд заболеваний:
- болезнь Вакеза (истинная полицитемия);
- врожденные пороки сердца, сопровождающиеся повышением числа эритроцитов;
- хронические заболевания легких (эмфизема, хронический бронхит);
- некоторые опухоли (острый и хронический лейкоз, миеломная болезнь, лимфомы, карцинома почки);
- гиперфункция щитовидных желез;
- псориаз;
- гемолитические анемии;
- болезнь Виллебранда (врожденный дефект свертывания крови);
- болезнь Гоше;
- инфекционный мононуклеоз;
- хроническая почечная недостаточность;
- отравление свинцом и бериллием;
- состояния, сопровождающиеся нехваткой кислорода.
Классификации подагрического артрита по МКБ-10
- острый;
- подострый;
- хронический с формированием параартикулярных тофусов.
- метаболического типа;
- гипоэкскреторного типа;
- смешанный.
Симптомы подагрической артропатии

Острый подагрический артрит обычно возникает в ночное время суток после обильного ужина с употреблением вина или пива. Человек, не задумываясь ни о чем плохом, ложится спать, а ночью внезапно просыпается от невыносимой боли в области суставов.
Чаще всего поражаются первый плюснефаланговый, коленный или голеностопный сочленения. Сустав увеличивается в размерах, кожа над ним становится синюшно-багровой и лоснится, локально повышается температура. Пациент не может пошевелить ногой, сустав не может выполнять свою функцию. Некоторые больные сравнивают возникающие болевые ощущения с болью при вывихе сустава или разрыве связок.
Острый приступ обычно сопровождается общей слабостью, лихорадкой с ознобом, тошнотой, рвотой и отсутствием аппетита.
Первый приступ в большинстве случаев продолжается до недели, затем все симптомы поражения исчезают: нога уменьшается до прежних размеров, кожа восстанавливает нормальную окраску, снижается температура тела. Пациенты возвращаются к полноценной жизни вплоть до нового приступа. Каждый новый приступ возникает все быстрей.
Провоцировать новые атаки могут:
- острые респираторно-вирусные заболевания;
- физическое переутомление;
- нервно-эмоциональное напряжение, стрессы;
- травмы, ушибы ног;
- прием некоторых лекарственных препаратов (диуретики, антикоагулянты).
Подострая форма сопровождается незначительным болевым синдромом и отеком тканей
К признакам хронического подагрического артрита относятся следующие проявления:
- постепенно в патологический процесс вовлекается большинство сочленений нижних и верхних конечностей;
- развивается тугоподвижность суставов, их дефигурация, функция может быть полностью утрачена;
- вокруг места поражения возникает мышечная атрофия;
- боль во время приступов становится менее интенсивной, переносится больными легче, но полностью не исчезает;
- приступ может продолжаться по несколько недель;
- в местах отложения мочевой кислоты (пальцы кистей и стоп, коленные суставы, ушные раковины, в области локтей, ахиллова сухожилия) образуются тофусы – подкожные плотные бугорки, кожа над которыми может изъязвляться, и наружу выделяется бело-желтое творожистое кристаллообразное вещество, состоящее из солей мочевой кислоты. Вскрывшиеся тофусы не инфицируются, но заживают медленно.
Подагрический статус – очень опасное осложнение патологии, характеризующееся непрекращающимся приступом боли и отеком тканей, вызванным массивным выбросом в кровь мочевой кислоты.
Атипичные формы подагрового артрита:
Для него характерно первичное поражение мелких суставов кистей по типу моно- или олигоартрита.
На первый план выходят проявления интоксикации: высокая лихорадка, проливные поты, сотрясающий озноб.
По типу инфекционно-аллергического полиартрита
Воспалительный процесс быстро стихает, может перемещаться от одного сустава к другому.
Пациента беспокоит лишь умеренная боль с легкой гиперемией кожи.
Патологический процесс локализуется в окружающих сустав тканях (сухожилия, сумки), чаще всего поражается пяточное сухожилие.
Диагностика заболевания
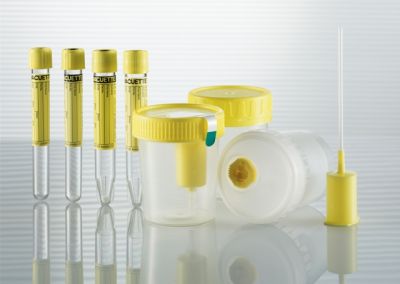
Существует множество лабораторных и инструментальных методов обнаружения артропатии:
Общий анализ крови
Увеличение числа лейкоцитов, особенно нейтрофилов, повышение СОЭ, анемия, уменьшенное количество тромбоцитов
Общий анализ мочи
Смещение рН в кислую сторону, выявление кристаллов мочевой кислоты
Биохимический анализ крови
Появление в крови белков острой фазы в большом количестве (С-реактивный белок, серомукоид, сиаловые кислоты, гаптоглобин), повышение уровня мочевой кислоты более чем на 0,40 ммоль/л, увеличение концентрации азотистых шлаков (мочевина, креатинин)
Исследование синовиальной жидкости
Большое количество лейкоцитов, в особенности гранулоцитов, кристаллы урата натрия
Пункционная биопсия тофусов
Обнаружение кристаллов урата натрия
Анализ крови и мочи для выявления уратов необходимо проводить после 3-дневной диеты, исключающей употребление пуринов (мясо, рыба, бобовые, чай, кофе, пиво, сухое красное вино).
Подагрический артрит следует отличать от:
- приступа псевдоподагры;
- реактивного артрита;
- полисиндромного ревматизма;
- ревматоидного артрита;
- обострения остеоартроза.
Лечение патологии

Лечение острого подагрического артрита зависит от того, насколько далеко зашло заболевание. Терапия болезни преследует две основные цели:
- купирование острого болевого приступа;
- предотвращение развития рецидивов и хронизации процесса.
Как лечить подагрический артрит, знают, в первую очередь, врачи-ревматологи, к которым нужно обращаться в случае появления первых признаков.
Терапия подагры, как и многих других заболеваний, начинается с немедикаментозных методов:
- диета №6 – исключение из рациона мясных и молочных продуктов, рыбы, ограничение приема соли, жиров. Больному рекомендуется пить до 2,5 л жидкости (щелочная минеральная вода, чаи, соки, клюквенный морс), есть каши, овощи и фрукты;
- снижение массы тела;
- активизация больного – дозированные физические нагрузки, спортивная ходьба.
Купирование острого приступа:
- противовоспалительные и болеутоляющие препараты: диклофенак натрия и калия (Раптен рапид), нимесулид (Найз, Нимесил), ибупрофен (Нурофен) при отсутствии противопоказаний;
- колхицин – самый старый препарат для лечения подагры, имеет множество побочных эффектов, из-за чего его применение ограничено;
- глюкокортикостероиды: преднизолон, триамцинолона ацетонид отлично устраняют отек тканей, препятствуют пролиферации клеток. Могут назначаться в виде таблеток или уколов в сустав.
Лечение хронических форм направлено на снижение уровня уратов в крови и моче путем угнетения синтеза мочевой кислоты или ускорения ее экскреции.
Препараты, ингибирующие образования уратов:
- аллопуринол;
- тиопуринол.
Лекарственные вещества, повышающие выделение мочевой кислоты почками:
- сульфинпиразон (антуран);
- пробенецид (бенемид);
- бензобромарон (дезурик).
Физиотерапевтические методы лечения:
- ультрафиолетовое облучение;
- фонофорез, ионофорез;
- рефлексотерапия;
- точечный массаж;
- теплолечение;
- бальнеотерапия.
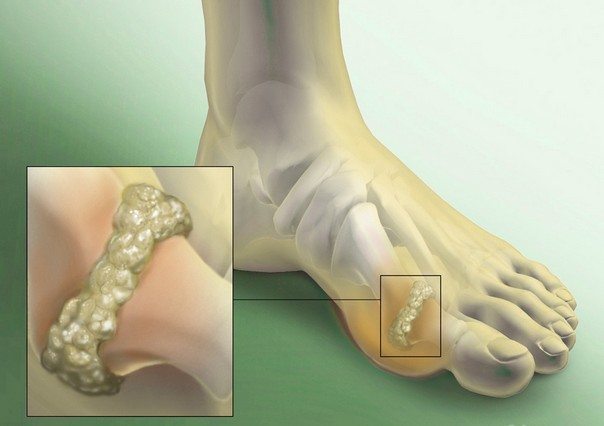
Для клиники подагры характерны рецидивирующие и прогрессирующие приступы артрита. При очередной атаке возникают острые, пронизывающие боли в суставе, воспалительные отеки, покраснение кожи, ограничение подвижности суставов. Терапия подагрического артрита чаще проводится консервативными методами. Пациентам показан длительный прием препаратов, физиопроцедуры, массаж, ЛФК, соблюдение лечебной диеты.
Что такое подагрический артрит
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРИТА существует. " Читать далее.
Подагрический артрит возникает из-за нарушения регуляции метаболизма пуринов в организме, что приводит к повышению уровня мочевой кислоты в суставах. При создании определенной концентрации запускаются процессы кристаллизации ее кислых уратных солей. К этому предрасполагают повышенный синтез мочевой кислоты и ее замедленное выведение почками.
Кристаллы в полости сустава раздражают мягкие, хрящевые, костные ткани, провоцируя развитие воспалительного процесса. Его острое течение и проявляется клинически приступами классического подагрического артрита.
Заболевание в 20 раз чаще диагностируется у мужчин. Женщины страдают от подагрических атак обычно после наступления естественной менопаузы. У детей патология выявляется очень редко, а причины развития артрита у них до сих пор не выяснены.
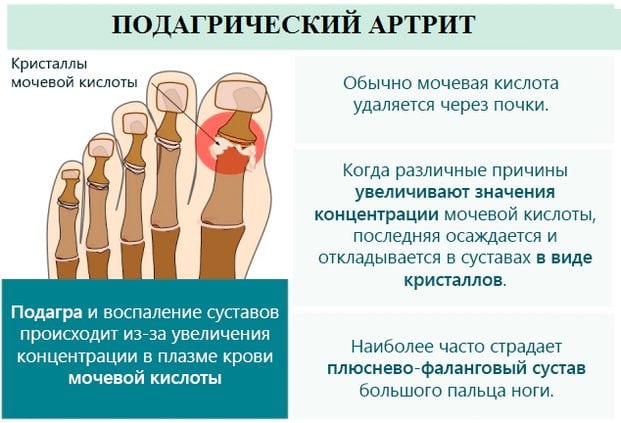
Классификация заболевания
В основе одной из классификаций подагрических артритов лежит их патогенез. При почечной форме патологии образование уратов обусловлено замедлением выведения мочевой кислоты из организма почечными структурами. Для подагры в метаболической форме характерно избыточное продуцирование пуриновых оснований. А подагрический артрит смешанной формы развивается в результате сочетания умеренного нарушения синтеза мочевой кислоты и ее замедленной экскреции.
В такой форме подагрический артрит проявляется у 50-80% больных. Очередной приступ может быть спровоцирован переохлаждением, употреблением алкоголя или жирной пищи, избыточными физическими нагрузками. Рецидив возникает внезапно, чаще в ночное время. В плюснефаланговом суставе первого пальца стопы ощущается острая, режущая, пульсирующая боль. Одновременно повышается общая температура тела до фебрильных значений (38-39 °C). Мягкие ткани отекают, кожа разглаживается и краснеет из-за переполнения кровью мелких сосудов.
Первая подагрическая атака у мужчин чаще поражает один сустав стопы. У женщин боли отмечаются сразу в нескольких сочленениях кисти (полиартрит). Приступ длится 3-10 дней, а затем выраженность практически всех симптомов быстро снижается.
Для подострой формы подагрического артрита характерна менее выраженная симптоматика. Он протекает по типу моноартрита, то есть боли ощущаются только в одном суставе. Наблюдается незначительная отечность, покраснение кожи. Поражение нескольких суставов в подострой форме подагрой обычно диагностируется у молодых пациентов на начальных этапах развития патологии. Но с течением времени интенсивность воспалительного процесса возрастает, и в дальнейшем происходят острые подагрические атаки.
Частые обострения подагрического артрита провоцируют деструктивно-дегенеративные изменения суставных структур. Патология принимает хроническую форму течения, при которой периоды ремиссий чередуются с болезненными рецидивами. Спровоцировать обострение могут даже незначительные физические нагрузки, изменения погодных условий, употребление продуктов с высоким содержанием жиров.
После хронизации заболевание медленно, упорно прогрессирует. Деформация суставов предрасполагает к подвывихам, контрактурам, мышечной атрофии, а затем и к частичному или полному обездвиживанию.
Диагностика артрита в рематоидноподобной форме занимает более продолжительное время, чем выявление классических приступов. Дело в том, что под его симптомы могут маскироваться другие воспалительные и дегенеративно-дистрофические патологии суставов. Признаки ревматоидноподобного заболевания схожи с клиническими проявлениями остеоартроза, ревматоидного, псориатического, реактивного, инфекционного артрита.
Для псевдофлегмонозной формы характерно острое воспаление сустава, проявляющееся в признаках общей интоксикации организма. Ведущий симптом такой подагрической атаки — повышение температуры тела до 39,5 °C. Возникают озноб, лихорадочное состояние, холодная испарина. На фоне гипертермии расстраиваются пищеварение и перистальтика, человек страдает от головных болей, головокружений.
При проведении общеклинических анализов крови обнаруживается повышение уровня лейкоцитов и скорости оседания эритроцитов, что служит признаком острого разлитого гнойного воспаления мягких тканей.
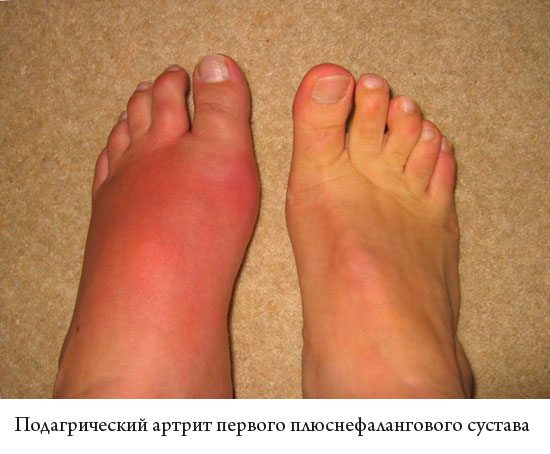
Подагрический артрит, протекающий в малосимптомной форме, также требует проведения длительной диагностики. Пациенты на приеме у врача жалуются на умеренную болезненность в одном или двух суставах, незначительное ограничение подвижности. Выставление диагноза затрудняет отсутствие специфических признаков подагры — отечности и покраснения кожи.
При такой форме заболевания воспалительный процесс может не поражать непосредственно суставные структуры. В него оказываются вовлечены синовиальные сумки и сухожилия, обычно расположенные в области пятки. Соединительнотканные тяжи подвергаются деструктивно-дегенеративным изменениям — утолщаются, становятся более плотными, что приводит к снижению их функциональной активности.
Причины заболевания
Нарушение регуляции обмена пуринов в организме может произойти по различным причинам. Первичный подагрический артрит возникает из-за наличия генетических дефектов и снижения продукции ферментов, которые принимают участие в метаболизме пуринов, выведении из суставов солей мочевой кислоты.
В роли провоцирующих развитие патологии факторов выступают:
- избыточное, несбалансированное, однообразное питание;
- употребление большого количества мяса и (или) алкогольных напитков;
- малоподвижный образ жизни.
Вторичный подагрический артрит развивается на фоне уже имеющихся заболеваний. К ним относятся тяжелые патологии почек, сопровождающиеся значительным снижением их функциональной активности, псориаз. К расстройству метаболизма пуринов приводят заболевания крови — лейкозы, лимфомы, полицитемии. Предрасполагает к развитию подагры длительный прием цитостатиков, салуретиков, глюкокортикостероидов.
Симптоматика болезни
Выраженность клинических проявлений подагрического артрита зависит от формы патологии, характера ее течения, степени повреждения хрящевых, костных, мягких тканей, количества развившихся осложнений. Интенсивность симптоматики является одним из определяющих факторов при выборе тактики лечения.

В этот период отсутствуют практически все симптомы патологии. Даже после серьезных физических нагрузок в суставах не возникает каких-либо дискомфортных ощущений. Объем движений полностью сохранен, не наблюдается припухлости и покраснения кожи. Если пациент обращается к ревматологу в латентный период течения подагры, то диагностировать ее возможно проведением общеклинического анализа крови по повышенному уровню мочевой кислоты. А вот какие-либо лабораторные признаки воспаления выявить не удастся.
Для подагрического артрита в остром периоде характерны жгучие пульсирующие боли в одном или нескольких сочленениях. Суставная симптоматика сопровождается ухудшением общего самочувствия — повышением температуры, отсутствием аппетита, избыточным потоотделением. Из-за постоянных или периодических болей человек становится раздражительным, беспокойным. Так как подагрические атаки проявляются и в ночные часы, то утром больной чувствует себя разбитым. Отмечается быстрая утомляемость, апатия, слабость, расстройства сна (сонливость или бессонница).
Несмотря на то что при хроническом течении подагрического артрита атаки сменяются длительными ремиссиями, патология прогрессирует. Состояние больного ухудшается только во время рецидивов, что клинически проявляется следующим образом:
Один из ведущих симптомов обострения артрита в хроническом периоде — резкий подъем температуры тела без обычных причин гипертермии, например, вирусных или бактериальных респираторных инфекций.
Диагностика заболевания
Диагноз выставляется на основании внешнего осмотра, анамнестических данных, результатов инструментальных и биохимических исследований. Необходимо обнаружение 6 типичных признаков патологии из нижеперечисленных:
- более одного подагрического приступа в анамнезе;
- сильный воспалительный процесс в суставных структурах во время рецидива;
- одностороннее поражение свода стопы;
- покраснение кожных покровов;
- моноартикулярное поражение;
- односторонняя отечность и болезненность первого плюснефалангового сустава;
- сформировавшиеся тофусы (подкожные узелки);
- асимметричная отечность кожи и мягких тканей сустава;
- гиперурикемия;
- субкортикальные кисты, не подвергшиеся эрозивным изменениям, выявляемые рентгенографией;
Также определяется отсутствие патогенных микроорганизмов в суставной жидкости с помощью бакпосева.
Даже "запущенный" АРТРИТ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Общеклинический анализ крови на стадии ремиссии подагрического артрита не изменен. В период приступа выявляются увеличение скорости оседания эритроцитов и нейтрофильный сдвиг лейкограммы влево. Это характерные признаки протекающего в организме воспалительного процесса.
Фибрин, серомукоиды, сиаловые кислоты, гаптоглобин, гамма- и альфа2-глобулины выявляются при проведении биохимических исследований в повышенных концентрациях. На развитие подагрического артрита указывает увеличение количества мочевой кислоты. В норме оно не должно превышать параметров 0,12-0,14 ммоль/л.
Рентгенографическое исследование наиболее информативно при диагностировании хронического подагрического полиартрита. Специфический признак патологии — резорбция костей (остеопороз). На полученных изображениях отчетливо визуализируются в области концевых отделов трубчатых костей и суставов очаги просветления размером до 3 см. При глубоком запущенном деструктивном процессе костные эпифизы полностью разрушены, а на их месте накапливаются уратные массы.
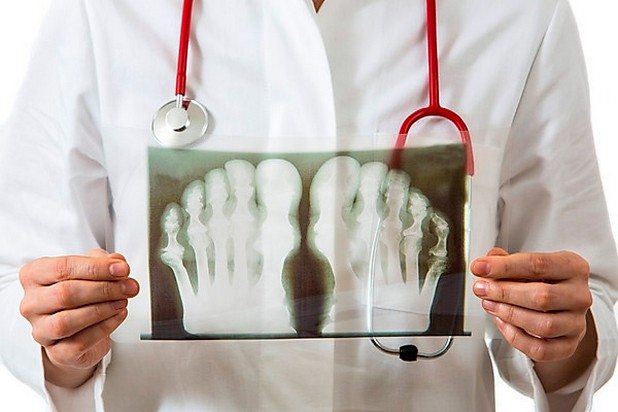
Если при проведении инструментальных и биохимических исследований выявлены специфические признаки подагрического артрита, но их недостаточно для выставления диагноза, то производится забор синовиальной жидкости с помощью пункции. На развитие патологии указывают данные микроскопического анализа — наличие в синовии микрокристаллов мочевой кислоты. При этом сама синовиальная жидкость прозрачная, отмечается лишь незначительное снижение ее вязкости.
В некоторых случаях производится забор биологических образцов из тофусов. В них также обнаруживаются микрокристаллы солей мочевой кислоты.
Лечение подагрического артрита
К терапии заболевания практикуется комплексный подход. Для купирования подагрических атак недостаточно только применять системные и местные лекарственные средства. Необходимо придерживаться правильного питания, соблюдать щадящий режим, избегая нагрузок на воспаленные суставы. При острых болях пациентам показано ношение ортопедических приспособлений (бандажей, жестких или полужестких ортезов), а иногда требуется наложение гипсовой лангетки.
Одновременно проводится симптоматическое и патогенетическое лечение подагрического артрита. Для устранения болей пациентам назначаются нестероидные противовоспалительные средства в виде инъекционных растворов, таблеток — Нимесулид, Диклофенак, Ибупрофен, Кетопрофен, Мелоксикам. Справиться со слабовыраженными дискомфортными ощущениями помогает локальное нанесение мазей, гелей (Вольтарен, Артрозилен, Долгит, Фастум, Индометацин).
Для быстрого устранения подагрической атаки в лечебную схему включается Колхицин — алкалоид трополонового ряда. Быстрое подавление воспалительного процесса при приеме препарата обусловлено его способностью угнетать фагоцитоз мочевой кислоты, замедлять миграцию макрофагов и лейкоцитов в патологические очаги. При неэффективности Колхицина и НПВС пациентам могут быть назначены глюкокортикостероиды Метилпреднизолон, Дипроспан, Триамцинолон.
| Группа препаратов, предназначенных для патогенетического лечения подагрического артрита | Наименования лекарственных средств | Терапевтическое действие |
| Урикозурические препараты | Пробенецид, Сульфинпиразон, Азапропазон, Бензбромарон | Активизация выведения мочевой кислоты из организма |
| Средства, нарушающие синтез мочевой кислоты | Фебуксостат, Аллопуринол | Уменьшение концентрации мочевой кислоты, растворение имеющихся уратных отложений, предотвращение их образования в суставах и почках |
После подавления подагрической атаки, купирования острого воспаления и болевого синдрома пациент направляется к врачу ЛФК. После изучения диагностических данных он разрабатывает график тренировок. Врач составляет комплекс упражнений, выполнение которых позволяет укрепить мышечный каркас поврежденных суставов. В процессе ежедневных занятий улучшается кровообращение, восполняются запасы питательных веществ в хрящевых, костных мягких тканях, что способствует их регенерации.
На этапе реабилитации пациентам показано санаторно-курортное лечение. В терапии подагрических артритов используются целебные грязи, минеральные воды.
Физиотерапевтические мероприятия проводятся как при обострениях подагрического артрита, так и на стадии ремиссии. Для устранения острых болей используется электрофорез или ультрафонофорез с глюкокортикостероидами, анестетиками, НПВС. Эти процедуры показаны и во время ремиссии, но только их проводят с хондропротекторами, витаминами группы B, растворами солей кальция. Справиться с приступами артрита помогает ультрафиолетовое облучение пораженных суставов.
Также в терапии подагры могут быть назначены 5-10 сеансов магнитотерапии, лазеротерапии, ударно-волновой терапии, гальванических токов.

Контролировать течение подагрического артрита можно с помощью правильного питания. При патологиях, не осложненных поражением почек, соблюдение лечебной диеты позволяет уменьшить дозы системных препаратов, снизить фармакологическую нагрузку на организм.

Больным подагрой рекомендуется полностью отказаться от мяса и жирной рыбы, в том числе субпродуктов, а также алкогольных напитков любой крепости. В рационе питания следует ограничить бобовые культуры, цветную капусту, щавель, грибы.
Ежедневно нужно выпивать 2,5-3 л жидкости для ускоренного выведения из организма мочевой кислоты и ее солей. Требуется ограничение соли и пряностей, употребление которых провоцирует отеки.
Средства, изготовленные по рецептам народной медицины, малоэффективны в терапии подагрического артрита. Использовать их можно только с разрешения ревматолога после проведения основного лечения.
Ромашковый чай вкусен и полезен, обладает выраженными антисептическими свойствами. Диетологи рекомендуют разнообразить им лечебное питание. Для приготовления напитка 1 фильтр-пакет или чайную ложку сухого растительного сырья заливают стаканом кипятка и настаивают около часа. Принимают по 100 мл 2-3 раза в день.
В народной медицине для лечения подагрического артрита используются ванночки. В емкость выливают 2 стакана ромашкового настоя, растворяют в нем столовую ложку морской соли. Опускают в теплую воду кисти или стопы. Продолжительность процедуры — 20-30 минут.
Для ускорения восстановления тканей за счет улучшения их кровоснабжения народные целители рекомендуют пить настой нераскрывшихся шишек ели. Одну шишку заливают 0,5 л кипятка, оставляют на 8 часов. Настой принимают до 3 раз в день до еды.
Столовую ложку измельченных лавровых листьев заливают 300 мл горячей воды, доводят до кипения и томят на медленном огне 10-15 минут, настаивают под крышкой 3 часа. Полученный настой выпивают небольшими порциями в течение дня.
Прогноз для пациента
Подагрические атаки могут длиться несколько дней, а иногда и недель. Пациенты жалуются на постоянные боли в суставах, усиливающиеся при сгибании или разгибании, ограничение подвижности. Пока не синтезировано препаратов, прием которых навсегда бы избавил бы человека от подагрического артрита. Но при проведении адекватного лечения, соблюдения пациентом всех врачебных рекомендаций удается достичь устойчивой ремиссии.
Меры профилактики
Профилактика новых подагрических атак заключается в соблюдении питьевого режима, исключении соли или ограничении ее употребления, отказе от курения и алкоголя. Если патологией страдают старшие родственники, то рекомендуется постоянно контролировать уровень мочевой кислоты.
Как забыть о болях в суставах и артрите?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРИТА существует! Читать далее >>>
Одной из болезней современного общества является подагра. И хотя она относится к заболеваниям обмена веществ, основным её проявлением является поражение суставов.
Процесс очень специфичный, характеризуется упорным и длительным течением. Он может стать причиной тяжелых деструктивных процессов в суставах, что требует знакомства с истинным лицом этого врага человечества.
Что такое подагрический артрит?
Подагрический артрит – это один из разновидностей воспалительного поражения суставов, который обусловлен скоплением в суставных структурах кристаллов мочевой кислоты, её разрушающим действием на гиалиновый хрящ и околосуставные ткани. В приведенном определении заболевания четко указаны все ключевые механизмы развития и проявления этого процесса.
Если объяснить все по порядку, то комплекс патологических изменений состоит из последовательной цепочки:
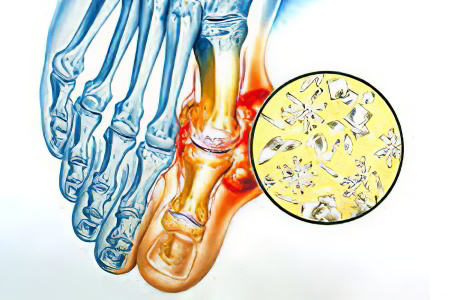
Нарушение обмена мочевой кислоты в сторону увеличения её количества в крови;
Оседание её кристаллов (уратов) на поверхности гиалинового хряща суставов;
Раздражение и повреждение суставных структур с развитием воспалительного ответа, который собственно и называется артритом;
Развитие последствий разрушительно процесса;
Околосуставные опухолевидные разрастания.
Для подагры также характерно поражение почек, сопровождающееся развитием нефрита и мочекаменной болезни, так как уратные камни откладываются и в лоханках почек и мочеточниках.
В большинстве случаев подагрический артрит поражает мелкие суставы (пальцев ног), реже – голеностопный и коленный суставы, пальцы рук, лучезапястный сустав и локтевой.
Заболеванию в большей степени подвержены лица мужского пола в зрелом возрасте (25-50 лет). Манифест подагрического артрита может возникнуть и в более раннем периоде. Характерно длительное течение процесса с постоянными рецидивами. Преимущественно поражаются мелкие суставы стоп, реже голеностопный сустав.
Истинная подагра встречается довольно редко, пожилые люди часто называют подагрой проявления артроза. Женщины болеют ею в 5 раз реже, чем мужчины. К группе риска относятся мужчины 40-50 лет и женщины старше 60 лет (в возрасте постменопаузы), так как это заболевание имеет некоторую связь с мужскими половыми гормонами.
Случаются и такие формы подагрического артрита, когда процессу подвергаются практически все крупные и мелкие суставы верхних и нижних конечностей. При медленно прогрессирующем течении постепенно в воспаление вовлекаются только небольшие сочленения. Заболевание редко вызывает тяжелые системные реакции, хотя они также могут иметь место. Помимо суставных проявлений подагра характеризуется почечными симптомами, которые являются результатом образования уратных камней.
Медицинской практике известны случаи тяжелого течения подагры с выраженной интоксикацией и массивными деструктивными процессами одновременно в нескольких крупных суставах. К счастью такие случаи возникают редко. Но, тем не менее, длительно текущий подагрический артрит рано или поздно приводит к нарушению функции пораженного сустава с возможной инвалидизацией больных.
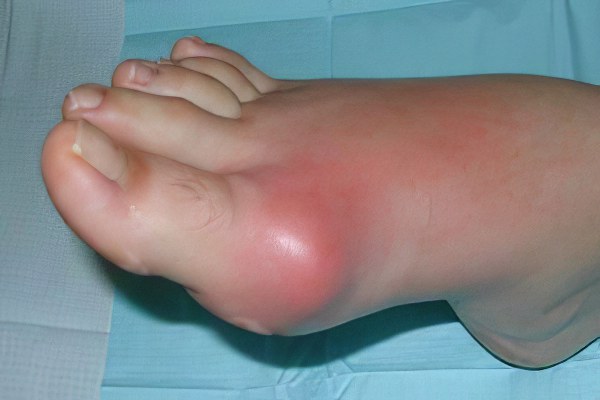
Симптомы подагрического артрита
В развитии заболевания выделяют три периода:
Латентный , когда клинические симптомы отсутствуют и диагностировать начало болезни можно только по повышенному содержанию в крови мочевой кислоты (гиперурикемии);
Острый рецидивирующий, когда поражение суставов вызывает сильные подагрические приступы;
Хронический , при котором возможны длительные промежутки ремиссии.
Частота приступов может варьироваться от 1 раза в неделю-месяц до 1-2 раз в год.
Клиническая картина заболевания довольно типичная, что позволяет его вовремя диагностировать.
Первые проявления носят острый характер и состоят из:
Боль в области сустава большого пальца стопы;
Покраснение кожи над воспаленным суставом;
Усиление боли при движениях;
Повышение температуры тела выше нормальных цифр;
Появление вокруг суставов, которые воспалялись, белесоватых подкожных разрастаний (тофусов);
Последовательные периодические боли в разных мелких суставах.
На некоторых из этих проявлений болезни стоит отдельно остановиться и детализировать основные моменты. В первую очередь – это манифестация процесса. Большой палец страдает первым в 90% случаев. Если на этом фоне не будут предприняты адекватные лечебно-диагностические мероприятия, то заболевание обязательно обретет прогрессирующее течение. Постепенно начнут воспаляться и болеть другие мелкие суставы.
Когда подагрический артрит характеризуется высокой активностью, кожа над пораженным суставом обязательно краснеет, что дополняется общей температурной реакцией. Длительное течение воспаления при подагре приводит к образованию тофусов (подкожных узелков) вокруг суставов. Они представлены элементами суставных тканей и мочевой кислоты.
У женщин заболевание протекает значительно легче, чем у мужчин. Приступы не такие сильные и острые, тофусы и пробойники образуются крайне редко. Поэтому у женщин бывает сложно дифференцировать подагрический артрит с артрозом.
Причины подагрического артрита
Этиология заболевания до конца не изучена. К основным факторам риска его возникновения относятся:
Наличие сопутствующих заболеваний, таких как сердечная недостаточность, гемобластозы, болезни почек, гормональные отклонения;
Употребление некоторых лекарств: средств от повышенного артериального давления, диуретиков, цитостатиков и т.д.
Различают также первичный и вторичный подагрический артрит:
Первичная подагра развивается в результате сочетания генетической предрасположенности и большого потребления пуринов с продуктами, перечисленными выше;
Вторичная подагра возникает вследствие наличия перечисленных заболеваний и приема лекарств.
Диагностика подагрического артрита
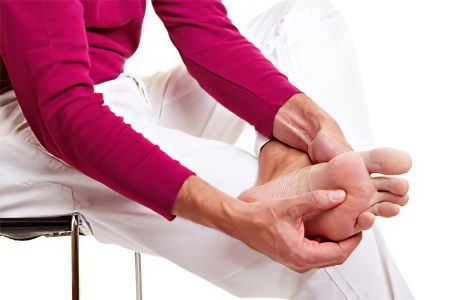
Ключевым моментом диагностических процедур является обнаружение кристаллов урата натрия в синовиальной жидкости суставов, как во время приступа, так и в период ремиссии. Синовиальную жидкость для анализа можно взять из любого крупного сустава, даже ни разу не подверженного воспалению, например, из коленного. Также для исследования может быть взято содержимое тофуса или любого другого биологического материала.
Гиперурикемия (повышенное содержание мочевой кислоты в крови) в сочетании с периодическим воспалением сустава большого пальца ноги не считается подтверждением подагры, это лишь маркер нарушения пуринового обмена. У многих людей с гиперурикемией подагра отсутствует.
При длительном течении заболевания имеет смысл проведение рентгеновского исследования. На ранней стадии болезни отсутствуют какие-либо характерные изменения. Затем на рентгеновских снимках появляются признаки, типичные для подагры: деструкции хряща, дефекты концевых участков костей, пробойники.
При развитии подагры на верхних конечностях достаточно сложно дифференцировать её с другими заболеваниями суставов: ревматоидным артритом, остеоартрозом и т. д.
Как лечить подагрический артрит?
За многие десятилетия официальная медицина не придумала ничего нового в лечении подагры и подагрического артрита. Весь лечебный процесс все также состоит из двух этапов: снятия воспаления и поддерживающей противорецидивной терапии.
Когда происходит обострение или первичное возникновение подагрического артрита необходимо:
Введение препаратов нестероидного противовоспалительного происхождения. Наиболее эффективны при подагре индометацин, ибупрофен (имет, нурофен), мовалис, ревмоксикам. Хорошо использовать их ступенчатое назначение с поэтапным применением инъекционных форм с заменой на таблетированные;
Применение препарата колхицин – специфическое противовоспалительное средство при подагре;
Местное использование мазей на основе НПВП: индометацин, дип-рилиф, долобене, ремисид;
Примочки и компрессы на основе полуспиртового раствора или димексида в 25% концентрации;
Физиотерапевтические процедуры: парафин и другие тепловые процедуры, лазеротерапия, магнитолечение, ЛФК, массаж, гимнастика.
Лечение самого заболевания включает следующие составляющие:
Соблюдение диеты (нормализация пуринового обмена);
Применение медикаментозных средств, уменьшающих синтез уратов;
Устранение причин гиперурикемии.
Чтобы искоренить проблему напрочь, нужно воздействовать на её основу – избыток мочевой кислоты. Для этого назначаются:
Аллопуринол. Относится к препаратам, которые уменьшают выработку мочевой кислоты в организме. Его аналогом является зилорик;
Пробенецид. Способствует выведению с мочой избытка кристаллов мочевой кислоты, что уменьшает проявления подагры. К препаратам этой группы относятся сулфинпиразон, этебенецид, антуран;
Урикозим. Оказывает непосредственное разрушающее действия на уже имеющиеся кристаллы уратов в организме.
Аллопуринол (Аллупол, Пуринол, Ремид, Милурит), относящийся к препаратам первой группы, наиболее предпочтителен. Показаниями к его использованию являются высокая гиперурикемия (свыше 0,6 ммоль/л), частые острые приступы артрита, наличие тофусов, почечная недостаточность. Начальная доза составляет 300 мг/сутки. В случае неэффективности её увеличивают до 400–600 мг/сутки, а при достижении существенных результатов постепенно снижают. Поддерживающая доза составляет 100–300 мг/сутки в зависимости от уровня гиперурикемии.
Аллопуринол способствует ослаблению приступов и размягчению тофусов, нормализации показателей мочевой кислоты. В первую неделю его приема возможно небольшое обострение симптомов, поэтому на этом этапе терапии его комбинируют с противовоспалительными препаратами, низкими дозами колхицина или НПВП. Если приступ подагры возник впервые, и Аллопуринол никогда ранее не принимался, категорически нельзя начинать принимать его для уменьшения боли. Если приступ возник на фоне приема Аллопуринола, нужно продолжать его принимать в прежней дозировке. При лечении возможны аллергические реакции (кожная сыпь).
Препараты второй группы имеют меньшее значение в лечении подагрического артрита. Их не применяют при высоком содержании мочевой кислоты в крови, при нефропатии и почечной недостаточности. Сульфинпиразон принимают по 200–400 мг/сутки в 2 приема с большим количеством щелочной жидкости. Дополнительное противопоказание – язвенная болезнь желудка.
Пробенецид (производное бензойной кислоты) назначается по 1,5–2,0 г/сутки. Бензойная кислота содержится в клюкве, а также в бруснике и её листьях. Поэтому клюквенные и брусничные отвары и морсы очень полезны больным подагрой.
Препараты разных групп можно комбинировать между собой, однако, как сказано выше, при серьезной патологии почек урикозурические средства противопоказаны. Также их можно применять только после полного купирования приступа острого артрита, иначе можно спровоцировать еще одно обострение. Во время лечения лекарственными средствами данной группы суточное потребление воды должно быть не менее 2,5-3 литров.
Лечение длительное (от нескольких месяцев до нескольких лет), перерывы в лечении обычно приводят к рецидивам. При соблюдении всех врачебных рекомендаций состояние больных нормализуется в течение первого месяца. Рекомендуется осуществлять ежемесячный контроль уровня мочевой кислоты и в зависимости от результатов анализов корректировать дозировки препаратов. Основную терапию можно дополнять физиотерапией, массажем, ЛФК.
При наличии лишнего веса рекомендуется похудеть, так как существует связь между избыточным весом, повышенным синтезом уратов и их пониженным выведением почками. Также следует отказаться от приема тиазидных мочегонных препаратов для снижения артериального давления и аспирина. Эти препараты повышают содержание в организме мочевой кислоты и могут спровоцировать приступ.
Во время обострений следует максимально снизить нагрузку на пораженный сустав. Дополнительно можно делать ледяные компрессы несколько раз в день продолжительностью 5-7 минут.
Только комплексный подход к лечению, включающий в себя противовоспалительную терапию, местные воздействия, диету и медикаментозные препараты, влияющие на метаболизм мочевой кислоты, может помочь в борьбе с подагрическим артритом.
Диета при подагрическом артрите
Учитывая, что подагра является следствием неправильного питания, то и её полного излечения невозможно достичь без четкого выполнения необходимых диетических рекомендаций. Именно поэтому подагрический артрит в большинстве случаев носит прогрессирующее течение. Но хотелось бы акцентировать внимание больных именно на важности такого лечебного мероприятия, как диетотерапия. Согласно медицинской номенклатуре она относится к диетическому столу №6.
Самый главный принцип – исключение продуктов, которые являются источником пуринов. Ведь при их распаде происходит мощный выброс мочевой кислоты, которая не успевает связываться и выводиться из организма. Его ориентировочный состав приведен в таблице.
Пшеничный и ржаной хлеб;
Вегетарианские, молочные и крупяные супы: щи, борщ, окрошку, молочную лапшу;
Любые каши, кроме овсяной;
Вареную говядину, курицу, индейку, кроличье мясо – 2-3 раза в неделю;
Нежирные сорта рыбы в отварном виде – 2-3 раза в неделю;
Яйца – 1 шт. в день, приготовленные любым способом;
Натуральное молоко, творог, пресный сыр, кисломолочные продукты (кефир, простоквашу, сметану);
Крупы и макаронные изделия, приготовленные любым способом;
Любые фрукты и ягоды, кроме указанных в вышеприведенном списке;
Варенье, мед, желе;
Некрепкий чай и кофе с молоком;
Овощные и фруктовые соки, лимонный и клюквенный морс, зеленый, мятный и липовый чай, отвар шиповника;
Растительное и сливочное масло;
Щелочная минеральная вода (можно иногда добавлять соду в питьевую воду);
Допускается употребление вина вне обострений.
Мясные, рыбные, грибные наваристые бульоны;
Субпродукты (почки, печень, мозги);
Колбасы (особенно ливерную), ветчину;
Жирные сорта рыбы (скумбрию, сардины, макрель, сельдь, треску;
Любые консервы, копчености, соленые и острые блюда;
Морепродукты (креветки, анчоусы);
Соленый и острый сыр, брынзу;
Белые грибы и шампиньоны;
Выпечку из сдобного теста;
Зелень: салат, шпинат, щавель;
Ревень, редис, цветную капусту, спаржу, чечевицу;
Какао, шоколад, крепкий кофе и чай;
Спиртное (коньяк, виски, пиво);
Как видно из приведенных данных, многое запрещено, но и достаточно продуктов для нормального здорового питания. Главное, о чем нужно помнить – недопущение избытка. Даже если случилось так, что человек не удержался и съел запрещенную пищу, то желательно сразу же принять соответствующие препараты, которые выводят или связывают продукты метаболизма мочевой кислоты.

Завтрак: творог с фруктовым киселем, кофе с молоком;
Ланч: Томатный сок;
Обед: овощной рисовый суп, хлеб, компот;
Полдник: яблоко, некрепкий чай с мармеладом;
Ужин: картофельные оладьи, зеленый чай.
Завтрак: каша на молоке, ржаной хлеб, ананасовый сок;
Ланч: груша, грецкие орехи;
Обед: Тушеный кролик, овощное рагу, компот;
Полдник: Апельсиновый сок;
Ужин: бутерброд с сыром, чай с молоком.
Завтрак: Морковные котлеты со сметаной, морс;
Обед: Вегетарианский борщ со сметаной, отвар шиповника;
Полдник: грейпфрут, чай с джемом;
Ужин: тыквенная запеканка, зеленый чай.
Завтрак: вареное яйцо, бутерброд с сыром, чай с лимоном;
Ланч: стакан вишневого сока;
Обед: Форель, запеченная с картофелем, салат из овощей с маслом, морс;
Полдник: Кефир, пастила;
Ужин: Мюсли с орехами, морс.
Завтрак: гречневая каша, сваренная на молоке, зеленый чай;
Ланч: печеные яблоки с медом и орехами;
Обед: овощной салат, отварной рис, хлеб, апельсиновый сок;
Полдник: томатный сок;
Ужин: тушеный картофель, салат из свежих овощей, стакан обезжиренного молока.
Завтрак: яичница, кусок ржаного хлеба, кисель;
Ланч: персиковый сок, миндаль;
Обед: щи на бульоне из постного мяса, отвар шиповника;
Ужин: суп из крупы, сырные палочки, чай с молоком.
Завтрак: кукурузная каша на молоке, кофе с молоком;
Ланч: кефир, пастила;
Обед: винегрет, хлеб, морс;
Ужин: отварной тунец со свежими или тушеными овощами.
Спустя год лечения, при удовлетворительном самочувствии и отсутствии рецидивов, жесткие ограничения в питании могут быть сняты. В этом случае можно выбирать: либо продолжать придерживаться диеты и снизить дозировку принимаемых препаратов или вообще их отменить, либо продолжать приём медикаментов и допустить некоторые послабления в диете.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Читайте также:


