Переломы плюсневых костей и фаланг пальцев
Переломы стопы встречаются довольно часто. Перелом костей стопы, как правило, происходит при подворачивании стопы наружу, внутрь, кзади и кпереди, а также в случае падения с высоты с упором на ноги и при падении на стопу тяжелых предметов.

При переломе стопы возникает отек, болезненность при нагрузке и пальпации. Диагностика таких видов переломов основывается на применении рентгенографии.
Лечение перелома стопы заключается в обезболивании места перелома и наложении гипса. При необходимости выполняется репозиция отломков.
Причины и виды перелома стопы
Перелом стопы происходит при большом давлении, ударе, чрезмерном скручивании или сгибании стопы. Пальцы могут быть также повреждены при ударах о твердые предметы.
Также перелом стопы может возникнуть при необычной и длительной нагрузке на кость, которая повторяется многократно. Это так называемые стрессовые переломы костей. Они случаются у спортсменов при высоких беговых нагрузках или у недостаточно подготовленных военных при долгих пеших переходах в полном снаряжении.
Чаще всего перелом стопы наблюдается в детском возрасте, поскольку у взрослых в силу более интенсивной минерализации, кости становятся крепче. У детей прочность кости меньше, чем прочность сухожилий и связок – это ведет к тому, что высокая нагрузка, передаваемая на кость от связочного аппарата, вызывает ее разрыв.
Скелет стопы человека состоит из трех отделов: заднего, среднего и переднего. Задний составляют две кости – таранная и пяточная; средний – кубовидная, ладьевидная и три клиновидные; передний – 14 костей, образующих фаланги пальцев, и 5 плюсневых костей стопы.
Переломам чаще всего подвергаются пяточная и плюсневая кости, реже – таранная, ладьевидная, кубовидная и клиновидная кости.
Перелом плюсневой кости возникает обычно при непосредственном воздействии травмирующей силы (падение тяжести на стопу, ее сдавление или переезде колесом). Выделяют переломы шейки, тела и головки плюсневых костей. При одиночных переломах плюсневых костей довольно редко наблюдаются смещения фрагментов, так как неповрежденные кости плюсны являются естественной шиной, которая удерживает отломки от смещения.
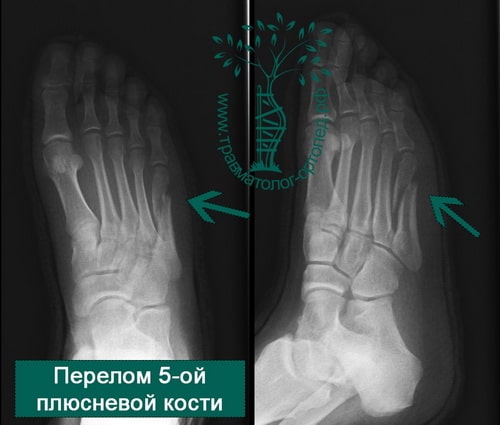
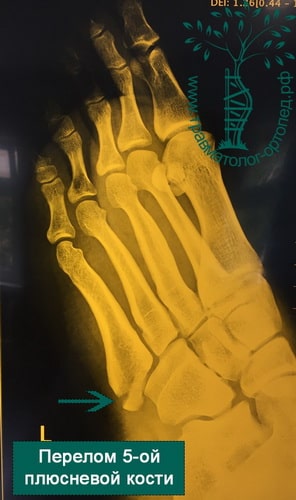
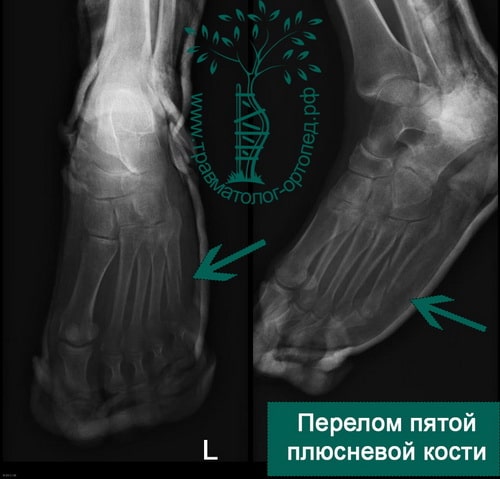
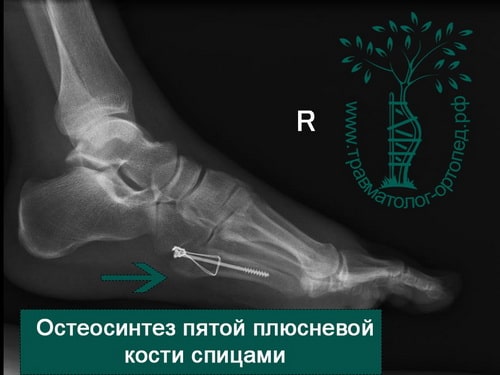
Чаще всего подвергается перелому 5 плюсневая кость стопы (перелом Джонса), что связано с ее расположением вдоль наружного края стопы. Обычно это происходит при подворачивании стопы.
Причиной перелома пяточной кости может быть падение с высоты непосредственно на пятку. При этом таранная кость вклинивается в пяточную и раскалывает ее.
Переломы таранной кости представляют собой тяжелые повреждения костей стопы и зачастую сопровождают другие повреждения (например, перелом лодыжки, вывих стопы). Перелом таранной кости происходят при непрямых травмах (прыжке, подворачивании стопы, падении с высоты). В более редких случаях причиной является удар тяжелым предметом или сдавление стопы.
Перелом ладьевидной кости происходит чаще при прямых травмах (например, при падении на тыльную часть стопы тяжелого предмета). Реже перелом возникает в результате сдавления клиновидной и таранной кости.
Переломы клиновидных и кубовидной костей возникают в случае травм, связанных с падением тяжелых предметов на тыльную часть стопы.
Также могут возникать и переломы фаланг пальцев. Их причиной является чаще всего падение на пальцы тяжелых предметов или сильный удар по ним.
Симптомы перелома стопы
Клиническая картина перелома стопы определяется локализацией поврежденной кости.
При переломе таранной кости пациент чувствует резкую боль в поврежденной области. Голеностопный сустав и стопа отекают. На коже в области внутренней лодыжки, заметны кровоизлияния. Движения в голеностопе невозможны из-за резкой боли, которая так же возникает при прощупывании на уровне суставной щели.
При переломе ладьевидной кости вследствие острой боли ограничена опора на ногу. На тыльной стороне стопы обнаруживаются кровоизлияния и припухлость. Поворот стопы кнаружи и кнутри, прощупывание ладьевидной кости, отведение и приведение стопы у пациента – все эти движения вызывают болевые ощущения.
При переломе кубовидной и клиновидных костей стопы при надавливании, прощупывании и поворотах стопы возникают болезненные ощущения, ткани в месте повреждения отечные.
При одиночных переломах плюсневых костей стопы наблюдается локальный отек на подошве и тыльной стороне стопы, болезненность при прощупывании и опоре. В случае множественных переломов плюсневых костей стопы отек возникает по всей стопе, заметны кровоизлияния, больной ощущает боль при пальпации. Вследствие этого опора на стопу невозможна или затруднена. Может наблюдаться деформация стопы.
Переломы фаланг пальцев проявляется синюшностью, отечностью травмированных пальцев, резкой болью при движениях, осевой нагрузке и ощупывании. Под ногтем, как правило, образуется гематома.
При переломе пяточной кости больной чувствует боль в области пятки, ее основание расширяется, возникает отек, захватывающий область ахиллова сухожилия. Боли при данном виде перелома стопы выраженные, усиливающиеся при прощупывании, поэтому пациент не может наступить на пятку при сохранности движений в голеностопном суставе.

Лечение перелома стопы
В случае перелома пяточной кости стопы сначала выполняется обезболивание места перелома. При отсутствии смещения кости, на ногу накладывается гипсовая повязка от колена до пальцев с формированием продольного свода стопы. Гипс оставляют на ноге на период до трех месяцев. Если перелом со смещением, то выполняется одномоментная репозиция с наложением гипсовой повязки. Довольно часто при таких переломах стопы применяют внутренний остеосинтез. Раздробленные переломы пяточной кости с многочисленными осколками лечат с помощью аппарата Илизарова.
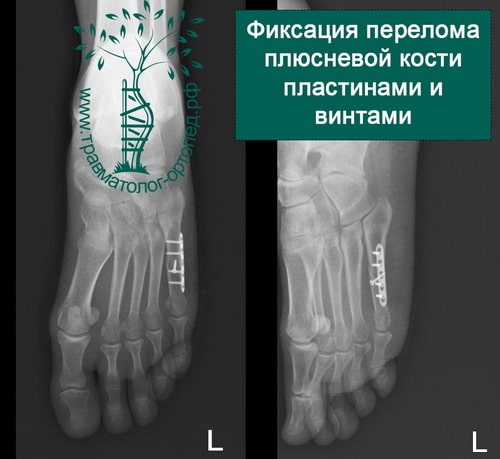
При переломах плюсневых костей накладывают гипс до колена на 2-3 недели (при отсутствии смещения) либо выполняется репозиция отломков.
При переломах фаланг пальцев без смещения показано наложение задней гипсовой шины. Если сломаны ногтевые фаланги пальцев, то на стопу накладывается повязка из лейкопластыря на период до двух недель. При наличии смещения отломков выполняется скелетное вытяжение за концевую фалангу.
В случае переломов клиновидных и кубовидной костей накладывается циркулярная гипсовая повязка до коленного сустава с супинатором и стременем на срок до 4-6 недель.
Таким образом, перелом стопы – довольно распространенный вид травмы, значимость которой определяется взаимозависимостью различных элементов этой части скелета человека. Изменение формы хотя бы одной кости в результате перелома приводит к нарушению функционирования и изменению формы стопы. Поэтому переломы стопы могут в дальнейшем приводить к плоскостопию, вторичному артрозу, нарушению нормальной опоры на стопу.
Различают переломы основания, бдиафиза и шейки.
Плюсневые кости:
Прямое воздействие травмирующей сил (сдавление стопы, падение тяжести или переезд стопы колесом).
Фаланги пальцев:
Прямое воздействие травмирующей силы (падение тяжести, удар по пальцам)
Основные признаки перелома — отек и боль в области тыла стопы, резкая локальная болезненность при осевой нагрузке на плюсневые кости через соответствующие пальцы, обширная гематома на тыльной и подошвенной поверхностях стопы.
Окончательный диагноз устанавливают после рентгенографии стопы в двух проекциях.
Переломы без смещения отломков, изолированные переломы II-V плюсневых костей лечат амбулаторно. Больным накладывают гипсовую повязку от кончиков пальцев до верхней трети голени, уделяя особое внимание моделированию подошвенных сводов стопы. При изолированном переломе без смещения отломков продолжительность иммобилизации — 6 нед, при множественных — 8 нед. Для предупреждения сдавления стопы нарастающим отеком, гематомой гипсовую повязку сразу же после наложения рассекают по передней поверхности на всем протяжении и закрепляют мягким бинтом, ноге придают возвышенное положение, местно применяют холод.
При смещении отломков репозицию производят под местным обезболиванием.
При переломе I плюсневой кости со смещением — применяется скелетное вытяжение и аппарат наружной фиксации.
При наличии значительного отека или нарастающей гематомы на тыле стопы для предупреждения циркуляторных расстройств и последующего развития некроза кожи и мягких тканей необходимо рассечь по наружно-тыльной поверхности кожу, подкожную клетчатку и фасцию, перевязать кровоточащие сосуды и удалить сгустки крови; на рану наложить провизорные швы и асептическую повязку, а конечность иммобилизовать рассеченной гипсовой повязкой. Через 2-3 дня после уменьшения отека и восстановления местного кровообращения рану зашивают.
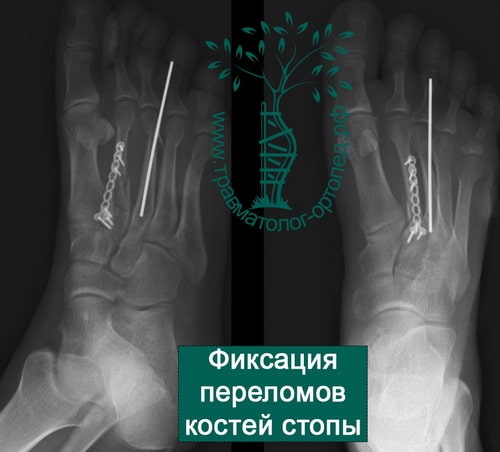
При развитии некроза следует в ранние сроки произвести некрэктомию, а образовавшийся дефект закрыть кожным лоскутом. Невправимость или неудержимость отломков закрытым способом служит показанием для операции. Вправленные отломки фиксируют металлическими стержнями или спицами. Иммобилизацию гипсовой повязкой продолжают 6-8 нед, спицы извлекают через вырезанные в повязке окна через 3-4 нед. После снятия повязки назначают ношение ортопедических стелек-супинаторов сроком на 6-8 мес, проводят курсы массажа, ЛФК, парафиновых или озокеритовых аппликаций. Трудоспособность восстанавливается через 1 0 — 1 2 нед.


Наиболее часто переломам подвергаются дистальные фаланги I и II пальцев. Эти пальцы по сравнению с остальными значительно выступают вперед. Полные переломы фаланги могут быть поперечными, косыми, Т-образными или оскольчатыми.
При переломах фаланг пальцев стопы в первые часы после травмы определяются значительная припухлость, болезненность на уровне перелома при пальпации, а также при осевой нагрузке на поврежденный палец и пассивных движениях пальца; кровоподтек определяется на латеральной и тыльной поверхностях, реже с подошвенной стороны.
Смещения отломков при закрытых переломах фаланг пальцев стопы в большинстве случаев не бывает.
Иногда тяга разгибателей приводит к угловому смещению отломков, углом, открытым к тылу. Особенно резко смещение выражено на проксимальной фаланге большого пальца. Переломы фаланг пальцев стопы рентгенологически исследуют в прямой и боковой проекциях. Для уточнения смещения отломков снимок делают в полубоковой проекции (в косой).
Лечение.
При переломах дистальных фаланг без смещения отломков достаточно иммобилизовать пальцы подошвенной гипсовой лонгетой сроком на 2- 3 нед. Для удаления подногтевой гематомы пластинку ногтя просверливают или прожигают раскаленной тонкой спицей.
Изолированные переломы фаланг II-V пальцев можно фиксировать несколькими слоями липкого пластыря в виде кольца. Смещение отломков проксимальных фаланг, особенно I пальца, устраняют под местным обезболиванием 1% раствором новокаина.
Вытяжением пальца по длине с помощью марлевой петли с одновременным надавливанием на отломки с подошвенной стороны устраняют угловую деформацию, затем накладывают хорошо отмоделированную подошвенную гипсовую лонгету сроком на 3 нед.
Для фиксации отломков используют спицы, вводимые чрескожно, с последующей иммобилизацией лонгетой до 3 нед.
Переломы плюсневых костей и пальцев
Переломы плюсневых костей встречаются достаточно часто. Наиболее распространены в практике врача-травматолога переломы основания 5-й плюсневой кости и маршевые переломы у молодых пациентов. Перелом фаланг пальцев стопы — также частое явление. Немалую долю среди переломов пальцев стопы составляют открытые повреждения.
- перелом вследствие прямой травмы (падение на стопу тяжелого предмета или удар по стопе при ДТП);
- перелом вследствие подворачивания стопы;
- отрывной перелом вследствие разрыва связок;
- стрессовый перелом (при повторяющейся перегрузке стопы — например, при длительной ходьбе, марше или беге).
Обычно пациент отмечает острую боль, отек и кровоподтеки на стопе сразу после травмы. Нагрузка на ногу крайне болезненна. Среди переломов фаланг пальцев стопы чаще встречаются переломы 1-го и 5-го пальцев.
Переломы без смещения могут быть трудны для диагностики, а стресс-переломы или маршевые переломы — вообще не определяться на протяжении нескольких недель. На рентгенограммах можно хорошо выявить переломы плюсневых костей и фаланг пальцев со смещением. Во всех спорных случаях требуется выполнение компьютерной томографии.
Лечение зависит от типа перелома, его локализации и степени смещения.
Переломы без смещения лечатся путем иммобилизации гипсовым сапожком или ортезом. Стопе придают возвышенное положение, начинают раннюю лечебную физкультуру с разрешением дозированной осевой нагрузкой в течение четырех-пяти недель. Лечебная физкультура очень важна для возращения пациента к нормальной активности. Полная нагрузка разрешена через пять недель.
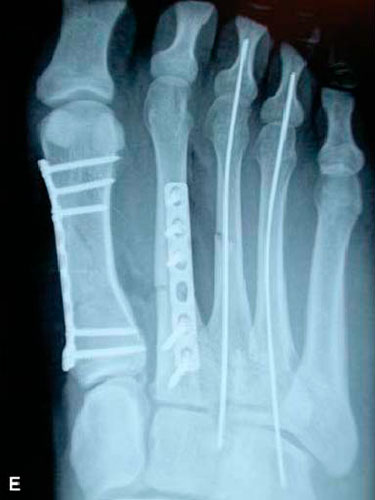
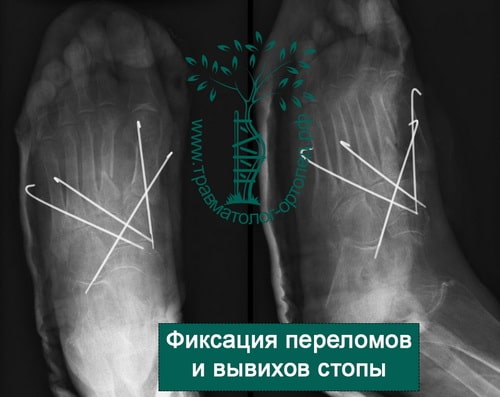
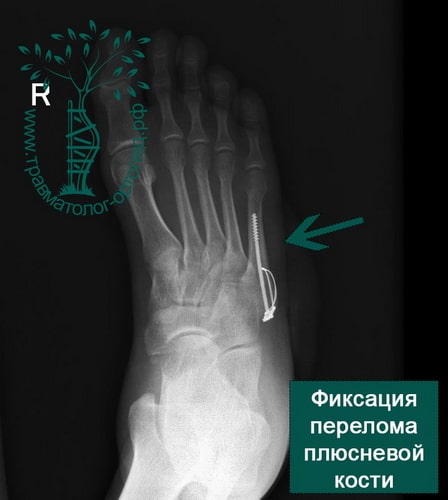
Переломы со смещением обычно лечат хирургическим методом, особенно если это касается первой и пятой плюсневой костей.
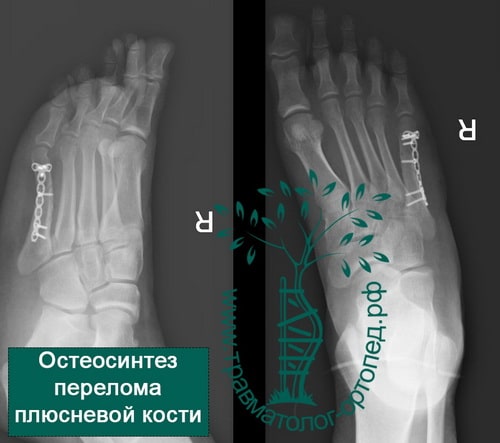
Производят открытую репозицию перелома и фиксацию пластинами или спицами. Неправильное сращение переломов первой и пятой плюсневой костей приводит к дисфункции стопы и плоскостопию.
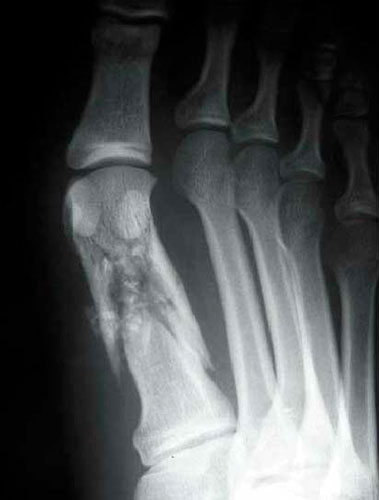
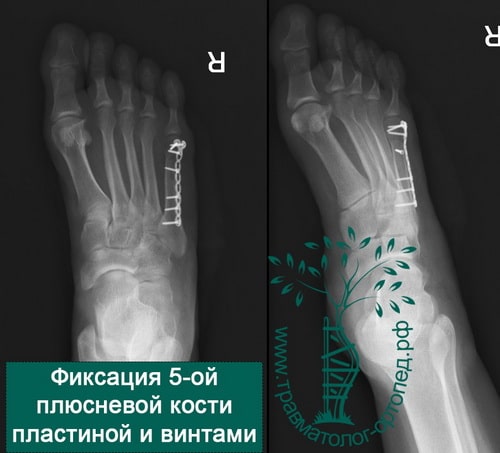
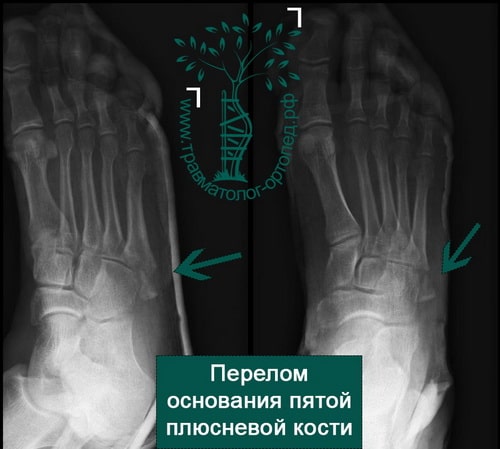
Форсированное подворачивание стопы кнутри может привести к отрыву основания пятой плюсневой кости. Перелом происходит за счет тяги сухожилия малоберцовой мышцы.
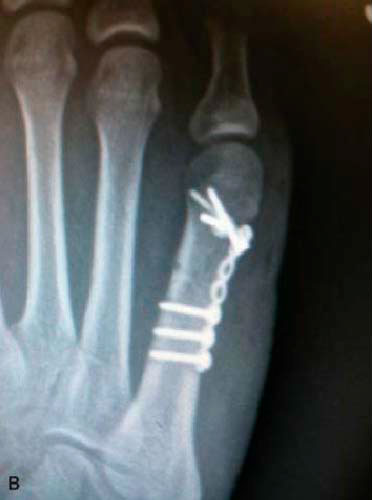
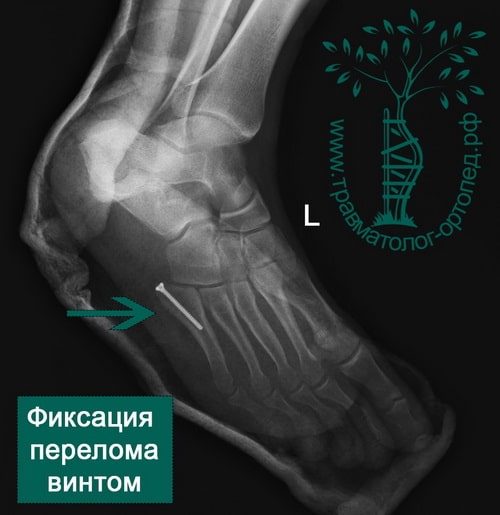
У активных молодых пациентов подобный перелом лучше лечить хирургически. В ходе операции оторванное основание пятой плюсневой кости репонируется и фиксируется спицами, винтами или пластиной. После операции ограничивают осевую нагрузку на ногу в срок до четырех недель.
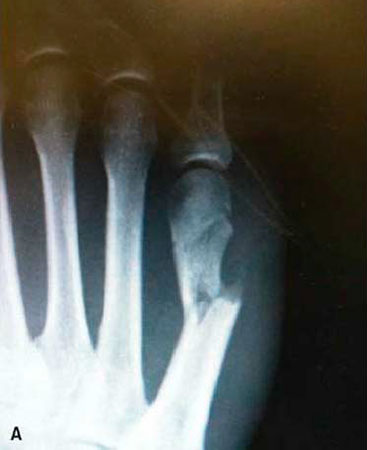
У молодых людей после перегрузок стопа становится болезненной и отечной. На ощупь определяется болезненное образование в области плюсневых костей. Обычно поражается вторая плюсневая кость. Выполненная рентгенография изначально не выявит патологии. Позже может определяться и линия перелома, а к четвертой и шестой неделям — и костная мозоль.
Переломы фаланг пальцев без смещения лечат консервативно. Накладывают фиксирующие лейкопластырные повязки, соединяющие пальцы в течение четырех недель.
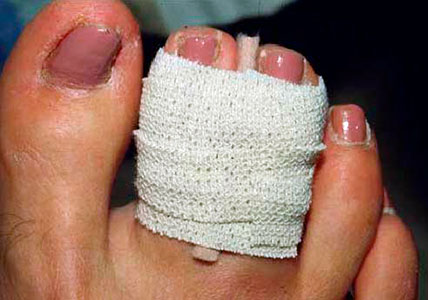
Если перелом открытый или имеется грубое смещение отломков, то требуется операция. Во время операции производится хирургическая обработка раны, а костные отломки фиксируются спицами.
Клиника травматологии и ортопедии расположена недалеко от центра Москвы и по праву считается одной из лучших в России. Мы специализируемся на предоставлении высококвалифицированной медицинской помощи пациентам с травмами и заболеваниями опорно-двигательного аппарата. Клиника предоставляет широкий спектр как диагностических исследований, так и лечебных процедур. Вы можете быть уверены, что находитесь в надежных руках. Здоровье пациента — наш приоритет. Мы можем предложить Вам самые передовые и эффективные методы как консервативного, так и оперативного лечения. Команда наших врачей состоит из опытных и авторитетных хирургов травматологов-ортопедов, а также реабилитологов и физиотерапевтов. Все они стремятся к одному: безопасно достичь хороших и отличных результатов Вашего лечения. И мы не останавливаемся на достигнутом: все сотрудники клиники периодически повышают свой уровень квалификации, участвуют в международных конференциях и мастер-классах.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов пальцев стоп и плюсневых костей — от 19500 рублей до 59500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Операция: Остеосинтеза перелома плюсневой кости или фаланг пальцев
- Расходные материалы (стержни, пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
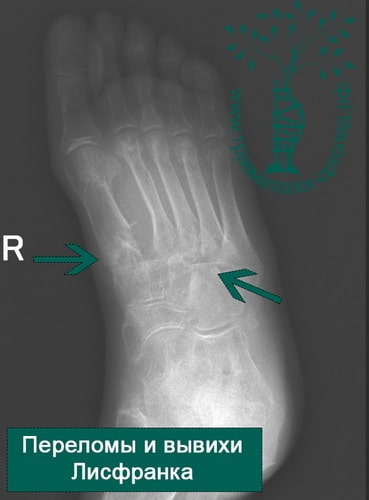
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Переломы костей стопы возникают как в результате прямого повреждения, так и вследствие непрямой травмы (неудачного прыжка, подворачивания стопы, падения). Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.С диагностической целью выполняются рентгенограммы стопы в 2-3-х проекциях. В отношении переломов костей стопы проводится открытая/закрытая репозиция с последующей иммобилизацией сроком до 1,5 мес.
МКБ-10


- Анатомия стопы
- Переломы костей предплюсны
- Переломы таранной кости
- Переломы ладьевидной кости
- Переломы кубовидной и клиновидных костей
- Переломы плюсневых костей
- Переломы фаланг пальцев стопы
- Цены на лечение
Общие сведения
Переломы костей стопы по различным данным составляют 2,5-10% от числа всех переломов. Значимость переломов костей стопы определяется высокой взаимной зависимостью всех элементов этой части тела. Любое изменение формы одной из костей стопы при переломе приводит к изменению формы и функции всей стопы. Таким образом, переломы костей стопы нередко обуславливают последующее нарушение нормальной опоры на стопу, развитие плоскостопия и вторичных артрозов.
Анатомия стопы
Стопа состоит из 26 костей, связанных между собой мелкими суставами и большим количеством связок. Выделяют три отдела стопы: предплюсну, плюсну и фаланги пальцев. Предплюсна образована пяточной, таранной, кубовидной, ладьевидной и тремя клиновидными костями.
Проксимально (ближе к центру тела) таранная кость соединяется с костями голени. Дистально (дальше от центра тела) кости предплюсны сочленяются с костями плюсны, которые, в свою очередь, образуют суставы с костями основных фаланг пальцев.
Переломы костей предплюсны
Таранная кость имеет особенности, отличающие ее от остальных костей стопы. Во-первых, через таранную кость на стопу передается давление всей тяжести человеческого тела. Во-вторых, таранная кость является единственной костью стопы, к которой не прикрепляется ни одна мышца. В-третьих, таранная кость играет значительную роль в формировании сводов стопы.
Переломы таранной кости встречаются в травматологии редко (около 3% от общего числа переломов костей стопы), относятся к группе тяжелых повреждений костей стопы и нередко сочетаются с другими повреждениями (переломами лодыжек, вывихами стопы, переломами других костей стопы). Различают переломы тела, головки, шейки, латерального или заднего края таранной кости.
Переломы таранной кости чаще являются результатом непрямой травмы (подворачивание стопы, прыжок, падение с высоты). Реже причиной повреждения становится сдавление стопы или прямой удар тяжелым предметом.
Пациент жалуется на резкие боли в поврежденной области. Стопа и голеностопный сустав отечны, на коже видны кровоизлияния, преимущественно – в области внутренней лодыжки. При смещении отломков выявляется деформация. Движения в голеностопном суставе практически невозможны из-за боли.
Определяется резкая болезненность при прощупывании на уровне суставной щели, причем при переломах шейки боли сильнее выражены спереди, а при переломах заднего отростка – по задней поверхности кнаружи от ахиллова сухожилия.
Для подтверждения перелома таранной кости, определения его локализации, выявления характера и степени смещения фрагментов выполняют рентгенографию в 2-х проекциях.
При переломе со смещением показана неотложная репозиция отломков. Следует учитывать, что при увеличении давности травмы сопоставление костных фрагментов резко затрудняется или вовсе становится невозможным. Неудача закрытой репозиции является показанием к открытому вправлению или наложению скелетного вытяжения.
При переломах заднего отростка гипс накладывается на 2-3 недели, при остальных переломах таранной кости – на 4-5 недель. С 3-4 недели пациенту рекомендуют вынимать поврежденную ногу из шины и совершать активные движения в голеностопном суставе.
В последующем назначают ЛФК, массаж и физиолечение. Восстановление трудоспособности происходит через 2,5-3 месяца. В течение года после травмы больным рекомендуют ношение супинаторов для предупреждения травматического плоскостопия.
Эта разновидность переломов костей стопы, как правило, возникает в результате прямой травмы (падение тяжелого предмета на тыл стопы). Реже причиной перелома ладьевидной кости становится ее сдавление между клиновидными костями и головкой таранной кости. Нередко переломы ладьевидной кости сочетаются с другими переломами костей стопы.
Опора на ногу ограничена из-за боли. Выявляются припухлость и кровоизлияния на тыле стопы. Прощупывание ладьевидной кости, поворот стопы кнутри и кнаружи, а также отведение и приведение стопы вызывают резкую болезненность в области перелома. Для подтверждения перелома ладьевидной кости выполняют рентгенографию стопы в 2-х проекциях.
При переломах ладьевидной кости без смещения костных фрагментов травматологом накладывается циркулярная гипсовая повязка с тщательно отмоделированными сводами стопы. При переломах со смещением проводится репозиция. Если отломки невозможно отрепонировать или удержать, выполняется открытое вправление. Фиксация гипсовой повязкой осуществляется в течение 4-5 недель.
Причиной травмы обычно становится падение тяжелого предмета на тыл стопы. Мягкие ткани в области повреждения отечны. Выявляется боль при прощупывании, давлении, поворотах стопы кнутри и кнаружи. Для подтверждения этого вида переломов костей стопы большое значение имеет рентгенография. Лечение – циркулярная гипсовая повязка на срок 4-5 недель. В течение года после такого перелома костей стопы пациент должен носить супинатор.
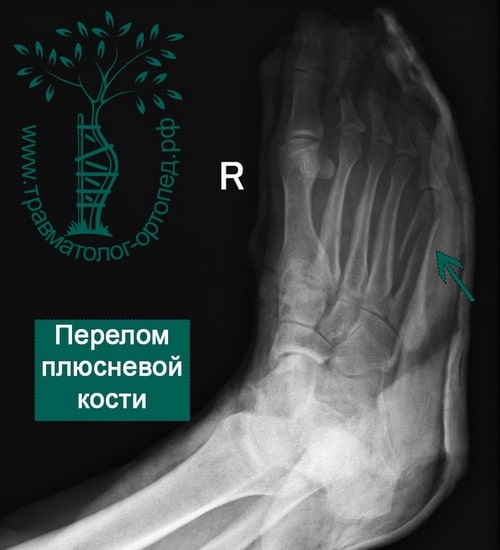
Переломы плюсневых костей

Переломы плюсневых костей по частоте занимают первое место среди всех переломов костей стопы. Обычно возникают при прямом воздействии травмирующей силы (сдавление стопы, падение тяжести или переезд стопы колесом). Могут быть множественными или одиночными. В зависимости от уровня повреждения выделяют переломы головки, шейки и тела плюсневых костей.
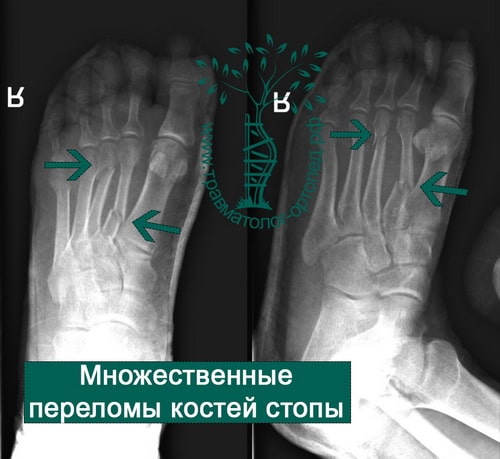
Одиночные переломы плюсневых костей очень редко сопровождаются значительным смещение фрагментов, поскольку оставшиеся целыми кости плюсны выполняют функцию естественной шины, удерживая отломки от смещения.
При одиночных переломах плюсневых костей выявляется локальный отек на тыле и подошве, боль при опоре и прощупывании. Множественные переломы плюсневых костей сопровождаются выраженным отеком всей стопы, кровоизлияниями, болью при пальпации. Опора затруднена или невозможна из-за боли. Возможна деформация стопы. Диагноз подтверждается данными рентгенографии в 2-х проекциях, а при переломах основания костей плюсны – в 3-х проекциях.
Переломы фаланг пальцев стопы

Эта разновидность переломов костей стопы, как правило, возникает при прямом воздействии травмирующей силы (падение тяжести, удар по пальцам). Переломы средней и ногтевой фаланг пальцев в последующем не нарушают функцию стопы. Неправильное сращение переломов основных фаланг может приводить к развитию посттравматических артрозов плюснефаланговых суставов, ограничению подвижности и болям при ходьбе.
Травмированный палец синюшен, отечен, резко болезненен при движениях, ощупывании и осевой нагрузке. Переломы ногтевой фаланги часто сопровождаются образованием подногтевой гематомы. Для подтверждения переломов фаланг выполняют рентгенограммы в 2-х проекциях.
При переломах фаланг пальцев стопы без смещения накладывают заднюю гипсовую шину. При смещении отломков выполняют закрытую репозицию. Костные фрагменты фиксируют спицами. При переломах ногтевой фаланги без смещения возможна иммобилизация с использованием лейкопластырной повязки. Срок фиксации зависит от тяжести перелома и составляет от 4 до 6 недель.
Плюсневые кости относятся к категории небольших костей трубчатой формы человеческого скелета. Когда человек ходит, его стопы переносят сильные нагрузки, берут на себя большую часть веса. Каждый день на большую часть плюсневых костей приходится огромная доля физических нагрузок.
Все компоненты, формирующие стопу, имеют тесную взаимосвязь и зависят друг от друга. Именно поэтому перелом плюсневых костей стопы может повлечь за собой серьезные дефекты, деформировать остальные кости.
Анатомические особенности стоп – какую роль играют плюсневые кости?

Итак, при травмировании могут пострадать все остальные. Велика вероятность нарушения функциональности, изменения нормальной формы костей. Именно поэтому так важно вовремя выявить признаки перелома, записаться к травматологу.
Перелом плюсневых костей – категории

Переломом называют анатомические деформации, разрушение кости в результате внешних факторов, травм, механических повреждений, патологий. Повреждения могут быть травматическими, усталостными.
Выделяют следующие траектории перелома: косая, поперечная, т-образная, клиновидная.
Главной причиной таких переломов может стать сильный удар стопы, воздействие тяжелого предмета, вывих ноги при быстром беге. Различают травмы:
- Открытого типа;
- Закрытого типа;
- С наличием смещения отломков костей;
- Без смещений фрагментов костей.

Если при таком переломе отсутствует смещение, то компоненты разрушенных костей сохранять свое физиологически верное расположение без внешних вмешательств доктора. Если перелом открытого типа, то у пациента наблюдается кровоточащая рана, из которой могут выступать части костных структур.
- Сразу после удара/ушиба/падения/травмы ощущается сильная боль, которая пронизывает все тело, пульсируя именно в зоне повреждения;
- В секунду разрушения кости пациент может услышать, как хрустнуло в ноге;
- Иногда наблюдается уклон плюсневых костей в другую сторону;
- Пальцы (или один) становятся короче;
- Появляется сильная отечность (иногда данный симптом проявляется через сутки).

Опасность такой патологии состоит в том, что фрагменты и отломки крайне медленно срастаются. В результате пациент на долгое время ограничен в подвижности, некоторым приходится отказаться от привычного образа жизни, рабочего места и заняться полным восстановлением.
Доказанный факт: в некоторых случаях при подобных повреждениях костные компоненты могут и не срастись вовсе.
Врачебная ошибка играет весомую роль в лечебном процессе. Иногда доктор ставит неграмотный диагноз, пациент проходит неверно назначенное лечение, которое, конечно же, не дает абсолютно никаких результатов.
К примеру, многим назначают реабилитацию, необходимую при растяжении связок. В данном случае могут развиться опасные последствия, так как упущенное время играет во вред организму.
Такой тип перелома выражается в форме трещин, которые едва заметны при рентгенографическом исследовании.
Выделяют следующие причины возникновения таких трещин:
- Чрезмерные, слишком активные нагрузки на стопы;
- Предпочтение видов спорта, предусматривающих постоянный, быстрый бег;
- Патологии строения плюсневых костей, врожденные или приобретенные нарушения;
- Значительные деформации положения стоп;
- Слишком узкая обувь (особенно касается женщин, предпочитающих туфли на каблуках с узкими носами);
- Занятия балетом;
- Диагноз остеопороз.
![]()
Усталостный перелом не терпит отлагательств. Если не произвести своевременной терапии, могут развиться неблагоприятные реакции и патологии.
Чтобы успеть как можно раньше обратиться к доктору, следует знать об основных симптомах такого перелома:
- Нудящие боли по всей длине стопы после ходьбы, занятий спортом;
- Дискомфорт и боль проходит, когда больной принимает удобное положение, отдыхает. Однако, если вновь происходит физическое воздействие на стопу, боль возвращается, пульсируя и отдавая вверх;
- При осмотре методом пальпации пострадавший может точно показать локализацию болей;
- Если говорить о внешних проявлениях, то может просматриваться небольшая отечность. Однако, не появляются кровоподтеки.

Если вы заметили хотя бы один-два из перечисленных признаков, следует обратиться к медикам, пройти рентген. Помните, что только грамотная диагностика поможет установить достоверный диагноз.
Пятая плюсневая кость находится ближе всех со стороны наружного края стоп. Это говорит о том, что она наиболее уязвима и подвержена внешних механическим воздействиям. Повредить эту кость можно из-за простого подворачивания стопы.
Признаки такого повреждения выражаются в сильной отечности в зоне перелома, сильными болезненными ощущениями. Больной не может ходить и даже просто опереться на поврежденную ногу, может появиться сильная гематома.

Возможные осложнения
Если запустить ситуацию, то клиническая картина может существенно измениться. К сожалению, зачастую, больные списывают болевые ощущения, дискомфорт на простую усталость. Ошибочно полагая, что неприятные симптомы быстро исчезнуть, пациенты отказываются от походов к доктору, не принимают мер по восстановлению.
Игнорирование тревожных симптомов или неграмотное лечение могут стать причинами возникновения серьезных осложнений, таких, как:
- Изменение в структуре кости;
- Тотальное ограничение объемов двигательной активности стопы;
- В некоторых случаях диагностируется разрушение плюсневых костей непосредственно внутри суставов, где они и соединяются;
- Развитие артроза;
- Кости срастаются неверно;
- Болевой синдром приобретает хронический характер;
- Пострадавший не имеет возможности слишком долго ходить, стоять в одном положении, тем более бегать, — появляются боли, усталость, онемение;
- В запущенных ситуациях может потребоваться вмешательство хирурга.

Лечение
Терапия может включать следующие меры:
- Применение гипсовой повязки. Накладывают пациенту, если не диагностировано смещение костных компонентов. Гипс оказывает защитную функцию от внешних воздействий, формирует правильное анатомическое и физиологическое расположение разрушенных костей и их частиц, гарантирует полную неподвижность стоп во время процесса восстановления.
- Хирургические меры. При обнаружении смещения при переломе врач, как правило, назначает операцию. Проводят ряд оперативных мероприятий, которые обеспечивают надежную фиксацию стоп при помощи небольших имплантов, которые также помогают произвести сопоставление фрагментов.
- Каждый метод лечения требует применение костылей, что позволяет в значительной степени снизить уровень нагрузки на травмированную ногу.
- После ликвидации иммобилизации необходимо пройти восстановительный курс, который подразумевает массаж, физиотерапию, отдых, отсутствие физических нагрузок.
Современные методики остеосинтеза помогают заново сформировать физиологически верное положение стоп, удерживать его до тех пор, пока кости не срастутся и не вернется безболезненная подвижность. При операции пациенту устанавливают специальный медицинский стержень, который фиксирует внутреннюю часть поврежденной кости.
Внутрикостная операция назначается при:
- Поперечном, косом переломе с существенным смещением костей;
- Переломе плюсневых костей в разных областях стопы (одновременно).
Врачи не прибегают к методу остеосинтеза, если:
- Перелом имеет внутрисуставной характер;
- Диагностировался продольный перелом;
- Произошло повреждение в районе шейки или головки стопы.

Если перелом плюсневых костей не повлек за собой смещение, то:
- Пациенту могут прописать эластичное бинтование;
- Накладывают гипсовую лонгету;
- Используют гипсовые или пластиковые шины;
- Врач делает пластиковый сапожок, который позволяет ходить (на костылях).
При смещении больше, чем на 4,5 мм в обязательном порядке необходимо произвести репозицию.
Восстановительный период
При разрушении плюсневой кости врач накладывает гипс, который следует носить полтора месяца. Наступать на поврежденную ногу разрешено только после контрольного рентгена, который покажет сращение костных компонентов. В противном случае, пациент может навредить себе и потребуется начинать лечебные меры заново.

Восстановительный период должен сочетать в себе отдых и умеренные физические упражнения. Не следует сразу нагружать организм. Чтобы восстановить подвижность, следует сначала наступать только на область пятки, переходя на всю поверхность стопы через несколько дней.
В обязательном порядке назначают курс массажа и гимнастики. Лечебные упражнения позволяют быстрее восстановить двигательные функции, избежать осложнений. При появлении болей во время выполнения упражнений гимнастика отменяется. Иногда требуется приобретения специальной, ортопедической обуви.
Важно уделить внимание питанию. Для укрепления костей советуют включать в меню продукты, которые содержат много кальция, фосфора, витамина Д. Рекомендуется принимать витаминный комплекс, который насытит организм полезными компонентами.
Врачи советуют проводить и домашнюю зарядку, выполняя несложные упражнения:
- Сгибание и разгибание пальцев ног;
- Массирование стоп специальным валиком;
- Подниматься на носочки, сидя на стуле;
- Пытаться натягивать стопы на себя;
- Выполнять повороты стопой.
Читайте также:



