Переломы костей и эрекция

Эректильная дисфункция - серьезное расстройство половой системы, которое может иметь органический, психогенный или смешанный характер. Импотенция - неприятная болезнь, которая приносит лишь дискомфорт, влияет на качество жизни, сексуальную активность и эмоциональное состояние мужчины, а сам процесс лечения требует времени и усилий.
Впрочем, иногда причиной импотенции становится физическое повреждение вследствие несчастного случая или удара, а также хирургическое вмешательство. Чего стоит опасаться и на что стоит обратить внимание, чтобы не погубить свое мужское здоровье?
Общие сведения
По оценкам специалистов, контузии и травмы составляют 13% от всех нарушений эрекции органической природы. При общей травме спинного мозга риск возникновения эректильной дисфункции намного выше, чем в случае частичного повреждения. Причиной травм полового члена может быть также велосипедная езда или тазовая хирургия.
К телесным повреждениям, которые могут вызвать эректильную дисфункцию в будущем, относят:
- травмы в спинном мозге,
- тазовая травма, связанная с повреждением нервных и артериальных сосудов,
- травмы полового члена,
- послеоперационные травмы в области таза.
Самые популярные травмы и их последствия для мужчин
Да, да, несмотря на всю полезность этого вида спорта, частая езда на велосипеде на длительные дистанции может стать причиной импотенции из-за травматического воздействия на сосуды и нервы вокруг промежности. Давление вызывает временное замедление кровотока в этой области, что проявляется в легком покалывании или частичном онемении в области паха.
Ученые из Гарвардской медицинской школы исследовали, что риск развития эректильной дисфункции увеличивается, если ездить на велосипеде больше трех часов в неделю.
В настоящее время, специальные велосипедные седла предназначены для уменьшения травмы промежности во время езды на велосипеде. Кроме того, рекомендуется использовать специальные велосипедные костюмы, которые имеют смягчающую вкладку в области паха и обладают терморегуляцией.
Повреждения полового члена
Травмы полового члена могут иметь разную природу возникновения и тип повреждения:
- производственная травма,
- автомобильная авария,
- ожог или воздействие химических веществ,
- огнестрельное или ножевое ранение,
- удар во время драки или спортивной игры
- чрезмерная сексуальная активность
Наиболее распространенным видом травмы, с которой хоть раз в жизни стыкались многие мужчины, является ущемление пениса замком молнии брюк. Не менее часто травматизация полового члена происходит из-за чрезмерного трения во время сексуальной активности. Такие травмы встречаются у очень страстных любовников, а также у мужчин, которые лишь начинают половую жизнь, и характеризуются кожными повреждениями и натиранием складок в области крайней плоти. Мужчины, которые с рождения обладают короткой уздечкой, могут получить разрыв уздечки пениса во время полового акта.
Довольно распространенным явлением является ушиб полового члена - такая травма составляет более 50% от всех случаев его повреждения. Остальные виды травматизации - это ущемления и переломы. С 2001 года был насчитан 1331 случай перелома полового члена. Другие травмы полового члена включают очень редкую ампутацию пениса или проникающую травму, чаще всего во время драки или нападения.

Признаком травмы полового члена являются: боль, отек, гематомы, кровотечение, затрудненное мочеиспускание и наличие крови в моче, задержка мочеиспускания и острая боль во время эрекции.
Обязательным действием при любом поражении пениса является незамедлительное обращение к профильному врачу: урологу, андрологу или хирургу. Оттягивание похода к специалисту может грозить развитием гнойных инфекций в области полового члена или уретры, образованием рубцов на месте ранок, которые будут затруднять кровоток к половому члену, искривлением пениса, а также отсутствием нормальной эрекции. Более сложные травмы и повреждения могут требовать хирургического вмешательства для удаления сгустков крови или омертвевших тканей.
Тазовые травмы
Эректильная дисфункция, вызванная травмами таза, чаще всего возникает в результате расколотых тазовых костей или ушибов, вызванных во время дорожно-транспортных происшествий и автомобильных аварий. Человек после такой травмы может оставаться с поврежденными нервами или сосудами (главным образом артериальными), которые не могут доставить достаточное количество крови для пениса, чтобы вызвать эрекцию.
Травмы позвоночника
Повреждения спинного мозга в большинстве случаев приводят к эректильной дисфункции. Операции на спинном мозге или травмы сказываются на потере контроля над эрекцией. По оценкам медиков, половина основных травм вызвана дорожно-транспортными происшествиями. Для возникновения эрекции важно правильно передать сексуальный стимул в виде нервного импульса от головы через спинной мозг к пенису. Под воздействием этого импульса освобождаются сосудорасширяющие средства (NO), что вызывает приток крови к половому члену и эрекцию. Поэтому, каждый сбой в работе парасимпатической нервной системы способен вызвать нарушение эрекции. В зависимости от типа и местоположения повреждения, от импотенции страдают от 8 до 100% всех пациентов с травмами позвоночника, а от эякуляционных расстройств - от 80 до 97%.
Травмы сосудов и нервов при тазовой хирургии
Во время операций в области мочевого пузыря, толстой кишки, прямой кишки, предстательной железы могут возникнуть осложнения из-за поврежденных сосудов и нервов, необходимых для эрекции члена. В наше время, благодаря использованию новых нервосберегающих методик, удается снизить частоту возникновения эректильной дисфункции на 40-60% после повреждения нерва во время процедуры. Возвращение полной сексуальной активности обычно происходит через 6-18 месяцев после операции.
Полезные рекомендации: коротко о главном
В основном, травмы, которые могут привести к импотенции, получены в ходе случайных происшествий и несчастных случаев, от которых не застрахован никто. Вы можете минимизировать использование велосипеда на длительные дистанции или купить современное седло, чтобы обеспечить достаточный прилив крови к половым органам и избежать чрезмерного сдавливания полового члена. Стоит быть более осторожным во время занятий спортом, тренировок и соревнований - достаточно часто ушибы полового члена происходят во время спортивных состязаний, командных игр или борьбы.
Не менее важной частью является правильная реабилитация после травмы или в послеоперационный период - правильный подход к лечению может снизить риск развития осложнений и ускорить процесс выздоровления.

Никто не застрахован от травм, ушибов или сбоев в работе органов - мы люди, а не машины. Важным остается своевременное обращение к врачу для предотвращения риска развития осложнений, правильно подобранная схема лечения и период восстановления, который во многом определит, скажется ли полученная травма на здоровье в будущем.
Самая распространённая травма и вместе с тем одна из самых опасных – перелом кости. Хоть раз в жизни с ней сталкивался практически каждый человек. Как лечить переломы быстро – вопрос актуальный не только для медиков и пациентов, но и для государства. Поскольку повреждение ежегодно лишает трудоспособности около 9 миллионов россиян. Для экономики любой страны – это колоссальный ущерб. Решение проблемы было найдено профессором В. И. Струковым.
От чего зависит скорость срастания костей
Переломы костей случаются как в совсем юном возрасте, так и в пожилом. У молодых причиной травмы чаще всего становится какое-то сильное воздействие. Удар или падение с большой высоты. Кости у таких пациентов обычно срастаются быстро. В пожилом возрасте переломы случаются гораздо чаще и заживают дольше. Виновны, как правило, уже не внешние факторы, а изменения, происходящие в самом организме.
Начиная с 45-летнего возраста активность половых желёз постепенно идёт на спад. Всё меньше и меньше половых гормонов поступает в кровь. Этот дефицит неизменно отражается на состоянии всех органов и тканей, в том числе и костей. Они становятся более рыхлыми и могут сломаться даже от неосторожного движения. Дело в том, что процессы обновления костной ткани регулируют эстроген и тестостерон. Первый не даёт костной ткани рассасываться слишком интенсивно, второй запускает восстановительные процессы в ней.
В молодом возрасте гормональный фон, как правило, сбалансирован, а потому и срастание костей происходит гораздо быстрее. Как лечить переломы, если тестостерона и эстрогена не хватает?
Лечим кости – калечим другие органы
Чаще всего в терапии перелома, а также при склонности к частым переломам используют три группы препаратов: синтетические гормоны, кальцийсодержащие добавки и бисфосфонаты. Как они работают?
Синтетические гормоны позволяют компенсировать возрастной дефицит собственных гормонов, что особенно актуально для женщин в менопаузе. Эти препараты дают организму то, в чём он так отчаянно нуждается. Обычно при менопаузальном остеопорозе назначают либо эстрогены, либо эстрогены в комплексе с прогестероном.
Разрушительные процессы в костях останавливаются. Но… прекращается и производство новой костной ткани. А при переломе без него не обойтись. В результате процесс срастания костей лишь затягивается. Да и побочных эффектов у такой терапии хоть отбавляй. В числе самых страшных – рак органов репродуктивной системы.
Кальцийсодержащие препараты дают организму главный строительный материал для сращивания костей. Однако для того, чтобы минерал попал в костную ткань, нужны особые клетки, в функции которых как раз и входит встраивание кальция в коллагеновую сетку. Численность таких клеток контролирует гормон тестостерон. Если он в дефиците, весь съеденный минерал в лучшем случае будет выведен из организма, в худшем – отложится в сосудах и мягких тканях.
Бисфосфонаты – ещё один искусственно созданный тормоз естественных процессов, происходящих в костях. Препараты этой группы не позволяют полноценно выполнять свою работу клеткам, ликвидирующим старые участки костей, сокращают их популяцию. Но без зачистки стройплощадки от остатков полуразрушенного дома невозможно возведение новой постройки, а значит и быстрое сращивание перелома. Доказано, что бисфосфонаты значительно повышают риск перелома, вызывают некроз челюсти.
Как лечить переломы быстро и безопасно
Поиском ответа на вопрос, как лечить переломы быстро и при этом безопасно для других органов и систем, занимались специалисты в разных уголках мира. Однако без учёта физиологии организма все разработки были заранее обречены на неудачу. Создаваемые препараты оказывались либо низкоэффективными, либо вызывали массу осложнений у пациентов.
Решить проблему удалось российским специалистам профессору В. И. Струкову и фармакогносту В. Н. Трифонову. Учёные впервые догадались использовать для коррекции гормонального фона и увеличения количества костных клеток-строителей не синтетические аналоги гормонов, а натуральное соединение, стимулирующее выработку собственных активных веществ.
В качестве такого соединения использовали особым образом законсервированный пчелопродукт, получивший название HDBA органик комплекс. Исследования показали, что в сочетании с кальцием и витаминами D и В6 он даёт необходимый эффект – укрепление костной ткани и более скорое сращивание переломов. Так на свет появился уникальный препарат Остеомед Форте.
Его применение позволяет в любом возрасте сократить сроки лечения переломов, избежать осложнений, вызванных длительной неподвижностью и ускорить возвращение к активной жизни, работе.
В течение пяти лет после наступления менопаузы женщина теряет до 20% прочности костной ткани. Существует прямая связь между гормональными изменениями менопаузального периода и развитием остеопороза. К счастью, есть проверенные советы, следование которым помогает сохранить здоровую костную систему и вести активный образ жизни как можно дольше. Об этом и о том, что именно меняется в организме женщины после 40 лет, мы и поговорим в статье.
Поддержание здоровья костной системы: какие элементы особенно важны
Костная система защищает мозг, сердце и другие органы. Благодаря ей мы можем свободно двигаться.
Кость — это живая ткань, которая постоянно обновляется. На протяжении всей жизни регулярно происходит разрушение старых клеток и замена их на новые. В молодости организм поддерживает баланс этого механизма, и к 30 годам костная масса достигает своего максимума. Дальше, к сожалению, начинают преобладать процессы разрушения. Уделять внимание укреплению костей и суставов стоит в любом возрасте, однако после 40 лет это делать просто необходимо, поскольку организм начинает терять важные структурные вещества.
Здоровье костной системы обеспечивают входящие в ее состав белки, микро- и макроэлементы. Ключевое место среди макроэлементов занимает кальций, в остеогенезе (костеобразовании) непосредственное участие принимают витамины D3 и K1.
- Кальций в организме необходим для выполнения множества функций, таких как формирование опорных конструкций, передача нервных импульсов, сокращение мышц и укрепление стенок сосудов. Около 99% кальция содержится в костях и зубах, но при необходимости эти запасы используются всем организмом. Этот макроэлемент регулирует работу нервной системы, процессы сердечных сокращений и свертываемости крови поддерживает гомеостаз организма. Еще одной важной функцией является поддержание здорового внешнего вида: секущиеся кончики волос, ломкие ногти, нездоровый цвет лица могут свидетельствовать о недостатке кальция.
- Витамин D3 (холекальциферол) необходим для оптимального усвоения кальция. Кроме того, он оказывает влияние на работу иммунной системы, способствует восстановлению нервных клеток, участвует в процессах метаболизма и замедляет возрастные изменения.
Холекальциферол синтезируется в коже под действием ультрафиолетовых лучей, но с возрастом его естественная выработка снижается. Если после 40–45 лет организм не получает дополнительных источников витамина D3, это приводит к появлению видимых признаков старения, дисфункции эндокринных желез и резорбции костей[1]. - Витамин K1, который раньше рассматривали в первую очередь как необходимый для нормальной свертываемости крови, обладает доказанным влиянием на метаболизм костной ткани. Он помогает кальцию лучше усваиваться, укрепляет стенки сосудов и борется с воспалительными процессами. Максимального эффекта можно добиться, если принимать витамин K в комбинации с витамином D.
Существуют ли профилактические меры для сохранения здоровья костей и предотвращения признаков вымывания кальция из организма? Вам помогут следующие советы:
- Ведите здоровый образ жизни: откажитесь от курения и будьте умеренны в употреблении алкоголя.
- Придерживайтесь правильного питания: сбалансированный рацион с ранних лет позволит избежать дефицита необходимых микро- и макроэлементов в будущем.
- Контролируйте поступление в организм кальция и витаминов: для людей молодого возраста суточная норма кальция составляет 800–1000 МЕ.
- Проводите больше времени на солнце: витамин D синтезируется под действием солнечного света. Но не переусердствуйте — достаточно всего 20 минут в день.
- Включите физическую активность в свой распорядок дня: пешие прогулки и умеренные занятия спортом помогут сформировать крепкие кости и замедлить потерю костной массы. Хорошая физическая форма не только увеличит силу мышц и выносливость, но и снизит риск переломов.
- Проходите регулярное медицинское обследование: если обнаружить патологические состояния на ранних стадиях и провести своевременную коррекцию, это позволит надолго избежать клинических проявлений.
В период менопаузы выработка эстрогена в яичниках уменьшается. Это оказывает негативное влияние на обновление костей. Дефицит эстрогенов приводит к ускорению процессов костного метаболизма со смещением равновесия в сторону резорбции (разрушения), чему способствует усиленная продукция особых веществ — цитокинов. В результате происходит стимуляция работы клеток, которые поглощают костную ткань (остеокластов)[2], а активность продуцирующих клеток (остеобластов) падает: разрушается большее количество костной массы, чем производится.
Кроме того, после наступления менопаузы понижается кислотность желудка, из-за чего кальций, который является основным строительным материалом костной ткани, начинает хуже всасываться. Процессы всасывания кальция в кишечнике нарушает и дефицит эстрогенов. Усугубляет ситуацию развивающийся в этот период недостаток витамина K и микроэлементов, которые нужны для нормального усвоения кальция и формирования костной ткани.
К сведению
Частота развития остеопороза и костных переломов у женщин в возрастной группе 50–54 года возрастает в четыре–семь раз в сравнении с мужчинами того же возраста. Это связано со снижением выработки у женщин половых гормонов, влияющих на нормальную минерализацию и метаболизм костной ткани[3].
Вначале болезнь развивается без каких-либо симптомов — остеопороз обнаруживается, когда начинают появляться либо хронические тупые боли, либо первые переломы ослабленных костей. К сожалению, первый перелом при остеопорозе может оказаться далеко не последним. У женщин после наступления менопаузы риск переломов возрастает с 15% в возрасте 50–59 лет до 70% в возрасте старше 80 лет.
При вымывании кальция из организма симптомы могут быть такими:
Появление каких-либо из этих признаков у человека старше 40 лет ни в коем случае нельзя игнорировать. Необходимо пройти обследование и принять срочные меры для укрепления костей и суставов.
На заметку
Исследование, опубликованное еще в 90-е годы, показало, что у женщин постменопаузального возраста, которые принимали дополнительный кальций в сочетании с витамином D, было на 30% меньше переломов (включая переломы шейки бедра), чем у женщин того же возраста, которые этого не делали.
Еще одной причиной проблем с костной системой в период менопаузы является снижение образования коллагена при дефиците эстрогенов. Коллаген, выработка которого в этот период падает примерно на 30%, является важной составляющей соединительной ткани организма. Это значит, что все костно-суставные образования, сосуды, сухожилия и кожа будут терять свою прочность и эластичность. Все это отражается на внешности (появление морщин, снижение упругости кожи) и самочувствии.
Известно несколько рекомендаций по укреплению костей, следуя которым можно замедлить прогрессирование остеопороза, сгладить его симптомы или, если заболевание еще не развилось, оказать профилактическое действие на патологию.
Диетотерапия. Необходимо употреблять продукты, которые богаты кальцием и витамином D3. Это жирные сорта рыбы, красная икра, молочные продукты, орехи, растительные масла, брокколи. После 45–50 лет потребность в кальции возрастает до 1200–1500 МЕ в день, что нужно учитывать при составлении рациона питания. Если в молодости макроэлемент в достаточном количестве мог быть получен из еды, то с возрастом кальций начинает хуже усваиваться, а потому полностью покрыть необходимость в нем с помощью питания почти невозможно. Кроме того, рекомендуется ограничить употребление поваренной соли и продуктов с высоким содержанием фосфатов (консервы, газированные напитки), поскольку они нарушают баланс кальция и фосфора в организме.
На заметку
Кальций, к сожалению, обладает низкой усвояемостью из продуктов питания — не более 25–35% от макроэлемента, потребленного с пищей. При поступлении в организм с минеральной водой или обычной водой, богатой кальцием, его биодоступность намного выше.
Активный образ жизни. Поддерживать себя в хорошей физической форме после 40–50 лет еще более важно, чем в молодости. Конечно, тренировки должны быть щадящими: силовые нагрузки лучше заменить на прогулки, аэробику, лечебную гимнастику и специальные упражнения для укрепления костей.
Гормонозаместительная терапия. Если другие меры не помогают, то женщинам в период менопаузы назначают прием половых гормонов с целью борьбы с последствиями климакса, в числе которых присутствует и ослабление костно-суставной системы.
Метаболизм костной ткани напрямую зависит от уровня половых гормонов. Изменения, которые происходят в костной системе женщины старше 40 лет, вполне естественны. К сожалению, после первого же перелома только половина людей может обходиться без посторонней помощи. Правда, этих последствий можно избежать путем восполнения недостатка необходимых структурных составляющих. Таким образом удастся сохранить и улучшить состояние костной ткани.
Перелом руки – один из наиболее частых видов переломов, встречающихся в быту. Очень важно уметь оказывать первую помощь. Самым важным является вовремя иммобилизовать руку, иначе закрытый перелом может превратиться в открытый. Для иммобилизации к руке необходимо приложить шину и зафиксировать. В качестве шины можно использовать подручные материалы: доску, фанеру, толстую ветку и тд. Существуют несколько разновидностей шин, подбирать которые необходимо в зависимости от вида перелома.
Лестничная шина Крамера изготавливается из проволоки. Ее необходимо накладывать поверх одежды. Шину моделируют по здоровой руке, а затем накладывают на поврежденную конечность. Важно, чтоб шина охватывала два сустава.
При сильной боли можно принять анальгезирующий препарат – анальгин, кеторол, ибупрофен. Руку с шиной подвесить в согнутом в локте положении. При развитии болевого шока – то есть реакции организма на боль, при которой страдает нервная и сердечно-сосудистая система, важно принять незамедлительные меры. В противном случае, такое состояние может привести к смерти. Важно оказать первую помощь пострадавшему до приезда скорой помощи. О развитии болевого шока у пострадавшего свидетельствуют спутанность сознания, заторможенность, бледность, понижение температуры тела, снижение тонуса мышц, больной не понимает, что с ним происходит. На следующей стадии снижается артериальное давление до 90-100 мм рт.ст, учащенный пульс до 120 уд. в мин., холодный пот.
Пострадавшего с симптомами болевого шока необходимо согреть с помощью грелок, одеял, отпоить горячим чаем. При рвоте или ранениях брюшной полости пить запрещено.
Транспортировать пострадавшего можно только после устранения симптомов шока.
При открытом переломе руки в первую очередь необходимо остановить кровотечение. Для этого необходимо наложить жгут на область выше раны. Жгут представляет из себя прочную резиновую полоску. Жгут накладывают на 30-40 минут, в зависимости от состояния человека, времени года. Более длительное наложение может быть чревато некрозом, ведь конечность по сути отключают от кровотока, что может быть чревато развитием кислородного голодания. Что делать если под рукой не оказалось жгута? Можно наложить импровизированное средство, например, кусок ткани, ленты, веревки, собственный ремень и др.
Существуют две разновидности жгутов – ленточные и воронкообразные. Ленточный жгут – это небольшой отрезок ленты из резины. На нем могут быть нанесены отверстия для кнопок, или кнопки, которые позволяют его застегнуть.
Воронковые жгуты обычно используются в экстремальных условиях. Они представляют собой широкую синтетическую ленту, застегивающуюся с помощью липучки, которая обеспечивает надежную фиксацию. Часто такие жгуты снабжены медицинским маячком, который отслеживает время наложения.
Рану обработать антисептиком для того, чтобы предупредить попадание инфекции. После остановки кровотечения и обработки раны руку необходимо зафиксировать.


В нарушении эрекции немаловажную роль играет нездоровый образ жизни: курение, алкоголь, наркотики, неправильное питание. Разберем подробнее каждую из причин эректильной дисфункции.
В этой статье мы разберем группы риска – кому грозит эректильная дисфункция, и как с этим бороться.
Проблема: образ жизни
В нарушении эрекции немаловажную роль играет нездоровый образ жизни: курение, алкоголь, наркотики, неправильное питание. Офисная работа вносит в развитие ЭД (эректильной дисфункции) свою лепту: малоподвижный образ жизни, неправильное и несбалансированное питание (недостаток важных питательных веществ, избыток жира и соли), стрессы и сидячий образ жизни. Все это приводит к ухудшению работы мелких сосудов полового члена – они просто подводят, отказываясь наполняться кровью в нужный момент и вызвать здоровую эрекцию.
Решение: спортзал, беговая дорожка, диета, отказ от вредных привычек (курения и алкоголя – в первую очередь).
Проблема: психоэмоциональные перегрузки
Конфликт с партнершей, мнительность, тревожность, неуверенность в своих силах – верный путь к неудачам в постели. Иногда такое бывает и во время простатита, вызывая страх боли и неприятных ощущений. Хуже всего, если вы мысленно опасаетесь неудачи – тут наверняка сработает закон бутерброда (когда худшие ожидания оправдываются).
Решение: обсуждение конфликтов, попытки найти взаимные компромиссы, парная психотерапия, успокаивающие средства и стремление думать позитивно.
Проблема: сердечно-сосудистые и эндокринные заболевания
ИБС, сахарный диабет, атеросклероз, артериальная гипертензия (повышенное давление). Здесь не обойтись без консультации хорошего терапевта, кардиолога или эндокринолога (диабет). Лечение основного заболевания поможет улучшить и эректильную функцию (тут все взаимосвязано).
Решение: лечение основного заболевания, умеренная физическая активность, курсовой прием "Импазы". Лекарство не оказывает негативного влияния на сердечно-сосудистую систему, поэтому у "Импазы" нет противопоказаний для приема сердечникам, это единственный препарат для лечения ЭД, который можно сочетать с приемом нитратов.
Проблема: послеоперационное состояние
При неэффективности консервативного лечения аденомы простаты, на 3-ей стадии опухоли проводят оперативное лечение (резекция аденомы). После операции могут наблюдаться проблемы с эрекцией, и это тоже требует внимания и восстановления.
Решение: Курсовое лечение (2-3 месяца) "Импазой" и "Афалой", диета.
Проблема: возраст
С возрастом количество мужского гормона – тестостерона, уменьшается. Динамика его уменьшения соответствует примерно одному проценту в год. На этом фоне происходит естественное ослабление сексуальной функции.
Решение: не сдаваться и не списывать себя раньше времени! Правильное питание, подвижный образ жизни и хороший настрой – половина успеха. Другая половина – курс препаратов, улучшающих потенцию (о возможности применения определенных средств обязательно спросите у вашего врача).
Проблема: снижение эректильной функции на фоне приема некоторых препаратов.
Эту проблему могут вызывать диуретики (мочегонные), антигипертензивные (средства, снижающие давление), кардиологические препараты, транквилизаторы, антидепрессанты, препараты для лечения гастрита и язвы, гормональные препараты, наркотические (алкоголь, кокаин, марихуана, барбитураты).
Решение: отказ от наркотических препаратов и алкоголя, консультация с лечащим врачом и выбор оптимального лекарства.
Проблема: неврологические заболевания
После перенесенного инсульта может развиться нарушение эректильной функции. Это может быть связано с нарушением проводимости импульсов возбуждения в головном и спинном мозге.
Решение: наблюдение у невропатолога и курс реабилитации.
Проблема: травмы таза
Травмы и переломы таза могут приводить к развитию импотенции. К этим же причинам относится и травма или перелом полового члена.
Решение: консультация у хирурга и уролога. При необходимости – курс физиотерапии.
Некоторые считают это страшилкой. Но сломать мужское достоинство действительно можно. И это правда больно.
Эксперты называют перелом члена редким Is it possible to fracture your penis? явлением. Тем не менее столкнуться с данной неприятностью может каждый мужчина, время от времени переживающий эрекцию.
Лайфхакер выяснил, как это происходит и что же делать.
Что такое перелом члена
Разумеется, член не кость, поэтому ломаться там, на первый взгляд, нечему. Но только на первый.
В пенисе есть области губчатой ткани, называемые пещеристыми телами. Они заполняются кровью, когда у мужчины случается эрекция. Именно это придаёт члену стойкость и твёрдость.
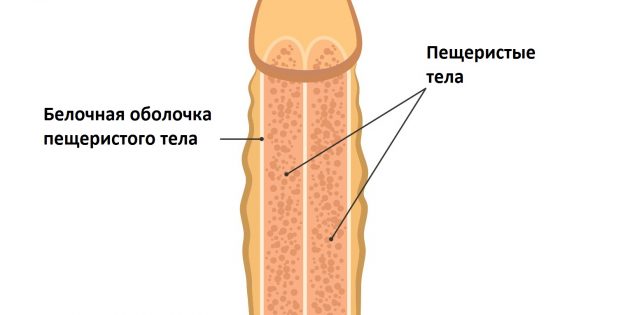
Фото: logika600 / Shutterstock
Если эрегированный пенис внезапно и сильно согнуть, оболочка одного из пещеристых тел может лопнуть. Такой разрыв называют переломом члена.
Чаще всего такая травма случается во время излишне энергичного полового акта или мастурбации. Но возможны варианты. Зафиксированы Everything you need to know about penile fracture случаи, когда оболочка пещеристого тела разрывалась при:
- переворачивании в постели на эрегированный пенис;
- ударе по члену — например, случайно закрывшейся дверью;
- падении на эрегированный орган.
Каковы симптомы перелома члена
Вот несколько признаков, по которым можно предположить трагедию.
- Отчётливый треск или хруст в момент перелома.
- Мгновенная потеря эрекции.
- Боль — от слабой до сильной.
- Появление отёка и заметных чёрных синяков на половом члене. При разрыве внешней оболочки возможно кровотечение.
- Иногда проблемы с мочеиспусканием и кровь в моче. Такое случается, если разорвана и уретра.
Первые два пункта наиболее важны для диагностики. Если треска, хруста и быстрой потери эрекции нет, то с высокой вероятностью речь идёт не о переломе, а о другом типе травмы. Что, впрочем, не отменяет необходимости показаться урологу.
Чем опасен перелом члена
Подобная травма однозначно приведёт к деформации пениса. Опционально вы можете навсегда лишиться эрекции или получить пожизненные сложности с мочеиспусканием.
Как лечить перелом члена
Такая травма пениса относится к неотложным медицинским состояниям. Это означает, что надо немедленно обращаться за помощью: либо ехать к врачу самостоятельно, либо вызывать скорую.
Помощь при подобных травмах оказывают уролог, андролог или травматолог. Медик проведёт осмотр, расспросит вас об обстоятельствах произошедшего и симптомах. Как правило, этого достаточно для постановки диагноза. Но иногда могут потребоваться дополнительные обследования — УЗИ или МРТ. Они помогают точно определить область перелома.
Если повреждения серьёзные, вам назначат хирургическую операцию. У неё сразу несколько целей:
- остановить кровотечение, если были разорваны кровеносные сосуды;
- убрать гематому (скопление крови) внутри члена;
- наложить швы на разрывы в пещеристом теле, его оболочке, уретре.
Восстановительный период после операции может занять несколько месяцев, и к этому надо быть готовым. Некоторым приходится накладывать на пенис шину, чтобы вернуть ему нормальную форму. Также могут быть назначены лекарства, которые снижают вероятность эрекции. Пока член не восстановится, она вредна.
Если же повреждения, по мнению врача, не требуют хирургического вмешательства, облегчить состояние помогут домашние методы:
- Прикладывайте к повреждённому пенису что‑нибудь холодное. Например, обёрнутый тонкой тканью пакет со льдом или замороженными овощами. Это поможет уменьшить боль. Повторяйте 10‑минутные аппликации раз в несколько часов.
- Принимайте безрецептурные обезболивающие — те же средства на основе ибупрофена. Такие препараты снижают боль и отёчность.
Но ещё раз повторим: ни в коем случае не занимайтесь самолечением! Это может навсегда лишить вас сексуальных радостей. И возможности свободно опорожнить мочевой пузырь тоже.
Читайте также:


