Перелом таранной кости у кого были
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
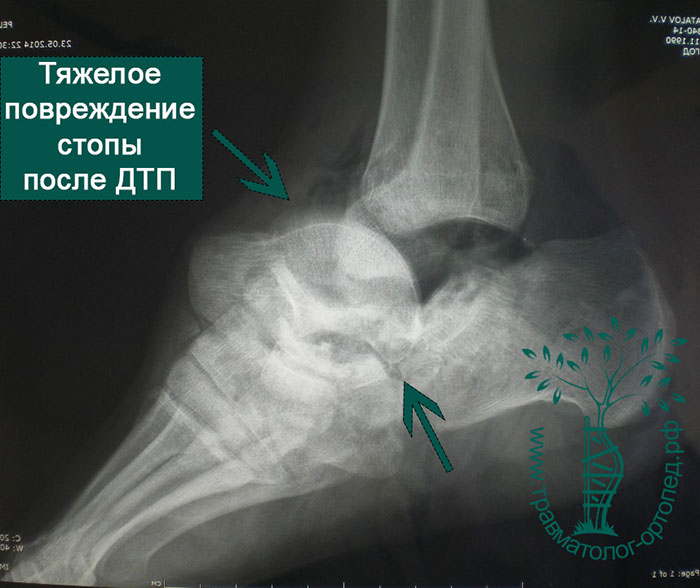
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
Случаи перелома таранной кости составляют менее одной сотой от общей статистики переломов и менее пятой части от числа переломов костей стопы.
Тем не менее, это одна из тяжелейших травм, сложная в диагностике и лечении. Крайне редко наблюдается отдельное травмирование таранной кости, как правило, оно в 65% случаев сочетается с переломами: пяточной кости(10%), медиальной лодыжки (20-29%), других костей бедра и стопы, а также разрывами межберцового синдесмоза.
Анатомия и значение таранной кости

Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
- Тело;
- Головка;
- Шейка;
- Задний отросток.
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов

Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной кости с образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Формы и классификация
Независимо от локализации перелома (шейка, тело, головка), выделяют четыре основные их типа:
- Перелом таранной кости без смещения;
- Перелом таранной кости со смещением, с сопутствующим подвывихом в подтаранном суставе;
- Вывих в таранно-ладьевидном суставе;
- Вывих тела таранной кости в голеностопе.
![]()
Как и другие переломы, перелом таранной кости бывает закрытой и открытой формы.
Симптомы и другие способы диагностики
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.
![]()
Если наружный осмотр не дал достоверной картины нарушений внутренних структур кости, необходимо провести рентгенографию в прямой, боковой, косой Broden и Canale проекциях, сделать КТ или МРТ поражённой области для постановки точного диагноза.
Последствия перелома таранной кости стопы
И без того сложная травма тарной кости, зачастую осложняется трещинами костей лодыжки, пяточной кости или разрывом межберцового синдесмоза, что влечёт за собой:
- Повреждение хрящей, нервных волокон и кровеносных сосудов;
- Остеомелит;
- Асептический некроз кости;
- Деформирующий артороз;
- Функциональные нарушения голеностопа;
- Устойчивый болевой синдром.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.
![]()
Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав.
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.
![]()
По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.
![]()
Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Выводы
Перелом таранной кости — очень опасный, хоть и нечастый вид травмы. Даже при малейшем подозрении на это повреждение, следует срочно обратиться в ближайший травмпункт и провести необходимое обследование для подтверждения или исключения перелома.
В зависимости от тяжести травмы, пройти назначенное лечение и программу полной реабилитации, обеспечивающие максимальное восстановление подвижности сустава.
эндопротезирование может меня спасти,которое НЕ смогут сделать у нас
Эндопротезирование голеностопного сустава в Е-бурге делается, но тут оно не решение. Весь блок таранной кости остался без кровоснабжения, так что придется замыкать и голеностопный, и таранно-пяточный суставы.
кровоснабжения почему у вас такая уверенность?
При переломах Hawkins II, если их лечить хорошо, то есть буквально сразу устранять все смещения и фиксировать, аваскулярный некроз развивается примерно в 50% случаев. Здесь прошли месяцы, анатомия до сих пор не восстановлена.
артродезе..в крайнем случае подтаранный замкнуть..и даже если разовьется асептический некроз,то платформа для эндопротезирования останется. я
Тараннопяточный сустав надо замыкать даже просто потому, что он грубо поврежден, и подвывих не устранен до сих пор.
посмотрите пожалста,на область раны,ведь должно же сохраниться сообщение отломков с артерией,и кость способна к регенерации,если правильно вправить,неуж-то не срастется.
При чем тут "область раны". Внешний вид стопы и голени тут ни о чем не скажет.
Блок таранной кости остается в грубом смещении несколько месяцев. Если вправить - да, срастется, но сращение не означает восстановление кровоснабжения блока. Он уже некротизирован, судя по ноябрьскому снимку, и после начала нагрузки вскоре деформируется. Таранно-пяточный сустав не восстановить.
Поверьте, Вы далеко не первый, и не десятый, и даже не сотый пациент с такой проблемой. Закономерности течения этих повреждений известны как при своевременно и хорошо проведенном лечении, так и в запущенных ситуациях, как здесь.
Способ компрессионного остеосинтеза при несросшихся переломах таранной кости, обеспечивает заживление перелома. опираясь на сказанное(не стал копировать статью полностью,
Если это текст с [Ссылки могут видеть только зарегистрированные и активированные пользователи] то ни про какие чудеса там нету. Ну замыкают средний отдел стопы, чем это кончается для блока и суставов - бог весть.
время и при развитом некрозе отломки все же сращиваются.
Приходится повторять. Сращение перелома шейки таранной кости, которого можно добиться и сейчас, и позже, не обеспечит функционально пригодную стопу из-за проблем с голеностопным и таранно-пяточным суставами.
некротической кости и дегенеративного артрита нагрузку можно отложить,
Боюсь, если отложить настолько, сколько надо для полноценной реваскуляризации, это приведет к необратимым дегенеративным изменениям от бездействия.
и область раны я вам показал для того,чтобы понять степень повреждения сосудов,питающих таран..
Никакого отношения область раны на коже к сосудам, питающим таран, не имеет, и никаким образом степень их повреждения не отражает.
и мрт еще не делали,а без него наверно,рановато думать,что коллапс имеет место..
Для этого МРТ не надо делать. Коллапса еще нет, он появится после начала ходьбы с нагрузкой.
конечно,проще и практичней сделать астрагалэктомию и артродез,но не думаю,что будь на моем месте врач-травматолог,он бы выбрал себе такой способ лечения..
Астрагалэктомию делать тоже можно, но надо будет голень удлинять тогда. Практичнее просто замкнуть оба сустава.
Врач-травматолог на Вашем месте разве что пострался бы добиться, чтобы ему хорошо сделали остеосинтез в ближайшие часы после травмы.
вот ссылка,где я прочитал..[Ссылки могут видеть только зарегистрированные и активированные пользователи]
Это совсем древний текст, про операцию на среднем отделе стопы на этой страничке нет.
а если дозировать нагрузку,кость не разрушится и необратимых последствий не возникнет?медиальная сторона целая и сосуды так же целыми должны быть.. и не могу понять,а что мешает протезированию..
Еще раз, по ноябрьскому снимку блок уже некротизирован. "Дозировать нагрузку" - на какое время? И все равно неизвестно, что будет после начала нагрузки даже после очень долгой паузы.
Устанавливать протез в мертвую кость плюс с поврежденным нижележащим суставом - к ходьбе с полной нагрузкой если и получится вернуться, то очень ненадолго.
необходимо выполнять ар-
тродез таранно-пяточного сустава в процессе
эндопротезирования голеностопного сустава
или заранее с целью реваскуляризации таран-
ной кости и улучшения её трофики, а также для
создания прочной основы для крепления впо-
следствии таранного компонента эндопротеза
Теоретически можно попытаться, но надо сделать сейчас хороший остеосинтез таранной кости с устранением всех смещений, плюс замкнуть подтаранный сустав - это непростая операция, которую еще организовать надо. И потом ждать реваскуляризации блока. Сколько ее ждать, неизвестно. Насколько она будет достаточна - тоже. Какая амплитуда движений есть и будет к тому моменту в голеностопногом суставе - тоже вопрос. В общем, синица в руках лучше.
вы знаете,врач,который делал мне операцию после аварии,увидев плод своих трудов на другой день на снимке,почесал затылок и сказал(со слов очевидцев)на нем как на собаке заживет..
Что должен подтвердить или опровергнуть рассказ об этом эпизоде? Ну почесал где-то этот врач, сказал что-то - и что с того?
и тоже считаю,что динамика выздоровления у меня таки адская,и я готов рисковать,считаю,если все правильно делать,риск минимизируется..все в наших руках
"Динамика выздоровления" у Вас типичная для человека. Действительно, если все правильно делать, то многое будет лучше, чем если делать неправильно.
да в принципе это так,к слову пришлось,хотелось просто сказать,что не один я так считаю(насчет выздоровления)
Надо ли объяснять, что если пациент чего-то "считает", и какой-то врач чего-то смутное сказал, то всерьез это воспринимать не стоит?
как бы между делом уточнил что во время лечения всех переломов никаких отклонений нештатных не было и организм хорошо справляется с восстановлением самого себя же..и лечащий врач это подметил
Это заблуждение. Не знаю, нассколько искреннее со стороны этого врача. Ни с чем тут "организм хорошо" не "справляется". Есть нелеченное повреждение Hawkins II, уже с некрозом блока тараннной кости.
после удаления спиц таранная должна изменить свое положение,какие тут есть критерии и за чем надо бы проследить
Смещение блока тараной кости как не было устранено, так и станется. Спицы тут никакой роли не играют, их удаление ничего не изменит.
понятно.значит,освободившись от фиксации спицами,она останется в том же положении,где сейчас находится?
Да, в том же подвывихе, что и был до введения этих спиц.
сомнение вызывает то,что этот отломок может соскользнуть по поверхности пяточной к своему законному месту..
Это место давно заполнено рубцовой тканью.
не додумался,надо было сразу снимок показать.это до операции
К сожалению, полностью смещение не устранили.
а в УНИИТО есть возможность провести остеосинтез с последующей установкой эндопротеза,или бессмысленная затея,потому что после вопроса можно ли избежать артродеза мне ответили нет
Про это уже говорили. Эндопротезирование в институте делается. Но в этой ситуации оно нецелесообразно.
хотя я думал,что за свой счет лечение..
Вы им про это сообщите, это может сильно ускорить дело.
я задавал вопрос о стоимости.однако пришел вышеописаный ответ..
Вы напишите, что готовы по внебюджету. Если и впрямь готовы.
итак,спицы удалили,голеностоп начал двигаться,амплитуда в силу подвывиха неполная.что я нашел(В 1987 г. А.Е.Лоскутов и Л.В.Полищук разработали способ компрессионного остеосинтеза при несросшихся переломах таранной кости, обеспечивающий заживление перелома.
Сущность предложенного метода (рис. 4.11) состоит в следующем. После резекции зоны несросшегося перелома (5) таранной кости (1) выполняют резекцию таранно-пяточного (6) и пяточно-кубовидного (7) суставов. Передний отдел стопы перемещают до достижения полного контакта дистального отломка (2) с телом таранной кости (1) и резецированных поверхностей друг с другом. Стабилизацию осуществляют путем взаимной компрессии (8,9, 10) резецированных поверхностей. Резекцию пяточно-кубовидного сустава (7) выполняют таким образом, чтобы ширина образовавшегося диастаза была равна ширине аналогичного диастаза между отломками таранной кости после резекции зоны несросшегося перелома (5).
Операцию выполняют под проводниковой или общей анестезией на обескровленной конечности с применением жгута, что позволяет сократить ее продолжительность, повысить эффект и предотвратить кровопотерю. Делают дугообразный разрез Кохера длиной 10—12 см, огибающий латеральную лодыжку. После рассечения кожи и мягких тканей обнажают зону несросшегося перелома таранной кости, таранно-пяточный и пяточно-кубовидный суставы и выполняют их резекцию в соответствии с методикой.
Производят трансартикулярную фиксацию тремя спицами Киршнера через подошвенную и тыльную поверхности стопы перпендикулярно плоскости резецированных поверхностей. Стабилизацию осуществляют путем взаимной компрессии резецированных поверхностей компрессионным аппаратом. Рану послойно ушивают наглухо. Нагрузку на стопу разрешают через 3—4 нед после операции. Ведут визуальный контроль за состоянием мягких тканей стопы, назначают массаж голени, электропроцедуры.
Взаимную компрессию прекращают через 6—8 нед, когда клинически и рентгенологически определяются сращение отломков и анкилоз смежных резецированных)и что подумал,неуж-то униито это не под силу? ведь ближе,плюс я готов по внебюджету.теперь,когда я вижу стопу двигающейся,я тем более не соглашусь на артродез.
способ компрессионного остеосинтеза при несросшихся переломах таранной кости, обеспечивающий заживление перелома [. ] и что подумал,неуж-то униито это не под силу?
Тут проблема не заживление перелома, а сохранение формы и кровоснабжения блока тарана. Если бы при некрозе таранной кости один подтаранный артродез гарантированно обеспечивал бы восстановление кровоснабжения с сохранением формы блока, то это давно бы стало общепринятым.
когда я вижу стопу двигающейся,я тем более не соглашусь на артродез.
Правильнее, чтобы не врач уговаривал пациента сделать артродез, а пациент врача.
нашел-таки труды,посвященые похожим проблеммам. ( 3. Предложенные технологии хирургического лечения больных с несросшимся переломом, ложным суставом и аваскулярным некрозом таранной кости и ладьевидной кости запястья позволяют получить положительные результаты лечения при транспозиции сосудистого пучка в таранную кость в 92,9 % случаев, в ладьевидную кость запястья — в 97,6 %, а при костной аутопластике таранной кости васкуляризованным трансплантатом в виде отщепа малоберцовой кости в 87,5 % случаев.)
Научная библиотека диссертаций и авторефератов disserCat [Ссылки могут видеть только зарегистрированные и активированные пользователи] а такого рода операции в УНИИТО возможны? еще добавлю,что неоднократно встречался с обсуждениями с Вашим участием и проникся уважением к Вашим знаниям,посему подумалось,что наверно,надоел уже я со своим рвением к малоперспективным действиям,но ведь согласитесь,нельзя сказать со стопроцентной увереностью что не получится,ведь помимо главного минуса-некродированной кости,есть куча плюсов,это-отсутствие инфекций,целая вилка,живая головка с шейкой,купол целый,никаких заеданий,даже мизерных,в гсс нет,плюс готовый на эксперименты материал)
нашел-таки труды,посвященые похожим проблеммам. ( 3. Предложенные технологии хирургического лечения )
Вы там же прочитали положение N4? "Транспозиция сосудистого пучка в таранную и ладьевидную кость запястья показана при свежей, тяжелой, открытой травме указанных костей (переломо-вывихи, вывихи) с целью профилактики развития аваскулярных состояний".
Это даже не вдаваясь, удалось ли кому-то воспроизвести такие же результаты и подтвердить заявленную эффективность. Периодически и раньше бывал энтузиазм по пересадке сосудов в мертвые участки кости, но результаты разочаровывали.
Читайте также:







