Перелом шейки при артрите
По статистике, ревматоидным артритом (РА) страдает около 1% населения планеты, причем среди женщин заболеваемость в несколько раз выше, чем среди мужчин.
Каждому восьмому пациенту с РА через 13 лет с момента манифестации болезни требуется эндопротезирование. Причиной чаще всего является недостаточная эффективность консервативного лечения, позднее назначение базисных противовоспалительных (БПВП) и генно-инженерных биологических (ГИБП) препаратов. Необходимость делать операцию может возникать и в результате высокой активности самого заболевания.
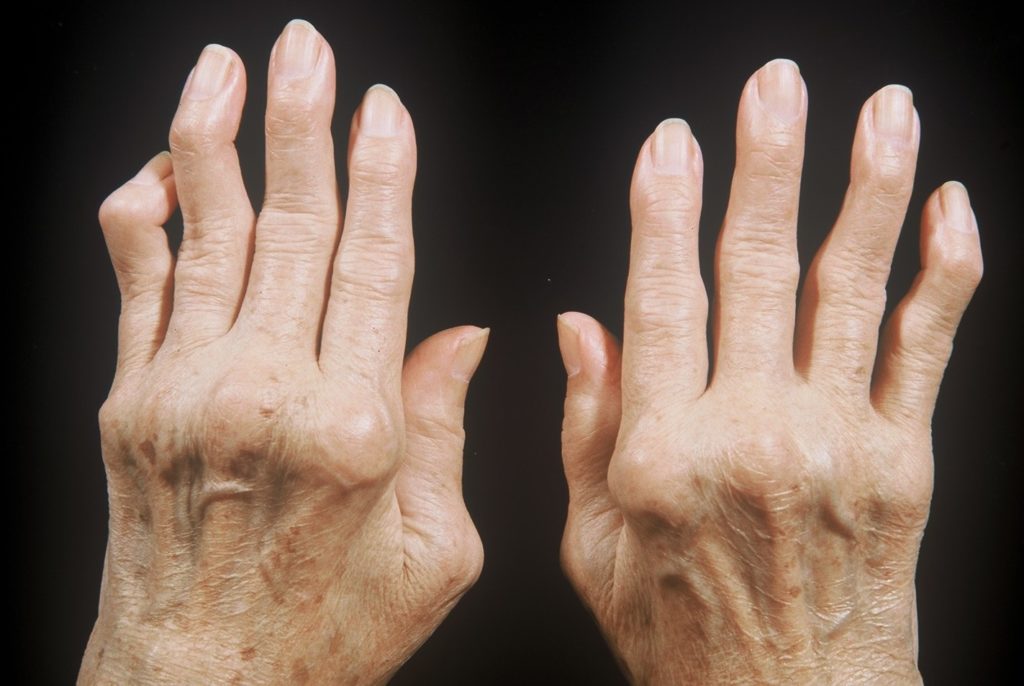
Ревматоидный артрит пальцев рук
Что такое ревматоидный артрит
Ревматоидный артрит — одно из распространенных системных заболеваний соединительной ткани. Для болезни характерно образование в организме аутоантител к синовиальным оболочкам суставов. При этом в крови пациентов обнаруживают IgM и IgG к измененному Fc участку IgG (ревматоидные факторы). Практически у всех больных выявляют повышенный уровень антител к циклическому цитруллин-содержащему пептиду — АЦЦП (anti-CCP).
Образовавшиеся антитела атакуют синовиальную оболочку суставов и вызывают развитие воспалительного процесса в ней. Со временем воспаление распространяется на периартикулярные ткани, хрящи и даже кости. Это приводит к их постепенному разрушению. Со временем пораженные суставы деформируются и перестают справляться со своими функциями. Человека начинают беспокоить сильные боли, которые тяжело поддаются лечению и со временем усиливаются.


На начальных стадиях РА проявляется такими симптомами:
- утренняя скованность в суставах, которая исчезает в течение дня;
- незначительное повышение температуры, периодическая бессонница и отсутствие аппетита;
- появление характерных ревматоидных узелков, чаще на разгибательной поверхности локтей;
- прогрессирующие боли и деформация пораженных суставов при отсутствии лечения.
Как правило, аутоиммунное воспаление сначала поражает мелкие суставы кистей. Позже воспаляться могут крупные суставы (коленные, тазобедренные) с развитием гонартроза и коксартроза. Их поражение в дальнейшем и приводит к необходимости в хирургическом вмешательстве.
Однако ревматоидный артрит не всегда является основанием для эндопротезирования. Потребность в замене суставов часто возникает у людей с асептическим некрозом, деформирующим артрозом и остеопорозом. Эти заболевания также могут стать причиной тяжелого повреждения колена/ТБС. РА в таком случае — только сопутствующая патология, которая затрудняет выполнение операции.
Установка эндопротеза при ревматоидном артрите
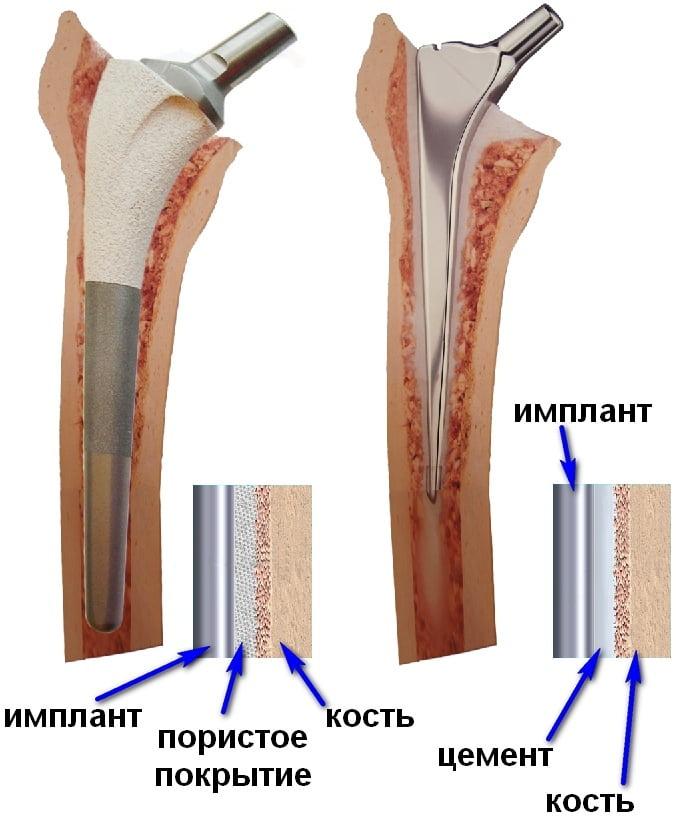
Ревматоидным артритом болеют в основном женщины старше 40-50 лет. Помимо массивного разрушения суставов у таких пациенток часто выявляют сопутствующий остеопороз, для которого характерно снижение плотности костной ткани. В таких условиях надежная фиксация эндопротеза возможна лишь при использовании костного цемента. Поэтому при РА в большинстве случаев устанавливают именно цементные эндопротезы. Установку бесцементных моделей выполняют только в молодом возрасте, при хорошем состоянии костной ткани.
У пациентов с высокоактивным РА обычно выявляют массивное поражение синовиальных оболочек и разрушение костной ткани (значительное истончение стенок и дна вертлужной впадины ТБС). В таком случае в ходе операции врачам приходится выполнять тотальную синовэктомию, проводить реконструкцию вертлужной впадины и пластику костных дефектов.
На поздних стадиях РА практически у всех больных нарушается кровообращение и микроциркуляция в мягких тканях конечностей, а также повреждаются околосуставные ткани. На фоне приема лекарственных препаратов у многих пациентов наблюдается иммуносупрессия. Все это повышает риск развития инфекционных и тромбоэмболических осложнений. Поэтому при эндопротезировании у таких больных крайне важна малотравматичность операции, минимальное повреждение мягких тканей, усиленная профилактика тромбозов и инфекции.
Залогом успешного эндопротезирования при РА является снижение активности заболевания перед планируемым хирургическим вмешательством и профилактика остеопороза. Если больной не получал базисную противовоспалительную и генно-инженерную терапию, ему сначала рекомендуют пройти курс лечения. Операцию планируют лишь по достижении низкой активности болезни.
Отметим, что выполнение эндопротезирования не требует отмены базисных и гормональных препаратов перед операцией. Однако ГИБП должны быть отменены как минимум за 4-6 месяцев до хирургического вмешательства. В противном случае у больного повышается риск развития туберкулеза и других оппортунистических инфекций, в том числе антибактериальных. В какие сроки после операции возобновлять прием ГИБП — врачи определяют в индивидуальном порядке.
Степень риска при проведении операции
У пациентов с активным ревматоидным артритом риск осложнений выше, чем у тех, кто оперируется из-за деформирующего артроза или асептического некроза. Причина этого — сопутствующее РА массивное поражение синовиальных оболочек и периартикулярных тканей, грубые дефекты костей, нарушение микроциркуляции, снижение иммунитета.
Распространенные осложнения эндопротезирования при РА:
- перипротезная инфекция;
- нестабильность эндопротеза и связочного аппарата сустава;
- периостальные и перипротезные переломы;
- тромбофлебит и тромбоэмболия.
Больным с РА после операции чаще остальных требуется длительная госпитализация и сложные ревизионные операции. Примечательно, что у таких пациентов увеличиваются сроки заживления послеоперационной раны. Если в среднем после операции на колене швы снимают через 14-15 дней, то в случае с ревматоидным артритом — только спустя 16-17 дней.
Шов на коленном суставе.
Долгосрочные перспективы
Тотальное эндопротезирование позволяет полностью устранить болевой синдром, улучшить функциональные способности сустава и повысить качество жизни пациента. При отсутствии осложнений после операции больной может вернуться к активному образу жизни. Вне зависимости от возраста, хирургическое вмешательство является эффективным методом как медицинской, так и социальной реабилитации.
После эндопротезирования всем пациентам требуется периодическое рентгенологическое обследование и КТ зоны оперированного сустава. Их выполняют с целью ранней диагностики нестабильности эндопротеза.
Замена колена/ТБС не является поводом для прекращения базисной противовоспалительной, гормональной и генно-инженерной терапии. Напротив, всем пациентам требуется дальнейшее консервативное лечение с назначением адекватных доз лекарственных препаратов. Это необходимо для подавления активности заболевания и предотвращения дальнейшей деструкции суставов.
Итоги
Потребность в замене крупных суставов у больных с РА возникает в двух случаях:
- при высокой активности болезни, которая привела к тяжелому поражению коленного/тазобедренного сустава;
- при сопутствующем асептическом некрозе, деформирующем остеоартрозе и остеопорозе.
Выполнение операции при ревматоидном артрите сопряжено с рядом трудностей. Чтобы добиться хороших результатов, врачам необходимо рационально комбинировать консервативные и оперативные методы лечения. Пациентам с РА требуется назначение гормональных, базисных противовоспалительных и генно-инженерных препаратов. Также им необходима усиленная профилактика тромбоэмболических и инфекционных осложнений.
Сегодня врачи стараются использовать рациональный подход к лечению ревматоидного артрита. Он заключается в раннем назначении адекватных доз БПВП, тщательном контроле ревматолога за эффективностью лечения, своевременном подключении к терапии ГИБП. С одной стороны, это позволяет уменьшить потребность в дальнейшем эндопротезировании, с другой — снизить активность заболевания и в целом улучшить результаты хирургического лечения.
Строение сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Тазобедренный сустав представляет собой самое большое шаровидное соединение в человеческом теле, которое выполняет двигательные и опорные функции.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сустав имеет определенное строение:
- Головка кости бедра располагается в вертлужной тазовой впадине.Вертлужная впадина, как и сама головка бедра, покрыты гиалиновым хрящевым слоем.
- Шейка бедра находится внутри сустава и прикрыта капсулой, но там отсутствует надкостница, что делает шейку более уязвленной.
- Шейка бедренной кости под углом 115-135 градусов от тела. При меньших показателях возрастает нагрузка, и возникает риск перелома.
- Соединение состоит из суставной сумки и закреплено связками и мышцами. Не малая роль отведена круглой связке. Она соединяет головку и дно впадины. В самой толще связки проходит основная артерия, которая отвечает за питание костной ткани и хряща внутрисуставной зоны бедра.
Важно! У людей в возрасте за 60 часто атрофируется артериальный сосуд, снабжающий питанием шейку, головку бедра. Данная патология отрицательно влияет на сращивание перелома и приводит к некрозу головки.
Анатомические особенности
Тазобедренный сустав – один из наиболее крупных суставов человеческого скелета, на который производится наибольшая нагрузка. При травмировании повреждается бедренная кость, прилежащие мышцы и сосуды, снабжающие кровью тазобедренный сустав. Последнее вызывает отмирание тканей и дальнейшее их рассасывание. Существует риск несращения костных тканей, что не дает возможности человеку передвигаться.
Причины возникновения и классификация
Спровоцировать травму могут дорожно-транспортные происшествия, аварии, падение на руку. Риски перелома повышают такие заболевания, как остеомиелит, остеопороз и другие патологии костной системы.
Переломы шейки плеча наиболее часто фиксируются у представительниц прекрасного пола в климактерическом периоде, что обусловлено гормональными нарушениями, дефицитом кальция.
Международная классификация выделяет повреждения плеча со смещением, плеча без смещения, которые характеризуются специфическими проявлениями и особенностями лечения.
Кроме того, данные повреждения подразделяются на 3 основные категории:
- Вколоченный перелом — характеризуется вхождением периферического обломка в костную головку.
- Аддукционный — повреждение со смещением отломков — центральных и периферических, сопоставляющихся в угол.
- Не вколоченный (абдукционный).

По мнению специалистов, наибольшую опасность представляют повреждения с сопутствующим отрывом большого бугорка в области плечевой кости.
Перелом шейки бедра
Перелом шейки бедра у пожилых – одна из самых распространённых травм. Возрастные изменения обусловлены остеопорозом, что является основной причиной хрупкости костей. Особое расположение шейки бедра и возраст пациентов делают самостоятельное заживление травмы практически невозможным, и почти в каждом случае требуется оперативное вмешательство. Своевременная операция не только может возвратить пациенту нормальную двигательную функцию, но и спасти жизнь.

перелом шейки бедра
Классификация
Традиционно проломы делятся на открытые и закрытые. Закрытый перелом шейки бедра встречается чаще. Открытым ранение только лишь этой костной структуры быть не может. Травмы со сдвигом и без смешения относятся к типичным. Классификация переломов шейки бедра подразумевает повреждения травматические и патологические. В первом случае речь идет о нарушении целостности костной ткани по причине механического воздействия. Под патологическим переломом понимается нарушение, вызванное болезнью.
Виды переломов шейки бедра варьируются по типу смещения:
- вальгусный – такой перелом шейки бедра характеризуется смещением головки кости вверх. Нарушения так же известны, как абдукционные переломы шейки бедра. Характерны для лиц более молодого возраста;
- вколоченный перелом шейки бедра – подразумевает попадание одного отломка внутрь другого, кость буквально вдавливается в соседние структуры. Подобное нарушение имеет благоприятный прогноз и не такую выраженную симптоматику;
- варусный – сопровождается смещением костной головки вниз. Такие повреждения также именуются аддукционными или невколоченными переломами шейки бедра.
По классификации типичных переломов шейки бедренной кости в отдельную группу выделяют травмы различной локализации. Так, наиболее опасным считается субкапитальный перелом шейки бедра. При таком повреждении травмируется самое начало шейки. Если линия перелома приходится на центр, говорят о трансцервикальном повреждении. Довольно распространен базисцервикальный перелом, при котором нарушается целостность костных структур, переходящих в вертелы. Межвертельный перелом характеризуется сильным смещением. Часто эта травма сопровождается вколочением или компрессией.
Если травмировано основание шейки, то говорят о базальном разломе. Подобное повреждение характерно для пожилых людей. Такие нарушения нередко осложняются псевдоартрозом – образованием ложного сустава.
В зависимости от места повреждения, выделяют:
- медиальный перелом шейки бедра – сложный угол разлома и внутрисуставное нарушение требуют исключительно хирургического лечения;
- латеральный – место повреждения находится за пределами суставной капсулы. Травмы именуют боковыми или вертельными.
Чем больше угол смещения, тем сложнее протекает восстановление. Критическим является угол более 50°. Нарушения с большим отклонением чреваты необратимыми последствиями.
Травмы бедренной кости входят в группу S72. Переломы шейки бедра получают отдельный шифр – S72.0. Если к перелому шейки бедра присоединяется трещина диафиза бедренной кости, присваивается код S72.3. Множественные повреждения шифруются S72.7.
Причины
При вколоченном переломе кости сминаются и вклиниваются одна в другую. Проще говоря, один отломок вколачивается в другой, что и дало название перелому. В большинстве случаев такая травма является еще и вальгусной. Это значит, что головка смещается кнаружи и вверх. Угол между костным телом и шейкой увеличивается. Кровоснабжение головки в этом случае сильно не нарушено. Как уже было сказано, с такой травмой человек некоторое время может передвигаться, не подозревая, то у него случился перелом. Однако в процессе такое повреждение может трансформироваться в обычный перелом, который требует более серьезного и длительного лечения.

Обычно вколоченный перелом происходит из-за падения на отведенную ногу. В таком случае направление бедренной шейки совпадает с силой. Если произошла такая травма, необходимо сразу пройти обследование, даже когда кажется, что нет никакого перелома. Он может быть вколоченным. Только своевременное лечение сможет защитить от всех последствий более серьезного перелома, в который может перерасти вколоченная травма.
Это особенно важно учитывать людям, у которых кости ослаблены из-за следующих факторов:
- возраста.
- недостаток витаминов.
- заболевания костей, например, остеопороз .
К примеру, пожилым людям очень легко получить вколоченную травму, но она также легко, из-за слабости костей, способна перерасти в более серьезное повреждение, которое, в силу возраста, переносится очень тяжело.
Остеопороз и недостаток необходимых микроэлементов, например, кальция, также могут помочь вколоченному перелому быстро трансформироваться.
Именно поэтому все подозрения нужно развеивать как можно раньше. Если произошло вышеупомянутое падение на ногу, нужно сразу вызвать скорую помощь или такси для того, чтобы спокойно приехать в больницу и там получить необходимое лечение и рекомендации. Но можно ли сразу определить вколоченный перелом?
Что такое перелом шейки бедра?
Такое повреждение костного аппарата, как перелом шейки бедра, в пожилом возрасте нередко приводит к инвалидности. Отличительной особенностью травмы является долгое сращение костей или его полное отсутствие вследствие недостатка кровоснабжения головки, шейки бедренной кости.
Осложнения перелома связаны, как правило, с длительной вынужденной неподвижностью пациента. Согласно статистике, повреждение шейки бедренной кости происходит у людей старше 65 лет, преимущественно женщин (вследствие частого развития остеопороза на фоне менопаузы).
Перелом тазобедренной кости в пожилом возрасте носит патологический характер и обусловлен возрастными изменениями структуры, плотности тканей. Со временем в костных пластинах снижается содержание кальция и органических веществ, которые являются основным строительным материалом кости, придают ей прочность, упругость.
После 40-45 лет ткани скелета обновляются менее интенсивно, чем в молодом возрасте. Уменьшается количество формирующих структурных элементов кости (остеонов), ускоряются дегенеративные процессы.
Это приводит к повышенной хрупкости костей.
К появлению перелома ведет оказание чрезмерного давления на кость силы, превышающей ее прочность. Бедренная кость считается самым крупным суставом в организме и именно на нее приходится большая часть нагрузки. Прочность костей в пожилом возрасте снижена, поэтому люди часто падают с высоты собственного роста и ломают конечности.
Если в костях развивается остеопороз, то при незначительном ударе диагностируют серьезное нарушение. При переломах страдают артерии, снабжающие кровью головку бедренной кости. Благодаря чему кости не сращиваются, а длительная реабилитация нередко приводит человека к гибели.
Единственным способом вылечиться считается операция. При переломах происходит образование пролежней, развитие застойной пневмонии и сердечной недостаточности. Последствия перелома шейки бедра могут появиться через год и привести человека к смерти.
Врачи отмечают, что отсутствие кровообращения в костях при переломах приводит к асептическому некрозу, который разрушает ткани. В результате этого появляются необратимые изменения в строении тела и в работе тазобедренного сустава. Развитие патологии приковывает человека к постели и полностью исключает шанс на восстановление.
По большому счёту, такие травмы и в 70 лет, и в 90 лет – одинаково опасные травмы, а их частота объясняется одними и теми же причинами:
- естественное старение организма – структура костной ткани истончается, становится ломкой и хрупкой;
- наличие в анамнезе остеопороза и заболеваний тазобедренного сустава;
- падение на бедро, обусловленное снижением мышечного тонуса, приступами головокружения, нарушением координации движений;
- линейный каскад микропереломов из-за многократно повторяющихся незначительных травмирующих воздействий на кость, на фоне значительного увеличения времени, которое необходимо для восстановления структуры костной ткани (маршевый или усталостный перелом).
Такой высокий показатель женской смертности объясняется следующими факторами:
- большей продолжительностью жизни чем у мужчин;
- процессами, происходящими во время менопаузы, которые увеличивают количество женщин с остеопорозом, по сравнению с мужчинами, в 3 раза;
- более ранимой психикой.
Рекомендует врач. Пожилым людям необходимо принимать препараты кальция, витамин D, Кальцитрол, бисфосфонат соли фосфора – Алендронат (цена которого в 3 раза ниже, чем у других аналогичных препаратов).
После консультации у специалиста, для приостановки развития остеопороза, назначаются Кальцитонин и тиазидные диуретики. Женщинам помогут селективные модуляторы эстрогеновых рецепторов и заместительная гормональная терапия.
Перелом шейки бедра — это разновидность перелома бедренной кости, локализованная в месте ее входа в тазобедренный сустав. Эта травма может произойти в любом возрасте, но чаще всего она фиксируется среди людей старше 65 лет.
По мере старения внутренняя часть костей становится все более пористой из-за недостатка кальция. Это явление называют потерей костной массы.
Со временем оно ослабляет кости и существенно повышает риск перелома. Перелом шейки бедра чаще встречается у женщин.
Объясняется это тем, что у них изначально меньшая костная масса по сравнению с мужчинами, а темпы ее потери выше.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Перелом шейки бедра у пациентов с сахарным диабетом происходит от следующих изменений в организме:
- Нехватка инсулина. Недостаточное вырабатывание гормона и изменение гормонального фона вызывает снижение коллагена, который необходим для прочности костной ткани.
- Увеличение уровня глюкозы. Увеличение глюкозы оказывает негативное влияние на остеобласты.
- Снижение уровня витамина Д. Недостаточное вырабатывание гормона инсулина вымывает витамин Д из организма. Без него кальций не усваивается, от чего происходит истощение костей, что приводит к их ломкости.
- Нарушение работы кровеносной системы. Изменения в кроветворении приводят к недостаточному питанию костной ткани.
- Увеличение массы тела. При избыточном весе на костную ткань накладывается большая нагрузка, которая приводит их к ослаблению с последующим разрушением.
Важно! Пациентам, имеющим в анамнезе сахарный диабет необходимо оберегать свой организм от травмирования костей. Хронический синдром вызывает снижение массы костной ткани и повышает её ломкость. Перелом бедра при сахарном диабете встречается так же часто, как и перелом шейки бедра.
Тазобедренная часть отвечает за весь скелет в целом и принимает на себя основную нагрузку во время ходьбы. Состоит этот отдел скелета из вертлужной впадины и головки кости таза, сверху их покрывают мягкие ткани. Перелом шейки бедра у людей в пожилом возрасте встречается в 80% случаев.
Получить травму в возрасте старше 65 проще, так как кости теряют свою прочность, а кальций и фтор перестают усваиваться в нужном объеме. Не всегда перелом срастается, и пациент возвращается к нормальной жизни, статистка плачевна.
Виды повреждений тазобедренной части
Повреждения шейки бедра разделяются в зависимости от своего расположения на виды:
![]()
Субкапитальная травма — травмируется кость, которая ближе всех расположена к головке сустава;- Базисцервикальное повреждение — когда сломанный участок максимально удален от головки сустава;
- Трансцервикальное повреждение — расположено прямо на шейке бедра.
Субкапитальный перелом у человека в возрасте срастается хуже остальных видов травм. Это обусловлено его близким расположением к шейке бедра. У человека развивается остеонекроз костей.
Второй фактор, который учитывается при классификации травмы шейки бедра — это наклон линии слома костей. В зависимости от угла наклона переломы разделяют на степени:
- I степень — менее 30 градусов;
- II степень — угол слома костей 30–50 градусов;
- III степень — наклон слома больше 50 градусов.
Благоприятный исход и сращивание фрагментов возможно только при горизонтальном сломе или если угол не больше 50 градусов. У человека в пожилом возрасте 3-я степень перелома говорит о том, что он уже не восстановится самостоятельно. Человек не сможет ходить и остается прикованным к койке.
Переломы шейки в зависимости от расположения костных фрагментов разделяют на две группы: со смещением и без. Со смещением фрагментов подразделяют на подгруппы:
- Варусный — когда головка перемещается вниз и внутрь тазового кольца, образуя угол между телом и шейкой бедра;
- Вальгусный — головка смещена кверху и в сторону, угол между шейкой бедра и ней увеличивается.
Причины травмы

Шейка бедра у взрослого или ребенка ломается в самых крайних случаях. Это объясняется анатомическим расположением тазовой части скелета. Тазобедренный сустав защищен мышцами и другими мягкими тканями, которые играют роль амортизатора. Травма тазовой части скелета у человека до 65 лет может случиться по следующей причине:
- Хронические патологии организма, которые негативно влияют на кости и мышцы;
- В рационе человека нехватка кальция и витамина D3;
- Изменения мышц, связок, костей, которые вызваны гормональным нарушением.
У пожилых травмирование шейки бедра составляет 70% от других переломов. Люди старше 65 лет хуже видят, утрачивают устойчивость, а кости у них хрупкие и пористые. Надкостница тонкая и имеет структуру яичной скорлупы, которая разрушается от любого механического воздействия. Сустав травмируется при падении или при ударе о твердый предмет.
Симптоматика травмирования тазобедренного сустава
После падения у пострадавшего появляется боль. Если перелом со смещением, то человек может испытывать травматический шок. Дополнительно травма сопровождается признаками:
Помощь пострадавшему и диагностирование
До приезда скорой важно оказать больному правильную первую помощь. Пострадавшего необходимо уложить на твердую поверхность, ноги не трогать. Если травма сопровождается другими повреждениями и кровотечением, то сначала необходимо обработать раны и остановить кровь.

Если необходимо перенести пострадавшего человека с одного места в другое, то нога с пострадавшей стороны фиксируется, начиная с коленного сустава и заканчивая поясницей. Для фиксации подойдет любая длинная палка, металлический прут. Затем больной перекладывается на жесткие носилки или щит и переносится на другое место.
Чтобы облегчить боль человеку дается обезболивающий препарат: найз, кетонов, нимесил, ибуклин. Больному с сильной болью анальгетик вводится внутримышечно или внутривенно. Все препараты и дозировка записываются, для дальнейшей информации врачей.
Диагностируется перелом шейки бедра у пожилых следующими этапами:
- Врач осматривает пациента. При помощи пальпации специалист определяет зону повреждения. Выясняется наличие сопутствующих болезней, причина перелома.
- После зрительного осмотра человек направляется на флюорографическое обследование.
На основе снимков и пальпации врач определяет вид перелома, его точное расположение. Это поможет выбрать правильное лечение и спрогнозировать эффективность различных методов воздействия на поврежденный участок.
Лечение
Пациенту выбирается один из двух типов лечения: операционный или консервативный. Наибольший эффект дает хирургическое вмешательство, так как сломанный сустав у пожилого пациента самостоятельно восстанавливается только в 10% случаев и при условии легкой травмы.
Операция пожилым пациентам назначается только после обследования и отсутствия противопоказания. Существует несколько способов оперативных вмешательств:
![]()
Крепление костной ткани при помощи металлических пластинок и винтов. Этот вид операции доступен только пациентам до 65 лет, которые не имеют проблем с сердцем, сосудами, свертываемостью крови, почками и печенью.- Крепление двухполюсного эндопротеза. Операция назначается пациентам в возрасте 65–70 лет.
- Крепление однополюсного эндопротеза. Шейка и головка в суставе бедра полностью заменяются на импланты. Операция подходит для пожилых людей старше 75 лет.
Замена сустава на импланты осуществляется под общим щадящим наркозом, по времени оперативное вмешательство занимает до 1 часа. Современные эндопротезы высокого качества, и прослужат пожилому человеку не менее 10 лет. После восстановления человек сможет вести привычную жизнь, принимать участие в активной деятельности.
Эндопротезы крепятся к суставу при помощи полимерного цементирующего материала. Цемент используется для людей, чья костная ткань подвержена остеопорозу. Если костная ткань травмированного человека в хорошем состоянии, то используются эндопротезы с пористыми частями. Со временем кость врастает в искусственный протез, и имплант еще больше закрепляется в суставе.
После оперативного вмешательства даже пожилой пациент быстро возвращается к привычной жизни. Ходить на костылях пострадавший человек сможет уже через два месяца. Закрепить терапевтический эффект помогают физиопроцедуры, массаж, лечебная физкультура. Ходить без костылей начинают постепенно, через 5–6 месяцев.
Но не всегда оперативное вмешательство подходит пациенту после 65 лет. Противопоказаниями являются следующие патологии:
- Психологические отклонения: маразм, болезнь Альцгеймера;
- Человек утратил способность передвигаться без чужой помощи еще до перелома шейки бедра;
- Патологические изменения внутренних органов.
Еще один фактор отказа — цена на качественные эндопротезы. Стоит операция недешево, а ждать бесплатные импланты приходиться по нескольку лет.
При наличии противопоказаний к оперативному вмешательству, пожилому человеку назначается амбулаторная терапия. Для сращивания костной ткани шейки бедра используются два способа:
![]()
Пациент помещается на скелетное вытяжение. Так как пролежать на растяжке костей придется не менее 1 месяца, для стариков эта процедура используется в крайних случаях. Процедура растяжки сустава осуществляется в стационарных условиях, а восстановительный этап осуществляется дома. На вытяжке больного держат до формирования костной мозоли.- На бального одевается специальная лангета — деротационный сапожок. Метод не лишает человека подвижности, но закрепляет ногу в одном положение и предотвращает вращение.
Рекомендации по уходу
Так как пожилой человек с переломом шейки бедра лежачий, то за ним требуется определенный уход. От качества ухода зависит 20% успешного восстановления.

У лежачего больного развиваются различные патологии, которые необходимо предупредить. Из всех патологий самые распространенные включают в себя:
![]()
Пролежни. Образуются на теле больного в тех местах, где мягкие ткани плотно контактируют с кроватью. Кровоток в эти места прекращается, ткани начинают отмирать. Предупредить появление пролежней поможет специальный матрас. А также необходимо несколько раз за день заставлять человека присаживаться, регулярно переворачивать его с одной стороны, на другую. Появившиеся темные пятна на коже обрабатываются пантенолом или салициловым спиртом. Кровать меняется раз в 1–2 дня.- Пневмония. Из-за постоянного лежачего положения в легких скапливается жидкость, и они воспаляются. Предупредить воспаление помогут воздушные шарики, которые лежачий больной должен раз в день надувать. Комната, где осуществляется лечение, проветривается два раза в день.
- Образование тромбов в венозной системе. Предупредить тромбофлебит поможет ежедневный массаж конечностей и бинтование ног эластичным бинтом. Ноги лежачего больного необходимо поднимать на валик, чтобы облегчить отток крови.
- Предупредить астенический синдром поможет ЛФК. Упражнения назначаются специалистом и выполняются каждый день.
Лежачему с переломом шейки бедра в любом возрасте назначается специальная диета. Предупредить запоры помогают клетчатка, которой много в овощах, фруктах и цельных злаках. На ночь больному дается компот из сухофруктов: чернослива, кураги. Запрещено принимать любые мочегонные средства, так как для образования костной мозоли необходим кальций. А мочегонные травы и препараты вымывают кальций из организма.
Стол больного состоит из продуктов, богатых кальцием и витамином Д3. Дополнительно назначаются витамины повышенным содержанием кальция. В качестве обезболивающего больному назначаются анальгетики с противовоспалительным эффектом: Нимесил, Ибуклин.
Сколько живут пожилые люди после перелома шейки бедра, во много зависит от состояния здоровья больного до травмы и ухода после нее. Если человек активен и имеет поддержку близких, то восстановление пройдет в короткие сроки. Но на фоне обездвиживания у пожилых людей развивается депрессия, которая замедляет выздоровление.
Для поддержания духа больного необходимо принять следующие действия:
- Окружить человека заботой и вниманием;
- Заинтересовать каким-то делом: чтением книги, вязанием крючком, вышивкой, за интересным занятием время пройдет быстрее;
- Больше общайтесь с лежачим, говорите на отвлеченные темы.
По статистике каждый пять лет к возрасту больного, убавляют шансы на благополучное выздоровление на 20%. Пациент до 65 лет вернется к привычной жизни в 80% случаев, в 70 лет в 60%. Но поддержание нормального психологического состояния и отсутствие депрессии способствуют выздоровлению.
Возможные осложнения
По неутешительной статистике каждый третий случай перелома шейки бедра у пожилого человека вызывает последствия:
![]()
Появление пролежней и атрофия мышечной системы;- Человеку не удается восстановить двигательные функции, и он остается инвалидом;
- Человек умирает от тромбофлебита;
- Развивается воспаление легких;
- Нарушается работа сердца и сосудов.
Предупредить осложнения поможет правильный уход, своевременное обращение в специализированную клинику, опытные хирурги и психологический настрой больного.
И 20% успешного исхода зависит от поддержки семьи и правильного ухода за больным.
Читайте также:







