Перелом костей ступни у ребенка

- 31 Июля, 2019
- Ортопедия и травматология
- Бондарь Федор
Как определить перелом или ушиб стопы? Симптомы ведь у них похожие. А еще это наиболее часто встречаемые травмы в медицине, которые подстерегают людей любого возраста. У этих травм могут быть самые разнообразные причины, которые возникают не только в условиях ежедневного быта, но также и при очень интенсивных занятиях спортом, полученные на производстве или при больших ДТП.
Чтобы устранить неприятные последствия, каждый человек должен точно диагностировать у себя эти повреждения и различать ушиб стопы от возможного ее перелома, поскольку в определенных случаях именно перелом костей стопы могут путать с сильным ушибом, и наоборот.
Очень важно понимать, что от точной установки диагноза будет полностью зависеть подбор оптимального способа экстренного оказания медицинской помощи пострадавшему, а также эффективность лечения травмы, поскольку эти методы могут существенно различаться.
Так как отличить перелом и ушиб стопы (код по МКБ-10 у последнего — S90.3)? Читайте об этом дальше.
Общие симптомы
При ушибе движение стопой на некоторое время может быть ограничено. Примечательно то, что такое состояние может провоцировать отекание окружающих стопу тканей, а не повреждение стопы изнутри. Если целостность костей стопы нарушается, она практически перестает двигаться – любое изменение положения будет вызывать боль, которая также может переходить на другие участки тела в результате нервной иннервации.
Даже при отсутствии ходьбы боль в стопе сохраняется — изнутри на мягкие ткани давят чрезмерно отечные поверхности, а также сместившиеся осколки кости. Происходит рефлекторное сокращение мышц, они пытаются перейти в нужное положение, но от этого снова нарастает болезненность.
Характерным симптомом имеющегося перелома считают очень выраженную гематому – вследствие нарушения целостности костей происходит повреждение всех сосудов, может отмечаться внутреннее кровоизлияние. При определенных типах переломов стопы гематома проявится только спустя 1-2 суток после повреждения, поскольку кость окружает плотный слой мышц.
Визуально проще выявить перелом стопы у человека: нога может выглядеть неестественно, ее можно сгибать в местах без суставов. При ощупывании места перелома доктор может прощупать обломки кости и даже услышать характерный хруст.
Все открытые раны при их наличии нужно тщательно обработать, дабы снизить риск возникновения инфекционного поражения. Если у человека нет прививки от столбняка, обязательно нужно провести экстренную профилактику — обработать раны специальными антисептическими составами, а также ввести противостолбнячный анатоксин.

Ушиб стопы
Ушиб стопы, код по МКБ-10 — S90.3, является не осложненным повреждением мышц, подкожной клетчатки, а также кожи, без нарушенной целостности. Главным симптомом ушиба называют сильную боль в области ноги, которое возникает практически сразу.
Синюшность кожи может также проявляться после ушиба или когда пройдет некоторое время. Результатом ушиба может быть небольшая гематома или опухлость. Боль через несколько часов становится более выраженной, она приобретает резкость и остроту, после чего может становиться тупой, ноющей.
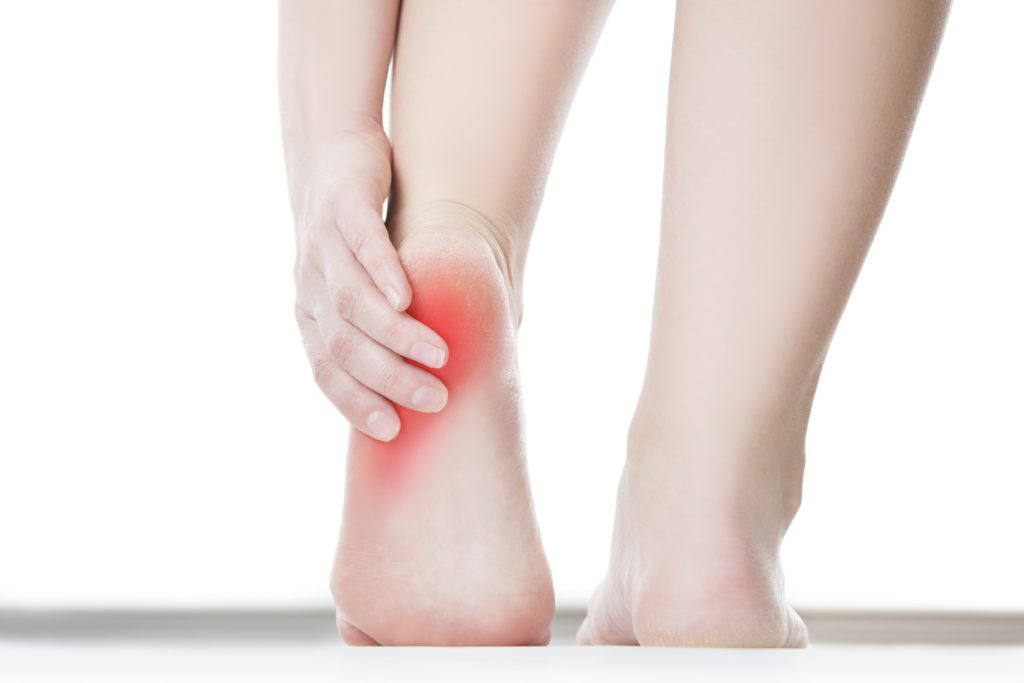
Если полностью исключается риск перелома, боль спустя несколько суток утихает. Но важно помнить, что при усиленной боли необходимо срочно проконсультироваться с доктором. В первые сутки после ушиба в области стопы припухлость может несколько увеличиваться.
Как снять отек?
Чтобы отечность уменьшилась, нужно быстрее после момента травмирования приложить к поврежденной стопе холодные продукты или лед, а также сдавливающую повязку. Это позволит устранить воспаление, тем самым ускорив процесс выздоровления.
Появление гематомы
Гематома является следствием кровоизлияния в мягких тканях стопы. На ее размеры и оттенок будет, в первую очередь, влиять сила, с которой был нанесен удар. При затрагивании подкожной жировой клетчатки синяк обычно проявляется непосредственно спустя 1-3 дня после ушиба. Если повреждение будет очень глубоким, гематома может никак не проявлять себя.
Также доктора отмечают, что гематома будет постепенно менять свой оттенок: свежая имеет яркий красный оттенок, но немного позже она может приобрести багровый цвет. На 4-5 день гематома имеет темный синий цвет, а после этого – слегка желтоватый.

Тепло в ноге
Дополнительным признаком является ощущение жара в стопе в месте ушиба. Жар можно объяснить гипертермией, поскольку к травмированной стопе кровь приливает более усиленно.
Локализация
Обычно ушиб стопы (опухоль — первый его симптом) различается по определенному участку. К примеру, в большинстве случаев страдает область пальцев, а пятки и подошвы повреждаются гораздо реже. Особенно это происходит, если у больного не отмечается смещение вколоченных, поднадкостничных и неполных отломков костей.
Основная сложность диагностирования ушиба в том, что вышеописанные признаки могут говорить о закрытом переломе без выявленного смещения. В такой ситуации без томографии или выполненной рентгеноскопии установить достоверный диагноз невозможно.
Если отек начал развиваться, то это, скорее всего, происходит вследствие чрезмерного скопления в тканях конечности жидкости и их деформации. Обычно отечность спадает через несколько дней, а также после снятия ранее наложенной давящей повязки.
Стоит подробнее узнать о том, как отличить ушиб от перелома ноги.

Перелом стопы
Признаки
Признаки, указывающие на перелом кости в стопе, могут отличаться, учитывая пострадавшую ее часть:
- При повреждении пятки главным симптомом будет появление отека и возникающие немного позже гематомы, находящиеся ниже уровня лодыжки. Происходит быстрое разрастание припухлости, очертания пятки расплываются, и при прикосновении к ней у человека отмечается боль, он практически не может ходить.
- При наличии осколков, которые сместились, боль может перейти также в область икры. Если произошел компрессионный перелом, может отекать свод стопы, причем она может значительно увеличится сравнительно со второй стопой.
- Если перелом случился в таранной кости, пациента может беспокоить боль, появляется повышенная отечность. Эти признаки будут усиливаться при прощупывании. Также может произойти кровоизлияние в сустав. Становится затруднительно шевелить ногой, причем контуры сустава обычно нарушаются. Только по этой симптоматике диагностировать перелом таранной кости сложно, а максимально дифференцировать его можно растяжением связок в стопе. Чтобы установить правильный диагноз, нужно отследить наличие двух характерных симптомов: локализация отека изнутри голени, который доходит практически до средней части голеностопного сустава, и второй симптом — повышенное кровоизлияние.
- При переломе в шейке кости может образовываться шишка, кожа приобретает синюшность и сильно натягивается, дискомфорт локализуется спереди. При травмировании заднего отростка болезненные ощущения беспокоят в основном в пятке.
- При переломе в плюсневой кости стопы главным признаком является отек, располагающийся около подошвы. Иногда он переходит на наружную часть поврежденной ноги. Плюсневая кость стопы в большинстве случаев деформируется, и при попытке хоть немного пройтись, у пациента отмечается боль.
- При повреждении фаланг пальцев у пострадавшего отмечаются признаки, характерные для несложных переломов. Двигать пальцами на конечности довольно болезненно, стать на ногу можно, но человек чувствует значительный дискомфорт и отмечает отечность. Нередко к перелому фаланг на стопах добавляется гематома на ногтях.
При переломе даже спустя несколько часов боль не будет стихать, становясь более выраженной и сильной. Если у больного был диагностирован вколоченный перелом, без задействования мягких тканей, гематомы определены не будут.
При смещении отломков костей стопы распознать именно перелом будет намного легче: стопа может деформироваться, укорачиваться или удлиняться сравнительно с неповрежденной ногой.
Если у больного был выявлен закрытый перелом стопы, доктора могут отмечать патологическую подвижность стопы вне сустава. Крайне нежелательно самостоятельно проверять возможность подвижности стопы у пострадавшего, поскольку это сможет еще больше навредить сосудам и нервным окончаниям, а также сместить отломки.
Открытый перелом
Еще один вариант, как отличить ушиб стопы и перелом открытого вида, – дальше. Открытый перелом с нарушением целостности кожи в стопе несложно выявить, причем это сможет сделать любой человек, просто ощупав стопу. В открытой ране могут быть видны кости, отмечается нарастание отека, и стопа может кровоточить.
Бывают случаи, когда боль при переломе в стопе может вовсе не ощущаться. В особенности это отмечается при чрезмерной выработке адреналина. Отекание может практически мгновенно появиться или же нарастать определенное время. На продолжительность проявления гематомы также будет влиять объем имеющейся мышечной ткани, окружающей повреждение.
Как отличить ушиб стопы и перелом еще?
Только опытный доктор сможет выявить имеющийся характер повреждения, при необходимости применяя дополнительные диагностические методы: например, компьютерную томографию и рентгенографию. Поэтому при минимальном подозрении на перелом не рекомендуется как-либо нагружать и двигать ушибленную стопу.

При ушибе стопы нужно наложить фиксирующую повязку или шину, чтобы зафиксировать травмированную стопу. Дабы способствовать сокращению сосудов, к ушибу следует приложить холод и принять обезболивающую терапию.
При открытом переломе нужно наложить на стопу стерильную повязку. Если случай особо тяжелый, доктор может назначить накладывание тепла на стопу. Также следует быстрее поехать в больницу, где врач выполнит необходимые исследования и назначит правильное лечение, в зависимости от того, что случилось со стопой: ушиб или перелом.
Кости у детей отличаются прочностью, поскольку содержат большое количество кальция. Но высокая подвижность приводит к тому, что перелом ноги у ребенка становится распространенным явлением. В этой ситуации родителям необходимо знать, как правильно оказать ему помощь, чтобы скелетный элемент корректно восстановился.
Виды переломов
Переломы классифицируются по нескольким критериям. В зависимости от состояния кожи в области поврежденного участка различают такие типы:
- закрытый, при котором кость повреждена, но целостность кожи не нарушается;
- открытый, характеризующийся образованием раны и кровотечением. Наружу выходят отломки кости;
- открытая травма с инфицированием.
По состоянию кости выделяют разломы:
- без смещения – кость сохраняет все обломки в изначальном положении;
- смещенные, которые диагностируются при расположении осколков по разные стороны от продольной оси.
Травма открытой формы всегда сопровождается изменением места нахождения костных осколков. По типу локализации различают:
- повреждение в эпифизарной части, находящейся в суставе;
- травму метафизарного участка, размещающегося возле суставов;
- перелом в среднем отделе трубчатых костей, который называют диафизарным.

Часть скелетного аппарата может подвергаться также раздробленным, продольным и вколоченным повреждениям.
Симптомы перелома
Признаки бывают достоверными и относительными. Сигналы, принадлежащие к первому типу, позволяют точно определить наличие травмы без использования средств диагностики. При относительных признаках можно только сделать предположение о возможном переломе, поскольку они возникают и в результате других повреждений.
К достоверным симптомам относятся:
- патологическая подвижность, не характерная для конечности;
- открытая рана с обломками костной ткани;
- хруст при движении конечности;
- различная длина между поврежденной и здоровой ногой.
Относительные признаки имеют следующие проявления:
- выраженные болевые ощущения:
- ограничение или отсутствие двигательной функции;
- кровоизлияние в полость сустава;
- отек и гематома;
- деформация конечности;
- снижение чувствительности в области поврежденного участка;
- усиление болезненных ощущений при движении конечностью.
Патологическое выворачивание ноги во внешнюю сторону, резкий характер боли в ТБС, гематома в области паха свидетельствуют о том, что повреждена кость шейки бедра. При травме надколенника ребенка беспокоит коленный сустав. Нарушение подвижности голени, гематома, появление боли и отечности характерно для переломов малоберцовой и большеберцовой кости.
Травмированная пяточная кость приобретает характерное утолщение, пятка выворачивается. Голеностопный сустав утрачивает двигательную способность.
Если кость повредит кровеносный сосуд, кожа начнет бледнеть. При переломе пальцев они принимают неестественное положение. Наблюдаются гематомы на кожном покрове и под ногтем и усиление боли при переносе массы тела на кость стопы.
Диагностические мероприятия
Выявление перелома костей у детей начинается с медицинского осмотра. Травматолог ощупывает травмированное место. Затем проводится рентгенологическое исследование, позволяющее получить представление о том, в каком состоянии находится кость.
Пациент укладывается на стол. Область паха, глаза и щитовидную железу закрывают специальной защитой. При необходимости снимок выполняют в нескольких проекциях. Во время процедуры ребенок должен принять неподвижное положение.
При подозрении на повреждение коленного мениска и крестообразных связок должна проводиться артроскопия. Это исследование осуществляется при помощи специализированной видеокамеры. Для ее введения предварительно выполняется прокол в полости сустава.

Принципы лечения переломов в детском возрасте
Поврежденная костная ткань восстанавливается в несколько этапов.
Правильно и своевременно оказанная неотложная помощь способствует успешному лечению переломов костных элементов опорно-двигательного аппарата. Первоначально ребенку нужно дать обезболивающие препараты, поскольку под влиянием болевого шока и стресса он может потерять сознание.
Для детей подойдут такие лекарственные средства:
- Ибупрофен – по 10 мг в сутки на 1 кг массы тела, принимать следует в 3-4 приема;
- Парацетамол – по 15 единиц на 1 кг веса;
- Нимесулид – употреблять после еды по 3 мг на 1 кг массы, это количество препарата надо разделить на 2-3 раза;
- Анальгин – 10 мг на 1 кг, дозировку разделяют на 3-4 приема.
Далее на травмированную кость накладывают фиксирующий материал: гипсовые лонгеты, шину Дитерихса или Крамера. При отсутствии специальных приспособлений следует использовать палку, доску или зонт. Фиксировать можно с помощью бинта, ремней или фрагментов ткани.
Перед фиксацией ребенок должен расслабить конечность. Ногу предварительно обвязывают хлопковым материалом, чтобы избежать чрезмерного давления на сустав и ткани. Затем крепится шина. При открытых переломах, которые часто могут сопровождаться обильной кровопотерей, накладывают жгут на расстоянии ладони от поврежденного места.
Вправлять сломанную ногу должен только медицинский специалист.
При переломах без смещения лечение предполагает применение скелетного вытяжения. На конечность накладывают шину. Период выздоровления составляет 2 месяца.
Латеральный разлом без смещения также лечится при помощи вытяжения. В течение 3-4 недель происходит сращение вертельного и чрезшеечного повреждения. Дальнейшая терапия заключается в применении гипсовой повязки, которая находится на тазобедренном участке 1,5 месяца.
При рассматриваемом повреждении страдает нижний отдел участка. Наличие определенных факторов является показанием для хирургического вмешательства. К ним относится вероятность повреждения сосудов, кожи и нервов отломками кости, интерпозиция мягких тканей, перелом открытой формы, отсутствие возможности использовать вытяжение.
В процессе операции выполняется репозиция (сопоставление костных фрагментов). Кость фиксируется посредством винта или штифтов. Благодаря этой конструкции пациент получает возможность двигаться после хирургического вмешательства. На кость может оказываться нагрузка. Также перелом голени у ребенка лечат при помощи гипсовой повязки. Восстановление длится 3 недели.
При наличии смещения отломков пострадавшему дается общий наркоз и проводится репозиция. Пациент помещается в стационар. Переломы костей голени без смещения лечатся в амбулаторных условиях.
Если травмирована щиколотка, малышу накладывают гипс от кончиков пальцев до верхней трети голенной зоны. Срок пребывания в лонгете – 1 месяц. Если повреждена кость внутренней лодыжки, иммобилизация длится до 8 недель. Открытая травма лечится хирургическим путем.

Повреждения ступни делятся по типу локализации на три вида.
- Для лечения переломов пятки со смещением проводится репозиция. На конечность от средней трети бедра накладывается гипсовая повязка. Ногу и стопу надо согнуть. Конечность должна находиться под прямым углом. Через 2 недели повязку заменяют сапожком, в котором ребенок пребывает до 7 недель. При травме без смещения на кость накладывается лонгета со сводом стопы на 3-5 недель.
- Лечение пальцев заключается в наложении гипса сроком на 7-10 суток. При смещении проводится репозиция, в ходе которой кость на 12-15 суток скрепляется иглой либо спицей. Фалангу основного пальца сгибают. В таком положении кость должна пребывать на протяжении всего лечения. Средняя и ногтевая фаланги восстанавливаются в разогнутом состоянии.
- При травме плюсны кость фиксируют посредством лонгеты, а через неделю гипс меняют на циркулярную повязку. При определении терапии детский врач принимает во внимание возраст больного. У пациентов до 10 лет кость срастается через 3 недели. Если ребенок старше, лечение на неделю дольше. Значительный перелом со смещением – это показание для госпитализации и репозиции с последующей терапией продолжительностью в 5-6 недель.
Наиболее тяжелыми являются травмы плюсны: повреждается не только кость, но и окружающие ткани.
Реабилитация после детских переломов
Она будет зависеть от характера повреждения и возраста пациента. Восстановительный период может составлять два месяца со дня получения травмы. Сначала выполняется снятие фиксации, затем проводятся соответствующие мероприятия, направленные на укрепление мышечных тканей, восстановление опорной функции поврежденной ноги и разработку смежных суставов.
Пациенту назначается лечебная физкультура, посещение бассейна, массаж и физиотерапия. Полный курс процедур составляет 10 сеансов. Они улучшают движение лимфы и крови в области повреждения и помогают возобновить мышечную функцию. Открытые переломы сопровождаются нарушением кровотока, поэтому в реабилитационных целях используется барокамера, где осуществляется лечение кислородом. На завершающем этапе ношения гипса ребенку может быть рекомендована умеренная ходьба.
После тяжелых травм пациент проходит необходимый курс восстановления в специализированных центрах или санаторно-курортных учреждениях. Нередко реабилитация составляет 1 год. Малышу в этот период стоит наблюдаться у специалистов и следовать их рекомендациям. Укрепить кость помогут витаминно-минеральные комплексы.
Осложнения и прогноз переломов у детей
Вследствие костных повреждений могут возникать следующие неблагоприятные последствия травмы:
- дисфункция конечности;
- нарушение кровообращения;
- развитие остеохондроза;
- патологии осанки;
- деформация позвоночника;
- выраженный болевой синдром.
Об отсутствии нормального кровотока свидетельствует побледнение стопы и пальцев, снижение температуры в этой области, уменьшение чувствительности и образование отека. Чрезмерное давление гипсовой повязки на кость может спровоцировать болевые ощущения и образование пролежней.

Если под гипсом появляется зуд, необходимо сообщить об этом врачу. Для устранения неприятных ощущений повязку снимают и обрабатывают кожу. Затем накладывают новый гипс. Не следует бороться с зудом самостоятельно, иначе можно повредить фиксацию.
Нарушение кровообращения – это симптом, при котором необходимо в срочном порядке обратиться к врачу.
У некоторых пациентов наблюдается удлинение травмированной ноги. Такой рост конечности обусловлен изменением метаболических процессов, которые перестраиваются для обеспечения регенерации. Благодаря этому кость быстрее восстанавливается. Но это достаточно редкий случай.
Иногда дети чувствуют страх перед снятием гипса, который не могут выразить. Это объясняется привыканием к повязке и нарушением чувствительности конечности. Чтобы облегчить состояние ребенка, ногу на несколько дней следует туго обмотать бинтом. Открытые травмы нередко заканчиваются осложнениями в виде остеомиелита или сепсиса.
Профилактика переломов
Предупредить травмирование поможет соблюдение простых правил. Следует проявлять осторожность при выполнении физических упражнений и стараться предотвращать падение. Перед тренировкой надо делать разминку.
В домашних условиях профилактикой переломов станет противоскользящее напольное покрытие. На улице следует носить подходящую по размеру обувь, избегать высоты.
Наиболее хрупкой является тонкая кость. Это признак несбалансированного питания. Поэтому в рацион необходимо включать продукты, укрепляющие костную ткань. Следует отказаться от спиртных напитков и пищи, содержащей большое количество жиров и углеводов. Рекомендуется ограничить употребление сдобной выпечки, кондитерских изделий, копченостей, макаронных блюд и белого хлеба.

При наличии признаков перелома ребенку необходимо оказать первую помощь и обратиться в травматологический пункт. Восстановить функцию конечности после лечения помогут реабилитационные процедуры.
У детей относительно упругие кости, плотная эластичная надкостница и хорошо развитые мягкие ткани, защищающие от переломов. Тем не менее уже в первые десять лет жизни каждый 15 россиянин перенес перелом [1] . К пятнадцати годам хоть раз в жизни носил гипс (или перенес операцию по поводу перелома) уже каждый восьмой ребенок. Чаще всего дети ломают кости предплечья — 37,4% всех переломов. Чуть реже повреждаются кости голени и лодыжки (22%), на третьем месте по частоте — переломы ключицы (9%).
Чем отличаются детские переломы от взрослых, возможные последствия травмы и современные методы восстановления — в нашем обзоре.
Особенности переломов костей у детей
В то же время у детей крайне активный обмен веществ, а значит, костная ткань обновляется быстрее, чем у взрослых. Поэтому и переломы срастаются быстрее, а образование ложного сустава или дефекта костей у ребенка скорее казуистика. Из-за активного роста у детей самопроизвольно устраняется смещение костных отломков, в связи с чем репозицию (совмещение костей) при переломах со смещением в детском возрасте обычно проводят без операции.
По соотношению костных отломков переломы могут быть без смещения, когда отломки сохраняют нормальное анатомическое соотношение, и со смещением, когда они сдвигаются относительно друг друга. У детей переломы без смещения, как правило, имеют смазанную клиническую картину и их трудно диагностировать. Возможен ошибочный диагноз ушиба, и, как следствие, из-за неправильного лечения конечность может искривиться, а ее функция — нарушиться.
Повреждение зоны роста может вызывать ее преждевременное закрытие. Пораженная конечность будет расти тем медленнее, чем младше ребенок, и тем заметнее окажется отставание.
Особая группа переломов у детей — компрессионные переломы позвоночника, которые часто могут оставаться незамеченными. Они возникают при падении с относительно небольшой высоты (что вроде бы не дает повода для беспокойства) и плохо выявляются на рентгенограммах. Дело в том, что при компрессионном переломе позвонок приобретает клиновидную форму, и это единственный рентгенологический признак патологии. При этом у детей клиновидная форма позвонков — возрастная норма. Поэтому при подозрении на подобный перелом рекомендованы не просто рентгенограмма, но КТ или МРТ.
Поскольку у детей симптомы перелома не так явно выражены, как у взрослых, до прихода врача (в случае сомнения) лучше действовать исходя из того, что перелом есть. Возможные признаки перелома:
До прихода врача нельзя:
Пострадавшую конечность фиксируют шиной, под которую подкладывают мягкую ткань. Шина обязательно должна заходить за суставы выше и ниже области перелома.
После фиксации следует вызвать скорую, либо, если позволяет состояние ребенка, довезти его в дежурную травматологическую поликлинику. Можно дать ребенку парацетамол.
В медицинском учреждении сделают рентгенограмму. Иногда бывает, что по первой рентгенограмме точно диагностировать перелом не получается из-за возрастных особенностей. Тогда обязательна повторная ренгенография через семь–десять дней, когда из-за начавшейся консолидации (срастания) костей перелом на снимке станет заметнее. Поэтому, когда врач порекомендует сделать контрольный рентген через неделю, пренебрегать этой рекомендацией ни в коем случае не стоит.
Лечение переломов может быть консервативным и оперативным.
94% переломов у детей требуют консервативного лечения [2] . Врач сопоставляет костные отломки и накладывает на конечность гипсовую лангету, неподвижно фиксируя область перелома и два смежных сустава. Кроме гипса могут быть использованы современные легкие материалы на основе пластика, благодаря которым можно принимать душ в период фиксации перелома. Продолжительность фиксации зависит от возраста ребенка и поврежденной кости и может составлять от 7 до 42 дней. Раз в неделю необходим рентгенологический контроль состояния костных отломков.
При переломах бедренной кости используют скелетное вытяжение, поскольку мышцы бедра слишком сильны и смещают отломки костей.
Операции для фиксации костных отломков у детей применяются редко. Показания к оперативному вмешательству следующие:
- внутри- и околосуставные переломы со смещением и ротацией костного фрагмента;
- при диафизарном переломе после двух–трех попыток репозиций сохраняется слишком сильное смещение отломков;
- открытые переломы;
- неправильно сросшиеся переломы с выраженной деформацией кости;
- патологические переломы;
- повреждение магистрального сосуда или нерва;
- межотломковая интерпозиция (между отломками костей оказываются мягкие ткани).
При операции чаще всего используют спицевой остеосинтез, т.е. соединение отломков костей посредством спиц, как максимально щадящий. Металлические пластины применяют у детей старшего возраста при скошенных и винтовых переломах диафизов крупных костей: бедренной, большой берцовой. При любом вмешательстве стараются не повредить ростковые зоны.
Реабилитационный прогноз у детей обычно благоприятен. Очевидно, что период восстановления будет зависеть от тяжести травмы: если перелом, например, ключицы без повреждения сосудисто-нервного пучка, скорее всего, не оставит после себя никаких последствий, то осложненный компрессионный перелом позвоночника может потребовать множество усилий для восстановления утраченных функций. Осложненный прогноз имеют и переломовывихи, внутрисуставные переломы: часто их следствием становится оссификация (сращение) сустава и ограничение его подвижности.
Процесс восстановления зависит не только от тяжести травмы и возраста пациента, но и от общего состояния организма и сбалансированного питания и подразделяется на три периода:
- Иммобилизационный — с момента оперативного вмешательства до консолидации перелома или формирования рубца, имеющего достаточную прочность. В этот период должны быть созданы благоприятные условия для правильного течения процесса восстановления.
- Постиммобилизационный — с момента снятия иммобилизации до улучшения состояния тканей и восстановления амплитуды движения, силы мышц. Важной задачей в этом периоде является максимальное препятствование сопутствующим нарушениям: атрофии, контрактурам, ригидности суставов и пр.
- Восстановительный — до полного восстановления поврежденного сегмента и восстановления двигательного мастерства.
Каждый период включает в себя несколько значимых задач и способов для их реализации, от которых будет зависеть дальнейший успех.
Занятия в периоде иммобилизации — это профилактика вторичных нарушений, которая включает:
- Идеомоторные упражнения — мысленное представление движения в поврежденном сегменте для профилактики координационных нарушений, сохранения динамического стереотипа.
- Упражнения на свободные от иммобилизации мышечные группы для сохранения подвижности, профилактика атрофии.
- Статические упражнения иммобилизированной конечности для поддержания тонуса мышц.
- Упражнения на противоположной конечности для улучшения трофики.
Занятия в постиммобилизационном периоде направлены на преодоление контрактуры:
- Упражнения на увеличение объема активных движений — профилактика контрактур или же их устранение.
- Механотерапия — добавление пассивного компонента движения.
- Правильное позиционирование конечности способствует профилактике или устранению контрактур.
- Упражнения в воде.
- Криотерапия — противоотечная мера, уменьшение боли. Может использоваться охлажденная вода при заживлении послеоперационной раны, лед в пакете.
Важно помнить, что как раз в периоде постиммобилизации достигается восстановление структурного компонента движения, подвижности, а в восстановительном периоде накладываются различные предметные действия с поврежденной конечностью, достигается утраченное двигательное мастерство или ловкость.
В этом периоде широко используются игровые методы реабилитации, например упражнения с мячом, вовлечение поврежденной конечности в повседневную бытовую активность.
На сегодня только 50% детей, нуждающихся в реабилитации, получают ее в государственных медицинских учреждениях.
У детей реабилитация отличается от нее же у взрослых: часто приходится работать не только с восстановлением утраченных навыков, но и формировать их с нуля — к примеру, многие родители детей младше шести лет жалуются, что после сращения перелома голени ребенка его приходится учить ходить буквально заново. Восстановление после травмы — комплексная задача, затрагивающая не только физические особенности, но и психику маленького пациента. Кроме того, дети нуждаются не только в медицинской, но и в социальной реабилитации. То есть восстановление ребенка после травмы — сложная комплексная задача, включающая медицинские, психологические, педагогические, социальные и физиотерапевтические формы работы. Выпадение любой из них часто ухудшает результат — и это еще одна проблема государственной медицины: жесткие ведомственные разграничения, мешающие координированной работе, которую в идеале должна выполнять мультидисциплинарная бригада специалистов.
Компенсаторные возможности детского организма крайне велики, но большинство специалистов подчеркивает: уже на этапе сопоставления отломков нужно обращаться с поврежденными тканями чрезвычайно бережно, выбирая минимально инвазивные методики — чем обширней вмешательство, тем хуже реабилитационный прогноз. То есть, по сути, медицинская реабилитация пациента начинается еще на этапе лечения, и очень важно не упустить время.
Реабилитация ребенка после перелома требует координированного участия многих специалистов. Так, в нашем центре это мультидисциплинарная бригада, включающая физиотерапевта, врача ЛФК, эрготерапевта, логопеда, нейропсихолога и, конечно же, педиатра. Мы используем игровые методики, которые могут помочь маленьким пациентам восстановить амплитуду движений, мышечный тонус и координацию. Терапевтические сеансы проходят не только с пользой для пациента, но и весело. Ребенок постоянно находится в комфортных условиях, чувствует себя как дома, и это ускоряет восстановление.
Восстановительная терапия учитывает уникальные потребности каждого ребенка и проходит в интенсивном режиме: до пяти часов в день шесть дней в неделю. Вся работа проводится индивидуально, один на один с ребенком и его родителем.
Наши специалисты оценивают способность ребенка выполнять различные действия при участии в спортивных состязаниях и играх, ходьбе, беге, оценивают диапазон движения и мышечную силу. Реабилитологи занимаются исправлением нарушений двигательной активности, разрабатывают программу для улучшения баланса, координации, силы и выносливости ребенка.
Мы делаем все возможное, чтобы ребенок смог достичь оптимальной самостоятельности и адекватного объема двигательной активности как можно быстрее и вернулся в привычную среду сверстников.


Реабилитация после переломов зависит не только от тяжести травмы, но и от возраста пациента.

При выборе медицинского центра стоит обратить внимание на учреждения, специализирующиеся на детской реабилитации и имеющие положительный опыт в решении подобных проблем.

Своевременно начатая реабилитация повышает шансы на устранение последствий переломов.

Некоторые реабилитационные центры предлагают фиксированную стоимость услуг.

Получить консультацию, узнать больше о реабилитационном центре, а также забронировать время лечения можно с помощью онлайн-сервиса.
Реабилитационные центры обязательно должны обеспечивать высокий комфорт проживания маленьких пациентов: жизнеутверждающую эмоциональную атмосферу, игровые комнаты, приветливый персонал, полноценное и разнообразное питание и, конечно, возможность пребывания родителей, бабушек или дедушек на протяжении всего курса реабилитации. Поэтому обязательно контролируйте, какие условия созданы в медучреждении для пребывания ваших детей.
Читайте также:


