Парафин при разрыве сухожилия
Вылечить суставы ребенка и взрослого способна парафинотерапия. Хорошая теплоемкость позволяет сохранять тепло и способствовать прогреванию травмированных зон. Такая термотерапия способствует ускорению притока крови к месту прикладывания, что снимает воспаление, снижает боль и улучшает функциональность сустава. Применим как средство контактного лечения в виде компрессов, ван и аппликаций. Имеет ряд ограничений на использование, поэтому недопустим без предварительного одобрения доктора.

Полезные свойства парафина
Прогревание — один из самых результативных методов терапии при артрозе, артрите, радикулите, других недугах опорно-двигательной системы. Для лечения суставов применяют как консервативные методики лечения, так и народную медицину. Для избавления от боли коленных хрящей, мениска, сухожилий нередко пользуются воском — парафинотерапия. Полезные свойства:
- улучшает результативность процедуры прогревания за счет размягчения кожи;
- ускоряет потоотделение и выводит влагу;
- снимает боль;
- расширяет поры и очищает организм;
- усиливает циркуляцию крови и останавливает воспалительные процессы;
- улучшает эпидермис.
Высокая теплоемкость и низкая теплопроводность позволяет эффективно прогревать суставы и не вызывает ожогов при применении.
Парафинотерапия применима при переломах, вывихах, ушибах. Лечению поддаются тазобедренные суставы, голеностоп и руки. Позволяет лечить артроз как у ребенка, так и у взрослого. Используется в домашних условиях и в медицинских кабинетах. Для лечения опорно-двигательного аппарата выпускаются парафиновые аппликации. Их легко можно приобрести в аптеке либо на интернет-сайтах.
Воск позволяет снизить воспаление коленного или любого другого сустава за счет усиления кровотока в травмированную область, посредством теплообмена. При этом он возвращает эластичность хрящам, подвижность суставам, снимая боль. Лечить воском тазобедренные травмы, как и другие, нужно по рекомендации доктора, так как процедура имеет свои противопоказания.
Как использовать?
На основе воска делают ванны, примочки, аппликации, компрессы. В зависимости от перелома или ушиба выбирают оптимальный метод применения парафинотерапии. Например, коленный сустав тяжело полностью погрузить в ванночку, поэтому для его прогревания лучше использовать лечебный компресс. Чтобы вылечить артрит, парафин изначально расплавляют с помощью нагревания и остужают до приемлемой полезной температуры в терапии (52 градуса). Он скатывается в шарик или наносится тампоном, кисточкой, ватной палочкой на травмированную область. Рекомендуемая толщина аппликации — 1 см и больше. Фиксируется пищевой пленкой и укутывается шерстяным платком или одеялом. Длительность процедуры — 60 мин.

Лепешка из этого вещества крепится к больному суставу по привычной схеме.
Компрессы для снятия симптоматики недуга делаются с помощью ткани (около 8 кусков, сложенных между собой). Ее окунают в воск расплавленного состояния, температура которого не более 60 градусов. Отжимается дощечками, прикасаться голой кожей нельзя. Перед укладыванием компресса на больную зону нужно в один тонкий слой смазать кожу парафином. Не менее результативный вариант применения — парафиновая лепешка. Тягучее вещество скатывается и прикладывается к пораженному участку. Далее фиксируется и утепляется стандартной методикой.
Противопоказания парафинотерапии для суставов
Этот метод считается безопасным и безвредным, но только если его разрешил и порекомендовал лечащий доктор. При остром воспалении он строго запрещен, так как способен только усилить процесс и спровоцировать серьезные осложнения. Нельзя прогревать суставы парафином при дерматологических повреждениях кожи, таких как язвочки, ранки, гнойники. Противопоказано применять пациентам с гипертонией, сахарным диабетом, страдающим на варикозное расширение вен и проблемы со свертываемостью крови. Натуральный воск является аллергенным продуктом, потому не рекомендуется людям с индивидуальной непереносимостью к продуктам пчеловодства.
Меню навигации
Пользовательские ссылки
Информация о пользователе
НЕ отчаивайтесь! Все будет норм. если не будете просто сидеть и ждать.
У меня кроме обрезанных сухожилий пальцев, было обрезано и сгибательное сухожилие кисти.
И после операции кроме крючков пальцев была еще и кисть крючком.
Сейчас все норм, все как у людей )
В том, что все будет нормально, где то в глубине души, я скажу честно, очень сомневался, но
сильно хотелось реабилитироваться. я верил. не в бога а верил в себя,
в свое упорство.. настырство.. и думаю поэтому есть положительный результат.
Эх Сколько было пота пролито.. нервов.. и т.д.
Я даже специально записался на курсы массажистов.. там-то ведь руки основной инструмент.
На курсах была очень сильная силовая нагрузка на руку и в том, что она у меня
ущербная я тщательно скрывал.. выгнали бы))
А сколько раз я хотел сам все это бросить. иногда наступали моменты отчаивания..
И чтобы преподаватели и другие ученики не заметили мой косяк, приходилось экстренно подтягиваться до
уровня других учеников..
Иногда мне казалось что мои сухожилия даже нагревались он напруги)
Вообщем..
каждый день, даже если не двигается то хоть по 1 миллиметру но двигайте сухожилие.. не жалейте его..
Оно должно начать вытягиваться.. а это как правило не приятно, и достигается через определенные сложности
Если не будет вытягиваться - толку не будет а значит не будет и гнутся, организм поймет, что вы прекрасно
обходитесь без этого и оно закостенеет, вы навсегда останетесь с таким дефектом.
Разрабатывать, разрабатывать и еще раз разрабатывать.
Фантозёр, может сталкивался с этим , опухоль на запястье на месте операции не проходит, врач говорит вроде так и останется. Если у тебя было что то подобное, как это выглядит по прошествии времени?
Спустя пару лет она сильно уменьшится..
Кистевой эспандер Сделай сам
Не особо хороший вариант. Ручки круглые нужно, а не прямоугольные. Иначе пальцы заболят.
Вот 
вот и прошло 4 почти месяца со дня операции, скоро с больничного на работу. так не хочется))) честно говоря работу придется сменить, работать там больше не смогу очень долго, и оно к лучшему. мизинец по прежнему отведен в сторону и чувствительности нету. надеюсь на лучшее, хотя трудно поверить в благоприятный исход. всем спасибо кто поддерживал и подсказывал, вы молодцы и у всех все получится, только впредь аккуратней.
скоро с больничного на работу. так не хочется)))
мизинец по прежнему отведен в сторону и чувствительности нету
Не обращай на чувствительность внимания, со временем, скорее всего придет.
Это уж точно..) Народ, берегите себя.. )
У меня прошло более 3х месяцев после операции ,беспокоит покалывающее онемение мизинца и далее по ребру ладони до запястья ,и припухлость как говорят врачи это рубцы, а вообще когда столкнулся с этой бедой стал интересоваться как у кого это было, друг в 98 году схватился за лезвие ножа ,2 операции делали , итог 3 пальца так и остались крючком ,не смог разработать, сосед в 84 году на пилораме тоже 3 пальца повредил стояли торчком, сшили сухожилия 2 месяца на больничном , а потом в море ушёл рыбообработчиком работал, и все пальцы работают как новые) и давно забыл об этом, эти случаи описал к тому как это бывает по прошествии времени.
а потом в море ушёл рыбообработчиком работал, и все пальцы работают как новые)
У меня. не подумайте что хвалюсь, просто хочу вдохновить, я прекрасно знаю есть ситуации и намного тяжелее
моих, но т.м. мне несколько раз укорачивали сухожилия.
Крючки были не дай бог кому.. кисть не мог даже разогнуть.. была крючком, но ведь разработал. Вода камень точит - не забывайте.
Разработаете, ничего ужасно титаническо волевого делать не нужно.. А то некоторые думают что это удел очень сильных людей..
Это не так,. Главное - возмите за привычку постоянно нагружать руку домашними, бытовыми делами, чем угодно.. потом сами заметите как пальцы крючки уже начинают
вцеплятся в то что им даете) будь-то ручка, палка, молоток.. А дальше больше..
Пробуйте шариковой ручкой по несколько листов А4 исписывать.. переписывайте какую нибудь книгу.
Уверен, обернется только пользой для руки.. Я пробовал, у меня аж руку сводило)
Не жалейте себя, вы ведь не на электрический ток бросаетесь а только все для пользы.
Знаю по себе, это очень не охото делать, постоянно возникает лень, а я к примеру такой ленивый, что таких еще поискать нужно..
но нужно делать..
Поэтому дайте себе задачу - делать это ЕЖЕДНЕВНО и несмотря ни на что..
Даже если день прошел и вы уже лежа в постели вспомнили, что пропустили тренировку, вставайте, и делайте упущенное..
Вы должны выполнять каждый день.. однажды принятое для себя правило..
А если постоянно будете делать для себя исключения и менять принятые правила, то скорее всего результата не получите..
Сделали пластику - вставили новое сухожилие с руки в мизинец.начинал разминать спустя неделю после операции вместе со швами по всей ладони и опухшем пальцем )
но результаты все хуже,палец как будто канемеет =\
Может кто-то может посоветовать?
Продолжай разминать. Тут только время поможет.
Привет всем.В июле 2013 сделали операцию по сшиванию срединного нерва после полного обрыва в районе запястья,сухожилия чудом не повредил.Руку разработал в течении месяца после снятия гипса.Три пальца как положено онемевшие,но разгибаются и сгибаются как у здоровой.Легкое покалывание на ладони при прикосновении.В данный момент лечу болячку на онемевшем пальце,будьте осторожны сам не понял как она появилась,долго заживает.Физиотерапию не проходил,хирург сказал чувствительность сама восстановится.Но в феврале хочу сходить к неврологу и пройти физиотерапию.Больше всего онемевший указательный палец,на среднем пальце чувствительность прощупывается до кончика,но слабо со следующего дня после операции.Будем ждать улучшения,хотя нейрохирург в другой больнице сказал,что радуйся тому что есть и отправил к неврологу.Посмотрим что скажет невролог.
Всем привет)))еле как нашла эту тему!))) И вот я с вами)) Моя история такова, что по глупости своей порезала стамеской большой палец левой руки, как итог перерезала длинный разгибатель(т.е повисла ногтевая фаланга) Поначалу вообще думала, что просто порез, поняла на 4 день, что всё не так просто((( Травма произошла 2.12.13. Местный хирург предложил заклеить палец лейкопластырем в разогнутом состоянии. но начитавшись предварительно в интернете статей по этому поводу я сказала, что это не поможет. Тогда он предложил поехать мне с соседний город на операцию по сшитию сухожилия(т.к в нашем городе, как он сказал такие операции не делают, нужно в микрохирургию кисти) . Сами понимаете, что это очень проблематично поехать в др город. Так вот операцию мне сделал зав. хирург местной хирургии 24.12.13, после моего визита к нему, перед этим назначил анализы и электрофорез(перед операцией. Оказывается, что бы сухожилие за три недели не приросло). Делал под общим наркозом, после носила гипс лангету ровно 4 нед по указаниям врача. 21.01.14 сняли гипс. состояние пальца оставляет желать лучшего(деревянный и не сгибается). врач сказал разрабатывай! Назначил форез и сказал делать ванночки с солью морской и массаж.
вопрос1: сколько раз в день можно делать ванночки с мор солью?
вопрос2: как я уже поняла у меня образовались спайки(((т.е рубец каменный и мешает пальцу сгибаться. как можно определить, что спайки рвутся при сильном сгибании, а не сшитое сухожилие? И точно ли они порвутся при разработке(сгибаю палец в горячей воде с солью до упора прям)?)))
вопрос3: палец после сшития стоит почти прямо. ну на 1-2 мм он уже сгибается, а вот назад полностью не разгибается, как здоровый палец на правой руке. Разгибается только до состояния 'почти прямо'. Я так поняла он больше не будет разгибаться на 100%?
И еще может кто посоветует ванночки с чем ниб еще?)
Буду благодарна за любую информацию)))
разгибатели проще восстановить как говорил врач ,когда у меня висели 3 пальца, ванночки не делал, делал ультрозвук с контратубексом ,колол лонгидазу в рубец ,делал эл.форез с лидазой. со временем разгибаться должен на 100% , у меня разгибаются и у вас должен, главное разрабатывайте упражнения ,дела по дому травмированной рукой ,кушайте мандарины,апельсины))почистив их раненной рукой , и со временем восстановится , я тоже мог только держать сигарету ,а пепел уже стрехнуть не мог) а когда спайки рвутся под кожей как тёплая жидкость немного растекается , у меня вроде такого ощущения были.
.
Посоветуйте пожалуйста, порезал руку в области локтя с внутренней стороны. Перебил лучевой нерв рукой шевелить не могу и пальцами тоже. прошел месяц гипс не снимают только перевязки делают.
Шевелиться не может, это конечно печально.. а больше даже и не знаю что сказать..
Пробуйте врачей напрягать, пусть что нибудь делают.
Ждите пока гипс снимут.. потом думаю будет виднее..
Кстати нерв, если его сшили, растет по 1 мм в день или даже по полмиллиметра, вот и
считайте сколько времени нужно от пореза вырости до кончика пальца..
Так что.. теперпение. терпение и к врачам..
Параллельно, желательно обратиться еще и к другим врачам.
Не переживайте, все равно слово за врачами..
а вообще..
Жизнь знает многих людей, которые были прикованны болезнью к кровати.. и не могли ни сесть ни вставь..
паралич.. Но своими бесконечными усилиями, тренировками, верой они смогли преодолеть свой недуг..
так что.. с рукой то уж т.б можно справится) не переживайте.. главное в верном направлении двигаться, а чтобы это направление
верно определить желательно обследоваться у нескольких врачей.
буду стараться, о новых про движениях в лечении буду отписывать, м.б. куму то пригодится, спс за поддержку
Правильно..
но все равно - ждемс пока гипс снимут, а пока не сняли - пробуй все же шевелить пальцами..
Пусть даже они и не шевелятся, а ты все равно старайся шевелить.. бывает такое что и правда замечаешь что стали шевелится.
Опыт. конечно пригодится.. обязательно пиши что и как.
Сферация ваш позитивный настрой передается через текст)
думаю вы на правильном пути..
Про соль я тоже говорил что не нужно.. но ведь не слушают)
я лично до половины доглядел
а потом начал прокручивать..
Такое ощущение, что не врачи работают а по меньшей мере инквизиторы.. )
Консервативное лечение часто является главным вариантом терапии при повреждении пяточного сухожилия. Особенно оно оправданно у пожилых людей, которые не связывают свою дальнейшую жизнь со спортом. Консервативное лечение подразумевает создание лечебно-охранительного режима, использование лекарств, вспомогательных ортопедических приспособлений и физиотерапию с элементами лечебной физкультуры и массажа.
Цель консервативной терапии
- устранение боли;
- возвращение к полноценной жизни;
- возвращение к спорту
Смысл консервативной терапии заключается в обездвиживании ноги с вытянутым носком стопы на 1-2 месяца. За это время концы разорванных волокон регенерируют, сближаются и срастаются. Для лучшей регенерации, минимизации побочных симптомов и более быстрого выздоровления применяют и другие способы лечения. Рассмотрим методы консервативного лечения более подробно.
Необходимо обеспечить покой поврежденной ноге как можно раньше. При легком растяжении это может быть эластичный бинт или тейпирование. При более серьезных случаях иммобилизация стопы происходит с помощью специального ортеза, классической гипсовой повязки или современного пластикового гипса. Благодаря правильной фиксации стопа будет находиться в оптимальном положении с вытянутым носком, чтобы поврежденные концы сухожилия располагались близко и легче срастались. Ногу лучше держать в возвышенном положении для улучшения оттока лимфы. Такая иммобилизация должна составлять не менее 60-70 дней.
Лекарственные средства врач рекомендует индивидуально, учитывая возраст пациента, сопутствующие болезни и, конечно, тяжесть поражения.
- Анальгетики. Обычно ортопед назначает обезболивающие средства в виде таблеток или локальных спреев, они облегчают болевой синдром.
- Нестероидные противовоспалительные препараты. Они необходимы для снятия воспаления и отечности. НПВП назначаются коротким курсом в самом начале лечения, так как в дальнейшем на первое место в патогенезе выступают дегенеративные процессы.
- Врач может вводить смесь кортизона и местного анестетика в область вокруг воспаленной области, что, как правило, способствует быстрой и эффективной доставке лекарств в очаг поражения. Но это проникновение в пораженную область должно быть сделано профессионально. Чрезмерные дозы или инъекции в сухожилие могут увеличить риск разрыва. Короткий курс интраартикулярных инъекций может сочетаться с таблетированными формами лекарств.
- Введение гепарина. До тех пор, пока полная загрузка невозможна, профилактика тромбоза должна быть достигнута путем введения низкомолекулярного гепарина путем инъекций.
- После снятия лонгеты врач назначает венотонизирующие средства, которые стимулируют кровоток и уменьшают отек.
- Для питания суставов могут быть назначены длительным курсом хондропротекторы.
Иногда врач вводит ботулинический токсин (BTX), полидоканол (который, как считается, склерозирует новые прорастающие сосуды), гиалуроновую кислоту или богатую тромбоцитами плазму (сокращенно ACP или PRP) в воспаленную область. Тем не менее, эксперты еще не пришли к единому мнению относительно того, будет ли длительная польза от этой терапии. Поэтому данные методики официально не утверждены. Кроме того, могут быть назначены микроэлементы и витамины для ускорения процессов выздоровления.
Первая помощь при растяжении, ушибе или разрыве ахиллова сухожилия –это гипотермия (прикладывание к месту поражения холода). Охлаждение показано в первые трое суток. Затем стопу (только по показаниям врача!) можно прогревать. Более широкое физиотерапевтическое воздействие дает отличный эффект после уменьшения болевых ощущений, усиливая регенерацию поврежденных тканей. Наиболее популярны такие методы, как
- экстракорпоральная ударно- волновая терапия;
- электрофорез;
- аппликации парафина и озокерита;
- УВЧ-терапия;
- магнитно-резонансная терапия;
Физиопроцедуры показывают особенно хороший эффект в сочетании с другими методиками, в частности с ЛФК (ссылка на статью ort120619)
Помимо физиотерапии полезна мануальная терапия и массаж, которые рекомендуются после устранения острых явлений. Мануальная терапия и медицинский массаж помогают разработать голеностоп и снять напряжение волокон. Массаж должен проводиться специалистом, иначе можно навредить процессу восстановления и усугубить ситуацию. Массаж обычно комбинируется с физиотерапией. Более подробно о массаже в течение реабилитационного периода – здесь.

Ортопедические приспособления – неотъемлемая часть лечения поражения пяточного сухожилия. Особенно актуальны в этом плане индивидуальные стельки и особенная ортопедическая обувь с высокой пяткой. Регулируемый подъем пятки может компенсировать разную длину ног, облегчает нагрузку на сухожилие, а мягкие пяточные подкладки создают подушку в обуви и минимизируют проявления пяточной шпоры. Специальные ночные шины являются еще одним вариантом консервативной терапии, благодаря им уменьшается утренняя скованность. Но они не совсем удобны во время сна.
Активные упражнения для голеностопного сустава и систематические тренировки наконец, формируют переход к повседневной жизни без специальной обуви. Временно рекомендуется выбирать обувь до щиколотки. При напряженных икроножных мышцах помимо стелек с высокой пяточной областью желательно носить обувь на невысоком каблуке. В дальнейшем надо отказаться от кроссовок и жесткой обуви, особенно важен задник туфель. Он должен быть мягким. Обувь стоит выбирать качественную, от фирм, которые специализируются на ортопедических моделях.
Только сочетая и комбинируя разные методики, можно добиться хороших реабилитационных результатов. Важно, чтобы пациент добросовестно отнесся ко всем рекомендациям врача, был терпелив и настойчив. После консервативного лечения есть высокий риск повторного разрыва, поэтому многие ортопеды склоняются при разрыве ахиллова сухожилия сразу к хирургическому вмешательству.
Сухожилие – это часть мышцы, состоящая из соединительной ткани, необходимая для прикрепления мышцы к кости и обеспечивающая полный спектр двигательной активности мышцы. Разрыв сухожилия – распространенное повреждение открытого или закрытого типа, возникающее вследствие порезов, значительных резких или систематических натяжений, ударов, иных травм, приведшее к нарушению его структуры.

Отличительная черта таких повреждений – невозможность самостоятельного сращивания травмы вследствие разъединения волокон и наличия постоянной сократительной активности мышцы. При отсутствии необходимого лечения разрыва возможным исходом может стать потеря двигательной функции травмированной мышцы, что приводит к потере трудоспособности человека.
Причины и симптомы разрывов

Причины возникновения травмы могут быть различными, в основном, разрывы возникают из-за их чрезмерных растяжений и нагрузок при неправильном выполнении физических упражнений вследствие резкого поднятия тяжестей, приседаний со значительным весом, неверном движении суставом при подтягивании на турнике.
Повреждения также могут возникать по причине глубоких порезов тканей или падений и ударов вследствие несчастных случаев на производстве, пеших прогулок в гололедицу, при ДТП. В таких случаях нередко имеет место образование открытых повреждений сухожилий, которые совмещают в себе, в том числе, переломы костей, травмы мягких тканей и кровеносных сосудов.
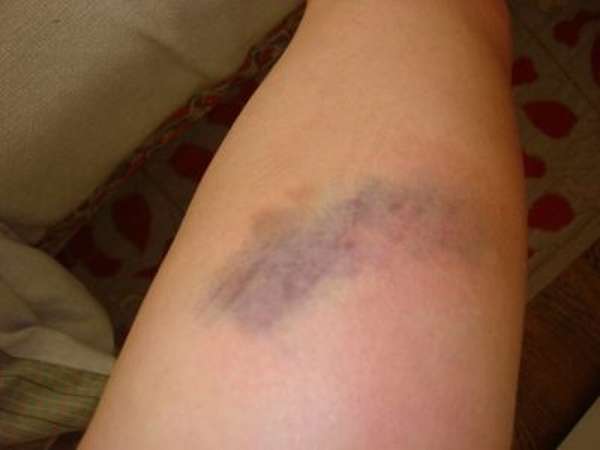
В результате разрыва сухожилия возникают симптомы, характерные для большинства травматических повреждений:
- острая боль в момент получения травмы,
- ограничение функциональной подвижности и нестабильность суставов, в которых произошла травма,
- треск,
- отеки и гематомы в месте повреждения,
- в некоторых случаях происходит скопление крови в суставной капсуле.
Также присутствуют локальные симптомы, которые характерны каждому виду травмированных сухожилий в зависимости от их месторасположения.
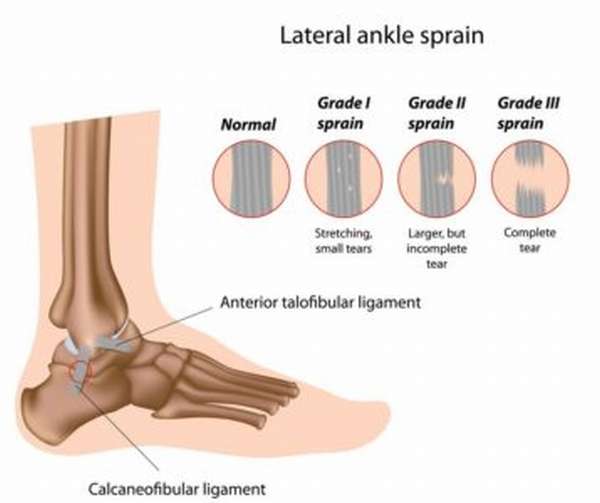
Разрыв сухожилий может быть:
- полным и неполным (частичным),
- одиночным и множественным,
- открытым и закрытым.
В зависимости от сложности разрыва сухожилий различают такие его степени:
- I степень – микронадрывы, при которых основные функции сустава сохраняются, кровоизлияния в тканях и суставной сумке отсутствуют,
- II степень – разрыв менее половины волокон, вследствие чего присутствуют болезненность и скованность движений,
- III степень – полный разрыв или отрыв с присутствием острой боли, нестабильности структуры сустава и в целом травмированной конечности.
Наиболее частые травмы происходят с ахилловым и плечевым сухожилием, так как они подвержены наибольшим физическим нагрузкам. Также могут страдать сухожилия кисти руки и пальцев, связки надколенника и четырехглавой мышцы бедра.
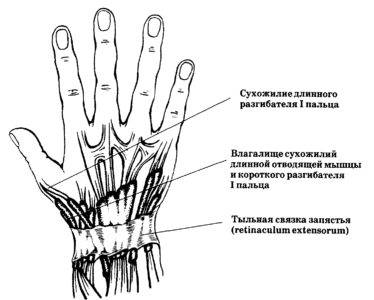
В лечебной практике травматологии нередко встречаются разрывы сухожилий кисти и пальцев, которые могут быть полными или частичными. Такие травмы происходят на производстве вследствие порезов или разрывов при работе с механическим оборудованием. Часто травмы имеют открытый характер, когда из поврежденных верхних тканей видны концы оборванных сухожилий, и рука пострадавшего находится в разогнутом состоянии – все эти симптомы помогают установить правильный диагноз. Кроме того, наблюдаются такие общие симптомы, как отечность, гематома, повышение температуры кожных покровов. Отрыв сухожилия характеризуется отсутствием активных сгибательно-разгибательных функций пальцев руки. Когда повреждается глубокий сгибатель, присутствует слабая активность в дистальных межфаланговых суставах руки. Если же активность полностью отсутствует, это свидетельствует о травме поверхностного и глубокого сгибателей пальцев.
Лечебные методики при разрывах сухожилий кисти и пальцев включают в себя консервативные и оперативные мероприятия. Консервативное лечение подразумевает иммобилизацию конечности с помощью фиксирующей (гипсовой) повязки сроком на 1,5-2 месяца. При открытых ранах применяется оперативное лечение, которое включает в себя обеззараживание раны и наложение швов. В случаях, когда имеет место застарелый разрыв, требуется хирургическое вмешательство в виде замены поврежденного сухожилия искусственным либо донорским трансплантатом.
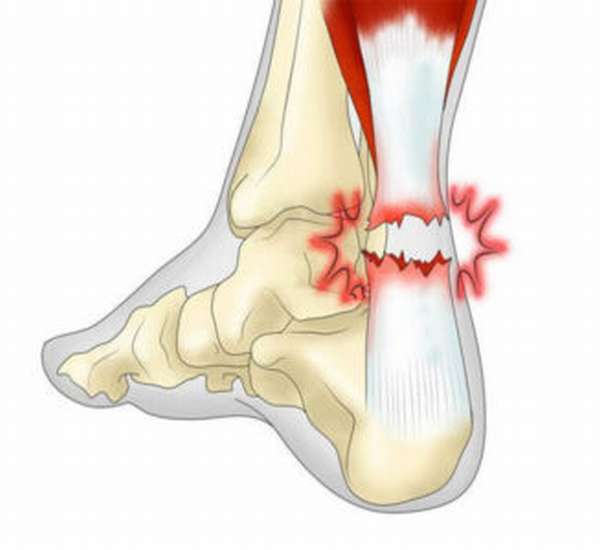
Ахиллово сухожилие является самым крупным в человеческом теле. Его повреждения могут быть получены в результате резкого прыжка с места, пореза или сильного удара в нижнюю часть голени. Травма может иметь открытый или закрытый характер. Открытые травмы встречаются при порезах, часто возникающих в результате несчастных случаев в быту и на производстве (например, стеклом или острыми концами листового металла). Закрытые травмы часто возникают у профессиональных спортсменов на фоне дегенеративных процессов в организме.
В случае разрыва ахиллова сухожилия симптомы проявляются в виде:
- боли и слабости в ноге,
- отвисания и невозможности сгибания стопы,
- отека и наличия впадины в месте травмы.
Консервативное лечение возможно при частичных разрывах и заключается в иммобилизации конечности с помощью гипсовой повязки сроком на 1,5-2 месяца в положении полного сгибания подошвы. При полных или застарелых разрывах применяется оперативное вмешательство, которое заключается в сшивании сухожилия специальным швом (метод Ткаченко) либо его замене трансплантатом, обработке и зашивании раны. Для заживания раны после операции пострадавшему на ногу накладывают гипс сроком на несколько недель, врач прописывает обезболивающие препараты, а после снятия гипсовой повязки назначает прохождение комплекса физиопроцедур и лечебной физкультуры. Восстановление ноги достигается по истечении 2-3 месяцев после хирургического вмешательства.
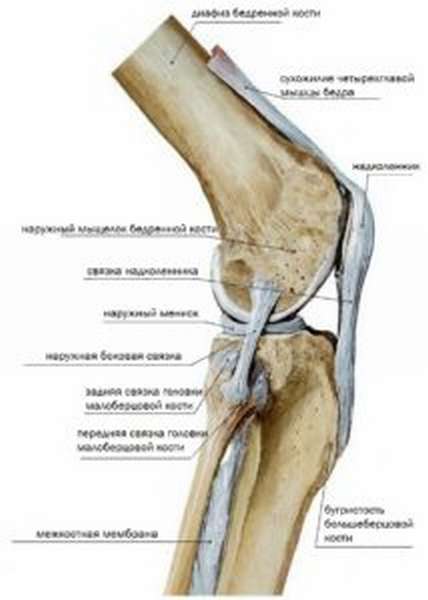
Первопричиной разрыва собственной связки надколенника может быть чрезмерное сгибание коленного сустава на фоне дегенеративных изменений. Разрыв бывает полным или частичным. Проявлениями травмы в таких случаях являются:
- нарушение функциональности колена,
- смещение надколенника в верхнюю часть сустава,
- отечность, в некоторых случаях, наличие гемартроза.
Лечение полного разрыва осуществляется с помощью хирургической операции, путем сшивания связки матрацными швами на разогнутом коленном суставе, а в случае отрыва связки вместе с частью кости – с использованием трансоссальных швов. Фиксацию ноги после операции осуществляют сроком на несколько недель. В течение этого времени больному назначаются антибиотики и обезболивающие препараты, а после заживления раны и снятия фиксирующей повязки – физиопроцедуры, массаж и лечебная гимнастика.
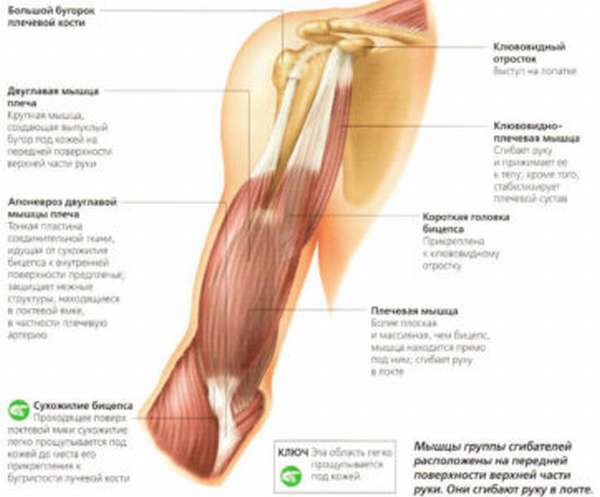
Причинами разрывов сухожилий двуглавой мышцы плеча являются резкое поднятие тяжестей и форсированные движения плечевым суставом, которые могут усугубляться дегенеративными мышечными изменениями. Прочие сухожилия плечевого пояса находятся в менее доступных к повреждению местах. Симптомы травмы проявляются в виде болезненных ощущений, слабости травмированной конечности и отечности предплечья.
Для установления точного диагноза применяются аппаратные исследования, такие как МРТ, рентгенография, УЗИ. Эффективным методом лечения такого вида повреждения является оперативное вмешательство, с помощью которого сухожилие сшивают матрацным швом и рану дренируют. Конечность фиксируют с использованием клиновидной повязки на период до месяца. После заживления раны больному назначаются массажи, физиотерапия и ЛФК.
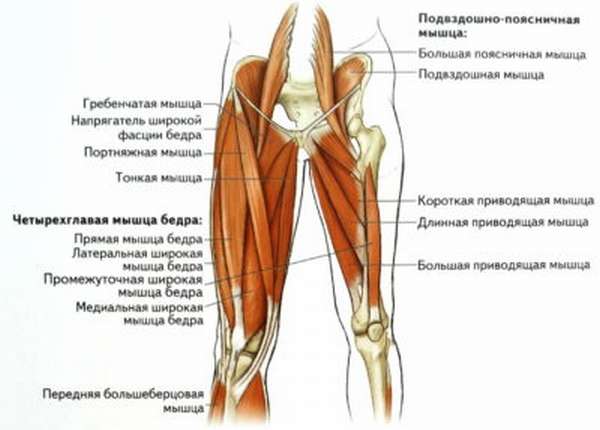
Травма сухожилий четырехглавой мышцы бедра не является широко распространенной, обычно имеет поперечный разрыв и возникает в ходе спортивных тренировок, если не выполнены предварительные разогревающие мышцы упражнения, или в результате бытовых падений. Усугубляется травма наличием дегенеративных изменений тканей организма, например, вследствие злоупотребления стероидными препаратами или нарушений кровотока.
Симптомы повреждения:
- треск и острая боль выше коленного сустава в момент получения травмы,
- четырехглавая мышца теряет свой тонус, визуализируется шаровидное выпячивание при попытке напряжения мышц бедра,
- видимое западение тканей,
- кровоизлияние и отёк.
В случае частичного разрыва назначается консервативное лечение в виде иммобилизации ноги с помощью гипсовой повязки на период от 1 до 1,5 месяца. Если разрыв полный, показана операция, с помощью которой выполняется сшивание разорванной связки путем использования матрацных швов. Если разрыв застарелый, тогда производят замену сухожилия. После операции нога подлежит иммобилизации на период до 6 недель, после чего назначается ЛФК, физиопроцедуры и массаж.
Лечение

Основной подход в лечении повреждений сухожилий состоит в восстановлении их целостности и функциональности.
Первая медицинская помощь в таких случаях предполагает обеспечение полного покоя травмированной части тела, её иммобилизацию с помощью фиксирующей повязки и наложение охлаждающего компресса.
Полный разрыв сухожилия предусматривает лечение в виде хирургической операции. Консервативные методики до операции не являются эффективными и начинают применяться уже после её проведения.
При надрывах, наоборот, показано консервативное лечение, которое включает следующие этапы:
- наложение гипсовой повязки на определенный срок (обычно от 10 дней до 1,5 месяца), до момента восстановления структуры сухожилия, и применение анальгетиков для снятия болевых ощущений,
- прохождение комплекса физиотерапевтических процедур, которые позволяют снять отеки и улучшить кровоснабжение в поврежденных тканях (аппликации озокеритом, парафинотерапия, ванны, массаж и прочие),
- выполнение комплекса лечебных физических упражнений.
При своевременном выполнении всего комплекса лечебных и реабилитационных мероприятий полное восстановление пациента достигается за 2,5-3 месяца.
Читайте также:


