Панникулит что за болезнь и как она проявляется
Панникулитом называется воспаление жировой клетчатки, чаще подкожной, но иногда и локализованной в других местах организма, в том числе окружающей внутренние органы. Воспалительный процесс охватывает жировые дольки или междольковые перегородки.
Болеют как взрослые, так и дети, женщины чаще, чем мужчины.
Причины и факторы риска
Механизм развития заболевания неизвестен. Причинными факторами могут становиться:
- инфекции (стрептококковая инфекция – основная причина узловатой эритемы, одной из форм панникулита);
- системные болезни (системный склероз, васкулит, системная красная волчанка);
- кишечные воспалительные заболевания;
- интоксикация;
- саркоидоз;
- гистиоцитоз;
- лимфопролиферативные заболевания;
- дефицит альфа-1-антитрипсина;
- патологии поджелудочной железы, характеризующиеся чрезмерной активностью панкреатических ферментов;
- травмы (в том числе операционные), переохлаждение.
Формы заболевания
В зависимости от происхождения различают следующие формы патологии: инфекционный, ферментативный, травматический, аутоиммунный и т. д. Когда причину выявить невозможно, панникулит называют идиопатическим.
Одной из частых форм заболевания является идиопатический лобулярный (узловой) панникулит, который носит название болезни Вебера – Крисчена. Синонимы: лихорадящий рецидивирующий ненагнаивающийся панникулит, хронический рецидивирующий панникулит Вебера – Крисчена.
Различают также узловую форму (узловатая эритема), бляшечную, инфильтративную, висцеральную (внутреннюю), смешанную. Одной из редких форм является мезентериальный панникулит – хроническое неспецифическое воспаление жировой ткани брыжейки кишечника, сальника и околобрюшинной клетчатки.
Симптомы
Панникулит проявляется образованием подкожных эритематозных узлов до 5 см в диаметре, отличающихся интенсивной болезненностью. Обычно они располагаются на нижних конечностях, но могут возникать на ягодицах, спине, животе, ягодицах, груди и лице. Реже – в мошонке, легких, брюшной полости (мезентеральный панникулит) и черепе.
Симптомы разных форм панникулита имеют некоторые отличия.
Отдельные узлы сливаются в бляшки, покрытые багровой или синюшной кожей. Бляшки могут быть обширными, занимать всю поверхность конечности. На их фоне часто развивается лимфостаз из-за сдавливания сосудов и нервных окончаний.
В области узлов подкожно-жировая клетчатка расплавляется, образуются свищи, из которых выходит гноеподобное содержимое, которое в отличие от гноя стерильно, т. е. не содержит инфекционных возбудителей.
Характерен переход одной формы в другую – начинается с узелковой, которая трансформируется в бляшечную, а затем в инфильтративную.
Основным симптомом болезни Вебера – Крисчена выступают узлы, локализующиеся в подкожной жировой клетчатке, обычно расположенные в области конечностей, реже на туловище. Появлению узелков предшествуют суставно-мышечные боли и повышение температуры до субфебрильных значений (не выше 38 °С). Узелки резко болезненны, кожа над ними изменена, резко гиперемирована или багрово-синюшна. Они наблюдаются несколько недель, после чего заживают, оставляя после себя округлые шрамы. Иногда узлы прорываются с выходом желтоватого маслянистого отделяемого (инфильтративная форма), что впоследствии также приводит к образованию рубцов. Воспаление может принимать распространенный характер с вовлечением суставов, печени, почек, серозных оболочек, костного мозга.
Болезнь часто развивается на фоне заболеваний поджелудочной железы. Характерна триада поражений: панникулит, артрит, панкреатит.
Диагностика
Диагноз ставится на основании характерной клинической картины, данных лабораторных исследований и рентгенографии.
- клинический анализ крови – нейтрофилез, увеличение СОЭ, анемия;
- биохимический анализ крови – повышение активности липазы в сыворотке;
- клинический анализ мочи – эритроциты, повышенное количество лейкоцитов, протеинурия.
Проводится биопсия воспалительных элементов. Во взятых образцах обнаруживаются макрофаги, некротизированные жировые клетки, тромбоз микрососудов, фиброз на месте разрушения ткани.
При поражении суставов рентгенография позволяет выявить уменьшение суставных щелей и очаги остеолиза.
Дифференциальная диагностика проводится с инфекционными заболеваниями кожи и подкожной жировой клетчатки.
Лечение панникулита
Специфическое лечение не разработано, терапия носит поддерживающий характер. Пациентам показан постельный режим. Для уменьшения болевых ощущений применяются холодные компрессы на пораженную область, а также нестероидные противовоспалительные средства. При системном поражении назначаются глюкокортикостероиды, в некоторых случаях показаны химиотерапевтические средства, препараты иммуносупрессивного действия.
Возможные осложнения и последствия
Редким, но тяжелым осложнением панникулита является вовлечение в процесс костного мозга. Его функциональная недостаточность может стать причиной летального исхода.
Прогноз
Прогноз умеренно благоприятный, он зависит от формы заболевания, его причины, основной и сопутствующей патологии.
Профилактика
Поскольку неясен механизм заболевания, мер профилактики не разработано.
Видео
Предлагаем к просмотру видеоролик по теме статьи.

Образование: Ростовский государственный медицинский университет, специальность "Лечебное дело".
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Наши почки способны очистить за одну минуту три литра крови.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Человеческие кости крепче бетона в четыре раза.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Человек, принимающий антидепрессанты, в большинстве случаев снова будет страдать депрессией. Если же человек справился с подавленностью своими силами, он имеет все шансы навсегда забыть про это состояние.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Желудок человека неплохо справляется с посторонними предметами и без врачебного вмешательства. Известно, что желудочный сок способен растворять даже монеты.
Раньше считалось, что зевота обогащает организм кислородом. Однако это мнение было опровергнуто. Ученые доказали, что зевая, человек охлаждает мозг и улучшает его работоспособность.
В течение жизни среднестатистический человек вырабатывает ни много ни мало два больших бассейна слюны.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Если улыбаться всего два раза в день – можно понизить кровяное давление и снизить риск возникновения инфарктов и инсультов.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
Предстательная железа, или простата, — это железа внешней секреции комплекса мужских половых органов млекопитающих, включая человека, через которую проходит моч.

- Боль в мышцах
- Боль в пораженной области
- Боль в суставах
- Боль в эпигастральной области
- Головная боль
- Изменение оттенка кожи
- Нарушения в работе кишечника
- Недомогание
- Отечность в пораженном месте
- Подкожные узелки
- Покраснение кожи в месте поражения
- Появление язв
- Рвота
- Слабость
- Снижение массы тела
- Субфебрильная температура
- Тошнота
Панникулит – это патология, имеющая воспалительный характер и поражающая подкожно-жировую клетчатку, что чревато её разрушением и возникновением вместо неё патологической ткани, т. е. соединительной. Болезнь бывает первичной и вторичной, а в половине ситуаций отмечается её спонтанное начало, которому не предшествуют какие-либо патологические процессы. Помимо этого, выделяется ряд предрасполагающих источников.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Профилактика
Клиническая картина будет несколько отличаться в зависимости от разновидности патологии, однако общим проявлением считается формирование узловых новообразований в подкожной жировой клетчатке, причём локализоваться они могут на разной глубине.
Чтобы поставить правильный диагноз, необходим целый комплекс диагностических мероприятий, начиная от изучения истории болезни пациента и закачивая биопсией новообразования.
Лечение выполняется только при помощи консервативных методик, но будет диктоваться формой болезни.
Этиология
Практически половина случаев возникновения подобного заболевания носит идиопатический характер – это означает, что поражение подкожной клетчатки развивается спонтанно, без каких-либо патологических предпосылок. При этом основную группу риска составляют представительницы женского пола в возрастной категории от 20 до 50 лет.
Вторая половина получила название вторичный панникулит, поскольку развивается на фоне:
- экземы, опоясывающего лишая или иных патологий, негативно влияющих на кожный покров;
- проникновения болезнетворных бактерий, вирусов, паразитов или простейших, а также глистной инвазии;
- наличия у человека хронических отёков верхних и нижних конечностей – отёкший кожный покров склонен к растрескиванию, что влияет на уязвимость близлежащих тканей к инфекционным процессам;
- перенесённой ранее аналогичной патологии – это означает, что недуг склонен к рецидивам;
- любых факторов, ведущих к нарушению целостности кожного покрова;
- острого протекания или несвоевременного лечения гастроэнтерологических недугов. Это обуславливает то, что узловые новообразования могут формироваться на жировой клетчатке печени и поджелудочной железы. Реже страдают почки и сальник.
Среди предрасполагающих факторов, которые в значительной степени повышают риск формирования такой болезни, стоит выделить:
- любые состояния, приводящие к снижению сопротивляемости иммунной системы;
- протекание сахарного диабета или лейкемии;
- наличие ВИЧ-инфекции или СПИДа;
- пристрастие к вредным привычкам, в частности к внутривенному введению наркотических веществ;
- бесконтрольный приём медикаментов, например, кортикостероидов;
- длительное переохлаждение организма;
- наличие лишней массы тела.
Несмотря на то что клиницистам из области дерматологии известны причины и предрасполагающие факторы, механизм возникновения подобного заболевания остаётся до конца не изученным. Наиболее распространённой считается теория о том, что основу воспаления жировой клетчатки составляет неправильный процесс окисления жиров.
Классификация
По своей природе формирования, патология делится на:
- первичный панникулит;
- вторичный панникулит;
- идиопатический - также носит название панникулит Вебера-Крисчена.
Вторичный вариант возникновения болезни имеет собственную классификацию, отчего панникулит может быть:
- иммунологическим – очень часто развивается при протекании системного васкулита, а у детей может быть частью клинической картины такого недуга, как узловатая эритема;
- волчаночным – исходя из названия, становится понятно, что возникает из-за глубокой формы красной системной волчанки;
- ферментативным – образование связано с влиянием ферментов поджелудочной железы, концентрация которых в крови возрастает при воспалительном поражении этого органа;
- полиферативно-клеточным – пусковым фактором может служить лейкемия, лимфома или гистиоцитоз;
- холодовым – является следствием сильного переохлаждения. Отличительной чертой является то, что плотные узлы самостоятельно проходят на протяжении двух или трёх недель;
- стероидным – очень часто формируется у детей через несколько недель, после окончания терапии при помощи кортикостероидов. Для такого типа характерно самопроизвольное излечение, которое не требует проведения специфической терапии;
- искусственным – источником служит введение наркотических или некоторых лекарственных веществ;
- кристаллическим – пусковым механизмом выступает подагра или почечная недостаточность;
- связанным с дефицитом альфа-антитрипсина – это наследственная патология, при которой происходит развитие васкулитов, геморрагий, панкреатита, гепатита и нефрита.
Отдельно стоит выделить мезентериальный панникулит – самая редкая форма болезни. Она отличается тем, что представляет собой хронический неспецифический воспалительный процесс, локализующийся в брыжейке тонкой кишки, в сальнике и забрюшинной клетчатке. Причины его формирования неизвестны, но установлено, что зачастую поражает детей и представителей сильной половины человечества.
В зависимости от формы образований, появляющихся во время такого течения, различают:
- узловой панникулит;
- инфильтративный панникулит;
- бляшечный панникулит.
По характеру протекания панникулит бывает:
- острым;
- подострым;
- хроническим.
Симптоматика
Главным клиническим признаком панникулита, выступают узловые новообразования, которые могут локализоваться на разной глубине подкожной жировой клетчатки. Наиболее часто они появляются:
- в верхних и нижних конечностях;
- в брюшной полости;
- в грудине;
- на лице.
К наиболее редким очагам поражения стоит отнести кишечник и шейный отдел позвоночника. После рассасывания узлов в жировой клетчатке могут присутствовать очаги атрофии, внешне имеющие вид округлых зон западения кожного покрова.
Узловая форма протекания патологии представлена:
- возникновением узлов, которые по объёмам могут варьироваться от 3 миллиметров до 5 сантиметров;
- очаговым расположением узлов;
- покраснением кожного покрова, расположенного над образованиями.
Бляшечный вариант болезни сопровождают такие признаки:
- сращивание отдельных узлов в большие конгломераты;
- кожа может приобретать розовый, бордовый или бордово-синюшный оттенок;
- распространение конгломератов на всю площадь таких зон клетчатки, как голень или плечо, бедро или шейный отдел позвоночника;
- ярко выраженная болезненность и отёчность поражённого сегмента.
Инфильтративная форма недуга имеет такую симптоматику:
- расплавление узлов;
- кожа красного или бордового цвета;
- появление изъязвлений в области вскрывшегося узлового образования.

Смешанный характер протекания панникулита развивается достаточно редко и выражается в переходе узловой формы в бляшечную, а после - в инфильтративную.
Спонтанная разновидность недуга может иметь такие признаки:
- головные боли;
- незначительное повышение температуры;
- болезненность мышц и суставов;
- общая слабость и недомогание;
- тошнота и рвота – появляются признаки при поражении брюшной полости.
Мезентериальный панникулит выражается в:
- болезненности в области эпигастрия;
- субфебрильной температуре;
- нарушении функционирования кишечника;
- снижении массы тела;
- хорошо пальпируемом образовании в области брюшины.
В то же время стоит отметить, что такой вариант болезни может протекать совершенно бессимптомно.
Вторичный панникулит может дополняться симптоматикой базового недуга.
Диагностика
В случаях появления одного или нескольких из вышеуказанных симптомов стоит обратиться за помощью к дерматологу, однако в процессе диагностирования панникулита могут принимать участие:
- ревматолог;
- нефролог;
- гастроэнтеролог.
Прежде всего, клиницист должен:
- ознакомиться с историей болезни – для установления первичной или вторичной природы недуга;
- проанализировать жизненный анамнез пациента – для выявления фактора, который мог повлиять на возникновение идиопатического типа болезни или мезентериального панникулита;
- провести тщательный физикальный осмотр – направленный на изучение состояния кожного покрова, пальпацию передней стенки брюшной полости и измерение температуры;
- детально опросить пациента – на предмет степени выраженности признаков клинической картины.
Лабораторная диагностика предполагает осуществление:
- биохимии крови и урины;
- печёночных проб;
- анализа крови на панкреатические ферменты;
- посева крови на стерильность;
- бактериального посева отделяемого из самостоятельно вскрывшегося узла.
Подтвердить диагноз можно при помощи таких инструментальных процедур:
- УЗИ брюшины, грудной клетки и почек;
- КТ и МРТ позвоночника и конечностей;
- биопсии узлового образования.

Благодаря специфическим признакам панникулита на УЗИ удаётся провести дифференциальную диагностику, во время которой следует отличить такой недуг от:
- узловатой эритемы;
- липомы и олеогранулемы;
- инсулиновой липодистрофии;
- изменений, развивающихся при протекании туберкулёза, актиномикоза и сахарного диабета.
Лечение
Схема нейтрализации болезни будет отличаться в зависимости от варианта её течения, но в любом случае необходим комплексный подход.
Устранить узловой панникулит удаётся при помощи:
- нестероидных противовоспалительных лекарств;
- антиоксидантов;
- витаминных комплексов;
- обкалывания новообразований глюкокортикоидами;
- фонофореза и УВЧ;
- магнитотерапии и лазерной терапии;
- ультразвука и озокеритотерапии.
При протекании бляшечного или инфильтративного типа заболевания, используют:
- глюкокортикостероиды;
- цитостатики;
- гепатопротекторы.
Для лечения панникулита, имеющего вторичную природу достаточно ликвидации базовой болезни.
Хирургическое вмешательство при таком заболевании, в частности при мезентериальном панникулите, проводить нецелесообразно.
Профилактика
Чтобы избежать развития панникулита не существует специальных профилактических мероприятий, людям лишь необходимо:
- отказаться от вредных привычек;
- правильно питаться;
- принимать лекарства строго по рекомендации лечащего врача;
- не допускать переохлаждений;
- удерживать в норме массу тела;
- заниматься укреплением иммунитета;
- на ранних стадиях развития лечить недуги, которые могут привести к формированию панникулита.
Помимо этого, не стоит забывать про регулярные профилактические осмотры в медицинском учреждении. Прогноз зависит от характера протекания болезни, локализации и количества узлов. Тем не менее зачастую наблюдается благоприятный исход.
Панникулит - что это такое? (см. фото внизу)
Панникулит – это хроническое прогрессирующее заболевание, воспалительного характера, поражающее подкожно жировую клетчатку. В результате жировые клетки разрушаются и замещаются соединительной тканью с образованием узелков, бляшек или инфильтратов. Если патологический процесс затрагивает внутренние органы, то происходит поражение печение, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика данной патологии основывается на клиническом течении заболевания и данных гистологического исследования, а лечение панникулита зависит от его формы.
Юсуповская больница – это многопрофильный центр, предоставляющий услуги в различных направлениях медицины, в том числе и лечение панникулита Бебера-Крисчена. Благодаря современной аппаратуре в центре проводят диагностику различных патологий соединительной ткани. Обладая огромным опытом, ведущие специалисты в области ревматологии смогут с легкостью поставить диагноз, даже в самых тяжелых случаях.
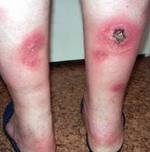
Панникулит: причины развития
В большинстве случаев панникулит Бебера-Крисчена приходится на идиопатическую (спонтанную) форму заболевания. Чаще встречается среди женского населения в возрасте от 25-40 лет. Остальная часть заболевших, примерно 35% - это так называемые случаи вторичного панникулита, формирующегося на фоне системных и кожных заболеваний, провоцирующих факторов внешней среды (холод, УФ-излучение, прием медикаментов) и различных иммунологических нарушений.
В основе развития панникулита лежит нарушение метаболических процессов в организме человека, а именно перекисного окисления жиров. Несмотря на многолетние исследования, направленные на определение факторов, вызывающих панникулит, четкого представления об механизме его развития нет.
Панникулит: классификация
Панникулит Вебера-Крисчена (см. фото) классифицируется на первичный (идиопатическая форма) и вторичный.

К вторичному панникулиту относят следующие разновидности:
- иммунологический – возникает на фоне системных васкулитов. У детей ожжет быть вариантом течения узловой эритемы;
- мезентериальный панникулит – редкое патологическое заболевание, поражающее жировую ткань брыжейки кишечника, сальника, пред-и забрюшинной клетчатки;
- волчаночный – сопровождает системную красную волчанку и характеризуется проявлением симптомов панникулита с типичными кожными симптомами волчанки;
- ферментативный – связан с воздействием панкреатических ферментов;
- пролиферативно-клеточный – возникает при лейкемии, лимфоме, гистиоцитозе;
- холодовой – локальная форма панникулита, формирующаяся в ответ на сильное холодовое воздействие;
- стероидный – возникает у детей в течение одной-двух недель после отмены глюкокортикоидной терапии, происходит самостоятельно;
- Панникулит, развивающийся при подагре и почечной недостаточности в связи с отложением в подкожной жировой клетчатке кальцификатов мочевой кислоты;
- Панникулит, связанный с дефицитом L1-антитрипсина – наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом и нефритом.
Первичный, или лобулярный панникулит, относится к редким заболеваниям из группы системных заболеваний соединительной ткани. Верификация лобулярный панникулит ставится на результатах только гистологии, так как еще не найден специфический маркер либо исследование подтверждающее наличие данной болезни. По форме образующихся при панникулите узлов различают:
- Узловой вариант заболевания;
- Инфильтративный вариант;
- Бляшечный вариант.
Панникулит: симптомы
Клиническая картина при панникулит Бебера-Крисчена характеризуется появлением узловых образований, расположенных в подкожно-жировой клетчатке. Чаще всего эти узелки локализуются на ногах и руках, реже – в области живота и груди. После регрессии воспалительного процесса остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
По своему течению панникулит может быть:
- Острым;
- Подострым;
- Рецидивирующим.
Идиопатический панникулит может сопровождаться нарушением общего состояния, а именно появлением симптоматики острых респираторных вирусных инфекций, головной болью, повышением температуры, артралгии, болей в мышцах, тошнотой и рвотой. Висцеральная форма панникулита характеризуется системным поражением жировых клеток АО всему организму с развитием панкреатита, гепатита, нефрита. Именно острая форма этого заболевания характеризуется выраженным изменением гомеостаза организма человека. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается. В течение года заболевание заканчивается летальным исходом.
Панникулит: диагностика
В Юсуповской больнице диагностику панникулита проводят целый ряд специалистов: ревматолог, нефролог, дерматолог и гастроэнтеролог. После первичного осмотра пациенту назначают ряд дополнительных методов исследования:
- ОАК;
- ОАМ;
- Биохимический анализ крови;
- Печеночные пробы;
- Исследование панкреатических ферментов;
- пробу Реберга.
С помощью УЗИ диагностики органов брюшной полости, почек и т.д. можно выявить узлы при висцеральном панникулите. Обязательно рекомендовано взятие бактериологического посева крови, для исключения септического характера заболевания.
Точный диагноз устанавливается при проведении биопсии узла с дальнейшей гистологией тканевого образца. Для диагностики волчаночного панникулита берется кровь на выявление антинуклеарного фактора, комплемента С3 и С4, антител к SS-A и др.
Панникулит: лечение в Москве
Подход в терапии панникулита, как первичного, так и вторичного, комплексный. Для лечения узлового панникулита назначают нестероидные противовоспалительные препараты и антиоксиданты (витамин Е, аскорбиновую кислоту). Иногда выполняют обкалывание единичных узловых образований глюкокортикоидными препаратами. Свою эффективность, также, доказало назначение физиопроцедур:
- УВЧ;
- Магнитотерапия;
- Озокерит;
- Ультразвук;
- Лазеротерапия.
При бляшечной и инфильтративной форме, подостром течение панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (метотрексат, циклофосфан). Лечение вторичных форм панникулита обязательно должно включать терапию фонового заболевания, например, панкреатита, СКВ, васкулита, подагры.
Юсуповская больница обеспечить каждого пациента полным циклом медицинских услуг: качественной диагностикой, своевременным лечением, отзывчивым медицинским персоналом. Специалисты клиники стремятся к тому, чтобы создать максимально комфортные условия пребывания пациента в стационаре. Удобное расположение, вдали от городской суеты, наличие целевых программ по профилактике и реабилитации и наличие дневного стационара обеспечат как можно быстрое выздоровление пациенту. Для записи на прием звоните по телефону.
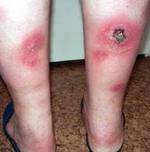
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.

- Классификация панникулита
- Симптомы панникулита
- Диагностика панникулита
- Лечение панникулита
- Цены на лечение
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
Читайте также:


