Открытие российских ученых в лечении артрита
Е. Насонов, акад. Записал Б. Руденко.
Резкий поворот произошёл в современной ревматологии, области медицины, от которой зависят здоровье и жизнь миллионов людей. Ревматизм — одна из самых распространённых болезней. Академик РАМН Евгений Львович Насонов, директор НИИ ревматологии РАМН, рассказывает о совершенно новых подходах к лечению ревматоидного артрита.
Есть болезни редкие (орфанные, от лат. orfanus — сирота), число которых варьируется в пределах 100—200 случаев на миллион населения, а есть занимающие промежуточное положение между ними и распространёнными. Именно им сегодня медицина уделяет всё большее внимание. Это мировая тенденция. Впрочем, цифры — вещь достаточно условная. Согласно статистике Всемирной организации здравоохранения (ВОЗ), только в Европе около 100 млн человек страдают от различных ревматологических заболеваний. В США насчитывается около миллиона больных системной красной волчанкой, в России — сотни тысяч. Много это или мало? Ревматические заболевания вообще один из наиболее серьёзных факторов, влияющих на качество жизни и вызывающих утрату трудоспособности. Не случайно по объёму средств, которые затрачиваются в мире на разработку лекарств, ревматология лишь незначительно уступает онкологии — 40% против 50% (только 10% средств тратится на борьбу с прочими заболеваниями).
К сожалению, долгое время российские ревматологи не могли с достаточной достоверностью говорить о масштабах распространённости ревматических болезней в стране. Причина в особенности нашей медицинской статистики. Учёт ведётся, прежде всего, по наиболее опасным для жизни заболеваниям. Если, например, у пациента ишемическая болезнь сердца, то он и учитывается только по этой графе. Между тем примерно 30% больных ревматоидным артритом имеют также и ишемическую болезнь. Несколько лет назад мы в своём институте инициировали исследование: в 10—15 крупных городах пациенты с болями в суставах обязательно направлялись к ревматологу. Обследование прошли около 70 тысяч человек. И тогда обнаружилось, что распространённость ревматоидного артрита (одного из наиболее тяжёлых ревматических заболеваний) у нас точно такая же, как и во всём мире. Это примерно 800 тысяч больных! Такая же картина и с прочими ревматическими заболеваниями.
Связь ревматических болезней с нарушениями иммунной системы была установлена давно. В какой-то момент организм начинает вырабатывать антитела, атакующие собственные белки, инициируя хронический воспалительный процесс. Причины возникновения таких аутоиммунных заболеваний до сих пор остаются неясными — на этот счёт существует лишь ряд гипотез.
Длительное время врачи были вынуждены действовать методом проб и ошибок: назначать один препарат, если он не помогал, назначать новый и так далее до получения положительного результата. И лишь фундаментальные открытия последних лет в биологии, и в частности биологии молекулярной, дали возможность намного раньше, чем прежде, распознать болезнь и поставить правильный диагноз, а значит, эффективней на неё воздействовать. Кроме того, стали более понятны механизмы развития воспаления при ревматических заболеваниях. Проще говоря, мы получили возможность точно определять молекулярные мишени, по которым следует бить, чтобы победить болезнь. И соответственно появились новые лекарства, позволяющие избирательно поразить именно эти мишени.
Новые формы лекарственных препаратов представляют собой генно-инженерные моноклональные (синтезированные одним клеточным клоном) антитела, по структуре сходные с антителами человека. По этой причине их применение значительно — на порядки, снижает риск развития осложнений в процессе лечения.
За последние десять лет в мире было создано шесть генно-инженерных препаратов моноклональных антител. Ещё в конце 1990-х
годов ревматологи не могли предположить, что перемены произойдут настолько быстро и их результаты окажутся настолько эффективными. Если новые лекарства применять на ранней фазе заболевания, они могут вызвать то, что ранее было почти недостижимо: длительную ремиссию и даже (у некоторых пациентов) полное излечение.
Механизм действия новых препаратов таков. В организме человека существует группа веществ-медиаторов — цитокинов. Они вырабатываются клетками иммунной системы, в первую очередь лимфоцитами, и некоторые из них обладают провоспалительной активностью. То есть индуцируют развитие воспаления. Само по себе воспаление — это защитная реакция организма на травму, вирусную или бактериальную инфекцию. Чтобы побороть их, синтез воспалительных медиаторов необходим. В этом случае действие цитокинов следует считать положительным. Но проблема в том, что у пациента с ревматоидным артритом воспаление инициируется не чужеродными, а собственными белками и очень быстро переходит в хроническую фазу.
Как уже было сказано, первым препаратом нового класса, получившим широкое применение за рубежом и в нашей стране, стал ритуксимаб. Институт ревматологии уже четыре года ведёт специально созданный регистр больных системной красной волчанкой, которым было назначено это лекарство. И теперь на основании многочисленных наблюдений мы имеем возможность сделать совершенно определённые выводы. Препарат помогает очень тяжёлым больным, состояние которых другие средства и методики (например, экстракорпоральное очищение крови) существенно не улучшили. Кроме того, новый метод лечения вызывает намного меньше осложнений.
Теперь, когда появляются всё новые моноклональные антитела, в ревматологии возникла концепция персонифицированной медицины — индивидуальной терапии, ориентированной на лечение конкретного заболевания конкретного пациента, что раньше в принципе было невозможно. Вот тут-то огромную роль играют новые методы диагностики, позволяющие точно определить характер заболевания, на самой ранней стадии понять, какой именно спектр нарушений иммунной системы преобладает, и в зависимости от этого выбрать именно тот препарат, который поможет больному. Это самая актуальная, самая амбициозная цель современной ревматологии.
К величайшему сожалению, в нашей стране новые препараты для ревматологии на основе моноклональных антител не создаются и не производятся. Процесс создания и выведения такого препарата на рынок — чрезвычайно сложная задача, требующая колоссальных финансовых вложений, длительных и дорогостоящих клинических испытаний и высокого научного потенциала, который за последние десятилетия в России был утрачен. Но мы принимаем активное участие в международных клинических проектах по испытаниям новых лекарств. Сейчас в НИИ ревматологии испытывается более 40 различных веществ нового класса. Это большие международные программы, которые осуществляются по стандартным правилам, сложившимся в мире последние 30 лет. Они инициируются крупнейшими фармакологическими компаниями и рассчитаны на довольно длительный период — 5—7 лет. Надо сказать, что при всех сложностях финансирования здравоохранения сейчас в России сегмент дорогостоящих, инновационных методов лечения поддерживается государством. И в результате мы уже имеем свой собственный вполне успешный опыт использования шести новых препаратов.
Для оценки эффективности и безопасности новых методик мы создаём российский регистр больных с различными ревматическими заболеваниями, в базу данных которого входят все пациенты от Дальнего Востока до Калининграда. Вообще, подобные регистры существуют во всех развитых странах мира как неотъемлемый компонент медицинской помощи. В Дании, например, регистр охватывает до 95% пациентов, получающих лекарства. Пока мы таким охватом похвастаться не можем, но уже в 80 крупных клиниках и больницах по всей стране существуют Центры терапии генно-инженерными биологическими препаратами, тесно связанные с нашим институтом.
Конечно, мы отчётливо представляем, что речь вовсе не идёт о панацее: определённый процент больных, которым новые лекарства помогают недостаточно, присутствует всегда — однако такого мощного скачка в лечении тяжёлых, потенциально смертельных случаев в ревматологии не было со времени появления глюкокортикоидных гормонов.
Борьба с ревматическими заболеваниями сегодня не ограничивается разработкой медикаментозных средств. Очень мощно развивается хирургическое лечение. Операции по замене поражённых суставов — коленных, тазобедренных — искусственными стали вполне обычными. В США ежегодно проводится до 400 тысяч подобных операций, восстанавливающих подвижность и возвращающих больных к полноценной жизни. У нас количество таких операций меньше, но число их увеличивается с каждым годом. Искусственные суставы в принципе мало чем отличаются от естественных и нормально функционируют на протяжении всей последующей жизни. Операции проводятся под местной анестезией. Это очень важно, поскольку больные ревматоидным артритом, как правило, имеют немало сопутствующих заболеваний, когда общий наркоз крайне нежелателен. За счёт этого количество противопоказаний к хирургической помощи снизилось до нуля. Сейчас разработаны методы, позволяющие оперировать практически все суставы, поскольку состояние любого из них — вопрос качества жизни человека. У нас есть больные, которым приходилось заменять не один, а пять-шесть суставов, и пациент не только возвращался к нормальной жизни, но и возобновлял занятия спортом.
Ревматические заболевания включают более 200 болезней, от артрита до поражений суставов и соединительной ткани. Примерно половина из них связана с нарушениями функционирования иммунной системы. Одно из самых тяжёлых — классическое аутоиммунное заболевание системная красная волчанка, при котором в отличие от прочих недугов этого класса поражаются практически все органы и системы.
Как правило, о начале ревматической болезни сигнализирует опухание, боль в суставах и даже общее состояние нездоровья — быстрая утомляемость и слабость. Точный диагноз больному может поставить только специалист на основе исследований. Поэтому к врачу следует обращаться при первых же признаках недомогания.
Причин, вызывающих ревматизм, немало: генетическая предрасположенность, образ жизни и род занятий, травмы и физические нагрузки, инфекционные болезни, нарушения гормональной регуляции. Риск заболеть повышается с возрастом. Однако сегодня медицина совершенно определённо называет два важнейших фактора: избыточный вес и курение.
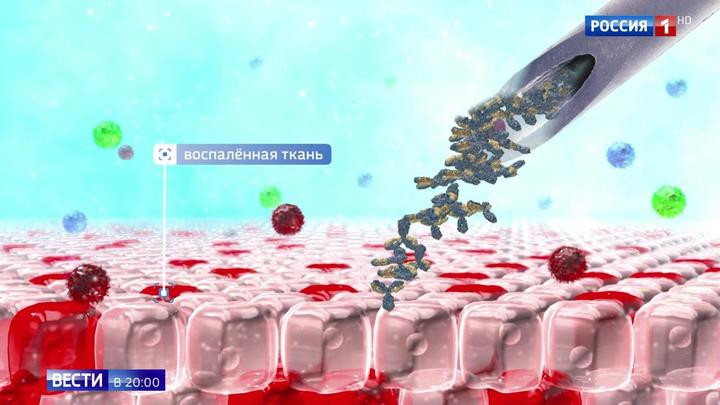

Российские ученые совершили прорыв в медицине — им удалось создать препарат нового поколения для лечения аутоиммунных заболеваний. Аналогов ему в мире нет. В ближайшее время начнутся клинические испытания, но уже предварительные исследования показали высокую эффективность лекарства и его безопасность. Особенность нашего препарата в том, что действует он только на больные клетки, не угнетая общий иммунный фон.
Болезнь Бехтерева преследует Алексея Ситало уже 20 лет. В 13 стало трудно ходить. В 22 пришлось заменить тазобедренный сустав на титановый. После — годы дорогой медикаментозной терапии, которая, впрочем, лишь поддерживает организм. Изобрести препарат, который мог бы остановить развитие аутоиммунных заболеваний, до сих пор не удавалось никому.
Анкилозирующий спондилит поражает организм внезапно. Иммунная система начинает атаковать суставы, возникает воспаление, а после словно каменные мосты между телами позвонков формируются костные разрастания. Наклоненная голова, сутулая спина, согнутые в коленях ноги и полная обездвиженность позвоночника — как приговор.
"Человек может двигаться только при помощи полного корпуса, у него нет сгибаний ни в шейном отделе позвоночника, ни в поясничном отделе. Он не может лечь полным корпусом, потому что голова не может приблизиться к подушке", — рассказывает Алеся Клименко, доцент кафедры факультетской терапии имени академика А.И. Нестерова РНИМУ имени Н.И. Пирогова.
А ведь на первых порах внешне недуг почти незаметен. Болезнь молодых, в зоне риска — люди до сорока. Под ударом не только суставы, но и почки, сердце. Весь организм буквально разрушается на глазах.
Остановить годами непрекращающуюся боль и победить аутоиммунную болезнь. То, что другие считали утопией, российские ученые приняли как вызов. Уникальный препарат уже готов. Проект полностью российский — разработка команды исследовательского медицинского университета имени Пирогова в сотрудничестве с Институтом биоорганической химии.
Российские медики, молекулярные биологи, биоинформатики в лабораториях трудились годами, искали мишень для атаки, анализировали миллионы вариантов T-лимфоцитов. Революция в лечении болезни Бехтерева и псориатического артрита, которая происходит прямо сейчас.
"Мы нашли молекулу, которая находится на поверхности клеток, которые производят атаку на собственные ткани. Мы поняли, как эта молекула себя проявляет. У нас сложилась ситуация, когда мы на несколько лет обгоняем в этом направлении все мировое сообщество. Это реальная ремиссия, полная остановка болезни", — рассказал Сергей Лукьянов, ректор Российского национального исследовательского медицинского университета имени Н.И. Пирогова, академик РАН.
Сценарий аутоиммунных заболеваний примерно одинаковый. В организме возникают клоны T-клеток, атакующие собственную здоровую ткань, так называемые клетки-агрессоры. Российские ученые предлагают нанести снайперский удар по агрессивной клетке. Через капельницу планируют вводить белковые молекулы — антитела. Их миссия — добраться до аутоиммунного клона. Когда мишень достигнута, T-клетки уничтожаются. Таким образом воспаление уходит, развитие болезни остановлено.
За плечами доктора биологических наук Дмитрия Чудакова президентская премия, правда, за работу, посвященную флуоресцентным белкам. Но последние 10 лет главное дело его жизни — иммунология и разработка нового препарата. Уверен, он откроет возможности для лечения аутоиммунных заболеваний в целом, ведь подход — принципиально новый. Такого в мире прежде не делал никто. "Идея и красота настоящего проекта в том, что мы атакуем прицельно очень небольшую популяцию Т-лимфоцитов, включающую аутоиммунные атакующие варианты. При этом иммунная система в целом практически не страдает", — пояснил он.
Сейчас генно-инженерная терапия предполагает непрерывное лечение, то есть при болезни Бехтерева пациенты должны принимать лекарство каждый месяц на протяжении всей жизни. Новый препарат планируют вводить внутривенно раз в 5 лет. Все это время человек будет абсолютно здоров.
Первые доклинические испытания завершены успешно, они показали высокую эффективность препарата. Впереди самое волнительное — испытания клинические, на пациентах.
Договор с фармацевтической компанией уже заключен, а это значит, что после финальных испытаний возможна немедленная реализация препарата. Для полумиллиона человек в России и 20 миллионов по всему миру — шанс на новую жизнь, который может появиться уже завтра.
- ФАС назвал сроки стабилизации оптовых цен на бензин
- Названа наиболее пострадавшая от коронавируса улица Москвы
- Путин призвал разработать новые меры поддержки индивидуального жилого строительства
 | Фото: Юрий Кочетков/EPA/ТАСС |
 | Фото: 16.mchs.gov.ru |
- Российский траулер сел на мель и дал течь у берегов Норвегии
- Брат найденного залитым в бетон в Астрахани ребенка знал об убийстве
- Без света из-за непогоды остались 120 населенных пунктов Украины
- С возмущением
- С одобрением
- С безразличием
- Это невозможно
- Вероятность низкая
- Вероятность средняя
- Вероятность весьма велика
- С 70 тыс. рублей и более
- Со 150 тыс. рублей и более
- С 500 тыс. рублей и более
- С 1 млн рублей и более
- Оставить единую ставку налога как сейчас


20 декабря 2017, 16:42
Текст: Ольга Белова
Аспирант ЯГМУ Илья Яичков вместе с группой коллег из Центра трансфера фармацевтических технологий разработал инновационный препарат, который лечит ревматоидный артрит. По оценке медиков, это системное заболевание соединительной ткани, преимущественно поражающее мелкие суставы, до сих пор остается малоизученным. И при этом довольно распространенным – статистика показывает, что только в России от ревматоидного артрита страдают около 300 тысяч человек. Заболевание характеризуется высокой инвалидностью – до 70 % случаев.
По мнению собеседника, это один из успешных примеров создания инновации в отечественной науке. В настоящее время уже более ста специалистов из различных областей естественных наук - в том числе и молодые специалисты, приняли участие в проекте, внеся свой интеллектуальный вклад в полученный результат.
Работа над препаратом ведется благодаря реализации распоряжения президента Владимира Путина о дополнительных мерах по развитию фармпромышленности. Во исполнение этого поручения правительством разработана федеральная целевая программа развития этой отрасли на период до 2020 года.
«По результата проведенных на настоящее исследований препарат имеет очень высокие шансы на успешный выход на фармацевтический рынок. Установлена его высокая эффективность в сочетании с безопасностью по сравнению с конкурентными противоартритными средствами, - отмечает Михаил Корсаков.
Отметим, что 25 апреля в Рыбинске Владимир Путин встретился с представителями деловых кругов Ярославской области. Глава государства обратил особое внимание на развитие фармацевтического кластера, создание которого началось в 2009 году.
Все шесть предприятий, входящих в ярославский фармацевтический кластеров – один из первых в России - активно задействованы в программе импортозамещения. Индекс промышленного производства этого кластера за январь - октябрь 2017 вырос более чем в 2 раза. Следовательно, у выпускников ЯГМУ изучающих фармацевтику, есть хорошие перспективы после окончания вуза применить свои знания, найти достойную работу.

В России разработано инновационное лекарство для лечения заболеваний опорно-двигательного аппарата, включая артрит и артроз. Оно относится к нестероидным противовоспалительным препаратам. Существующие на рынке лекарства лишь на время облегчают симптоматику болезней суставов. Новое же средство способно не только эффективно лечить хронические воспалительные процессы, но и куда менее токсично для организма. Препарат прошел испытания на животных и готов к клиническим исследованиям. На рынке он может появиться в 2023 году.
Хроническая проблема
В Казанском (Приволжском) федеральном университете разработали новое нестероидное противовоспалительное средство (НПВС). Хронические заболевания опорно-двигательного аппарата, такие как артрит и артроз, часто приводят к инвалидности, а препараты, которые при них назначают (ибупрофен, диклофенак и другие), недостаточно эффективны и при этом разрушают слизистую оболочку желудка, оказывают негативное влияние на сердечную деятельность человека.
Два в одном
В КФУ разработали и запатентовали молекулу нестероидного противовоспалительного средства нового поколения, получившую название KFU-01. Это так называемое пролекарство, которое после попадания в организм под воздействием биохимических факторов высвобождает два активных компонента: пиридоксин (одна из форм витамина В6) и напроксен (сильнодействующее НПВС), обладающих уникальным синергетическим действием. В результате достигается эффективность и безопасность, которыми не обладает ни один из известных препаратов этой категории.
— Исследования на животных показали, что KFU-01 обеспечивает наступление ярко выраженного противовоспалительного эффекта на модели как острого, так и хронического воспаления, что выделяет его среди всех доступных НПВС, — отметил Константин Балакин. — Также существенно усилены анальгетические эффекты. Принципиальная особенность — в том, что, в отличие от любого нестероидного противовоспалительного средства, KFU-01 практически не оказывает негативного влияния на слизистую оболочку желудка.
Ученые подчеркивают, что эффект многократного усиления свойств действующих компонентов был достигнут благодаря особенностям фармацевтического молекулярного дизайна. Метаболизм и фармакокинетика полученного соединения обеспечивают оптимальное соотношение концентраций активных компонентов в очагах воспаления, что позволяет эффективно их подавлять. При этом, если просто одновременно принимать пиридоксин и напроксен, подобного синергетического эффекта не наблюдается.
По назначению врача

— Самые гениальные решения всегда очень просты. Тут мы видим как раз такой случай, когда из двух существующих лекарств удалось получить нечто совершенно уникальное, — отметил он.
— Следствием лечения и особенно бесконтрольного приема препаратов оказывается высокая частота развития нежелательных явлений, спектр которых достаточно обширен, — сообщила она. — Наиболее серьезные — эрозивно-язвенные поражения желудочно-кишечного тракта, которые подчас сопровождаются опасными для жизни кровотечениями. Поэтому разработка препаратов, сочетающих высокую противоболевую и противовоспалительную активность с минимизацией вредного воздействия на другие системы и органы, весьма актуальна.
Новый препарат переходит в стадию клинических испытаний, на рынке он может появиться в 2023 году. Разработчики предполагают, что им удастся осуществить продажу международной лицензии.
Ревматоидный артрит – одно их самых распространенных хронических аутоиммунных системных воспалительных заболеваний – им болеет 0,5-1,0% людей в мире. По официальной статистике Минздрава РФ за 2014 год, в России зарегистрировано около 300 тысяч пациентов с РА, из них более 15 тысяч – в Москве. Однако, по мнению специалистов, в России данным недугом страдает намного больше людей. Ежегодно этот диагноз впервые ставится 26 тысячам пациентов, болезнь не щадит ни детей, ни стариков, но чаще всего с ревматоидным артритом сталкиваются женщины активного возраста. Представительницы прекрасного пола болеют РА в 2–3 раза чаще, чем мужчины, причем пик заболеваемости приходится на самый трудоспособный возраст 30–55 лет. При отсутствии своевременной активной терапии пациент становится инвалидом в течение первых 5 лет с момента начала заболевания.
Именно поэтому достижение ремиссии – важнейшая цель терапии ревматоидного артрита. Пациенты с РА обычно принимают лекарства всю жизнь, при этом более 30% из них нуждаются в высокотехнологичной помощи с применением генно-инженерных биологических препаратов (ГИБП), поскольку базисная терапия не приводит к контролю активности болезни.
Во всем мире эксперты признают необходимость инноваций и персонализированного подхода в лечении ревматоидного артрита, что означает выбор лекарственного препарата в зависимости от индивидуальных особенностей каждого пациента. Разработка одного из таких лекарственных средств была начата после открытия выдающимся японским ученым Тадамитсу Кишимото белка (интерлейкина-6), играющего важную роль в развитии воспалительных процессов, как в суставах, так и в организме в целом. Моноклональное антитело, зарегистрированное в России для лечения ревматоидного артрита у взрослых, а также системного и полиартикулярного ювенильного идиопатического артрита у детей, блокирует действие интерлейкина-6. Раннее начало терапии РА с применением высокоэффективных биологических лекарственных средств, которые тормозят прогрессирование заболевания и предупреждают разрушение суставов, позволяет в будущем избежать значительных затрат на множественное протезирование и длительную реабилитацию при утрате трудоспособности пациентов с РА.
Развитие современной иммунотерапии направлено не только на поиск новых мишеней и создание таргетных препаратов, но и на усовершенствование уже существующих лекарств, доказавших свою эффективность. Это в первую очередь подразумевает оптимизацию режима дозирования и способа введения лекарства, позволяющую сделать лечение больных более удобным и комфортным. Ярким примером подобного усовершенствования (при сохранении эффективности и безопасности) является появление новой подкожной формы ГИБП.
В клинических исследованиях доказана сопоставимая эффективность и переносимость подкожной лекарственной формы, которая сокращает время введения препарата с одного часа до 15 секунд, и уже зарекомендовавшей себя формы для внутривенного введения. Под руководством медицинского работника и после соответствующей подготовки, взрослый пациент (или лицо, осуществляющее уход) может делать инъекции самостоятельно. По общему мнению врачей и пациентов, это обеспечивает не только более короткое время введения, но и создает большее удобство для пациентов, избавляет от необходимости внутривенного доступа, дает пациенту возможность получать лечение в амбулаторных условиях и обладает рядом других объективных достоинств.
Кроме того, терапия с использованием именно этой формы препарата требует от медицинского учреждения меньших финансовых и человеческих ресурсов (например, сестринского обслуживания, необходимого при длительном внутривенном введении, и наблюдении за состоянием пациента и т.д.).
Ревматоидный артрит – это не только тяжелое испытание для пациента, его родных и близких, но и острая социальная проблема государственного масштаба, решение которой требует комплексного подхода. Именно поэтому ингибитор интерлейкина-6 включен в Российские клинические рекомендации по лечению ревматоидного артрита и в перечни ЖНВЛП (Жизненно необходимых и важнейших лекарственных препаратов) и ОНЛП. Большинство специалистов видят необходимость включения в соответствующие перечни также и его подкожной формы – инновации, способной действительно облегчить жизнь пациентам и врачам.

В России ревматоидным артритом (РА) страдает около 2% населения. Болезнь страшна тем, что причины ее возникновения до сих пор неизвестны, а полное выздоровление бывает крайне редко. Ряд врачей считают, что спусковым крючком заболевания может быть обычный ОРВИ, способный вызвать мутации в иммунной системе. У полностью здорового человека в один момент иммунитет начинает атаковать собственные суставы, принимая их за вредителей. Без правильного лечения больной быстро становится инвалидом с ограниченной способностью к передвижению. В зоне риска - молодые люди до 35 лет, особенно женщины.
- Наталья, 33 года
- Город: Москва
- Профессия: редактор
Меня скосило в 29. Однажды утром я просто не смогла встать с постели: болели абсолютно все суставы - от мелких на пальцах до тазобедренных. В то время я работала на удаленке, идти никуда не надо было, чему я порадовалась и подумала, что завтра-послезавтра все пройдет. Тем более что звоночек уже был: похожее состояние я испытывала год назад, но тогда все обошлось.

Прошло две недели, а мое состояние не улучшалось: вставала с трудом, таблетки не помогали. Я начала экспериментировать - смешивала разные нестероидные обезболивающие, и мне становилось лучше всего на полдня. В поликлинику я не спешила до тех пор, пока мне не предложили работу в офисе. Но к тому времени я уже понимала, что, скорее всего, у меня ревматоидный артрит - состояние, которое я испытывала, было подробно описано на медицинских сайтах.
Особенно сильно болели пальцы рук. Они были горячими и красными. Со временем фаланги стали деформироваться.

Другой врач оказалась девушкой душевной и желающей помочь, но без опыта. Она скорректировала мне дозу и вселила надежду, что все не так плохо. К ней я ходила по ДМС, и она как могла долго оправдывала мои визиты перед страховой - ведь диагноз давно был, а по ДМС страховые лишь первичные случаи заболевания. Она и рассказала мне, что во время простуды укол лучше не делать, чтобы скорее выздороветь. Правда, для меня это оказалось довольно зыбким утверждением. Однажды во время простуды я пропустила два укола и получила обострение по суставам, потом возвращалась в норму почти три месяца.
Мой знакомый терапевт предположил, что корни моего заболевания в постоянном внутреннем напряжении, и убедил пойти к психотерапевту. Я и правда, сколько себя помню, часто находилась в напряжении: переживала по любому поводу и винила себя в любых ссорах и неудачах, что только усугубляло мои отношения с окружающими и удваивало внутренний прессинг. Пришлось пропить курс антидепрессантов и пройти курс психотерапии по корректировке поведения и восприятия проблем.
Внутренне напряжение снизилось примерно через 3-4 месяца лечения у психотерапевта, ушли переживания по пустякам, и я заметила, что мои суставы почти не болят и обезболивающее я давно не покупала. Болезнь перестала проявляться и прогрессировать.
Однако это не означает, что можно отменять иммунодепрессант - есть большой риск получить обострение. Его дозу нужно снижать постепенно и по назначению врача, которого я сейчас ищу.
Недавно мой гинеколог, тоже страдающая аутоиммунным заболеванием, сказала, что можно перейти на лечение РА гормональными препаратами. И их можно принимать даже во время беременности. Кстати, во время беременности и кормления грудью часто наступает ремиссия. А потом болезнь либо возвращается с удвоенной силой, либо замирает еще на несколько лет. Хочется думать, что я могу рассчитывать на второй вариант. В любом случае лучше сохранять спокойствие и верить в лучшее.
Читайте также:



