От чего приобретенный порок сердца ревматизм

Ревматический порок сердца – это группа приобретенных хронических дегенеративных заболеваний сердечных клапанов, характеризующаяся прогрессирующим поствоспалительным фиброзом и разрушением клапанных створок.
Болезнь развивается в течение 1-3 лет с момента перенесения острой ревматической лихорадки. Частота встречаемости – 2 случая на 100 000 населения.
Что это такое?
В первую очередь ревматические пороки сердца сопровождаются гемодинамическими значимыми нарушениями сердечных клапанов — аортального, митрального или трикуспидального. Вторичным признаком считаются изменения в камерах сердца. Аутоиммунные антитела — причина нарушения соединительной ткани створок в клапанах.
После такой дезорганизации створки клапана уже не в состоянии закрыть клапанное отверстие. Усиленный ток крови в систолу увеличивает левое предсердие, что приводит к застою крови сначала в малом, далее в большом круге кровообращения.
Среди взрослых такие пороки распространены у женщин 40–60 лет, чуть меньший показатель заболеваемости у мужчин того же возраста. Чаще же ревматизм проявляется у детей от 6 до 16 лет.
Здесь большое значение имеет наследственная и конституциональная предрасположенность к заболеванию. Ревматизм у детей имеет инфекционно-аллергическую природу, он невозможен без предшествующей стрептококковой инфекции (фарингита, скарлатины, ангины).
Больше полезного о ревматическом пороке сердца узнайте из видео Елены Малышевой:
Осложнением каких заболеваний выступает ревматизм, провоцирующий пороки сердца?
Ревматизм — это осложнение острых инфекционных заболеваний горла, кожи, почек и других органов, вызываемых бета-гемолитическим стрептококком группы А.
| Причинное заболевание | Частота, % |
| Тонзиллит (ангина) | 33 |
| Острый гломерулонефрит | 23 |
| Рожистое воспаление кожи | 7 |
| Стрептодермия | 7 |
| Фарингит | 5.2 |
| Скарлатина | 3.3 |
| Менингит | 2.1 |
| Эндокардит | 1.3 |
| Пневмония | 1.2 |
К развитию пороков сердца при ревматизме приводят:
- Ревматический миокардит — воспаление мышечной оболочки сердца, чаще всего не приносящее серьезных осложнений.
- Ревматический эндокардит — воспалению подверглась внутренняя оболочка. Часто является причиной недостаточности митрального клапана.
- Ревматический перикардит — воспаляется внешняя оболочка. Характерен для тяжелого течения ревмокардита.
- Панкардит — наиболее сложный случай, при котором воспалены все слои сердца, и оно не в состоянии нормально сокращаться. Является причиной серьезных осложнения и нарушений кровообращения, а также может привести к остановке сердца.
Классификация, клиника и осложнения
Коды по МКБ-10
- I05.0 — стеноз;
- I05.1 — недостаточность;
- I05.2 — сочетанное поражение.
- I06.0 — стеноз;
- I06.1 — недостаточность;
- I06.2 — сочетанное поражение.
- I07.0 – стеноз;
- I07.1 — недостаточность;
- I07.2 — сочетанное поражение.
- I08.0 – аортально-митральный;
- I08.1 — митрально-трикуспидальный;
- I08.2 – аортально-трикуспидальный;
- I08.3 – аортально-митрально-трикуспидальный.
- I09.8 — поражение легочного клапана.
Частота встречаемостиу
| Митральный | 48.3% (70-85% больных — женщины) |
| Аортальный | 32.3% (60-75% больных — мужчины) |
| Трикуспидальный | 14.7% |
| Сочетанные пороки | 4.1% |
| Комбинированные | 2.8 % |
Преобладающее поражение митрального клапана связано с особенностями его анатомического строения. Клапан состоит из двух створок, поддерживаемых тонкими и растяжимыми волокнами (хордами). В момент сокращения желудочка кровь оказывает на хорды выраженное давление, что приводит к прогибанию створок (пролапсу).
Пролапс в большинстве случаев не имеет клинических проявлений, но является фактором задержки в этой области аутоиммунных комплексов, образующихся при ревматизме, что и вызывает более частое поражение митрального клапана.
Средний возраст развития патологии – 35-45 лет. При естественном течении болезни пятилетняя выживаемость составляет 50%.
Данное заболевание является приобретенным (полученным в течение жизни). У плода вследствие генетических мутаций могут развиться только врожденные аномалии, в образовании которых ревматизм принимает косвенное участие (если обнаруживается у беременной).
У плода ревматизм развиться не может благодаря наличию плацентарного барьера и отсутствию антител против стрептококка.
Методы диагностики
Как выявляются ревматические пороки сердца? Подтвердить ревматическую природу болезни позволяют:
- Опрос и изучение медицинской документации (наличие стрептококковой инфекции в анамнезе);
- Определение уровня антистрептолизина-О в крови (уровень АСЛ-О повышен);
- Выделение стрептококка из зева (мазок);
- Биопсия с последующей гистологией (в микропрепарате сердца выявляют иммунные комплексы).
Cначала врач проводит осмотр и опрос пациента. Обращают внимание на неестественную бледность кожи, доходящую в некоторых местах на лице до синюшности, одышку и отеки. Прослушивание сердца проводится для выявления аритмии и посторонних шумов, природу которых определяют дальнейшие исследования.
Опрос нужен для обозначения возможных причин ревматизма и следующих за ним пороков, больной рассказывает врачу о перенесенных инфекционных заболеваниях и болезнях близких родственников.
При подозрении на ревматические пороки врачи берут у пациента кровь на общий, биохимический и иммунологический анализ. Эти исследования информируют о наличии воспаления и инфекций в организме.
Среди инструментальных исследований самым простым является электрокардиограмма (ЭКГ), которая проверяет ритм сердца и выявляет вид аритмии, блокады, признаки ишемии. С помощью фонокардиографии (ФКГ) определяется наличие шумов в сердце и их отношение к порокам. Размеры сердца проверяют с помощью рентгена грудной клетки.

Главным обследованием, благодаря которому зачастую подтверждается или опровергается гипотеза о наличии порока, является эхокардиограмма (ЭхоКГ, по-другому — УЗИ сердца).
С помощью него диагностируют понижение сократительной способности сердца и нарушения в его структуре.
Большинство методов диагностики могут проводиться на первичном осмотре, когда диагноз еще не подтвержден, или же в диспансерных группах при уже обнаруженном ревматическом пороке.
Применяемые схемы лечения
Консервативное (нехирургическое) лечение направлено на снижение риска осложнений ревматизма, а также на коррекцию сердечного ритма и профилактику недостаточности. Принимать меры рекомендуется сразу же после обнаружения ревматизма. В лихорадочный период больной лечится стационарно, необходим строгий постельный режим.
Прописываются антибактериальные и противовоспалительные препараты. После последней ревматической атаки проводится обязательная профилактика рецидивов в течение следующих пяти лет.
Все пациенты с приобретенными пороками направляются на прием к кардиохирургу, который определяет актуальные сроки для хирургического вмешательства.
Больным со стенозом делается комиссуротомия, сопровождающаяся разъединением створок клапана — это обеспечивает нормальный ток крови. При недостаточности операция сводится к протезированию пораженных клапанов. Сочетанный порок лечится заменой поврежденного клапана на искусственный, изредка вместо этого делают протезирование вместе с комиссуротомией.
Знание причин развития гранулематоза Вегенера — опасного и трудноизлечимого васкулита — поможет предохранить себя от факторов риска.
Последствия
- Мерцательная аритмия;
- Трепетание и фибрилляция желудочков;
- Острая лево- или правожелудочковая недостаточность;
- Хроническая сердечная недостаточность;
- Отек легких.
Меры первичной и вторичной профилактики при стрептококковых заболеваниях
Своевременные профилактические мероприятия позволяют предупредить развитие ревматизма и поражение сердца.
- Гигиена и закаливание;
- Санация очагов инфекции (лечение ангины, рожистого воспаления и других стрептококковых инфекций) препаратами пенициллинов, макролидов;
- Ежегодные врачебные осмотры со взятием мазком на определение стрептококка.
Вторичная профилактика показана людям с перенесенной инфекцией и проводится с помощью антибиотиков пенициллинового ряда (бициллинопрофилактика):
- Экстенциллин 2,4 млн ЕД внутримышечно;
- Бензатин-бензилпенициллин – 0.6-2.4 млн ЕД внутримышечно.
Незначительные преобразования в клапанном аппарате без нарушений в миокарде поначалу остаются в фазе компенсации и не отражаются на трудоспособности больного. Переход в фазу декомпенсации и прогнозы определяются многими обстоятельствами: инфекциями, перенапряжением, повторными атаками, беременностью и родами. Усиливающиеся поражения клапанов — причина развития недостаточности, а наиболее острая декомпенсация часто приводит к летальному исходу.
Условно положительный прогноз в большинстве случаев возможен только при условии качественного хирургического лечения. При этом нередко полностью излечиваются изменения гемодинамики.
При ревматических пороках рекомендуется отказаться от вредных привычек и стараться уменьшить физическую активность, соблюдать особую диету, заниматься лечебной физкультурой и проходить курсы лечения на кардиологических курортах.
Сердце — один из главных органов человека, и даже небольшие нарушения его работы приводят к серьезным последствиям. Ревматизм и сопровождающие его пороки сердца могут развиться неожиданно, после перенесенных инфекционных заболеваний, но в наибольшей группе риска — люди, расположенные к кардиологическим заболеваниям генетически.
Чтобы избежать осложнений, нужно своевременно обратиться к врачу при первых подозрениях. Современные методы диагностики и лечения позволяют частично или полностью избавиться от приобретенного ревматического порока.
Ревматический порок сердца может развиваться у людей любого возраста. Патологию чаще диагностируют у женщин после 40 лет, хотя она встречается также у мужчин и детей. Это самое распространенное органическое поражение клапанного аппарата сердца.
- Механизм возникновения
- Как классифицируют
- Симптомы
- Диагностика
- Лечение
- Осложнения
- Прогноз и профилактика
Механизм возникновения
Ревматизмом называют тяжело развивающееся осложнение заболеваний инфекционного происхождения. Для проблемы характерно поражение соединительной ткани воспалительным процессом. Чаще всего от этого страдает сердечно-сосудистая система. Ревматические изменения приводят к изменению границ сердца и сопровождаются формированием узелковых образований на стенках желудочков и сердечной мышцы. С развитием воспалительного процесса узелки рубцуются.
Из-за этого впоследствии возникает кардиосклероз, эндокардит и другие патологии.
В результате пороков нарушается работа клапанов, которые обеспечивают нормальный ток крови. Под влиянием ревматизма развивается клапанная недостаточность. Из проявлений наиболее распространено нарушение оттока крови в период диастолы.
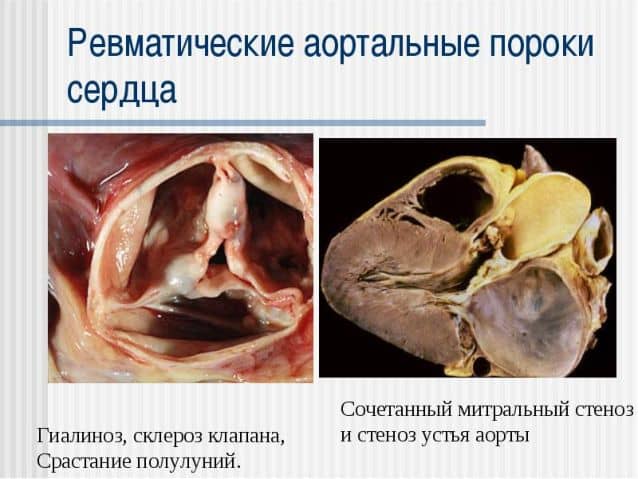
Узелками и рубцами нарушается прохождение крови, из-за чего орган перегружается, лежащие клапаны расширяются, и развиваются гипертрофические изменения в тканях сердца. Такие трудности в работе органа вызывают кислородное голодание и застойную сердечную недостаточность.
На начальных стадиях развития ревматические пороки сердца слабо выражены. С развитием болезни функции митрального клапана ухудшаются, и он не закрывает отверстие полностью, из-за чего большие объемы крови поступают внутрь органа.
Усиленное поступление крови приводит к увеличению левого предсердия. Это опасно развитием застойного процесса в обоих кругах кровообращения. Болезнь прогрессирует под влиянием наследственной и конституционной предрасположенности. Это связано с тем, что не всегда инфекционные болезни вызывают ревматизм, а он не всегда приводит к развитию пороков.
Как классифицируют
Ревматические пороки могут быть изолированными, когда нарушена работа одного клапана, и сочетанными, при них наблюдается сбой в нескольких клапанах.
В связи с патологическими изменениями может наблюдаться развитие:
- Стеноза. При этом сращиваются створки, и уменьшается проходимость между камерами. В связи с аномалией необходимое количество крови не проникает в полость. Патология обычно возникает у людей пожилого возраста.
- Недостаточности. Для болезни характерно неполное смыкание клапанов. Из-за дисфункции нарушается отток крови, и ее часть возвращается обратно в сердце и там застаивается. Это вызывает повышение нагрузки на орган и увеличение его в размерах.
- Комбинированных пороков. В этом случае недостаточность сочетается со стенозом. Болезнь отличается тяжелой клинической картиной и осложнениями.
В зависимости от поражения сердечной оболочки патология развивается в виде:
- Ревматического миокардита. Воспалительный процесс поражает мышечную сердечную оболочку. Болезнь не сопровождается осложнениями.
- Ревматического эндокардита. Недостаточность митрального клапана вызывается поражением внутренней оболочки.
- Ревматического перикардита. Воспаление перикарда приводит к разрушению внешней оболочки. Патология обычно протекает в тяжелой форме.
- Панкардита. Это наиболее опасный вариант развития событий. При этом воспаляются все слои сердца, и нарушается его сократительная способность. Заболевание сопровождается серьезными нарушениями кровотока и внезапной остановкой сердца.
Последствия зависят от вида патологического процесса.
Симптомы
Пороки сердца при ревматизме могут длительное время никак себя не проявлять. Проблему часто выявляют случайно, во время профилактического осмотра.
С развитием патологического процесса болезнь проявляется:
- приступами удушья в ночное время;
- синюшным румянцем на щеках;
- кашлем с незначительным выделением мокроты;
- посинением пальцев и области носогубного треугольника;
- отеками голеней и стоп;
- болями под ребрами справа, что связано с увеличением печени в размерах;
- общей слабостью.
При стенозе в мокроте наблюдаются примеси крови, больной быстро устает, худеет, дети медленно растут и развиваются.
При недостаточности в сердце и крупных сосудах ощущается пульсация, часто кружится голова, болит в грудной клетке справа во время физических нагрузок, наблюдаются обморочные состояния.
Диагностика
Ревматоидный порок сердца диагностируют с помощью физикального осмотра, лабораторных и инструментальных обследований.
При подозрении на патологический процесс берут кровь на общее и биохимическое исследование для определения воспалительного процесса и наличия инфекции. После этого для подтверждения диагноза назначают инструментальные методики. К ним относят:
- Электрокардиограмму. С ее помощью выявляют нарушения сердечного ритма и определяют вид аритмии. Также определяют ишемические нарушения и сердечные блокады.
- Фонокардиографию. Она необходима для фиксирования посторонних шумов и связи их с пороками.
- Рентгенографическое исследование грудной клетки. Процедура определяет наличие гипертрофических изменений в сердце. Снимок показывает также наличие застойных явлений и поражения предсердий.
- Эхокардиографию. С помощью ультразвука определяют, насколько снизились сократительные способности сердца, и выявляют изменения структуры сердечной мышцы и клапанов.
После подтверждения диагноза и определения вида патологии назначают лечение.
Лечение
Порок сердца после ревматизма лечат преимущественно с применением медикаментов.

Консервативная терапия позволяет устранить воспалительный процесс, снизить риск развития осложнений и нормализовать ритм сердца.
В курс такого лечения включены лекарства, позволяющие предотвратить сердечную недостаточность. Если возникли застойные явления, то используют средства для выведения жидкости из организма. В основном болезнь устраняют:
- ингибиторами ангиотензинпревращающего фермента;
- сердечными гликозидами;
- бета-блокаторами;
- мочегонными средствами;
- антагонистами кальциевых каналов;
- антиаритмическими средствами.
Ревматические пороки устраняют в условиях стационара. При тяжелой лихорадке больной должен соблюдать постельный режим. Для устранения ревматизма используют противовоспалительные и антибактериальные средства.

После устранения ревматической атаки назначают профилактическое лечение, позволяющее избежать рецидивов. Предписания врача важно соблюдать в течение семи лет.
В запущенных случаях, сопровождающихся слабой работой сердца и кровообращением, необратимыми последствиями, необходимо применить хирургическое лечение.
Если клапаны повредил обширный стеноз, то их разъединяют. Процедуру называют комиссуротомией. С ее помощью добиваются восстановления кровотока, предотвращают развитие застойных процессов.
При недостаточности может понадобиться протезирование. Во время такого лечения заменяют пораженные клапаны биологическими или искусственными имплантатами.
Осложнения
Поражение сердца ревматической болезнью приводит к:
- нарушениям ритма сердца;
- хронической форме сердечной недостаточности;
- инсульту;
- закупорке тромбом легочной артерии;
- инфекционному эндокардиту.
Патологии развиваются, если не проводить лечение болезни.
Прогноз и профилактика
При своевременной диагностике и лечении вполне можно рассчитывать на хороший прогноз. На начальных стадиях патологические изменения небольшие, и миокард не поражен, поэтому ситуацию можно исправить.

Если болезнь перешла в стадию декомпенсации, то последствия зависят от наличия инфекционных заболеваний, количества рецидивов ревматизма и других факторов, способных ухудшить состояние клапанного аппарата.
При острой декомпенсации больные часто умирают.
К первичным мерам профилактики заболевания относят рекомендации, позволяющие предотвратить острую ревматическую лихорадку. Для этого больному необходимо:
- Регулярно гулять на свежем воздухе.
- Правильно питаться с большим количеством витаминов в продуктах.
- Вовремя устранять фарингит, ангину и другие инфекционные заболевания.
- Заниматься спортом.
Чтобы ревматические атаки не повторялись, больной должен на протяжении года регулярно употреблять антибактериальные препараты. Чтобы не возник инфекционный эндокардит, для профилактики после оперативных вмешательств на любом участке тела должны назначать антибиотики.
Дальнейшая жизнь человека, ее качество и трудоспособность зависят не только от лечения, а и от того, насколько ответственно он будет соблюдать профилактические рекомендации. Это поможет также избежать развития опасных для жизни осложнений.
Пороки вследствие ревматизма способны значительно усложнить беременность. Поэтому женщина должна постоянно находиться под наблюдением врачей.

Ревматизм – системное инфекционно-аллергическое воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы и частым вовлечением в процесс суставов, серозных оболочек, кожи, ЦНС. Заболевание чаще возникает в детском или юношеском возрасте, имеет хроническое рецидивирующее течение и является основной причиной приобретенных пороков сердца. лечение в Израиле
Классификация ревматизма отражает:
1) фазу течения процесса – активную или неактивную;
2) характер поражения сердца – ревмокардит (первичный или возвратный), с пороком сердца или без него, миокардиосклероз;
3) поражение других органов – ревматический полиартрит, серозиты, хорея, васкулиты, нефрит, поражение кожи и др.;
4) характер течения – острое, подострое, затяжное, рецидивирующее, латентное;
5) наличие или отсутствие недостаточности кровообращения. лечение в Израиле
Этиология ревматизма сердца.
Причины развития ревматизма
Патогенез ревматизма сложен. Он связан с генетически обусловленным изменением иммунитета. Если у большинства лиц, подвергшихся воздействию стрептококковой инфекции, возникает устойчивый иммунитет, то у 2–3% людей в связи со слабостью защитных механизмов такого иммунитета не создается, а происходит сенсибилизация организма антигенами стрептококка.
При повторном внедрении в организм возбудителей инфекции возникает сложный иммунный ответ на различные антигены и ферменты стрептококка. Большое значение имеют аутоиммунные процессы: поврежденная соединительная ткань приобретает антигенные свойства, образуются аутоантигены, вызывающие образование аутоантител.
Возникающие при реакции антиген–антитело иммунные комплексы повреждают микроциркуляторное русло и способствуют дальнейшему повреждению соединительной ткани. Повторная инфекция, охлаждение, стрессовые воздействия вызывают новое образование аутоантигенов и аутоантител, закрепляя таким образом патологическую реакцию нарушенного иммунитета и создавая основу для рецидивирующего прогрессирующего течения заболевания.
Клиническая картина крайне многообразна и зависит от степени активности воспалительного процесса, характера течения и преимущественной локализации воспалительных изменений в соединительной ткани различных органов. Наиболее типичным считается поражение сердца (ревмокардит), суставов (полиартрит) и ЦНС (хорея).
Как правило, заболевание развивается через 1–2 нед. после перенесенной стрептококковой инфекции (ангина, скарлатина, фарингит). В большинстве случаев у больных появляются субфебрильная температура, слабость, потливость. лечение в Израиле
Позднее (через 1–3 нед.) к этим симптомам присоединяются новые, указывающие на поражение сердца. Больные жалуются на сердцебиение и ощущение перебоев в работе сердца, чувство тяжести или боли в области сердца, одышку. Нередко это сочетается с жалобами на боли в суставах, преимущественно крупных, но поражение сердца может быть единственным клиническим проявлением ревматизма.
Ревматический миокардит
Эндокардит
Ревматический полиартрит
Ревматический полиартрит обычно протекает доброкачественно; через несколько дней острые воспалительные явления стихают, хотя нерезкие боли в суставах могут оставаться длительное время. Деформации суставов после ревматического полиартрита никогда не развиваются. Стихание воспалительных явлений со стороны суставов не означает выздоровления больного, поскольку одновременно имеет место поражение сердечно-сосудистой системы. Кроме того, при ревматизме могут поражаться серозные оболочки, кожа, легкие, почки, печень, нервная система.
При осмотре больных в активной фазе ревматизма обращают на себя внимание бледность кожных покровов, даже при высокой температуре, и повышенная потливость. У некоторых больных на кожи груди, живота, шеи, лица появляется кольцевидная эритема – высыпания в виде возвышающихся над кожей и безболезненных бледно-розовых колец. В отдельных случаях в подкожной клетчатке можно прощупать ревматические подкожные узелки – плотные безболезненные образования величиной от просяного зерна до фасоли, чаще всего на разгибательных поверхностях суставов, по ходу сухожилий, в затылочной области. Поражения легких при ревматизме наблюдаются редко и проявляются специфической ревматической пневмонией. Чаще встречаются сухие и экссудативные плевриты. Иногда появляются острые боли в животе (абдоминальный синдром), связанные с ревматическим перитонитом, который чаще встречается у детей. В ряде случаев поражается печень (ревматический гепатит). лечение в Израиле
Довольно часто выявляются изменения почек: в моче обнаруживаются белок, эритроциты и др., что объясняется поражением сосудов почек, реже – развитием нефрита. Часто страдает нервная система. Это обусловлено либо ревматическим васкулитом с поражением мелких мозговых сосудов, либо воспалительным поражением головного и спинного мозга. У детей встречается энцефалит с преимущественной локализацией в подкорковых узлах – малая хорея. Она проявляется гиперкинезами (насильственные движения конечностей, туловища, мышц лица), эмоциональной лабильностью.
лечение в Израиле
В анализах крови для острой фазы ревматизма характерны умеренный лейкоцитоз со сдвигом влево, увеличение СОЭ, в тяжелых случаях до 50–70 мм/ч. Характерна диспротеинемия: нарастание α2-глобулиновой и γ-глобулиновой фракций; повышается содержание фибриногена; появляется С-реактивный белок. Из иммунологических показателей имеет значение повышение титров противо- стрептококковых антител: антистрептолизина-О, гиалуронидазы, антистрептокиназы. На ЭКГ могут выявляться нарушения ритма и проводимости: удлинение интервала P–Q, экстрасистолия; изменения зубца Т. лечение в Израиле
Течение ревматизма.
1) максимально активный (острый), непрерывно рецидивирующий;
2) умеренно активный или подострый;
3) ревматизм с минимальной активностью, вяло текущий или латентный.
В тех случаях, когда нет ни клинических, ни лабораторных признаков активности воспалительного процесса, говорят о неактивной фазе.
Диагностика ревматизма
1) большие критерии – кардит, полиартрит, хорея, кольцевидная эритема, подкожные ревматические узелки;
2) малые критерии – ревматизм в анамнезе, артралгии, лихорадка, острофазовые показатели воспаления в крови, удлинение интервала P–Q на ЭКГ.
Сочетание двух больших критериев или одного большого и двух малых при указании на перенесенную стрептококковую инфекцию делают диагноз весьма вероятным. лечение в Израиле
Дифференциальный диагноз первичного ревматизма проводят в первую очередь с инфекционно-аллергическим миокардитом (ИАМ) и нейроциркуляторной дистонией (НЦД). В отличие от ревматизма ИАМ возникает в разгар инфекции без латентного периода, не сопровождается суставным синдромом, симптомами васкулита, лабораторными признаками высокой активности процесса. Для больных с НЦД характерно многообразие кардиальных жалоб, субфебрилитет при отсутствии признаков поражения миокарда (изменение тонов сердца, появление шумов) и изменений в анализах крови, свойственных ревмокардиту.
В ряде случаев первичный ревматизм дифференцируют с системной красной волчанкой, инфекционным эндокардитом и др. В качестве иммуносупрессивной терапии у больных с высокой активностью процесса, протекающего с признаками серозита, васкулитов, назначают кортикостероиды: преднизолон по 20–30 мг в сутки в течение 10–14 дней с постепенным снижением дозы на 2,5 мг каждые 3–4 дня до 10 мг, после чего дозу снижают еженедельно. При меньшей активности процесса, а также после лечения кортикостероидами назначают аминохинолиновые производные в течение от 6–8 мес. до 1–2 лет.
Лекция за 21.02.12
Vitium cordis – стойкое пат.изменение в строении сердца приводящее к нарушению его функции. Различают врожденные и приобретенные пороки сердца.
Причины пороков сердца – ревматизм, инфек.эндокардит (сепсис), атеросклероз, сифилис (отрыв хорд), наиболее частой причной приобретенных пороков сердца явл.ревматизм.
Ревматизм: инфекционно-аллергическое системное, воспалительное заболевание соединительной ткани, с преимущественной локализацией пат.процесс в ССС.
Заболевание развивается в любом возрасте. Но большинство случаев первая атака ревматизма отмечается в детстве (первичная ревматическая лихорадка). В дальнейшем развивается хроническая ревматическая болезнь сердца.
Причиной является стрептококковая инфекция ( бета-гемолитический стрептококк группы А – наиболее частая причина поражений верхних дыхательных путей – придаточные пазухи носа, ангины, тонзиллиты).
стрптококковая инфекция важна т.к у больных есть антистрептококковых антител в высоких титрах. АSL-О – антисттрептолизин О ( в норме титр до 250 единиц в 1 мл). Антистрептокиназа АSK –титры в норме до 100 ЕД в 1 мл. Современное представление о ревматизме впервые описали во Франции в 1835 году Буйо. В России 1836 году Сокольский. Они независимо друг от друга дали описание ревматизма. Поэтому ревматизм - болезнь Сокольского-Буйо. Воспалительный процесс при ревматизме носит системный характер с поражением соединительной ткани.
1. Мукоидное набухание - перераспределение в соединительной ткани кислых мукополисахаридов.
2. Дезаорганизация соединительной ткани с фибриноидным ее изменением. При этом происходит отложение фибриноида.
3. Затем происходит образование Ашофф-Талалаевских гранулем. Они состоят из крупных базофильных клеток гистиоцитарного происхождения. Ашофф-Талалаевские гранулема чаще располагаются в периваскулярной соединительной ткани, в эндокраде, в интерстиции миокарда.
4. Склероз и гиалиноз.
Клиника: заболевание развивается ч\з 1-2 недели после перенесенной ангины или другой инфекции. прри этом повышается температура тела, поражаются суставы, все 5 признаков артрита: рубор, долер, тумор, калор, и нарушенная функция. Но поражаются крупные суставы – локтевые, коленные, плечевые по сравнению с ревматоидным артритом. Х-на симметричность поражения суставов и летучесть болей. Ревматический артрит излечим. Деформации суставов после себя не оставляет – лижет суставы, кусает сердце. Но при ревматоидном артрите - деформация межфаланговых сустав, кривошея и девиация кисти. Могут при ревматизме возникать подкожные ревматические узелки, к-е хся образование гранулем, и фибирноидного некроза подкожного коллагена. Ревматические узелки небольшие – от зерна до фасоли, безболезненные, плотные, малоподвижные. Локализуются чаще на внутренней поверхности предплечья, на ногах вокруг лодыжек. узелки появляются незаметно для больных и быстро исчезают без остаточных явлений. На коже может выявляться кольцевая эритема – бледно-розовые высыпания с четко очерченным кольцом и бледным центром. при надавливании эритема исчезает. Встречается редко - в 1-2% случаев.
Ревматическое поражение легких – чаще у детей. Проявляется в виде ревматической пневмонии или легочного васкулита. Наиболее частым проявлением ревматизма является ревматический плеврит как проявление полисерозита. При ревматизме поражается н.с, развивается хорея. При этом возникает двигательное беспокойство с гиперкинезами, что проявляется гримасами, невнятной речью, нарушением почерка, некоординированными движениями, хорея возникает как правило в детском возрасте. Наиболее частым проявлением ревматизма является воспалительное поражения сердца – ревматический кардит или ревмакардит. При этом процесс могут вовлекаться любые оболочки сердца – миокард, эндокард, перикард. если поражаются все оболочки – тогда возникает панкардит. При поражении эндокарда возникает порок сердца. 80% в этиологии .
При ревматизме чаще вовлекается митральный клапан, реже аортальный в 2 раза, редко трикуспидальный. Таким образом пат. процесс со стороны эндокарда носит необратимый характер. Возникает порок сердца. В дальнейшем прогноз заболевания будет зависеть от степени компенсации или декомпенсации этого порока. Лаб.диагностика
В активную фазу у больных в клиническом анализе крови лейкоцитоз, возможен лейкоцитарный сдвиг формулы влево. Ускорение СОЭ. Б\х анализ крови, С реатив. +, фибриноген больше 4 г\л, гипергаммаглобулинемия, увеличение титров антистептококковых АТ
Митральный стеноз – stenosis ostii venosi sinistri - причина ревматизм. При данном пороке происходит сращение створок клапанов и уплотнение створок и утолщение, что приводит к сужению отверстия. При этом подвижность клапана ограничивается, он приобретает вид суженной воронки. При длительном существовании порока происходит обезвествление клапана – кальциноз клапана.
Нарушение гемодинамики – в норме площадь митрального отверстия 4-6 см в квадрате. При пороке может сужаться до 1,5 см и более. Кровь с друдом проходит ч\з узкое атриовентрикулярное отверстие из левого предсердия в левый желудочек в фазу диастолы левого желудочка. При этом левое предсердие переполняется, в нем повышается давление. Это ведет к гипертрофии ЛП и его дилятации. В начале дилятация тоногенная, когда сократительная способность микоарда ЛП сохранена. Происходит ремоделирование – нарушение геометрии сердца. Тоногенная дилятация - адаптивное ремоделирование.
Сократительная способность ЛП падает, возникает миогенная дилятация ( дезадаптивное ремоделирование). Давление в ЛП повышается, повышается давление в легочных венах. Это рефлекторно вызывает спазм легочных артериол – рефлекс Китаева ( в ответ на повышение давления в легочных венах), что приводитв коненчом итоге к повышению давления в легочной артерии, значит нагрузка на ПЖ, к-ый гипертрофируется и дилятируется. В р-тате чего сократительная способность ПЖ падает, возникает ПЖ недостаточность. повышается давление в полых венах, увеличивается печень, врозникают отеки на нижних конечностях. При митральном стенозе 3 механизма компенсации:
- гипертрофия ЛП -обраты ток крови
- спазм легочных артериол ( рефл.Китаева)
Клиническая картина: отдышка инспираторного х-ра, в начале при физ.нагрузке, а затем и впокое. Отдышка обусловлена застойными явлениями в МКК. Могут беспокоить приступы удушья ( приступы сердечной астмы). Сердечная астма может перейти в отек легких.
Кашель и кровохарканье в рез-тате застойных явлений МКК. У больного может появиться охриплость голоса, за счет давления дилятированного левого предсердия на возвратный нерв.
Боли в области сердца обусловлены нарушением коронарного кровообращения при гипеертрфиии миокарда.
Средцебиение с перебоями ( митральный стеноз ослажняется фибрилляцией предсердий).
Внешний осмотр: если у больного сердечная астма – положение больного – ортопное ( переполнение МКК), акроцианоз, митральный румянец щек и лицо приобретает facies mitralis. Если порок развивается с детства, то отмечается отставание в физическом развитии больного и признаки инфантилизма (митральный нанизм).
Врехушечный толчок не изменяется. При перкуссии можно определить толчек ПЖ зп счет гипертрофии и дилятации ПЖ. Определяется в области абсолютной тупости сердца. 4-5 межреберье у левого края грудины. Пульсация в эпигастрии за счет гипертрофии и дилятации ПЖ.
При пальпации в области ВТ определяем диастолическое дрожание (fremissiment cataire). При перкуссии границы АТС вправо и вверх. Сердце приобретает митральную конфигурацию за счет гипертрофии ЛП. Расширение АТС. Аускультация - ритм перепела на верхушке: 1 тон хлопающий ( крови поступит мало и в следующую систолу сила сокращений больше по Старлингу, 2 тон, после 2 тона щелчок открытия митрального клапана). На верхушке выслушаем диастолический шум – протодиастолическим крещендо (единственный) возрастающий. Акцент 2-го тона на легочной артерии за счет легочной гипертензии. Над легочной артерией раздвоение 2-го она – отставание напряжения и колебания клапанов легочной артерии по сравнению с аортой.
Во 2-ом межреберье у левого края грудины шум Грэхэма Стила – диастолический шум на легочной артерии т.к расширяется легочная артерия и относительная недостаточность клапанов легочной артерии. АД при митральном стенозе нормальное. Периферический пульс на лучевой артерии: пульс различный на левой и правой руки pulsus difference т.к дилятированное ЛП сдавливает левую подключичную артерию и поэтому пульс различный. При фибрилляции предсердий может возникать дефицит пульса, ЧСС больше, чем частота пульса т.к на периферию доходят не все импульсы. На ЭКГ - отсутствие зубца Р, вместо зубца Р волны мерцания, АВ узел пропускает не все 600 очагов, следовательно пропускает некоторые и разные промежутки RR.
Методы исследовании: R методы - митральная конфигурация и границы сердца смещены вправо. На ЭКГ гипертрофия левого предсердия и ПЖ – Рmitrale широкий, двугорбый. I,II,III - электрическая ось вправо.
Фонокардиография – что микрофон в точках аускультации. Амплитуда первого тона увеличина. Второй тон – регистрируется щелчок открытия митрального клапан OS – 0,04 с- 0,11 с. Чем больше стеноз, тем ближе ко второму тону?. Перед первым тона регистрируется возрастающий диастолический шум.
Эхокардиография – 2 режима – в В режиме определяем отверстие, М режиме - разнонаправленное движение створок.
Митральная недостаточность – insuffietia valvula mitralis - х-ся неполным смыканием створок во время систолы левого желудочка, в р-тате поражения клапанов. Ревматизм, атеросклероз, инфекционный эндокардит и травмы – отрыв хорды. Нарушение гемодинамике – при неполном смыкании створок митрального клапана во время систолы ЛЖ часть крови возвращается в ЛП. Переполняется и гипертрофируется ЛП, во время диастолы ЛЖ кровь из ЛП в ЛЖ поступает в большом объеме, что приводит к переполнению ЛЖ. ЛЖ гипертрофируется и дилятируется. Компенсаторные способности ЛЖ большие, поэтому декомпенсация наступает поздно. Повышенное давление в левом предсердии приводит к увеличению давлению в легочных венах. Дальше рефлекторный спазм легочный артериол ( рефлекс Китаева). повышется давление в легочной артерии, гипертрофируется ПЖ. Таким образом при митральной недостаточности происходит гипертрофия и дилятация ЛЖ, ЛП, ПЖ.
Клиника: Отдышка инспир.х-ра, боли в области сердца, сердцебиение, кашель, кровохарканье. При объективном осмотре акроцианоз, при пальпации сердца верхушечный толчок смещается влево за счет гипертрофии ЛЖ, он разлитой усиленный, высокий, резистентный. В области АТС может определяться толчок правого желудочка. Границы сердца смещены вправо, вверх, влево ( во все стороны). При аускультации На верхушке первый тон ослаблен за счет отсутствия периода замкнутых клапанов, там же выслушивается грубый систолический шум, к-ый проводится в подмышечную область. Над легочной артерией акцент второго тона. Пульс и АД обычно в норме. При R исследовании границы сердца смещены и влево и вправо. Митральная конфигурация сердца. на ЭКГ - гипертрофия ЛП, ЛЖ, а затем гипертрофия ПЖ. На фонокрадиограмме амплитуда 1-го тона уменьшена. После 1-го тона регистрируется убывающий систолический шум. Нужно провести эходоплеркардиографическое исследование (регургитацию).
Читайте также:


