От болезни сгорели мышцы
Неприятные ощущения, доставляющие неудобства, могут быть симптомом существующих патологий либо результатом травм. Периодически возникает боль и жжение в мышцах, причем совершенно в разных местах. В большинстве случаев физические страдания в этой части опорно-двигательного аппарата – кратковременные. Люди забывают о дискомфорте, не придают значения и, как следствие, не обращаются за консультацией к специалисту. А зря, ведь непродолжительные неприятные ощущения могут быть признаком затянувшейся серьезной патологии.
Причины раздражающего ощущения жара

Факторов, влияющих на появление жжения в мышцах, очень много. Одной из наиболее частых и распространенных причин является переутомление. Мускулы состоят из эластичной, способной сокращаться мышечной ткани. Различные нагрузки снижают работоспособность данной части опорно-двигательного аппарата.
Усталость в ногах может быть следствием длительного ношения неправильно подобранной обуви. Избыточная масса тела также является причиной боли в мышцах ног. Во время беременности на последних сроках многие женщины испытывают неприятные ощущения в области нижних конечностей. Также жжение может возникнуть в результате различных патологий:
- Нарушения метаболизма в мускулатуре.
- Изменения аутосомно-доминантного генома.
- Эндокринные заболевания. При сахарном диабете появляется пульсация в мышцах, жжение в стопах.
- Венозные и артериальные тромбозы.
- Наличие различных аллергических процессов.
- Инфекции, вызванные патогенным грибком.
Болезни опорно-двигательной системы
Нарушения работы опорно-двигательного аппарата – наиболее распространенные причины жжения в мышцах. Патологии диагностируются и поддаются терапии:
- Трохантерит – поражение бедренной кости, связок и сухожилий, размещенных в районе тазобедренного сустава.
- Миозит – воспаление мускул, возникающие вследствие травм, занятий спортом без разминки, осложнений после гриппа.
- Миофасциальный синдром – заболевание, сопровождающиеся мышечными спазмами и болями, ведущее к нарушению функциональности мускулатуры.
- Артрит – поражение подвижных соединения твердых органов скелета.
- Плоскостопие – модификация формы стопы.
- Растяжения и разрывы связок, сухожилий, мышц. Характерной особенностью таких повреждений является непрекращающаяся боль. Разрывы приводят к нарушению функций сустава, поэтому необходимо как можно раньше обратиться за медицинской помощью.
Неврологические расстройства
Жжение в мышцах бедра часто свидетельствуют о наличии нейропатии или нарушении функциональности нервных волокон из-за различных травм.
- Контрактуры – ограничение подвижности суставов, вызванное расстройствами вегетативной нервной системы.
- Миопатия – нервно-мышечное заболевание, при котором развивается несостоятельность мышечных волокон.
- Люмбоишиалгия – боли в пояснице, связанные с деформацией спинномозговых корешков, образовывающих седалищный нерв.
При патологиях, характеризующихся поражением нервных волокон, люди помимо жжения ощущают боль, онемение, легкое покалывание в мышцах.
Чем опасна молочная кислота в мышцах?

Некоторые мужчины и женщины, ведущие пассивный образ жизни, забывают по каким-то причинам рекомендации врача, уговоры близких, начинают резко заниматься спортом. Буквально на следующий день после физических нагрузок они ощущают боли в мышцах и жжение. Чаще всего это признак скопления в мускулах молочной кислоты (лактат).
Для человеческого организма лактат имеет очень важное значение. Компонент дает энергию для нормальной работы нервной системы, мышц, процессов анаболизма. Молочная кислота расширяет сосуды, обеспечивая транспортировку кислорода к мышечным тканям. При физических нагрузках усиливается кровообращение, вызывающее увеличение уровня лактата. Явление считается нормальным для начинающих спортсменов. Со временем организм адаптируется, и резкого повышения уровня кислоты не наблюдается.
Если болевые ощущения долго не проходят, нужно поговорить с тренером и обратиться к врачу.
Симптоматика
При возникновении неприятных ощущений, в первую очередь, нужно расслабиться, а лучше устроить продолжительных отдых. Любые патологии не ограничиваются каким-то одним симптомом. Так, например, при тромбофлебите, человек ощущает не только жжение в икроножной мышце, но и судороги. Также для данного заболевания характерны отечность ног и расширение вен. На наличие различных заболеваний могут указывать, помимо раздражающего ощущения жара, следующие симптомы:
- Скованность в движении.
- Непроизвольные сокращения мышц, сопровождаемые ноющей болью.
- Изменение цвета кожи.
- Жжение сменяется ощущением приятного тепла.
- Неприятным ощущениям сопутствует изменение температуры.
- Ухудшение общего состояния: бессилие, сонливость.
Проявление подобных симптомов – веский повод обращения за медицинской помощью. От приема обезболивающих средств лучше отказаться, они лишь замаскируют проблему.
Диагностика
Обнаружить причины возникновения жжения в мышцах спины, ног или других частей тела можно с помощью комплексной диагностики. Методы исследований назначает врач после предварительного осмотра и беседы с пациентом:
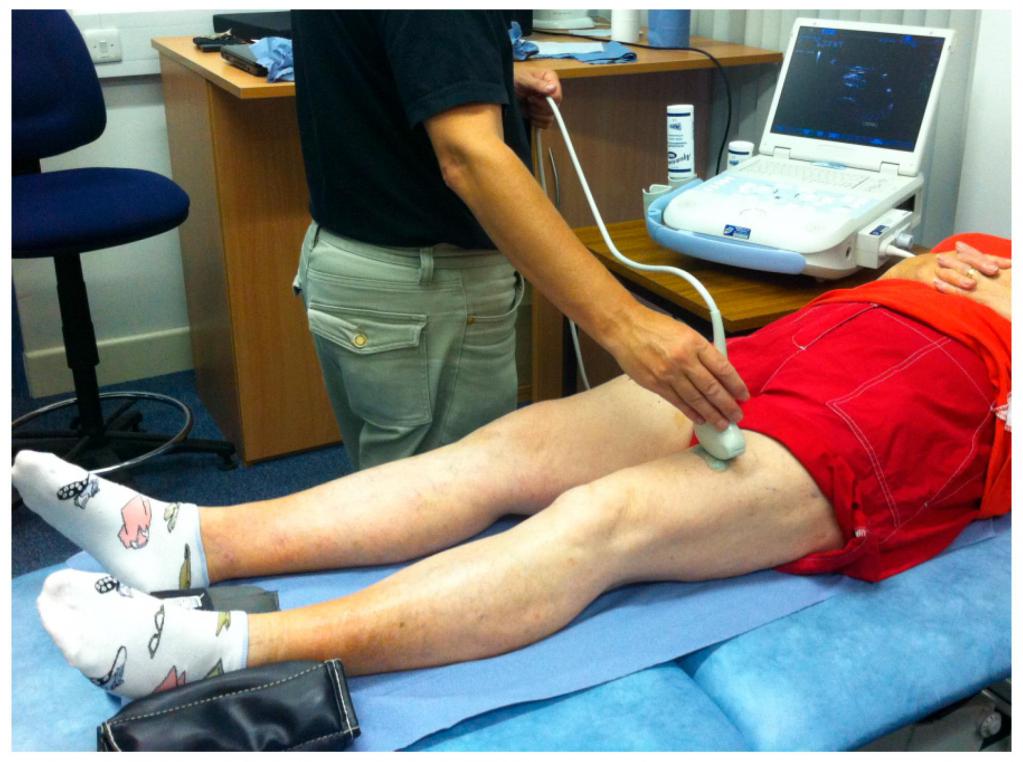
- Лабораторные анализы мочи, крови.
- УЗИ мышц, энтезисов, связок позволяет увидеть структуру и изменения миоцитов.
- Ультразвуковая допплерография исследует приток крови к месту воспаления мускул, связок.
- МРТ и компьютерная томография исследования мышц.
- Игольчатая электронейромиография – метод, изучающий электрические потенциалы поврежденной ткани или органа.
Если мышечные заболевания связаны с расстройствами эндокринной системы, то врач может назначить ряд специфических анализов:
- Содержание фосфора и кальция в крови.
- Исследования функции эндокринных желез.
- Уровень паращитовидного гормона и холекальциферола.
Точная диагностика позволяет назначить оптимальную терапию.
Как проводится терапия
В большинстве случаев заболевания, одним из симптомов которых является жжение в мышцах, лечатся консервативными методами. Необходимость в хирургической операции возникает при осложнениях ревматоидного артрита, остеоартроза, при закрытых и открытых переломах, серьезных повреждениях (разрывов) тканей мускулатуры.
- Медикаментозное лечение. Ориентируясь на результаты обследований, врач назначает лекарственные средства. Терапия включает противовоспалительные препараты, лекарства, стимулирующие метаболические процессы и кровоток. При наличии аллергии назначают антигистаминные средства.
- При определенных патологиях с симптомами болезненных ощущений в мышцах в качестве терапии используют физиотерапевтические процедуры. Их также рекомендуют в целях профилактики.
- Лечебный и расслабляющий массаж снимает напряжение в мускулах и релаксирует весь организм. Существует комплекс специальных упражнений, снимающих тонус, улучшающих кровообращение. Гимнастику можно делать дома в любое удобное время, также упражнения можно использовать в качестве разминки перед занятиями спортом.

Народные средства
Помимо традиционной медицины, от раздражающего ощущения жара помогут избавить народные методы.
Мазь на основе хвоща полевого хорошо снимает ощущение жжения в мышцах ног. Для ее приготовления понадобится 1 ст. л. сухого растения и 2 ст. л. сливочного масла. Ингредиенты необходимо перемешать. Полученную массу наносят на кожу ног, закрывают пленкой и укутывают.
Обычная белокочанная капуста снимает не только неприятные ощущения, но и способствует рассасыванию небольших гематом. Нужно отделить лист и приложить к тому месту, где болит или жжет. Лист фиксируют и оставляют на 15 минут, потом прикладывают новый.
Напряжение в мышцах можно снять с помощью гороха или крупы. Гречку или бобовые высыпают на коврик и ходят по ним босиком на протяжении 15 минут. Крупу можно заменить на небольшие морские камешки.
Временно снять раздражающие ощущения могут приложенные к больной области кубики льда.

Профилактика
Жжение в мышцах ног – довольно неприятные ощущения. Избежать их помогут профилактические мероприятия.
Появление боли и других ощущений, доставляющих дискомфорт, не стоит списывать на усталость. Игнорирование и маскирование могут усугубить проблему, поэтому нужно сразу проконсультироваться с врачом. Ведь только внимательное отношение к своему здоровью способствует его сохранению.
Нет ничего печальнее для мужчины, проводящего полжизни в спортивном зале, чем потеря собственных мышц. Он тренировался, качался, обливался потом, но всё куда-то ушло — его тело раскисло практически в прямом смысле слова. Где его мышцы, где его сила?
1. Ты мало ел
Да, лишние калории превращаются в жир, но если потребляешь еду последовательно и правильно, то большая часть калорий будет служить топливом для мышц. А вот если считаешь калории и боишься съесть лишнего, то это будет самый верный путь для потери мышечной массы. Видел ли ты мышцы у голодающих? Вопрос риторический.
2. Ты много бегаешь
Не нужно сильно налегать на кардиоупражнения, если хочешь сохранить мышечную массу. Когда много бегаешь, особенно натощак, то в организме начинается сжигание не только калорий, но и мышц. То же самое происходит, когда ты ложишься спать на голодный желудок, — организм всё равно хочет больше энергии, и он берет ее из мышечной ткани. Поэтому настоятельно рекомендуем понизить интенсивность беговых занятий. Так будет лучше и для тебя, и для твоих мышц.
3. Ты работаешь на истощение
Еще одна проблема, с которой сталкиваются многие парни, которые доводят себя до состояния слизней в тренажерных залах. Они делают очень много повторений, насилуют силу воли, кричат во время подъема тяжестей, причиняют своему телу настоящую боль. Их мышцы пухнут и кажутся большими после тренировки. Но всё дело не в росте, а в простом воспалении. Рост и воспаление мышц — это два разных процесса. Поэтому такие люди не достигают долгосрочного успеха и очень быстро сдуваются.
4. Ты пренебрегаешь комплексной тренировкой
Это распространенная ошибка новичков. Они работают над одними и теми же мышцами и начисто забывают о том, что качать можно не только руки, но и ноги, не только плечи, но и спину. Почему нельзя работать только с одной группой мышц? Потому что это часто приводит к остановке мышечного роста, а также травмам. Тело должно развиваться гармонично, ведь каждая группа мышц связана с другой — мышцы созданы, чтобы работать вместе, а не отдельно друг от друга.
5. Ты избегаешь растяжки
Тебе скучно ее делать? В этом мы не сомневаемся — самим растяжка кажется унылой. Но она необходима для каждой тренировки, потому что она ускоряет восстановление и диапазон движения мышц. Благодаря растяжке мышечные волокна работают лучше. Растяжка помогает обезопасить тело от серьезных травм во время поднятия тяжестей — это проверено на практике многими бодибилдерами.
6. Ты ешь бессистемно
Когда ты остаешься более трех часов без еды, то твой метаболизм значительно замедляется. Организм пребывает в шоке, потому и хватается за каждую калорию, которую ты ему ниспошлешь. При этом он использует калории не для повышения энергии, а для запаса — на тот случай, если ты снова не дашь ему еды. Таким образом наше тело реагирует на редкость приема пищи. Поэтому важно питаться регулярно — малыми порциями, но часто.
7. Ты ретроград в зале

Если ты тренируешься на одних и тех же тренажерах каждую тренировку, то ты совершаешь большую ошибку — такое постоянство приводит к выгоранию. В фитнесе большое значение играет разнообразие. Ты должен не только повышать тяжесть, усиливать сложность тренировочного процесса, но и тренироваться на разных снарядах, пытаться максимально разнообразить рутину. Это будет стимулировать рост твоей силы и мышц.
8. Ты тренируешь только то, что можешь увидеть в зеркале
9. Ты недостаточно отдыхаешь
Сон — это необходимое условие для достойного роста мышц. Если ты не спишь либо спишь плохо, то твое тело не производит важнейший гормон для укрепления мышц — гормон роста. Этот же гормон страдает от того, что ты находишься в постоянном стрессе. Если ты работаешь семь дней в неделю, то у нас для тебя неприятный сюрприз — ты потеряешь свои мышцы. Хорошая новость заключается в том, что всё это легко предотвратить за счет отдыха и здорового сна. Так что расслабься и просто отдохни.
Блуждающая боль по всему телу нередко возникает в разных органах и доставляет серьёзные неудобства. Врачи Юсуповской больницы выясняют её причину с помощью современных методов исследования. Обследования пациента проводят с помощью новейшей аппаратуры ведущих европейских и американских производителей. Для лабораторных исследований используют качественные реактивы. Это позволяет получить достоверные результаты анализов, позволяющие установить точный диагноз.
Пациентов с болями в мышцах консультируют специалисты разного профиля: терапевты, неврологи, ревматологи, онкологи. Сложные случаи заболеваний обсуждают на заседании экспертного совета с участием профессоров и врачей высшей категории. Пациенты Юсуповской больницы имеют возможность при необходимости пройти сложные исследования в клиниках-партнёрах и получить консультацию специалистов профильных научно-исследовательских институтов Москвы.
Причины
Часто появляется мышечная боль после тренировок и чрезмерных физических нагрузок. Она не требует медикаментозного лечения. Блуждающая боль в суставах и мышцах быть проявлением системного невроза. Мышечные боли при неврозе возникают без видимой причины.
В данном случае пациентов Юсуповской больницы консультирует психотерапевт. Постоянная боль в мышцах возникает при интоксикации во время инфекционных заболеваний вирусной или бактериальной природы.
Бывают мышечные боли при гормональных нарушениях у женщин и мужчин. Ноющая боль в мышцах появляется после тяжёлого физического труда. Боли мышц шеи, подмышек, паха беспокоят больных с иммунодефицитными состояниями (СПИДом). Боль во всех суставах и мышцах одновременно возникает у пациентов, страдающих системными дегенеративными заболеваниями нервной системы.
Могут появиться мышечные боли после удаления пластины из ключицы. Боль в мышцах шеи при повороте головы являются проявлением шейного остеохондроза. Мышечная боль под левой лопаткой может возникнуть при межрёберной невралгии или быть одним из симптомов инфаркта миокарда. Причиной боли в трапециевидной мышце шеи является остеохондроз. Боль в жевательных мышцах возникает при миофасциальном болевом синдроме лица. Может появиться мышечная боль после сна. Ночные боли в мышцах часто бывают у беременных.
Мышечная боль в пояснице является признаком протрузии межпозвонковых дисков. Её бывает трудно отличить от почечной боли. Боль в трапециевидной мышце слева всегда настораживает врачей, поскольку ей причиной может быть остеохондроз, миозит, ишемическая болезнь сердца. Боль в грудной мышце слева может быть симптомом инфаркта миокарда. Если у пациента возникает гуляющая боль в мышцах, врачи Юсуповской больницы проводят комплексное обследование.
Гуляющая боль в мышцах
Иногда блуждающая боль возникает не по всему телу, а в отдельных местах. Боль во всех суставах и мышцах одновременно появляется при артралгии. Это может быть самостоятельная болезнь, связанная с раздражением нейрорецепторов в синовиальной сумке сустава или предвестник артрита, артроза.
Различают следующие основные причины мышечно-суставной боли:
- травмы суставов;
- вирусные или бактериальные инфекции;
- новообразования;
- нарушения в работе иммунной системы;
- избыточные нагрузки на суставы и мышцы.
Боль в суставах может быть ноющей, острой, тупой. Она возникает то в одном, то в другом суставе. Одновременно пациенты жалуются на боль в мышцах. Как отличить суставную боль от мышечной? Врачи Юсуповской больницы проводят дифференциальную диагностику болевого синдрома после получения результатов инструментальных и лабораторных исследований. В большинстве случаев блуждающая боль в суставах и мышцах устраняется с помощью анальгетиков. Врачи не рекомендуют заниматься самолечением, поскольку болевой синдром часто является ранним проявлением серьёзного заболевания.
Боль в ягодичной мышце характерна для людей, которые работают за компьютером и представителям сидячих офисных профессий, спортсменов, велосипедистов. Она может быть разной:
- стреляющей в ягодицу;
- отдающей в ягодичную область;
- внезапной и острой.
Наиболее вероятными причинами боли в ягодице являются:
- остеохондроз пояснично-крестцового отдела;
- межпозвонковая грыжа;
- пояснично-крестцовый радикулит;
- травмы;
- тендинит (воспаление сухожилия);
- искривление позвоночника;
- артрит тазобедренного сустава;
- фибромиалгия.
По этой причине при возникновении боли в ягодице можно принять внутрь таблетку нестероидного противовоспалительного средства, растереть ягодичную область обезболивающей мазью, отдохнуть. Для того чтобы выяснить причину болевого синдрома и пройти курс лечения, обращайтесь в Юсуповскую больницу.
Блуждающие боли в спине имеют те же причины, что и болезненные ощущения в суставах. Во многих случаях их виновником является артралгия, связанная с зажатием нервных окончаний в одном из отделов позвоночника. При ущемлении происходит нарушение кровообращения или спазм околосуставных мышц, что влечёт за собой раздражение нейрорецепторов и дискомфорт.
Локализованная мышечно-суставная боль
Боль в грушевидной мышце возникает при сдавливании ствола седалищного нерва и идущих с ним сосудов в подгрушевидном пространстве. В качестве основного фактора компрессии выступает спазмированная и измененная грушевидная мышца. Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением её брюшка. Это приводит к существенному сужению подгрушевидного отверстия. Сосуды и нервы, проходящие в нём, прижимаются к костной основе и крестцово-остистой связке. Это является причиной болевого синдрома.
Основным признаком синдрома грушевидной мышцы является стойкая и зачастую устойчивая к лечению боль. Диагностика синдрома грушевидной мышцы складывается из данных физикального осмотра и результатов дополнительных инструментальных методов исследования. Врачи Юсуповской больницы включают в схему лечения синдрома грушевидной мышцы медикаментозные и немедикаментозные меры. Медикаментозная терапия включает применение нестероидных противовоспалительных средств, миорелаксантов, анальгетиков, препаратов для улучшения микроциркуляции.
При стойком и выраженном болевом синдроме и двигательных нарушениях врачи клиники неврологии проводят лечебную блокаду с местными анестетиками и глюкокортикоидами. Реабилитологи применяют следующие методики:
- массаж;
- физиотерапевтическое лечение;
- мануальную терапию с использованием постизометрической и постреципроктной релаксации мышц;
- рефлексотерапию на основе иглоукалывания, вакуумной и лазерной акупунктуры.
Проводимые с помощью старшего инструктора-методиста ЛФК упражнения направлены на расслабление грушевидной мышцы и одновременную активацию её антагонистов.
Причиной боли в трапециевидной мышце являются следующие факторы:
- работа за компьютером;
- сидячий образ жизни;
- проблемы с шейным отделом позвоночника;
- артроз плечевого сустава.
При внезапном появлении болевых ощущений следует отдохнуть, избегать тяжестей и нагрузки и сделать мягкую разминку. Каждые 1,5 часа можно прикладывать пакет со льдом на 15 минут к области трапеции.
Реабилитологи рекомендуют при боли в трапециевидной мышце выполнять следующие упражнения:
- обхватите затылок рукой, которая находится со стороны болезненного участка трапеции, и удерживайте в течение нескольких секунд;
- наклоните туловище вперёд, опустив обе руки;
- положите обе руки на затылок, сделайте глубокий вдох, задержите на 5 секунд дыхание, голову максимально прижмите к рукам (повторите упражнение 5 раз).
Боль в большой ромбовидной мышце возникает при ослаблении мускулатуры спины. Многие культуристы и тяжелоатлеты переутомляют грудные мышцы и в результате получают сутулую фигуру. Сила перегруженной работой грудной мышцы тянет плечи вперёд, а последовательная нагрузка на ромбовидную мышцу ослабляет их, в результате чего развиваются болевые зоны. Любой вид работы, при которой приходится наклоняться вперёд с округленными плечами, подвергает ромбовидную мышцу опасности появления точек напряжения.
Боль в ромбовидной мышце чувствуется по внутреннему краю лопатки. Она не зависит от движения. Приступ боли может возникнуть и во время отдыха. Простой способ устранения точек напряжения в ромбоидной мышце состоит в том, чтобы лечь на пол и расположить мяч между лопаткой и позвоночником. Для комфорта нужно положить голову на тонкую подушку. Куда поместить мяч, вы поймете тогда, когда ляжете на него и испытаете болезненность от нажатия на точку напряжения. Позвольте телу расслабиться, дышите глубоко. Сила тяжести тела и сжатие мяча расслабят мышцы спины.
Выполните растяжку. Сядьте на стул, наклонитесь вперёд и опустите голову. Захватите перекрещенными руками противоположные колени. Удерживайте это положение в течение 20 секунд. Чтобы препятствовать развитию сутулой осанки во время сидения, поднимите верхнюю часть груди и опустите лопатки. Наденьте поясничный бандаж на нижнюю часть спины немного выше талии. Для этих целей хорошо подходит скатанное полотенце.
Боль при ревматоидном артрите
Пациентов, у которых выявлен ревматоидный артрит, боли в мышцах несколько затихают после осуществления активных движений. Болевой синдром часто сопровождает людей в первой половине дня, особенно с утра. К вечеру боль стихает, а на утро все повторяется вновь. На поздней стадии заболевания боль не угасает даже к ночи.
Ревматоидный артрит вызывает нарушение кровообращения, деформацию суставов и атрофию мышц. Человек становится не только недееспособным, но и впоследствии не сможет за собой ухаживать, поскольку суставы теряют свою подвижность. Ревматологи Юсуповской больницы устанавливают точный диагноз с помощью современных диагностических методов:
- определение ревматоидного фактора в крови;
- рентгенографии суставов;
- общего и биохимического анализа крови;
- компьютерной томографии.
Врачи проводят пункцию сустава и забор синовиальной жидкости для микроскопического исследования, выполняют биопсию узелков. Своевременная диагностика заболевания даёт возможность ревматологам Юсуповской больницы провести адекватную терапию. Чем раньше она начата, тем эффективнее б схема лечения и меньше риск возникновения осложнений. В основе лечения ревматоидного артрита лежит принцип обеспечения покоя поражённым суставам, так как дополнительная нагрузка приводит к усилению воспаления и боли. Иногда на непродолжительное время пациентам назначают постельный режим с обездвиживанием нескольких суставов. Для этого ревматологи в клинике терапии накладывают на пораженные участки шины.
Схема лечения включает современные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов:
- нестероидные противовоспалительные средства;
- препараты длительного действия (пеницилламин, сульфасалазин, плаквенил и соединения золота);
- глюкокортикоидные гормоны;
- иммунодепрессанты (азатиоприн, метотрексат и циклофосфамид).
Лекарственную терапию сочетают с лечебной гимнастикой, физиотерапией, воздействием высоких и низких температур (криотерапией). Иногда может потребоваться хирургическое вмешательство. Весьма эффективны водные процедуры, когда при занятиях в бассейне суставы активно двигаются, но при этом не испытывают нагрузки.
Записывайтесь на приём к врачам по телефону Юсуповской больницы. Специалисты высокой квалификации определят причину боли в суставах и мышцах, проведут комплексное лечение и реабилитацию.
Солнечный ожог представляет собой воспаление кожи, вызванное чрезмерным воздействием ультрафиолетовго (УФ) излучения. Аналогичные ожоги можно получить, если проводить много времени под искусственным солнцем солярия. Ультрафиолетовое излучение также может нанести вред и глазам.

Солнечный ожог может вызвать необратимые повреждения. Так, ожоги, полученные в раннем возрасте, увеличивают риск развития рака кожи в будущем. К тому же, многократное чрезмерное ультрафиолетовое облучение может оставить шрамы, веснушки, привести к сухости и преждевременному старению кожи, повышает риск развития катаракты и макулярной дегенерации – одной из основных причин развития слепоты
УФ-лучи – это невидимые световые волны, источником которых является как солнце, так и лампы солярия.
Солнце испускает три основных типа ультрафиолетовых лучей:
- Ультрафиолетовые лучи А (УФ – A)
- Ультрафиолетовые лучи B (УФ – B)
- Ультрафиолетовые лучи C (УФ – C)
Симптомы солнечного ожога
- Кожа в месте ожога воспаляется и краснеет, прикосновение к ней причиняет боль.
- В течение нескольких дней после воздействия солнца кожа может припухнуть, покрыться волдырями или корочкой. У некоторых людей может появиться сыпь.
- Иногда повышается общая температура тела. В этом случае следует опасаться обезвоживания.
- Тяжесть симптомов зависит, главным образом, от следующих факторов:
- Типа кожи
- Местоположения и продолжительности пребывания на солнце
- Лекарственных препаратов, которые вы принимаете
- Степени защиты крема от солнца.
Иногда явные симптомы солнечного ожога отсутствуют, но длительное пребывание на солнце все равно сказывается на коже, повышая риск образования морщин, веснушек и рака кожи.
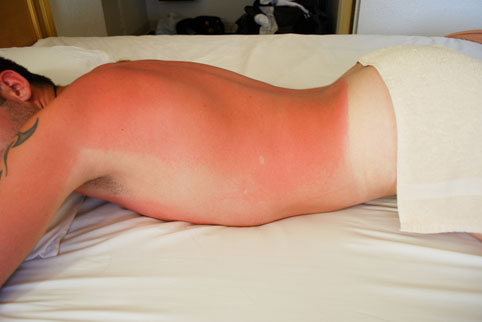
Симптомы тяжелого солнечного ожога (солнечного удара)
В тяжелых случаях могут наблюдаться следующие симптомы (их появление требует срочной медицинской помощи):
- Лихорадка
- Головокружение
- Озноб
- Тошнота
- Учащенный пульс
- Учащенное дыхание
- Обезвоживание
- Появление на коже болезненных волдырей
- Шок с потерей сознания
Первая помощь при солнечном ожоге
При подозрении на солнечный удар следует незамедлительно обращаться за медицинской помощью. В ожидании врача пострадавшему нельзя давать пить холодную воду (от этого усиливается озноб), компрессы также должны быть пропитаны не холодной, а прохладной водой.
При симптомах средней тяжести пострадавший должен пить как можно больше, чтобы предотвратить обезвоживание. Кроме того, необходимо:
- Сделать прохладные компрессы (можно смочить одежду), чтобы снизить температуру тела и уменьшить болевые ощущения
- Принять прохладную ванну без мыла (оно еще сильнее раздражает обожженную кожу). Кожу после ванны ни в коем случае нельзя вытирать, достаточно просто слегка промокнуть ее
- Нанести увлажняющий или смягчающий лосьон или крем. В данном случае необходимо предварительно посоветоваться с врачом, поскольку некоторые косметические средства содержат бензокаин, который может вызвать аллергическую реакцию, а ряд мазей замедляет заживление кожи, перекрывая доступ к ней кислорода
- При наличии волдырей следует сделать повязку на пораженный участок, чтобы предотвратить проникновение инфекции
- При сильном дискомфорте можно принять обезболивающие препараты.
Лечение солнечного ожога
В настоящее время лечение солнечных ожогов направлено, главным образом, на уменьшение симптомов. В основном это пероральное или местное применение нестероидных противовоспалительных препаратов, которые способствуют уменьшению не только воспалительного процесса, но и болевых ощущений.
Использование в данном случае стероидных препаратов, таких как, например, преднизон, нецелесообразно, поскольку препарат не способствует скорейшему заживлению и, к тому же, имеет ряд побочных эффектов.
Крем с алоэ вера хотя и не заживляет непосредственно сам ожог, облегчает некоторые симптомы.
Что касается местных анестетиков (бензокаин), то они способствуют облегчению симптомов, но их эффективность при лечении солнечных ожогов недостаточно подтверждена результатами клинических испытаний.
Стоит ли обращаться к врачу по поводу солнечного ожога?
В легких случаях можно этого не делать. Однако каждый, кто перенес серьезный солнечный ожог, не говоря уже о солнечном ударе, должен сообщить об этом – чтобы случай был зафиксирован в медицинской карте. В дальнейшем это поможет врачу, например, при выявлении признаков рака кожи или других проблем со здоровьем, которые может вызвать солнечный ожог.
Почему кожа загорает под ультрафиолетовыми лучами?
Оттенок кожи зависит о количества в ней пигмента меланина. В результате воздействия ультрафиолетового излучения усиливается выработка меланина, кожа темнеет. Загар, в свою очередь, до некоторой степени защищает кожу, ведь меланин блокирует некоторые из УФ-лучей.
Кто наиболее подвержен солнечному ожогу?
Лица с определенными нарушениями пигментации кожи (например, альбиносы) и лица с особо светлой кожей имеют повышенный риск получить солнечные ожоги. В дерматологии выделяют шесть типов кожи с точки зрения их чувствительности к ультрафиолетовому излучению.
Типы 1 и 2: Высокая чувствительность
- Первый тип – это блондины или рыжеволосые с очень светлой (бледной или молочно-белой) кожей (возможно с веснушками), которая никогда не загорает. Такие люди могут получить ожог, находясь под полуденным летним солнцем менее получаса.
- Кожа второго типа чуть более темная, возможно с веснушками способная приобрести легкий загар, но при непродолжительном пребывании на солнце легко обгорает.
Типы 3 и 4:Средняя чувствительность
- Третий тип кожи (так называемый среднеевропейский) темнее, чем кожа второго типа. Пребывая на солнце, ее обладатели могут получить умеренный ожог или светло-коричневый загар.
- Кожа четвертого типа оливкового цвета имеет низкий риск ожога. Хорошо загорает до средне-коричневого цвета.
- Типы 5 и 6:Низкая чувствительность
- Кожа 5 типа смуглая. Ожоги редки, загар темный.
- Люди с кожей шестого типа имеют черную кожу и никогда не обгорают.
Зачастую бывает сложно определить тип кожи, основываясь только на ее цвете. Для уточнения необходимо знать, насколько быстро она обгорает и насколько сильно загорает.

Солнце и болезни
При некоторых заболеваниях ультрафиолетовое излучение способно нанести коже серьезный вред в виде серьезных ожогов, волдырей и даже язв. Вот некоторые из них:
Солнце и лекарства
Целый ряд медикаментов обладает фотосенсибилизирующим эффектом, то есть повышают чувствительность кожи к воздействию солнечных или искусственных ультрафиолетовых лучей. Это некоторые нестероидные противовоспалительные препараты, антибиотики тетрациклиновой группы, сульфаниламиды, диуретики, препараты для лечения сердечно-сосудистых заболеваний, противодиабетические лекарства, ряд психотропных средств и некоторые препараты для лечения акне.
Солнце и рак
Длительное пребывание на солнце способно спровоцировать три вида рака кожи: злокачественную меланому, базальноклеточную карциному, и плоскоклеточную карциному.
Злокачественная меланома – наиболее опасная формой рака кожи, которая, как правило, развивается из родинки (иногда она возникает на абсолютно чистом участке кожи). В отличие от родинки, меланома имеет неровные границы, в основном черный или коричневый цвет (хотя иногда бывает красноватой, белой или голубоватой).Злокачественная меланома быстро метастазирует, однако при своевременной диагностике в большинстве случаев поддается лечению. Поздно диагностируемая меланома может привести к летальному исходу.
Базальноклеточная карцинома растет медленнее и метастазирует реже, чем меланома. Она представляет собой плоский участок кожи жемчужного оттенка с чуть вдавленным центром и полупрозрачными краями, может кровоточить. Базальноклеточная карцинома обычно локализуется на голове, шее, верхней части тела и руках. Если ее не лечить, она может нанести серьезный вред здоровью.
Плоскоклеточная карцинома – загрубевший или покрытый чешуйками участок кожи, который может кровоточить и не поддается воздействию смягчающих кремов. Если плоскоклеточную карциному не лечить, она распространяется на другие части тела.
И базальноклеточная, и плоскоклеточная карцинома, если их диагностировать на ранней стадии, имеют высокий процент излечимости, поэтому необходимо ежегодно проходить осмотр у дерматолога на предмет выявления рака и предраковых состояний кожи.
Профилактика рак кожи заключается в следующем:
- Ограничьте время пребывания на солнце и избегайте солнечных ванн с 10.00 до 15.00 часов.
- Носите защитную одежду: широкополые шляпы, брюки, рубашки с длинным рукавом (темные плотные ткани защищают кожу лучше, чем легкие и светлые).
- Помните, что обгореть можно даже в облачную погоду (облака не задерживают ультрафиолетовые лучи) или находясь в воде.
- Помните, что песок, вода и снег отражают солнечные лучи и увеличивают вероятность солнечного ожога
- Используйте солнцезащитные кремы с солнцезащитным фильтром не менее 15 SPF, а при светлой коже защитный фактор должен быть еще выше. Крем необходимо наносить за несколько минут до выхода на улицу и чаще обновлять его.

Как работают солнцезащитные фильтры
Солнцезащитные фильтры призваны защищать кожу от ультрафиолетового излучения. Однако важно помнить, что многие из них являются барьером лишь для ультрафиолетовых лучей типа В и в меньшей степени спасают от излучения типа А.
Все солнцезащитные фильтры подразделяются на две большие группы:
- Физические солнцезащитные фильтры рассеивают и отражают излучение типа А и В. В их состав входят такие вещества, как окись цинка, двуокись титана, хлорид железа, ихтиол и тальк. Использование физических солнцезащитных фильтров не слишком удобно с косметической точки зрения, так как они (за исключением окиси цинка) имеют темный цвет и пачкают одежду.
- Химические солнцезащитные фильтры, наоборот, поглощают ультрафиолетовые лучи, как правило, типа В. Это пара-аминобензойная кислота (правда, она весьма аллергена) и ее производные, салицилаты, производные камфары. В последнее время разработана также защита от УФ-А: дибензоилметан, бензофенон, производные камфары.
Наиболее эффективно сочетание химических и физических солнцезащитных фильтров.
Что такое SPF?
Могут ли антиоксиданты защитить от солнечных ожогов?
Антиоксиданты – это природные или синтетические вещества, которые предотвращают окислительные реакции, стабилизируя свободные радикалы, защищая тем самым клетки от повреждения. Поскольку ультрафиолет способствует образованию свободных радикалов, то теоретически – антиоксиданты: витамины А, С, Е и зеленый чай годятся в качестве защиты кожи. Правда, эта теория пока не подтверждена клиническими испытаниями.
Коротко о солнечных ожогах
- Солнечные ожоги способны стать причиной необратимых повреждений и рака кожи.
- Ультрафиолетовые лучи типов А и В могут нанести сильный вред коже.
- Ультрафиолетовые лучи отражаются от воды, снега, песка.
- Наилучший способ не допустить солнечного ожога – это не находиться долго на солнце.
- Солнцезащитные средства и одежда могут уменьшить вред наносимый солнцем.
- Выходя на улицу, наносите солнцезащитный крем и чаще обновляйте его.
Читайте также:


