Остеопороз после перелома пальца
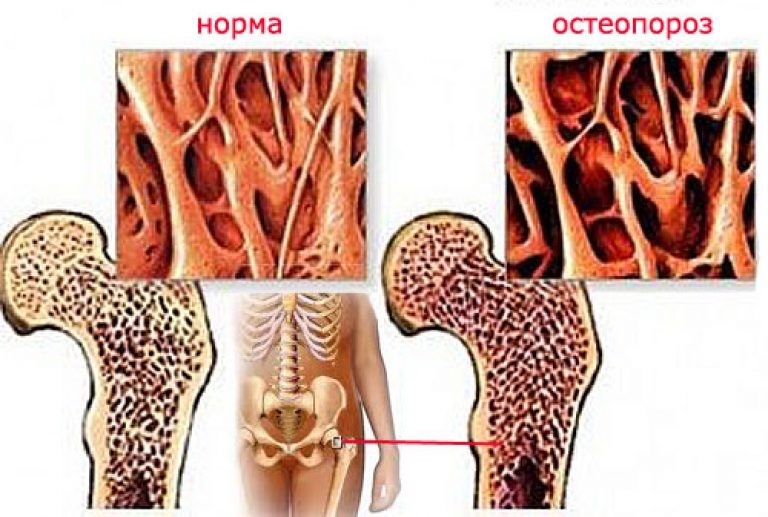
Остеопороз — хроническое заболевание, суть которого состоит в постепенном уменьшении минеральной плотности костей и повышении их хрупкости. Процесс может охватывать все элементы скелета или протекать локализовано. Остеопороз после перелома костей относится к очаговой разновидности патологии.
В области травмы происходит местное ускорение резорбции, процесс реабилитации затягивается на неопределенное время. Такие осложнения наблюдаются у каждого третьего человека, перенесшего переломы.
Патогенез посттравматического остеопороза
Эта разновидность болезни является вторичной. На фоне нейродистрофических нарушений происходит разрушение костной ткани, ускоряется вымывание кальция. Усугубляют положение сопутствующие сбои микроциркуляции и лимфообращения. Встраивание минералов в элементы скелета ухудшается. Поэтому регенерация костного разлома значительно замедляется.
Формируются очаги (пятна) разрежения пораженного участка скелета, которые хорошо видны на рентгеновских снимках. Отсюда название формы заболевания — пятнистый остеопороз.
На патологический процесс реагируют окружающие мягкие ткани и сухожильно-связочный аппарат прилегающих суставов. В свою очередь, это негативно сказывается на реабилитации пациента.
Наиболее часто страдают бедро, голеностоп, лучевая кость, плечевой сустав. Особенно опасны в этом плане переломы со смещением. Локальное развитие остеопороза в травмированной области описал доктор Зудек.
Синдром, названный его именем, чаще развивается у пожилых людей, имеющих серьезные проблемы со здоровьем. Кроме того, негативными факторами являются алкоголизм, наркомания и вынужденный прием некоторых лекарств.
Почему развивается пятнистый остеопороз
У четырех пациентов из пяти посттравматическая форма патологии выявляется в достаточное ранние сроки — через две-три недели после травмы. Поэтому не все медики разделяют мнение, что нейродистрофический процесс в костях развивается вследствие вынужденной иммобилизации после перелома рук или ног. Этиология этой локальной формы остеопороза не окончательно установлена.
Нередко резорбция развивается после операций на костях, некорректно проведенных костно-мозговых пункций, внутрисуставных блокад, нарушениях техники иммобилизации. К возникновению синдрома Зудека после перелома может привести несоблюдение пациентом врачебных рекомендаций.
На развитие пятнистого остеопороза оказывают влияние фоновые, или провоцирующие, факторы. К ним относятся следующие моменты:
- переохлаждение пораженной конечности;
- локальное воспаление мягких тканей и надкостницы в области полученной травмы;
- снижение иммунной защиты;
- наличие онкологических и других серьезных заболеваний, в том числе аутоиммунного характера;
- нарушения обмена минералов различного генеза;
- эндокринологическая патология, в частности некомпенсированный сахарный диабет, опухоль гипофиза или надпочечников;
- хронические перегрузки.
Проявления патологии
Процесс резорбции некоторое время происходит скрытно, так как пациента больше всего беспокоят боли в области травмы и вынужденная неподвижность пораженной конечности. Постепенно неприятные симптомы должны стать менее выраженными, но при развитии синдрома Зудека они не проходят и даже имеют тенденцию к усилению.
Болевой синдром в этом случае отличается стойкостью, интенсивностью и разнообразием проявлений. Чаще боли имеют ноющий, грызущий, сверлящий характер, усиливаются по ночам и на фоне физической усталости, стрессов, мало поддаются действию противовоспалительных, обезболивающих средств и другим методам терапии. Характерна иррадиация болей по всей конечности.
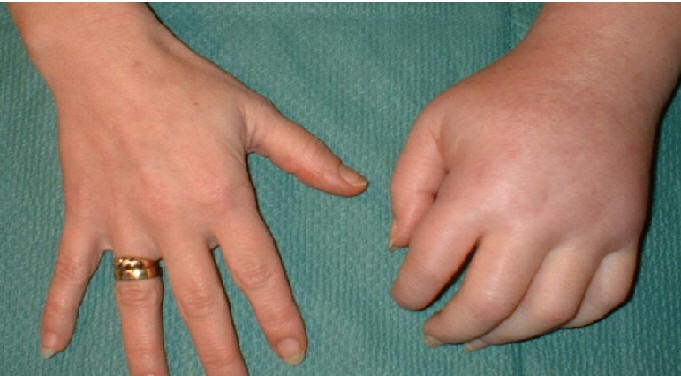
При осмотре пораженной области доктор отметит следующие патологические моменты:
- отечность мягких тканей;
- покраснение кожи с синюшным оттенком;
- болезненность при прикосновениях;
- ограничения движений;
- хруст или скрип в контактном суставе;
- значительное снижение силы в прилегающих к нему мышцах.
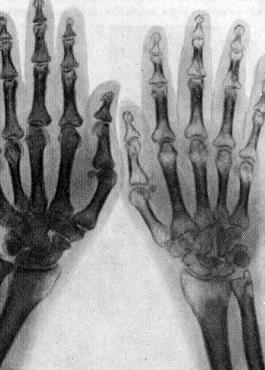
Основной метод диагностики — рентгенография травмированной вследствие перелома кости. При этом выявляется пятнистый остеопороз, для которого характерно появление очагов пониженной минеральной плотности. Обычно они имеют округлую форму и хаотичное расположение.
Характерные признаки: множественные очаги повышенной прозрачности в дистальных областях голени или фаланг, которые не имеют четких контуров и визуализируются на неизмененном фоне кости.
При обследовании на МРТ видна возросшая пористость костной структуры.
Как справиться с проблемой
Комплексное лечение локального остеопороза включает следующие разделы:
- лекарственные препараты;
- физиотерапевтические процедуры;
- лечебная физкультура и дыхательная гимнастика;
- психотерапия;
- охранительный режим с исключением переохлаждений, физических перегрузок и стрессов;
- нормализация питания.
Терапия длительная, об этом нужно предупредить пациента. Он должен быть уверен в возвращении здоровья при условии тщательного следования врачебным рекомендациям. В этом случае прогноз болезни благоприятный.
Основными задачами медикаментозного лечения являются замедление очагового разрежения, усиление остеосинтеза и ускорение встраивания кальция в костные структуры. Также необходимо уменьшить болевой синдром и улучшить психо-эмоциональный фон.
Чтобы укрепить кости, врачи назначают Миакальцик, Кальций D3 Никомед, препараты из группы бисфосфонатов. Иногда применяются эстрогены, глюкокортикоидные гормоны. Обязательным является курсовой прием витаминно-минеральных комплексов, обогащенных кальцием и витамином D.
Для снятия мучительного болевого синдрома коротким курсом используют нестероидные противовоспалительные средства (Кеторол, Мовалис). В запущенных случаях для нормализации психологического состояния назначают антидепрессанты. Также необходимы витамины, иммуностимуляторы, седативные средства растительного происхождения. 
В реабилитационном периоде физиотерапия усиливает действие лекарственных средств. С помощью различных процедур можно уменьшить боли и нормализовать мышечный тонус, улучшить обмен веществ и регенерацию в костной ткани.
Наиболее эффективны следующие методики:
- электрофорез с растворами кальция и других минералов на поврежденную область;
- фонофорез с использованием сосудистых и противовоспалительных средств;
- электростимуляция мышц в области перелома;
- массаж пораженной конечности с исключением болевых ощущений.
В некоторых лечебных центрах используется гравитационная терапия. Во время процедуры с помощью специальных аппаратов усиливается приток крови к ногам за счет гравитационного воздействия.
Это способствует усиленному поступлению кислорода и питательных веществ к пострадавшим отделам скелета. Искусственная стимуляция метаболизма формирует дополнительные капилляры, что ускоряет восстановление костных участков и уменьшает очаги деминерализации. 
В процессе восстановления большая роль отводится лечебной гимнастике. Применение ЛФК приводит к следующим результатам:
- улучшение обмена веществ и состояния сердечно-сосудистой системы;
- восстановление утраченного из-за болезни двигательного стереотипа;
- увеличение сократительной способности и силы мышц;
- профилактика образования контрактур;
- создание позитивного настроя и уверенности в излечении.
Чтобы добиться положительной динамики и быстрее вернуться к активной жизни, пациент должен регулярно выполнять упражнения в домашних условиях, постепенно наращивая нагрузки.
После адекватной комплексной терапии контрольная магнитно-резонансная томография показывает увеличение толщины кортикального слоя, костных трабекул, возрастание минерализации участков скелета.
Большое значение имеет изменение диеты. Питание должно быть отрегулировано так, чтобы кальций и витамины поступали в достаточном количестве, быстро усваивались. Для этого рацион обогащается следующими продуктами:
- молоко и молочнокислые производные;
- твердые сыры;
- жирная морская рыба, морепродукты;
- яйца;
- овощи, зелень;
- фрукты, ягоды;
- орехи.
Из хлебо-булочных продуктов предпочтение следует отдавать изделиям грубого помола с отрубями, семечками. Нужно больше пить полезных напитков: отваров ягод шиповника, свежевыжатых овощных и фруктовых соков, зеленого чая, минеральной воды, соответствующей кислотности желудочного сока. 
Следует исключить или резко ограничить кофе, крепкий чай, газированные напитки, алкоголь. Также нужно меньше есть мяса, печени, яблок и других продуктов, богатых железом, препятствующих активному всасыванию минералов в кишечнике. Чтобы не было белкового голодания, диетологи рекомендуют употреблять горох, фасоль и другие бобовые, ценные высоким содержанием растительного белка.
Такая диета должна неукоснительно соблюдаться и стать частью образа жизни, как минимум на 1—2 года.
Как предотвратить осложнения переломов
От получения травм никто не застрахован. Перелом любой кости может обернуться серьезными осложнениями, в том числе развитием посттравматического остеопороза. Чтобы этого не произошло, нужно соблюдать предписания травматолога-ортопеда — исключить нагрузки, переохлаждение. После снятия гипса постепенно расширять двигательный режим.
Большое значение имеет забота о здоровье с раннего возраста. Нужно вести здоровый образ жизни, исключив употребление алкоголя и табака, много двигаться, бывать на свежем воздухе. Человек должен получать достаточное количество минералов и питательных веществ с едой и витаминными комплексами. Эти простые меры помогут избежать проблем с костями. Если организм не будет испытывать дефицита кальция и витамина D, перелом не обернется дополнительными проблемами.
Возникновение остеопороза после перелома значительно замедляет реабилитацию пациента. Патология плохо поддается лечебному воздействию. Поэтому важно ранее выявление очаговой резорбции и назначение комбинированной активной терапии. Для выздоровления пациент должен скрупулезно выполнять все врачебные рекомендации.

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
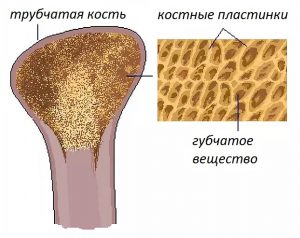
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
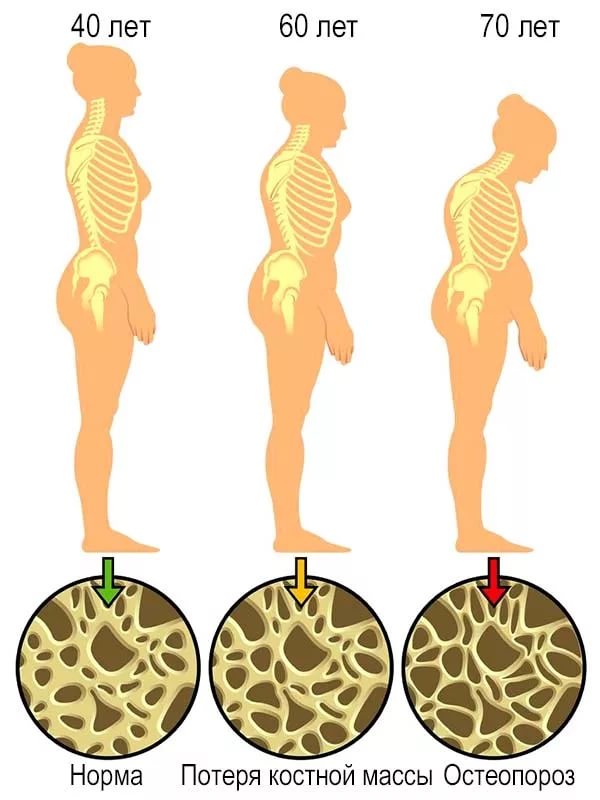
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
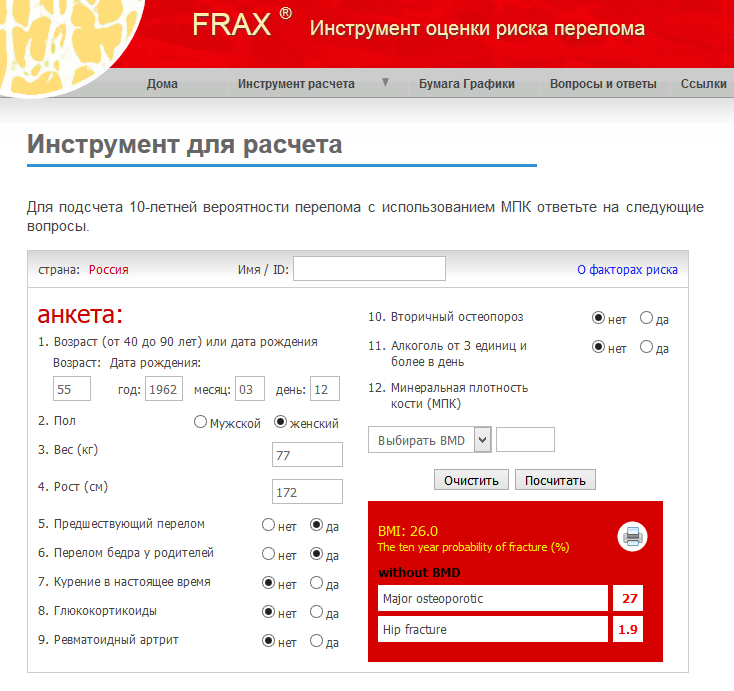
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
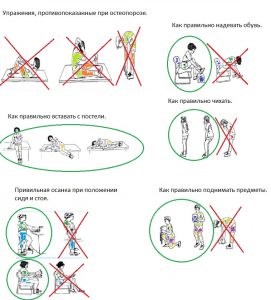
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Остеопороз – заболевание, при котором происходит разрушение структуры (дистрофия) кости. Истончение костей в области стоп – довольно частое явление. Это объясняется тем, что стопы испытывают большую нагрузку. Отсутствие лечения чревато получением инвалидности и утратой работоспособности.
На начальных этапах заболевания происходят изменения не во всех костях стопы —, страдают отдельные участки. Такое состояние называют пятнистым остеопорозом костей стопы. Если его не лечить, он грозит необратимыми последствиями. Остеопороз стопы представляет серьезную угрозу и влечет за собой смену привычного образа жизни.
Причины появления
Остеопорозу костей стопы наиболее подвержены люди преклонного возраста. Со временем все процессы в организме замедляются, кости получают меньше питательных веществ.
Результат – ослабление костей, их хрупкость и пористость. Довольно часто патология встречается у женщин, в организме которых произошла перестройка гормонального фона (период менопаузы, а также беременность или менструация).
Выделяют несколько состояний, способных спровоцировать остеопороз:
- лишний вес или его недобор,
- гормональные нарушения,
- наследственность,
- нерегулярный менструальный цикл,
- чрезмерное употребление напитков, содержащих кофеин,
- низкий уровень физической активности, малоподвижный образ жизни,
- бесконтрольный прием сильнодействующих медикаментов,
- недостаточная концентрация витамина D и кальция в организме,
- неправильное питание,
- вредные привычки.
На протяжении жизни в костях человека происходят строительные и разрушительные процессы. За них отвечают остеобласты и остеокласты. Остеокласты обладают способностью разрушать костную ткань, а остеобласты ее восстанавливают.
В молодом возрасте остеобласты преобладают над остеокластами, процесс строительства и формирования костей происходит гораздо быстрее их разрушения. Пик активности остеобластов приходится на 16-летний возраст.
В 30-35 лет скорость процессов уравновешивается, остеобласты становятся менее активными. С возрастом они продолжают утрачивать свои способности. В пожилом возрасте они практически теряют свою активность, процессы разрушения костей происходят намного быстрее, чем их восстановление.
Определенные факторы способны активизировать работу остеокластов. В таких ситуациях разрушительные процессы в костной ткани начинают ускоряться до наступления преклонного возраста. Остеобласты не успевают полноценно восстановить структуру кости, в них запускаются дистрофические процессы. Все это приводит к появлению остеопороза костей.
Узнайте, какие препараты кальция лучше при остеопорозе.
Как лечить остеопороз тазобедренного сустава?
Виды патологии
В зависимости от природы образования патологии различают несколько типов остеопороза голеностопного сустава:
- Постклимактерический. Диагностируется у женщин с измененным соотношением гормонов в организме. Зачастую это состояние наблюдается в период менопаузы.
- Кортикостероидная дистрофия. Появляется у пациентов, бессистемно принимающих кортикостероидные препараты. Они провоцируют изменения в костной структуре.
- Старческий. Диагностируется у пожилых людей (старше 65 лет). В этом возрасте происходит естественное изменение структур костной и хрящевой тканей. Внешние неблагоприятные воздействия могут только усугубить ситуацию.
- Местная дистрофия ткани. Характеризуется поражением отдельных участков опорно-двигательного аппарата.
- Вторичный. Патология становится результатом других тяжелых заболеваний, таких, как онкология, сахарный диабет, гепатит.
По тяжести остеопороз ноги делят на 4 стадии. Первые из них считаются легкими и легко поддаются лечению, 3 и 4 степени – тяжелые формы патологии, которые доставляют пациенту страдания. При развитии 4 стадии остеопороза больному присваивают группу инвалидности.
Симптомы
Остеопороз нижних конечностей характеризуется бессимптомным течением. Зачастую его обнаруживают при переломе стопы. Проявление патологии схоже с течением других заболеваний суставов.
Важно: Сам по себе перелом не может свидетельствовать о наличии изменений в костной ткани. Он может быть вызван неудачным падением или сильным ударом. Если перелом случился без особых на то причин, врач должен назначить дополнительные обследования.
Несмотря на отсутствие симптомов, указывающих на развитие остеопороза, есть признаки, по которым можно судить о наличии патологии:
- боль и ломота в костях при перемене погоды,
- ломкость волос и ногтей,
- стремительное разрушение зубов,
- сильная боль в конечности при физических нагрузках,
- припухлость и покраснение ступни,
- судороги,
- частые переломы без особых на то причин (прыжок с высоты до 50 см, поднятие тяжести, бег),
- изменение походки из-за появлений дискомфорта в процессе ходьбы.
Одним из первых признаков остеопороза может выступать ощущение тяжести в конечности, как от усталости.
Справка: Если игнорировать первые признаки остеопороза стопы и не заниматься его лечением, он может прогрессировать и поражать другие места скелета. Чаще всего наблюдаются нарушения в костях верхних и нижних конечностей, позвоночнике и тазобедренных суставах.
Диагностика
Для постановки точного диагноза недостаточно опираться только на имеющиеся симптомы. Остеопороз легко спутать с другими суставными заболеваниями в силу схожести проявлений. После осмотра пациента и изучения его жалоб доктор может назначить следующие исследования:
- биохимический анализ крови,
- КТ и МРТ,
- рентген пораженной конечности,
- денситометрия.
Рентгенография не всегда дает точные результаты. На снимке не заметны изменения при малой потере костной массы. Денситометрия направлена на качественное и количественное изучение костной ткани. Это исследование позволяет определить концентрацию минеральных солей в костях и их плотность. Процедура направлена на выявление:
- расположения наиболее истонченных участков на кости,
- возможностей переломов,
- процентного количества потерянной массы кости,
- результативности лечения определенными медикаментами.
Помогают ли бисфосфонаты для лечения остеопороза?
Лечение
Довольно часто возникает вопрос, излечим ли остеопороз стопы? Здесь все зависит от времени выявления патологии и тяжести ее течения. На ранних стадиях можно существенно замедлить развитие болезни.
Терапия обычно направлена на устранение симптомов и облегчение состояния пациента, а также обогащение организма кальцием и укрепление костного аппарата. Для лечения остеопороза применяется целый комплекс мероприятий, направленных на утолщение, укрепление и повышение выносливости пораженных участков.

Также очень часто задают вопрос, можно ли вылечить остеопороз позвоночника? К сожалению, полностью излечиться от заболевания нельзя.
Не существует единого препарата для лечения остеопороза стопы. Каждому пациенту индивидуально назначается лекарственное средство. При этом врач опирается на наличие противопоказаний и течение патологии. Чаще всего терапию заболевания проводят группой препаратов:
- Препараты кальция. Рекомендуется их применение совместно с витамином D. Самые популярные представители этой группы средств – «,Кальцемин Адванс», и «,Остеогенон»,.
- Бисфосфонаты. Эта группа препаратов замедляет процесс утраты массы костей. К ним относятся «,Золедронат»,, «,Бондронат», и алендроновая кислота.
- Гормональная терапия. В зависимости от потребностей пациента могут быть рекомендованы к применению препараты эстрогена (женский гормон, который назначают представительницам слабого пола в период климакса) и кальцитонина (этот гормон препятствует истончению костей и вымыванию кальция из них).
Совет: Не стоит начинать принимать какой-либо препарат без предварительного согласования с врачом.
Важно понимать, что лечение остеопороза – кропотливая работа. Не удастся добиться положительных результатов без корректировки рациона питания. Больным показан полный отказ от продуктов, способствующих усиленному вымыванию из организма кальция. К ним относятся:
- кофе,
- газированные и алкогольные напитки,
- жирная пища,
- кондитерские изделия,
- копченые продукты.
Пациентам рекомендуется включить в рацион большое количество зеленых овощей, молочных продуктов, рыбы, яиц и морепродуктов. Полезно употреблять в пищу крупы и бобовые.
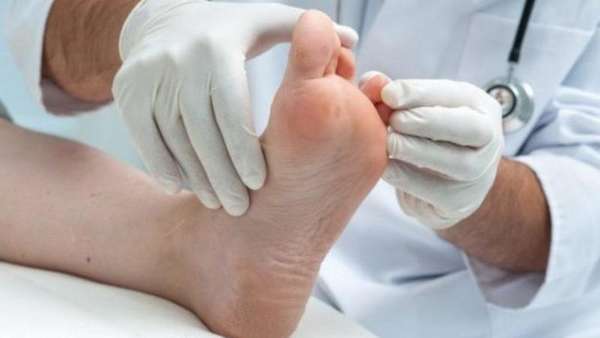
В процессе лечения остеопороза показаны регулярные занятия физкультурой. Комплекс необходимых упражнений должен быть составлен специалистом. В него могут входить следующие упражнения:
- встать на четвереньки, опереться в пол ладонями. Спину выпрямить. Поднимать верхнюю конечность вверх, при этом смотреть на пальцы рук, тянуть тело по направлению к руке. Повторить упражнение с другой рукой. Количество подходов – по 10 раз для каждой руки,
- стоя на четвереньках, смотреть вперед перед собой. Поочередно поднимать вверх вытянутую ногу,
- подъем с полной стопы на носочки и ходьба на пятках благотворно влияют на общее состояние ступней.
Как лечить остеопороз коленного сустава?
Узнайте, что такое диффузный остеопороз.
Важно при выполнении упражнений прислушиваться к своему организму. Если физическая нагрузка причиняет боль, нужно проконсультироваться с врачом по поводу смены комплекса упражнений.
Концентрацию кальция в организме можно повысить средствами народной медицины:
- Скорлупа яиц богата кальцием. Необходимо подсушить ее на сухой сковороде и измельчить до порошкообразного состояния. Рекомендуется принимать по ½ ч.л. в день, запивая водой. Разрешено в 1 стакане воды смешать немного меда и 1 ч.л. яичной скорлупы и выпивать эту смесь в течение дня.
- Ромашку аптечную, зверобой, пикульник и окопник измельчить и смешать, соблюдая пропорции 1:1. Получившуюся смесь в количестве 1 ст.л. залить 1 стаканом кипятка и прогреть на водяной бане в течение получаса. Принимать отвар 3 раза в день за 30 минут до еды.
- 1 ст.л. окопника залить 1 стаканом кипятка, накрыть крышкой и дать настояться в течение 30 минут. Добавить в настой несколько капель «,Димексида»,. Делать компресс из получившегося настоя. Для этого смочить в нем ткань и приложить ее к стопе.
Важно: Средства народной медицины не могут использоваться в качестве самостоятельного лечения. Они могут применяться лишь как вспомогательная терапия. Перед началом использования любого народного рецепта нужно проконсультироваться со специалистом.
Меры профилактики
Для предотвращения возникновения остеопороза нужно как можно раньше начать заботиться о здоровье костей. Для этого нужно правильно питаться: употреблять достаточное количество продуктов, обогащенных кальцием и витаминами.
Регулярные физические нагрузки также способствуют укреплению опорно-двигательного аппарата. Благоприятное воздействие на ступни оказывают бег, пешая ходьба или плавание. Рекомендован отказ от вредных привычек.
Заключение
Часто у людей возникает вопрос: лечится или нет остеопороз. Полностью победить болезнь невозможно. Однако грамотно назначенное лечение способно остановить начавшийся процесс разрушения костей и укрепить их. При соблюдении всех рекомендаций врача можно сохранить качество жизни на долгое время.
Читайте также:


