Остеопороз и остеоартроз при эндопротезировании
Вопросы, касающиеся взаимосвязи между остеоартрозом (ОА) и остеопорозом (ОП), стали рассматриваться с конца 1960-х гг. Так, хирурги во время операций по поводу перелома шейки бедра у пациентов с ОП отметили
Вопросы, касающиеся взаимосвязи между остеоартрозом (ОА) и остеопорозом (ОП), стали рассматриваться с конца 1960-х гг. Так, хирурги во время операций по поводу перелома шейки бедра у пациентов с ОП отметили, что у них практически отсутствуют признаки коксартроза [1]. Наличие ОА являлось протектором против возникновения переломов в проксимальном отделе бедра и позвоночнике. В клинической практике наличие этих двух заболеваний у одного больного считалось редкостью [2]. Ученые до сих пор не пришли к единому мнению относительно того, идет ли в данном случае речь о двух взаимоисключающих диагнозах или нет. Действительно ли наличие ОА является протективным признаком для развития ОП? Сегодня известно, что ОА и ОП являются очень распространенными заболеваниями опорно-двигательного аппарата у лиц пожилого возраста. Так, на долю ОА приходится более 75% от всех ревматических заболеваний, он наблюдается более чем у 50% лиц от 65 лет и старше, причем более чем у 1/3 из них развивается нарушение различных видов физической активности. Распространенность ОП в России среди пациентов в возрасте от 50 лет и старше составляет 30–33% среди женщин и 22–24% среди мужчин. Оба заболевания встречаются как у женщин, так и у мужчин, однако чаще регистрируются у женщин, особенно после наступления менопаузы. Так, ОА выявляется у каждой десятой женщины в возрасте от 50 лет, а к 75 годам — уже у каждой второй. Одна из трех женщин в климактерическом периоде и более половины лиц в возрасте 75–80 лет страдают ОП. Социальная значимость ОП определяется его последствиями — переломами позвонков и костей периферического скелета. Среди городского населения России у 24% женщин и 13% мужчин в возрасте от 50 лет и старше отмечается по крайней мере один клинически выраженный перелом. Частота остеопоротических переломов значимо повышается с возрастом, а распространенность переломов проксимального отдела бедренной кости растет экспоненциально.
Число ОП и ОА с возрастом увеличивается, поэтому наблюдающийся в последние десятилетия в развитых странах рост продолжительности жизни и, соответственно, увеличение в популяции доли пожилых людей, особенно женщин, ведет к нарастанию частоты этих заболеваний, превращая их в одну из важнейших проблем здравоохранения во всем мире.
Хотя и ОА, и ОП встречаются чаще среди лиц старших возрастных групп, тем не менее пациенты с этими заболеваниями имеют значительные антропометрические отличия (например, ОА обычно встречается у лиц с повышенной массой тела, а ОП, наоборот, у хрупких женщин), свидетельствующие о том, что эти два заболевания обусловлены разными процессами (табл.) [3, 4].
В течение последних 30 лет были опубликованы результаты более 40 проводившихся с помощью различной измерительной техники исследований, в ходе которых изучалось влияние ОА на минеральную плотность костной ткани (МПКТ) в различных областях скелета. Авторы большинства из этих работ выявили значимо более высокие показатели МПКТ у больных с ОА — по сравнению с контрольной группой. Однако имеются исследования, в ходе которых не было обнаружено повышения МПКТ и даже отмечалось ее снижение. Противоречия в полученных данных можно отнести за счет различий в выборе лиц для обследования, измерения МПКТ в разных областях скелета, использования различной измерительной техники и разных методов оценки результатов [2].
В 1995 г. было проведено первое большое одномоментное эпидемиологическое исследование [5], в ходе которого оценивалась ассоциация между рентгенологическими признаками коксартроза и МПКТ проксимального отдела бедра и позвоночника, измеренной с помощью двойной рентгеновской абсорбциометрии, у 4855 женщин от 65 лет и старше. Было обнаружено, что пожилые белые женщины со средней и тяжелой формами рентгенологически выраженного коксартроза имели более высокие показатели МПКТ по всем параметрам — по сравнению с женщинами без коксартроза, при этом отмечалась корреляция генерализованного увеличения МПКТ с двухсторонним коксартрозом и выраженным остеофитозом.
В ходе Роттердамского (Rotterdam) проспективного исследования (1996) впервые изучалась взаимосвязь между рентгенологическим ОА, оцененным по критериям Kellgren и Lawrence, МПКТ в области шейки бедра и ее динамикой, скорректированной по возрасту и индексу массы тела (ИМТ). Исследование, в котором приняли участие 1723 человека, находившихся под наблюдением в течение 2 лет, продемонстрировало значимую связь коксартроза с высокой МПКТ и нарастание МПКТ с прогрессированием болезни [6].
Кроме того, исследования, проводившиеся на женщинах-близнецах, подтвердили обратную зависимость между ОА и ОП в области проксимального отдела бедра. Выраженный остеофитоз в тазобедренном суставе ассоциировался с 5–6-процентным увеличением МПКТ в данном суставе [7].
При ОА коленных суставов также определялась повышенная МПКТ в проксимальном отделе бедра и позвоночнике — по сравнению с показателями, наблюдавшимися у лиц без ОА [8, 9]. При этом было показано достоверное увеличение МПКТ позвоночника и шейки бедра при увеличении стадии гонартроза с 1-й к 4-й. Кроме того, в ходе проспективного исследования удалось продемонстрировать, что более высокие показатели МПКТ повышают риск развития рентгенологического ОА коленных суставов [10]. У лиц с ОА коленных и тазобедренных суставов МПКТ была выше на 3–8% по сравнению со здоровыми участниками исследования [6].
При ОА кистей данные по МПКТ в различных областях скелета противоречивы, значимые отклонения МПКТ выявлялись не всегда, особенно при наличии их изолированного поражения.
По данным Л. И. Алексеевой и соавторов [11], у женщин с ОП поясничного отдела позвоночника частота ОА коленных суставов и узелковой формы оказалась ниже, чем у пациенток с нормальными показателями МПКТ (53,3 и 38,9%; 78,6 и 53,6% соответственно, p
Н. В. Торопцова, кандидат медицинских наук
Институт ревматологии, Москва
По статистике, остеопорозом страдает 30% женщин и 7% мужчин, нуждающихся в эндопротезировании тазобедренного сустава. Но это не мешает врачам выполнять операции и добиваться удовлетворительных результатов лечения. С заменой коленного сустава ситуация аналогична.
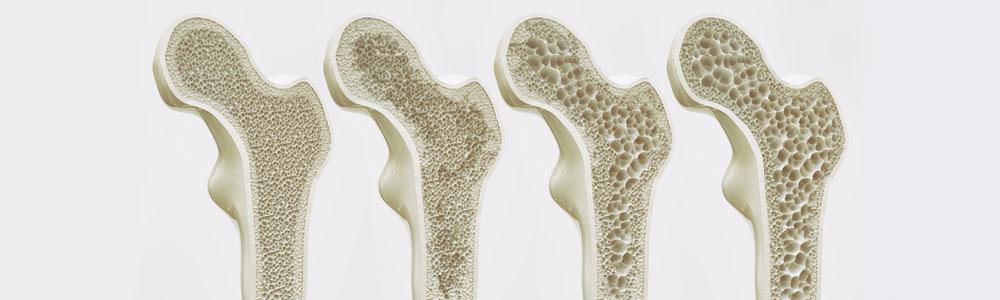
Слева-направо уменьшение плотности костной ткани бедренной кости.
Однако эндопротезирование при остеопорозе сопряжено со сложностями и рисками. Это вынуждает врачей особенно тщательно подходить к планированию операции, ее выполнению и послеоперационной реабилитации.
Как остеопороз влияет на установку эндопротеза
При данном заболевании нарушается архитектоника, то есть микростроение костной ткани. Из-за потери минералов (кальция, фосфора) она теряет прочность и становится хрупкой. Это, вместе со снижением массы костной ткани, создает высокий риск переломов. Поэтому у пожилых людей с остеопорозом кости ломаются гораздо чаще и легче, чем у здоровых мужчин и женщин молодого возраста.
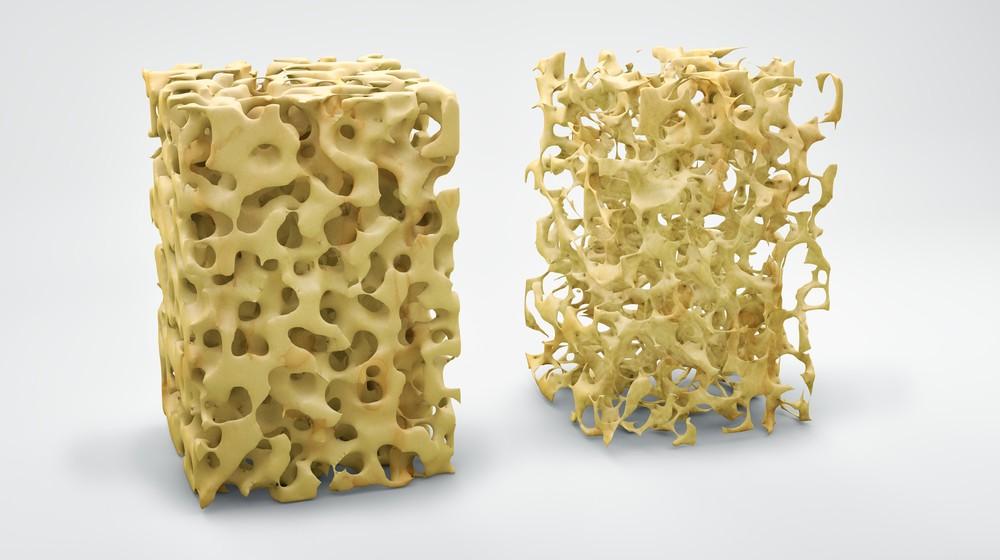
Слева здоровая, справа ослабленная кость.
Чрезмерная хрупкость костей создает немало трудностей при эндопротезировании. Ведь при этом существенно повышается риск интра- и послеоперационных переломов. При замене тазобедренного сустава может сломаться бедренная кость или кости таза в области вертлужной впадины. А при эндопротезировании коленного сустава – бедренная или большеберцовая кости.
Высокий риск переломов – не единственная опасность, подстерегающая человека при эндопротезировании.
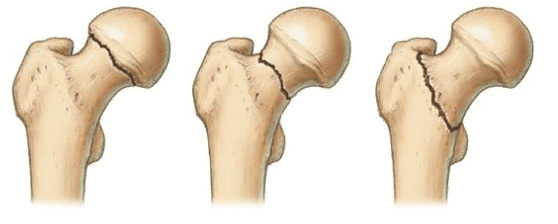
У людей с остеопорозом ускоряются процессы костной резорбции, то есть кости начинают постепенно разрушаться. В результате после операции установленный имплантат расшатывается и становится нестабильным. Это может стать причиной послеоперационного болевого синдрома, переломов и других осложнений. Из-за них пациенту может вскоре понадобиться ревизионная, то есть повторная операция.
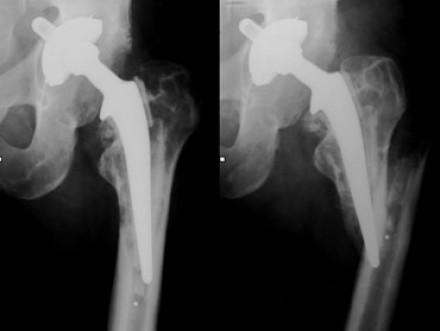
Перелом бедренной кости после перации.
Можно ли минимизировать риски
Да, это возможно. Чтобы избежать расшатывания протеза после операции, его фиксируют с помощью костного цемента. А для профилактики послеоперационной резорбции костной ткани больным назначают ряд препаратов. Такой подход позволяет свести к минимуму риск переломов и послеоперационной нестабильности компонентов эндопротеза.
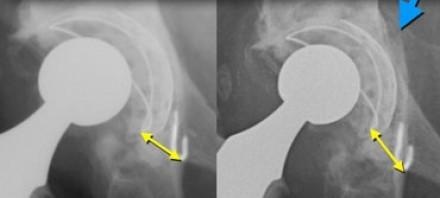
Перелом вертлужной впадины показан синей стрелкой.


Сложности в установке эндопротеза
Перед операцией всем больным проводят полное обследование, которое обязательно включает остеоденситометрию. С ее помощью врачи определяют минеральную плотность костной ткани и кортикальный индекс. На основании этих показателей они и выставляют диагноз.
Факт! О наличии остеопороза говорит снижение плотности костной ткани более чем на 2,5 SD по T-критерию. Если этот показатель находится в пределах 1,0-2,5 SD, то речь идет об остеопении.
Как мы уже сказали, пациентам с остеопорозом врачи устанавливают цементные эндопротезы. Костный цемент надежно фиксирует имплантат, объединяя его и кость в единое целое. Это позволяет добиться стабильной фиксации эндопротеза и свести к минимуму риск его расшатывания.
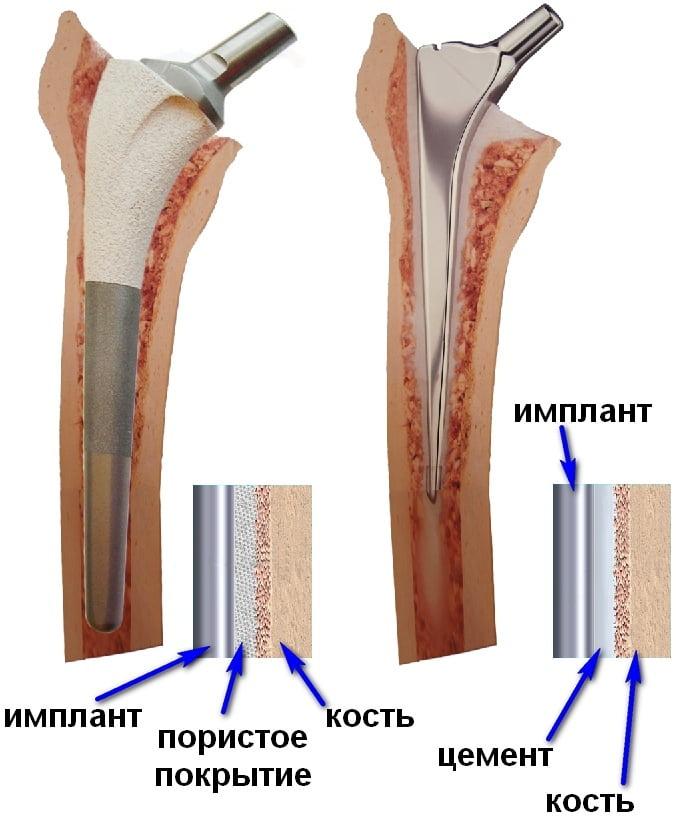
Показания к выбору модели с цементным способом фиксации:
- наличие признаков остеопороза при денситометрии;
- снижение кортикального индекса более чем на 35%.
Планируя операцию, много внимания уделяют выбору конструкции протеза. Ее всегда подбирают индивидуально.
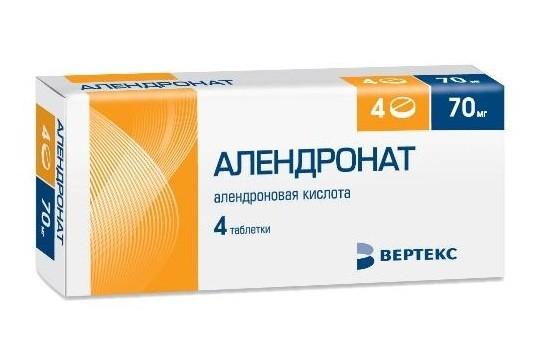
Для профилактики костной резорбции и расшатывания эндопротеза больным назначают препараты из группы бифосфонатов (Алендронат, Ризедронат). Они тормозят разрушение костей, что помогает избежать нестабильности имплантата и послеоперационных переломов. Также пациентам назначают препараты кальция и фосфора. Они восстанавливают минеральную плотность костной ткани и замедляют дальнейшее развитие остеопороза.
В каких случаях могут отказать в операции
Наличие остеопороза не является противопоказанием к эндопротезированию. Однако некоторым пациентам с данной патологией врачи могут отказать в операции. Причиной отказа может быть тяжелое состояние больного, которое делает хирургическое вмешательство опасным.
Препятствием к выполнению эндопротезирования может быть:
- ожирение третьей стадии, особенно в сочетании с остеопорозом/остеопенией;
- серьезные технические трудности в установке эндопротеза;
- воспалительные процессы в больном суставе или прилегающих тканях;
- почечная, печеночная, сердечная, дыхательная недостаточность;
- превалирование возможных рисков над ожидаемой пользой от операции (когда пациенту безопаснее отказаться от эндопротезирования, чем сделать его).
Решение о выполнении или невыполнении операции врачи принимают после тщательного обследования больного.
При этом учитывают массу факторов:
- пол и возраст пациента;
- плотность костной ткани;
- наличие переломов в анамнезе;
- ширину и форму канала бедренной кости (при замене ТБС);
- наличие тяжелых сопутствующих заболеваний.
Если операция поможет больному вернуться к активному образу жизни, то ее скорее всего сделают.
Однако у человека могут быть сопутствующие патологии, которые не дадут ему свободно передвигаться после операции. В таком случае от хирургического вмешательства скорее всего откажутся, поскольку в нем нет особого смысла. Эндопротезирование не станут выполнять и когда существуют большие интра- и послеоперационные риски.
- Многим пациентам с остеопорозом успешно выполняют эндопротезирование крупных суставов. Данная патология – не противопоказание к хирургическому вмешательству.
- В операции могут отказать, когда в ее проведении нет смысла. Например, если у пациента есть болезнь, из-за которой он в дальнейшем не сможет свободно передвигаться.
- Врачи отказываются делать эндопротезирование если у пациента имеются тяжелые сопутствующие заболевания. В этом случае риски слишком высоки, а хирургическое вмешательство неоправданно.
- Выполнение операции при остеопорозе связано с определенными рисками. Из-за чрезмерной хрупкости кости могут легко сломаться, в ходе хирургического вмешательства или после него. А низкая плотность костной ткани может стать причиной расшатывания установленного эндопротеза.
- Пациентам со сниженной плотностью костной ткани устанавливают цементные эндопротезы. Их фиксируют с помощью костного цемента, что позволяет объединить имплантат и кость в единое целое.
- После операции больным назначают медикаментозное лечение, включающее препараты кальция и бифосфонаты. Это замедляет процессы остеолиза – разрушения костей. А значит, помогает предупредить расшатывание и нестабильность эндопротеза.
ВОЗ дает определение болезней, относящихся к пожилому возрасту, однако инсульт, диабет, рак и т.д. — это патологии, приводящие к смерти. И только остеоартроз и остеопороз, не осложненные переломами, грозят ухудшением качества жизни и инвалидизацией, но не приводят к смерти. Частота этих двух нозологий в популяции будет неуклонно увеличиваться.
Алексеева Людмила Ивановна
Руководитель лаборатории остеоартроза отдела метаболических заболеваний костей и суставов НИИР РАМН с Центром профилактики остеопороза, проф. кафедры ревматологии ММА им. И.М. Сеченова, д.м.н.
Остеопорозом страдает большая часть населения, а распространенность этой нозологии везде приблизительно одинакова. У женщин зрелого возраста (старше 65 лет) остеопоротические переломы находятся на третьем месте по числу случаев за год — данная патология является достаточно распространенной. Мужским остеопорозом начали заниматься не так давно. Было выявлено, что каждый пятый случай — это мужской остеопороз. И у мужчин смертность после переломов во время госпитализации гораздо выше. Наиболее частые осложнения, вызванные данным заболеванием, увеличиваются в геометрической прогрессии в зависимости от возраста.
В России около 10 млн человек страдают остеопорозом, а переломы, как следствие данного заболевания, случаются достаточно часто. На это нужно обратить самое пристальное внимание, т.к. переломы увеличивают у больных риск летального исхода. Например, при переломе дистального отдела бедра риск летальности выше почти в 7 раз по сравнению с пациентами, у которых нет переломов. При переломе тел позвонка — почти в 9 раз. Безусловно, самым опасным является перелом дистального отдела бедренной кости. По данным мировых исследований, через год после перелома каждый пятый пациент умирает, каждый третий имеет стойкую инвалидизацию, а 40% больных не способны к самостоятельному передвижению. Практически 80% пациентов не могут обслуживать себя сами.
Если говорить о России, по данным, полученным в Екатеринбурге в 2002 г., 45% лиц после перелома шейки бедра умирают (летальность в 7 раз выше, чем в популяции). Не выходят на улицу около 15% пациентов, и только 9% вернулись к своей прежней деятельности. Происходит это не только потому, что остеопороз бедра приводит к перелому, но и потому, что медицинская помощь в нашей стране неадекватна.
Лечение такого заболевания, как остеопороз, является дорогостоящим. Расходы на его лечение стоят на втором месте после обструктивных заболеваний легких, а частота заболевания гораздо выше. Средняя частота остеоартроза во всех популяциях составляет 11–13%. Ни у какого другого заболевания из круга ревматических такой высокой частоты нет. И это касается абсолютно всех популяций. В нашей стране проблеме остеоартроза не уделяется должного внимания и наблюдается тенденция к увеличению частоты заболеваемости. Это связано со старением популяции, ожирением и др. факторами. И так же как в ситуации с остеопорозом, происходит увеличение затрат на лечение.
Безусловно, больные остеоартрозом — это пациенты второй половины жизни. Во всем мире сейчас обсуждается проблема полиморбидности; как правило, у таких больных диагностируется артериальная гипертония, ишемическая болезнь сердца, а также заболевания печени, почек, ЖКТ и т.д. Риск смертности при полиморбидных состояниях возрастает. Остеоартроз — это сложная нозология, и не случайно в англоязычной литературе он называется остеоартритом. Это не дегенеративное поражение сустава, а органная патология, в которой задействованы абсолютно все его ткани.
В настоящее время остеоартроз характеризуется тремя основными признаками: изменение в субхондральной кости, синовиальное воспаление, поражение хряща – нарушение его катаболизма, сдвиг в сторону потери хряща, потеря коллагена, протеогликанов, растрескивание, обнажение кости и т.д.
Среди многочисленных факторов развития заболевания на первом месте стоит ожирение. В настоящее время в развитых странах доля лиц с ожирением увеличилась до 25%! Установлено, что ожирение является определенным фактором развития и прогрессии остеоартроза не только крупных суставов. Последний метаанализ говорит о связи ожирения с остеоартрозом мелких суставов кисти. Сейчас активно обсуждается связь остеоартроза с остеопорозом. К остеоартрозу склонны гиперстеники, женщины с избыточной массой тела. К остеопорозу, наоборот, хрупкие женщины. Но, как оказалось, ожирение также способствует потере костной ткани. Поэтому при ожирении очень часто встречается остеопороз. При остеоартрозе наблюдаются больные с остеопорозом, и наоборот.
В чем же сходство и различие этих нозологий? Это метаболические заболевания костей, суставов и хряща. Частоту популяции составляют женщины. При обеих нозологиях среди осложнений наблюдаются переломы, нарушения функций суставов, переломов шейки бедра и уменьшение продолжительности жизни. Если говорить о факторах риска, то в двух нозологиях присутствует дефицит эстрогенов и витамина Д. Данные, полученные в нашем институте проф. Н.В. Торопцовой, свидетельствуют о том, что нормальное значение уровня витамина Д зафиксировано только у 3% женщин (дефицит у пожилых женщин еще больше). Причиной этого являются недостаточные инсоляция и потребление витамина Д с пищей, уменьшение способности кожи с возрастом синтезировать витамин Д, а почек — трансформировать его в нужную форму. Дефицит витамина Д также ассоциирован со многими другими состояниями — это мышечная слабость, диабет, онкология, нарушения иммунной системы, гипертония и т.д. При остеоартрозе недостаток витамина Д будет отражаться на метаболизме хряща и др. тканей, включая кость, также он стимулирует синтез протеогликанов. Снижение уровня витамина Д влияет на более быстрый распад хряща и прогрессирование заболевания. Потребность в витамине Д и кальции возрастает в пубертатном периоде, при беременности и лактации, а также в возрасте старше 65 лет. Очень важно, что в настоящее время в целях профилактики новорожденным снова начали назначать витамин Д.
При лечении данных заболеваний применяются три группы препаратов — уменьшающие резорбцию кости, формирующие кость, а также препараты двойного механизма действия. Нужно всегда помнить о том, что сочетание кальция и витамина Д является обязательным для лечения любой формы остеопороза. Также нельзя забывать и о том, что эти элементы являются важной составляющей профилактики заболевания.
Если говорить о глюкокортикоидном остеопорозе, это патология, которая объединила множество специалистов — ревматологов, эндокринологов, пульмонологов. При назначении глюкокортикоидов быстрый эффект виден сразу. А о том, что происходит дальше, никто не задумывается. Профессор Пинкус на американском форуме ревматологов представил данные 30–летнего наблюдения больных, которые получали глюкокортикоидную терапию. Оказалось, что доза 2,5 мг преднизолона небезопасна для пациента. Если больному необходимо назначение стероидов, врач обязан проводить профилактику остеопороза, а в определенных случаях и лечение. Показанием для назначения лечения является снижение минеральной плотности кости (–1,5 стандартных отклонения), и к этому нужно относиться со всей серьезностью.
Всем больным необходимо назначать витамин Д в дозе 800 международных единиц в сутки и кальций. Существует множество данных, доказывающих эффективность такого сочетания. Прием витамина Д в дозе 700–800 международных единиц снижает риск переломов бедра, позвоночных переломов, а также риск падений. Но при назначении лечения очень важно определить факторы риска каждого пациента и учесть сопутствующие заболевания.
По моему мнению, век узких специалистов для широкой клинической практики уходит в прошлое, врач должен знать все особенности больного. Думаю, что сейчас очень важно сплотиться, а также отдать должное терапевтам, которые должны обладать хорошими знаниями для успешного лечения наших пациентов.
После 50-55 лет многие люди сталкиваются с артрозом. Но ничуть не реже среди представителей этой возрастной категории встречается и другое заболевание – остеопороз. Зачастую они сопровождают друг друга. Как строится тактика лечения в этом случае?

Что общего у остеопороза и артроза
Остеопороз – это уменьшение плотности костей, вследствие которого они становятся очень хрупкими, а значит, повышается риск переломов. Причина этого заболевания – нарушение обмена веществ. В течение всей нашей жизни костная ткань обновляется: клетки частично разрушаются, а на их месте образуются новые. Пока эти процессы находятся в норме, кости сохраняют прочность. Если баланс нарушен, они становятся пористыми и ломкими.
При артрозе происходят примерно те же процессы, только не в костях, а в суставах – хрящевой ткани. В норме в ней сбалансированы синтез и распад клеток, тогда хрящ остается прочным и эластичным. Если процесс изнашивания преобладает над обновлением, поверхность растрескивается и истончается, появляются боль и дегенеративные изменения.

И артроз, и остеопороз возникают на фоне нарушения обмена веществ – в суставах и костях
Факторы риска артроза и остеопороза
Эти болезни, на первый взгляд, сильно отличаются. Артроз чаще бывает у людей с лишним весом, а остеопороз – у пациентов с хрупким телосложением. Ломкость костей чаще атакует женщин, в то время как лечение остеоартроза проходят в одинаковой пропорции представители обоих полов.
- Общий фактор риска для заболеваний – пожилой возраст.
С годами метаболизм в тканях замедляется. Начальные изменения в хрящах и костях происходят практически у всех людей после 50-55 лет, у многих – развивается артроз или остеопороз, у некоторых – одновременно обе болезни.
- Второй фактор риска – малоподвижный образ жизни.
При дефиците физической активности циркуляция крови замедляется, хрящ не получает достаточно питания и теряет способность к восстановлению. Плотность костей, в свою очередь, зависит от давления прилегающих к ним мышц. Если человек двигается мало, мускулатура ослабевает, возрастает риск остеопороза.

Малоподвижный образ жизни – огромный шаг к артрозу и остеопорозу
В чем сложность сочетания артроза и остеопороза
Даже по отдельности каждая болезнь очень опасна. Если же они дополняют друг друга, клиническая картина ухудшается. Кости, которые образуют сустав, теряют плотность, поэтому увеличивается нагрузка на хрящи – они изнашиваются с утроенной силой. Испытывая боль из-за артроза голеностопа, колена или тазобедренного сустава, человек подсознательно меньше двигается. Из-за этого плотность костей стремительно уменьшается.
Получается практически замкнутый круг, разорвать который может только опытный ортопед-ревматолог. Чем раньше начато лечение, тем лучше прогнозы, поэтому обращаться за помощью стоит даже при появлении утренней скованности в суставе, не дожидаясь сильной боли.

Артроз плюс остеопороз без лечения – это почти наверняка быстрая инвалидность
Боль в суставах может указывать на разные болезни. Как правильно реагировать на нее и как действовать в таком случае?
Как лечат артроз с остеопорозом
В отличие от артроза, который теоретически вполне можно обнаружить на ранней стадии, например с помощью МРТ, выявить остеопороз в начале развития невозможно. Поэтому медики рекомендуют всем женщинам после 45 лет в профилактическом порядке проходить исследование плотности костей – денситометрию.
Лечить необходимо сразу оба заболевания, атаковать только одно не имеет смысла. От остеопороза назначают препараты, замедляющие разрушение костной ткани, средства с кальцием и витамином D. Если пациентка только вступила в период менопаузы, ей подбирают заместительную гормональную терапию.

По статистике, в России остеопорозом страдает около 14 млн человек, артрозом – около 15 млн

Что бы начать правильное лечение вы должны разобраться чем вы болеете
Медицинские работники проводят множество исследований, чтобы поставить правильный диагноз. Но иногда даже врачи ошибаются, начинают неправильное лечение, при этом заболевание продолжает прогрессировать, поражая новые структуры опорно-двигательного аппарата пациента. Чтобы поставить правильный диагноз следует понимать чем отличается одно заболевание от другого, в данном случае остеоартроз от остеопороза.
Общее описание заболеваний
Остеоартроз — это дегенеративная патология, поражающая хрящевую ткань, которая защищает костные структуры от трения. В результате прогрессирования болезни гиалиновый хрящ стирается, кости трутся друг о друга, начинается деформация сустава. К данной патологии приводят механические факторы, травмирование, переломы, нарушенный обмен веществ, генетика. Остеоартроз вызывает чрезмерное напряжение на суставы, с небольшим перерывом на отдых, вибрационное воздействие (например, швейные машинки на фабриках и станки на металлургических заводах).
В отличие от остеоартроза, остеопороз — это снижение костной массы и ее плотности. Сходством между заболеваниями является деформация кости. Обе патологии хронические, развиваются не за одни сутки. При остеопорозе наблюдается изменение строения костей и снижение концентрации кристаллов гидроксиапатита. Остеопороз формируется на фоне:
- гормональных нарушений у женщин;
- злоупотребления алкогольными напитками и курением;
- сахарного диабета;
- усиления функции коры надпочечников.
Остеопороз образуется у людей, продолжительно принимающих кортикостероидные препараты, побочным эффектом которых является нарушение функционирования костной ткани. Костная ткань начинает перестраиваться по причине недостаточного наличия витамина Д.
Патологические состояния схожи в том, что образуются из-за недостаточной подвижности. Остеоартрозом страдают люди, имеющие ожирение. Остеопороз чаще наблюдается среди худых людей. По статистике оба заболевания затрагивают население старше 40 лет.
Сходство и различие болезней исходя из клиники
Остеоартроз и остеопороз совершенно разные патологии. Остеоартроз проявляется умеренной болью, которую пациенты списывают на усталость, а позже когда болезненность усиливается обращаются в больницу. Хроническое заболевание остеопороз часто, поздно обнаруживают из-за скрытого течения.
Таблица. Клиническая картина остеоартроза и остеопороза: чем отличаются.
Отличия состоят в проведении диагностических мероприятий. Для обнаружения остеоартроза суставов потребуется провести рентгенологическое исследование, сдать общий анализ крови. При необходимости лечащий доктор назначает проведение термографического и ультразвукового исследования. На рентгенограмме можно увидеть ремоделяцию, суставные поверхности становятся неконгруэнтными.Современные тенденции диагностикиУ пострадавших, имеющих остеопороз обычно диагностируется артериальная гипертония, ишемическая болезнь сердца, болезни печени, нарушенное функционирование ЖКТ. По мнению комитета экспертов Всемирной организации здоровья, в рейтинге основных медико-социальных проблем современности остеопороз занимает 3-е место.
При остеопорозе проводят несколько иные виды обследования. Как и при остеоартрозе проводят рентген пораженной конечности или всего позвоночника. Опытный специалист без труда отличит остеоартроз от остеопороза по рентгеновскому снимку. Остеопороз диагностируется с помощью:
- морфометрии;
- компьютерной томографии;
- денситометрии (определяет массу костной ткани).
В настоящее время используется три вида денситометров: радиоизотопные, рентгеновские и ультразвуковые. Выбор зависит от состояния пациента, врач сам определяет какой тип денситометрии провести.
Методы лечения нозологий
Лечение нозологий тоже немного отличается. При обеих патологиях назначают прием противовоспалительных препаратов и хондропротекторов для остановки прогрессирования болезни, восстановления количества хондроитина и глюкозамина. При остеопорозе дополнительно назначают другие восстановительные медикаменты, такие как эстроген, комплексы кальция, фториды. Пациентам с остеоартрозом такие медикаменты принимать не требуется, но некоторым назначают кортикостероиды при сильных болях и миорелаксанты для уменьшения мышечного спазма.
При обеих нозологиях важно соблюдать диетическое питание и научиться сопоставлять физические нагрузки с отдыхом. При остеоартрозе назначают курсы физиотерапии (лазерное лечение, магнитотерапию, фонофорез, электрофорез), при остеопорозе лечение физиотерапией не предусматривается. Данные заболевание различаются не только по симптоматике и диагностике, они лечатся по-разному. Опытный доктор должен провести дифференциальную диагностику, чтобы начать правильное лечение.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также:


