Остеомиелит у ребенка тест
На сайте вы узнаете все о сестринском деле, уходе, манипуляциях
Острые гнойные заболевания костей и суставов тесты с ответами
Острые гнойные заболевания костей и суставов
#1. Дайте определение остеомиелита:
- $Остеомиелит — гнойное воспаление костного мозга длинных трубчатых костей
- $Остеомиелит — гнойное воспаление губчатого вещества кости
- $Остеомиелит — гнойное воспаление костного мозга с вовлечением в процесс губчатого, компактного вещества кости, надкостницы и окружающих тканей
- $Остеомиелит — гнойное воспаление надкостницы и окружающих тканей
#2. Укажите основные клинические формы остеомиелита:
- $Гематогенный
- $Посттравматический
- $Огнестрельный
- $Острый
- $Хронический
- $Спицевой
- $Послеоперационный
- $Атипичный
#3. Укажите фазы течения остеомиелита:
- $Острая фаза
- $Подострая фаза
- $Хроническая фаза
- $Атипичная фаза
- $Молниеносная фаза
#4. Острый гематогенный остеомиелит чаще встречается у:
- $Новорожденных
- $Детей и подростков
- $Лиц трудоспособного возраста
- $Стариков
- $Мужчин в возрасте 20-30 лет
%Ответ: 2
#5. Какие теории патогенеза острого гематогенного остеомиелита Вам известны:
- $Сосудистая
- $Аллергическая
- $Травматическая
- $Нервно-рефлекторная
- $Комплексная
- $Инфекционная
- $Асептическая
#6. Укажите ранние рентгенологические признаки острого гематогенного остеомиелита:
- $Остеопороз
- $Смазанность рисунка мягких тканей
- $Остеосклероз
- $Утолщение надкостницы (периостит)
- $Наличие секвестральной полости
#7. Когда появляются первые рентгенологические признаки острого гематогенного остеомиелита от начала заболевания:
- $Через 3 дня
- $Через 10-14 дней
- $Через 1 месяц
- $Через 2 месяца
#8. Укажите лабораторные признаки острого гематогенного остеомиелита?
- $Гиполейкоцитоз
- $Повышение СОЭ
- $Понижение СОЭ
- $Повышение уровня гемоглобина
- $Лейкопения
- $Умеренная анемия
#9. При подозрении на острый гематогенный остеомиелит необходимо:
- $Выполнить диагностическую пункцию кости
- $Рассечь мягкие ткани и визуально рассмотреть кость
- $Рассечь мягкие ткани и выполнить остеотомию
#10. Одним из мероприятий успешного лечения острого гематогенного остеомиелита является:
- $Массаж конечности
- $Активные движения в суставах конечности
- $Скелетное вытяжение
- $Иммобилизации конечности гипсовой повязкой
- $Наложение согревающего компресса
#11. Какие операции выполняются в ранние сроки при остром гематогенном остеомиелите?
- $Вскрытие параоссальной флегмоны
- $Секвестрэктомия
- $Рассечение надкостницы
- $Декомпрессивная остеоперфорация
- $Костная пластика
- $Пломбировка костномозгового канала
#12. Какое осложнение не является характерным для острого гематогенного остеомиелита?
- $Патологический перелом
- $Гангрена конечности
- $Сепсис
- $Поднадкостничный абсцесс
- $Межмышечная флегмона
#13. Какие антибиотики наиболее активны в костной ткани?
- $Эритромицин
- $Ампициллин
- $Гентамицин
- $Лимкомицин
- $Морфоциклин
#14. Укажите сроки иммобилизации конечности при остром гематогеном остеомиелите:
- $1-2 недели
- $3-4 недели
- $2-3 месяца
- $До исчезновения острых воспалительных явлений
#15. Всегда ли при остром гематогенном остеомиелите показано оперативное лечение?
- $Да
- $Нет
#16. Всегда ли острый гематогенный остеомиелит при своевременно начатом лечении переходит в хроническую стадию?
- $Да
- $Нет
#17. Что является критерием перехода гематогенного остеомиелита в хроническую фазу?
- $Образование секвестров кости
- $Прогрессирующее ухудшение общего состояния
- $Формирование межмышечной флегмоны
- $Формирование поднадкостничного абсцесса
#18. Дайте определение секвестра:
- $Секвестр — это участок некротизированной кости
- $Секвестр — это полость в кости, образовавшаяся в результате гнойного расплавления
- $Секвестр — это гнойный канал в кости и мягких тканях
#19. В зависимости от расположения секвестры бывают:
- $Общие
- $Местные
- $Тотальные
- $Перфорирующие
- $Корковые
- $Компактные
- $Центральные
#20. В какие сроки формируются секвестры в костной ткани?
- $3 недели
- $4-8 недель
- $2-3 месяца
- $6 месяцев
#21. Укажите основные признаки хронического остеомиелита:
- $Рецидивирующее течение
- $Наличие секвестра или остеомиелитической полости
- $Наличие параоссальной флегмоны
- $Наличие гнойного свища
- $Остеосклероз
#22. Основными методами диагностики хронического остеомиелита являются:
- $Рентгенография
- $Фистулография
- $Реовазография
- $Клиническое обследование
- $Лабораторное обследование
#23. Виды хирургических вмешательств при хроническом остеомиелите:
- $Иссечение свища, секвестрнекрэктомия, санация полости, пломбировка полости
- $Ампутация конечности
- $Пересадка донорского костного мозга
- $Пластика костномозгового канала
- $Резекция участка кости с остеомиелитической полостью с последующей костной пластикой
- $Остеоперфорация
#24. Укажите принципы общего лечения хронического остеомиелита:
- $Хирургическая санация очага
- $Активное дренирование, лаваж остаточной полости
- $Дезинтоксикационная терапия
- $Иммунотерапия
- $Системная антибактериальная терапия с учетом чувствительности__микроорга-низмов
- $Регионарное введение лекарственных веществ
- $Гипербарическая оксигенация
#25. Укажите первично-хронические остеомиелиты:
- $Абсцесс Броди
- $Фиброзный остеомиелит
- $Опухолевидный остеомиелит
- $Склерозирующий остеомиелит Гарре
- $Альбуминозный остеомиелит Оллье
#26. Укажите форму остеомиелита изображенного на рисунке:
- $Альбуминозный остеомиелит Оллье
- $Фиброзный остеомиелит
- $Абсцесс Броди
- $Острый гематогенный остеомиелит
#27. Укажите характерные признаки абсцесса Броди?
- $Как правило, отсутствует выраженная клиническая картина
- $Бурное развитие в течение 3-5 дней
- $Длительный бессимптомный анамнез
- $Секвестры не образуются
- $Полость всегда содержит секвестры
#28. Какой возбудитель наиболее часто высевается при альбуминозном остеомиелите:
- $Ассоциация стафилококка и стрептококка
- $Синегнойная палочка
- $Кишечная палочка
#29. Укажите отличительные особенности склерозирующего остеомиелита:
- $Бурная клиническая картина
- $Клинические симптомы практически отсутствуют
- $На фоне выраженного остеосклероза имеются мелкие полости
- $Облитерация костномозгового канала
- $Выраженный остеопороз
- $Одиночная полость с крупным секвестром
#30. Дайте определение гнойного артрита:
- $Гнойный артрит — воспаление синовиальных оболочек сустава и суставных поверхностей
- $Гнойный артрит — воспаление синовиальных оболочек сустава
- $Гнойный артрит — воспаление костей и окружающих мягких тканей
#31. Причины первичного гнойного артрита:
- $Ранение сустава
- $Распространение воспаления на сустав из окружающих тканей
- $Сепсис
- $Отдаленные гнойные очаги
- $Остеомиелит
#32. Как называется острый гнойный артрит коленного сустава?
- $Гонит
- $Коксит
- $Омартрит
#33. Как называется острый гнойный артрит тазобедренного сустава?
- $Гонит
- $Коксит
- $Омартрит
#34. Как называется острый гнойный артрит плечевого сустава?
- $Гонит
- $Коксит
- $Омартрит
#35. Укажите рентгенологические признаки острого гнойного артрита:
- $Расширение суставной щели
- $Сужение суставной щели
- $Остеопороз суставных поверхностей костей
- $Остеосклероз суставных поверхностей костей
#. 36.Укажите наиболее частые осложнения гнойного артрита:
- $Вывих в воспаленном суставе
- $Параартикулярная флегмона
- $Анкилоз
#37 Какие оперативные вмешательства выполняются при остром гнойном артрите?
- $Пункция сустава с промыванием суставной полости
- $Трансплантация сустава
#38. При серозно-гнойной форме острого артрита используют:
- $Пункционный метод лечения
- $Артротомию с дренированием полости сустава
- $Резекцию суставных поверхностей
- $Ампутацию конечности
#39 . При эмпиеме сустава, капсульной флегмоне и панартрите используют:
- $Пункционный метод лечения
- $Артротомию с дренированием полости сустава
- $Резекцию суставных поверхностей
- $Ампутацию конечности
#40. При остеоартрите используют:
- $Пункционный метод лечения
- $Артротомию с дренированием полости сустава
- $Резекцию суставных поверхностей
- $Ампутацию конечности
#41. Дайте определение бурсита:
- $Острый гнойный бурсит — воспаление околосуставных слизистых сумок
- $Острый гнойный бурсит — воспаление синовиальной оболочки сустава
- $Острый гнойный бурсит — воспаление околосуставных мягких тканей
#42. Какие хирургические методы используются для лечения острого гнойного бурсита?
- $Пункция сумки с промыванием полости
- $Вскрытие и дренирование сумки
- $Ампутация конечности
- $Экзартикуляция
#43. Что является основным отличительным признаком острого гнойного бурсита от острого гнойного артрита?
- $Выраженная интоксикация
- $Сохранение движений в суставе
- $Отек околосуставных тканей
#44. Схема какого остеомиелитического процесса изображена на рисунке?
- $Острого
- $Хронического
#45. Укажите вид секвестра, изображенного на рисунке:
- $Корковый
- $Центральный
- $Перфорирующий
- $Тотальный
#46. Укажите вид секвестра, изображенного на рисунке:
- $Корковый
- $Центральный
- $Перфорирующий
- $Тотальный
#47. Укажите вид секвестра, изображенного на рисунке:
- $Корковый
- $Центральный
- $Перфорирующий
- $Тотальный
#48. Укажите вид секвестра, изображенного на рисунке:
- $Корковый
- $Центральный
- $Перфорирующий
- $Тотальный
#49. Какой вид секвестра изображен на рисунке 2:
- $Корковый
- $Тотальный
- $Центральный
- $Перфорирующий
#50. Какой вид бурсита изображен на рисунке:
- Коксит
- Омартрит
- Гонит
001. Что является источником образования секвестральной коробки:
1) надкостница, эндост, костный мозг
2) только костный мозг
3) только надкостница
4) окружающие мышцы
002. Какое наиболее грозное осложнение может возникнуть при длительно существующем хроническом остеомиелите свищевой формы?
1) опухоль в области свища
2) осложнений не развивается
3) амилоидоз почек
4) флегмона мягких тканей
1) участок мертвой кости
2) вновь образованная костная ткань вокруг секвестра
3) неизмененные мягкие ткани вокруг кости, пораженной гнойным процессом
4) неизмененная костная ткань вокруг секвестра
004. Какую роль выполняет иммобилизация при остром гематогенном остеомиелите?:
1) предупреждает генерализацию воспалительного процесса и патологический перелом
2) улучшает кровообращение в тканях
3) особого эффекта не дает
4) улучшает лимфообращение
005. Назовите изменения в общем анализе крови, характерные для острого гематогенного остеомиелита:
2) лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево
4) анализ крови без особенностей
006. Как выглядит на рентгенограмме секвестр костной ткани при остром гематогенном остеомиелите:
1) участок разрежения (просветления)
2) участок затемнения с ободком просветления вокруг
3) периостальная реакция
4) нечеткость костной структуры
007. Автором теории сенсибилизации в возникновении острого гематогенного остеомиелита является:
2) Дерижанов С.М. 1940
3) Корнев П.Г. 1940
4) Еланский Н.Н. 1986
008. Назовите объем радикального лечения хронического гематогенного остеомиелита:
1) устранение гнойно-некротического очага
2) вскрытие поднадкостничного абсцесса
3) удаление секвестра
4) дренирование межмышечной флегмоны
009. Оптимальный хирургический метод лечения острого гематогенного остеомиелита:
1) ранняя декомпрессивная остеоперфорация
2) дренирование межмышечной флегмоны
3) вскрытие поднадкостничного абсцесса
010. Что относится к этиологическому лечению острого гематогенного остеомиелита:
011. Цель операции при остром гематогенном остеомиелите
1) санация гнойного очага
2) понижением внутрикостного давления
3) отграничение воспалительного процесса
4) все перечисленное
012. Периостит, который виден на рентгенограмме при наличии деструктивных изменений в кости характерен для:
2) костно-суставного туберкулеза
3) консолидированного перелома
013. В каком возрасте наиболее часто возникает острый гематогенный остеомиелит:
014. Костные изменения на рентгенограмме, через две недели от начала заболевания:
1) наличие секвестров
2) разреженность костной структуры, смазанность костного рисунка,
истончение и исчезновение костных перекладин
3) атрофия кости
015. В процессе лечения острого гематогенного остеомиелита проводятся цикловые смены антибиотиков. Сколько продолжается цикл:
016. Наиболее тяжелое осложнение острого гематогенного остеомиелита:
4) регионарный лимфаденит
017. Что является основным звеном в патогенезе острого гематогенного остеомиелита по теории Э. Лексера:
1) микробная эмболия концевых сосудов кости
2) нервно-рефлекторный механизм
018. Автором теории микробной эмболии концевых сосудов кости в возникновении острого гематогенного остеомиелита является:
2) Дерижанов С.М. 1940
3) Корнев П.Г. 1940
4) Еланский Н.Н. 1986
019. Причины патологического перелома при гематогенном остеомиелите:
1) отсутствие иммобилизации
2) межмышечная флегмона
3) атрофия мышц конечности
4) вирулентность инфекции
020. Какие ткани вовлекаются в процесс при остром гематогенном остеомиелите:
1) паностит и окружающие мягкие ткани
2) только костная ткань
4) окружающие мышцы
021. При появлении одышки, цианоза, кровохарканья и хрипов в легких о каком осложнении остеомиелита следует думать:
2) септическая пневмония
3) крупозная пневмония
4) острый бронхит
022. Последовательность развития гнойного процесса при остром гематогенном остеомиелите
1) остит, межмышечные и подкожные флегмоны, миелит, периостит
2) остит, миелит, периостит, межмышечные и подкожные флегмоны
3) миелит, остит, периостит, межмышечные и подкожные флегмоны
4) периостит, миелит, остит, межмышечные и подкожные флегмоны
023. Десенсибилизирующая терапия (димедрол, хлорид кальция и др.) относится к:
1) патогенетическому лечению
2) симптоматическому лечению
3) этиологическому лечению
4) профилактическому лечению
024. Какую функцию выполняет мышечный лоскут при пластике костных полостей:
1) механическое заполнение полости
2) образование сосудистых анастомозов между мышцей и костью
3) биологическим способом приводит к более совершенной санации инфицированной полости
025. Анатомо-физиологические особенности строения детской кости:
1) особенности строения надкостницы
2) наличие зоны роста
3) своеобразная архитектоника капилляров метаэпифиза кости
026. Наиболее ранние местные симптомы острого гематогенного остеомиелита:
1) флюктуация, гиперемия
2) локальная болезненность, боль при нагрузке конечности по оси
3) побледнение конечности
4) локальная отечность и расширение подкожных вен
027. Линейный периостит, который виден на рентгенограмме при отсутствии секвестра, характерен для:
1) острого гематогенного остеомиелита
2) хронического гематогенного остеомиелита
3) первично-хронического остеомиелита
4) консолидированного перелома
028. Принципы лечения острого гематогенного остеомиелита:
1) иммобилизация и антибиотикотерапия
2) консервативное лечение
3) физиотерапевтическое лечение
4) раннее щадящее оперативное лечение
029. Наиболее ранним способом диагностики периостита при остром гематогенном остеомиелите является:
2) Компьютерная томография
3) Ультразвуковое исследование
030. Наиболее частый возбудитель острого гематогенного остеомиелита:
1) золотистый стафилококк
4) кишечная палочка
031. Типичные рентгенологические изменения костной ткани, характерные для хронического гематогенного остеомиелита:
1) линейный периостит
3) разрушение кости и периостит
4) секвестр, секвестральная коробка
032. Основной метод диагностики протяженности свища при хроническом гематогенном остеомиелите:
033. Эндогенный остеомиелит возможен при:
1) открытом переломе
2) огнестрельном ранении кости
3) гематогенном распространении инфекции из отдаленного очага
4) контактном распространении инфекции из гнойного очага расположенного вблизи кости
034. Показания к операции при хроническом гематогенном остеомиелите:
2) ограниченный склероз
3) секвестр и секвестральная коробка
4) секвестр без секвестральной коробки
035. Типичная локализация острого гематогенного остеомиелита:
036. Больной с острым гематогенным остеомиелитом нуждается в:
1) госпитализации в инфекционное отделение
2) госпитализации в терапевтическое отделение
3) госпитализации в хирургическое отделение
4) амбулаторном лечении
037. Путь распространения инфекции по кости в процессе развития острого гематогенного остеомиелита:
2) лимфогенный + гематогенный
038. Основной метод лечения абсцесса Броди:
039. Основной метод лечения склерозирующего остеомиелита Гарре:
040. Характерный для хронического гематогенного остеомиелита рентгенологический признак:
1) секвестр и секвестральная коробка
2) многослойный периостит
041. Ранее щадящее оперативное лечение острого гематогенного остеомиелита:
1) пункция межмышечной флегмоны
2) вскрытие поднадкостничного абсцесса
3) декомпрессивная трепанация остеомиелитического очага
4) разрез и дренирование межмышечной флегмоны
042. Обязательно ли исследование гноя из свища на микрофлору при хроническом гематогенном остеомиелите:
3) посев существенного значения не имеет
4) исследование нужно делать по определенным показаниям
043. Рентгенологический признак острого гематогенного остеомиелита:
1) линейный периостит
2) многослойный периостит
3) периостальная реакция отсутствует
4) изменений надкостницы нет
1) острый гнойно-воспалительный процесс, локализующийся в костном мозге и эндоосте
2) острый гнойно-воспалительный процесс, локализующийся в костном мозге, эндоосте и кости
3) острый гнойно-воспалительный процесс, локализующийся в костном мозге, эндоосте, кости и надкостнице
4) острый гнойно-воспалительный процесс, локализующийся в костном мозге, эндоосте, кости, надкостнице и окружающих мягких тканях
045. При остром гематогенном остеомиелите рентгенологическое исследование будет информативным:
1) в первые сутки от начала заболевания
2) на 2 – 3 сутки от начала заболевания
3) на 5 – 7 сутки от начала заболевания
4) на 10 – 14 сутки от начала заболевания
9. Эталоны ответов:
| 001 – 1 002 – 3 003 – 2 004 – 1 005 – 2 006 – 2 007 – 2 008 – 1 009 – 1 010 – 1 011 – 4 012 – 1 013 – 1 014 – 2 015 – 3 016 – 1 | 017 – 1 018 – 1 019 – 1 020 – 1 021 – 2 022 – 2 023 – 1 024 – 4 025 – 4 026 – 2 027 – 1 028 – 4 029 – 3 030 – 1 031 – 4 032 – 4 | 033 - 3 034 – 3 035 – 3 036 – 3 037 – 3 038 – 1 039 – 2 040 – 4 041 – 3 042 – 1 043 – 1 044 – 4 045 – 4 046 – 4 |
1. Гостищев В.К. Общая хирургия, 2004
4. Петров С.В. Общая хирургия, 2004
5. Стручков В.И. Стручков Ю.В. Общая хирургия, 1988
1. Акжигитов Г. Н., Остеомиелит. – БПВ, М., 1986.
2. Никитин Г. Д., Хронический остеомиелит. – Л., Медицина, 1990.
Как и обещал - рассказываю об остром гематогенном остеомиелите у детей и подростков. Про то, как это заболевание проявляется у грудничков - писал в прошлом посте, а значит сегодня работы у меня тут будет поменьше(написал я в начале поста и один хрен убил на это всё ровно час, как обычно)
Сразу об актуальности данной проблемы - точную статистику я нигде не нашел, и не факт что она вообще ведется. Видел цифру 2 заболевших на 10 000 детей, что вроде немного, а вроде и вполне достаточно, учитывая то, что штука это опасная (вполне смертельная) и без последствий не проходит. Плюс пару - тройку лет назад в моем городе погиб абсолютно здоровый подросток, что является наглядным примером актуальности и важности своевременной диагностики.
Короче, поехали.
Острый гематогенный остеомиелит можно перевести на общеупотребительный язык как острое воспаление кости и костного мозга, где источником заражения послужила кровь.
Есть еще травматический, огнестрельный и послеоперационный остеомиелиты, которые нас не интересуют, так как пропустить их вряд ли получится)
Наиболее часто встречается у человеков до 18-20 лет и младше (у парней в 3 раза чаще чем у девчонок). У взрослых бывает казуистически редко, протекает вяло, хронически, помереть от этого им затруднительно, так что пусть разбираются с этим сами. А всё почему? А потому что растущая кость кровоснабжается весьма оригинально. (Нормальной картинки я не нашел, поэтому будет эта)
Вся фишка в том, что создаются условия для задержки попавших в кровяное русло бактерий в области метафизарной хрящевой пластинки, где сосуды извитые, иногда в виде слепого тупичка, кровоток здесь медленный.
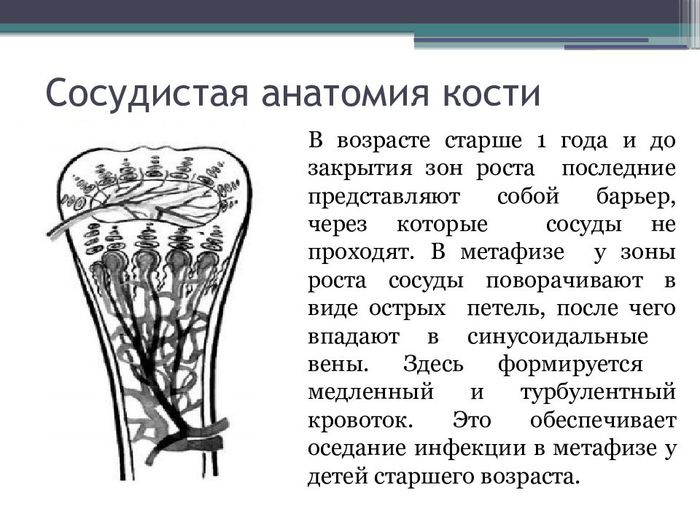
Сразу нужно пояснить, откуда вообще в кровотоке могут появиться бактерии. Хотя ответ тут простой - откуда угодно. Все читали, что кровь в норме стерильна. Но даже у здорового человека периодически из нее можно высеять небольшое количество микроорганизмов, причем иногда даже болезнетворных. Выдавил прыщ - получи бактериемию, агрессивно почистил зубы - тоже, удалили зуб в стоматологии - вообще вероятность под 100%. Из любой царапины, фурункула, с поверхности слизистой, из кишечника. Однако у подавляющего большинства людей никаких проблем от этого не возникает. Потому как в здоровые ткани из кровяного русла бактериям не проникнуть, они так и будут нарезать круги пока не помрут от неспецифических факторов самой крови или их не схарчат макрофаги где - нибудь в селезенке.
Но вот если где - нибудь возникает застой или замедление кровотока, снижение местной защиты - в этом месте микробы могут спокойно осесть и не только не сдохнуть, но и начать размножаться.
Однако одних особенностей кровоснабжения недостаточно, ибо они есть у каждого, а остеомиелит - у единиц. Отсюда можно уже вывести некоторые особенности анамнеза. У многих больных заболеванию предшествовал несильный удар (парень умер именно после того, как ему на футболе по ноге пнули) - что может вызвать сотрясение и отек в области сосудов, отчего и так замедленный кровоток почти встанет,
перенесенные ОРВИ, которые временно снижают иммунитет (кстати, самое частое осложнение ОРВИ - пневмония, что тоже не подарок), ангины, фурункулы, нагноившиеся ранки - которые могли быть источником бактериемии. А могло и вообще нихрена не быть (или пациент не помнит таких незначительных вещей)
Ну и самое главное - клиника и дифференциальная диагностика. Чаще всего поражаются крупные кости ног - бедренная, берцовые, пяточная, намного реже тазовые, плечевые, предплечья и кисти. Другие кости - казуистика, но бывает. Самое главное - отдифференцировать обычную травму от воспалительного процесса в кости (потому как если была травма - боль в этом месте зачастую игнорируется), далее по пунктам:
1) Боль - при остеомиелите боль будет острейшая, распирающая, так как внутрикостное давление повышается до 6 раз. Очень важный признак - мешает спать и болит в покое. Травмы же в покое практически не болят. Можно аккуратно постукать над очагом - при остеомиелите последует очень сильная болевая вспышка.
2) Общая интоксикация - при травме практически нет, может быть небольшая температурка.
При остеомиелите - картина острого гнойного воспаления - с температурой под 39 - 40, рвотой, ознобом, отказом от пищи, общим хреновым самочувствием (иногда это всё будет выражено меньше, но то, что человек болеет весь - всегда будет понятно)
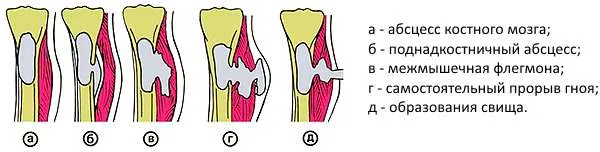
3) Для остеомиелита характерно щажение конечности - движения вызывают боль, а так же спазм мышц. Если затянуть с диагностикой - заболевание пойдет по естественному пути развития (на картинке) - и будет флегмона или свищ, и тогда всё будет всем понятно. Но до этого еще дожить надо, что не всем удается.
При обоснованном подозрении на остеомиелит нужно срочно обращаться к дежурному хирургу в стационар, самим или по скорой помощи. Ну и надеяться, что с хирургом повезет) Он проверит кровь, сделает рентген (на котором в начале заболевания не видно ровно нихрена), и, в идеале, сделает диагностическую пункцию кости - там уже будет все понятно.
Лечение строго хирургическое - таблеточками здесь уже не поможешь. Из кости делают этакую свистульку, просверливая в нескольких местах, ставя дренажи, промывая антибиотиками и антисептиками, короче развлекаются по - хирургически.
Так, ну вроде всё, написать еще можно немало, но практического значения это иметь не будет.
PS: кто сталкивался в жизни с остеомиелитом - пишите в комменты, почитаю. Потому что в реале зачастую бывают интересные и редкие случаи, мне для опыта пойдет)
Аннотация научной статьи по клинической медицине, автор научной работы — Юрковский А. М., Воронецкий А. Н.
Проведён сравнительный анализ диагностических возможностей рентгенографии , рентгеновской компьютерной томографии, ультразвуковой диагностики , магнитно-резонансной томографии, радионуклидной диагностики и поисковой остеоперфорации при остром гематогенном остеомиелите в зависимости от возраста, локализации, фазы и стадии заболевания. Предложен диагностический алгоритм, учитывающий диагностические возможности методов лучевой диагностики в интрамедуллярную и экстрамедуллярную фазу острого гематогенного остеомиелита. Обсуждены возможности проведения диагностической и/или лечебной остеоперфорации под контролем рентгеновской компьютерной томографии и ультразвуковой диагностики (особенно у детей первого года жизни).
Похожие темы научных работ по клинической медицине , автор научной работы — Юрковский А. М., Воронецкий А. Н.
The comparative analysis of the diagnostic possibilities of X-ray , X-ray computer tomography, ultrasound diagnostics , magneto-resonant tomography, radionuclear diagnostics and searching osteoperforation is conducted in case of acute hematogenic osteomyelitis depending on the age, localization, phase and stage of the disease. The diagnostic algorithm is suggested which takes into account diagnostic possibilities of the radial diagnostics methods in the intramedullary and extramedullary phase of the acute hematogenic osteomyelitis . The possibilities of diagnostics and/or therapeutic osteoperforation under the X-ray computer tomography control and ultrasound diagnostics (especially in 1-year old children) are discussed.
A.M. ЮРКОВСКИЙ, А.Н. ВОРОНЕЦКИЙ
РАННЯЯ ДИАГНОСТИКА ОСТЕОМИЕЛИТА У ДЕТЕЙ: ПРЕДЕЛЫ ДИАГНОСТИЧЕСКИХ ВОЗМОЖНОСТЕЙ
Проведён сравнительный анализ диагностических возможностей рентгенографии, рентгеновской компьютерной томографии, ультразвуковой диагностики, магнитно-резонансной томографии, радионуклидной диагностики и поисковой остеоперфорации при остром гематогенном остеомиелите в зависимости от возраста, локализации, фазы и стадии заболевания. Предложен диагностический алгоритм, учитывающий диагностические возможности методов лучевой диагностики в интрамедуллярную и экстрамедуллярную фазу острого гематогенного остеомиелита. Обсуждены возможности проведения диагностической и/или лечебной остеоперфорации под контролем рентгеновской компьютерной томографии и ультразвуковой диагностики (особенно у детей первого года жизни).
Ключевые слова: остеомиелит, рентгенография, ультразвуковая диагностики, радионук-лидная диагностика
The comparative analysis of the diagnostic possibilities of X-ray, X-ray computer tomography, ultrasound diagnostics, magneto-resonant tomography, radionuclear diagnostics and searching osteoperforation is conducted in case of acute hematogenic osteomyelitis depending on the age, localization, phase and stage of the disease. The diagnostic algorithm is suggested which takes into account diagnostic possibilities of the radial diagnostics methods in the intramedullary and extramedullary phase of the acute hematogenic osteomyelitis. The possibilities of diagnostics and/or therapeutic osteoperforation under the X-ray computer tomography control and ultrasound diagnostics (especially in 1-year old children) are discussed.
Keywords: osteomyelitis, X-ray, ultrasound diagnostics, radionuclear diagnostics
Ранняя диагностика и своевременно начатое лечение острого гематогенного остеомиелита (ОГО) в значительной мере предопределяют исход патологического процесса, особенно у детей младшего возраста. Так, по некоторым данным, ранняя санация первичного очага (до трёх суток) позволяет у многих больных детей предотвратить септикопиемию, а последующее комплексное лечение приводит к выздоровлению у 95% пациентов [1]. Однако при всей очевидности подобного эффекта ранней диагностики ОГО проблема пока далека от своего решения. И среди причин сохранения такого положения дел чаще
всего отмечают многообразие клинических проявлений и недостаточную информативность используемых в практическом здравоохранении диагностических критериев [2].
Всё ещё используемая клиницистами классификация Т.П. Краснобаева, предусматривающая токсическую, септико-пие-мическую и местно-очаговую формы, не учитывает фазы и стадии заболевания. То есть не учитывается именно то, на чём, по сути, и должен строиться диагностический алгоритм. Ведь информативность целого ряда доступных диагностических методик напрямую зависит от фаз патологического процесса. И если в интрамедуллярную фазу (фазу локализованного в костномозговом
канале воспалительного отёка без гнойного расплавления костного мозга) диагностическая ценность ряда методов (рентгенография, КТ, УЗИ) не высока (в сравнении с МРТ или сцинтиграфией), то при выходе гнойного экссудата за пределы костномозговой полости (экстрамедуллярная фаза) и формировании субпериостальной флегмоны (не говоря уже об образовании межмышечных и субфасциальных флегмон) их возможности в визуализации па-томорфологических изменений существенно расширяются, хотя в этом случае говорить о ранней диагностике уже не приходится.
Не всё однозначно и в отношении такого , несомненно, важного метода, как поисковая остеоперфорация. Отдавая должное её лечебным и диагностическим воз-
можностям, позволяющим, кстати, получать наиболее объективную информацию (прежде всего это внутрикостное давление и исследование пунктата костного мозга), следует отметить всё же недостаточную его точность (чувствительность при исследовании на культуру до 42%), хотя при сочетании с гистологией ситуация лучше - до 84% [3].
Таким образом, существует необходимость дальнейшей разработки эффективных методов ранней диагностики, доступных для использования, прежде всего в практическом здравоохранении, что, по всей видимости, возможно лишь при использовании алгоритма, учитывающего пределы и возможности различных методов (в зависимости от возраста пациента, локализации, распространённости, фаз и стадий ОГО) и, естественно, их доступность.
Цель работы: провести сравнительный анализ возможностей различных методов диагностики применительно к ранним проявлениям ОГО у детей.
Методы медицинской визуализации и их диагностические возможности при остром гематогенном остеомиелите
Рентгенография (РГ) является стартовым методом, так как позволяет оценить форму, контуры, структуру и соотношения между костями. Раньше всего (через 24-48 часов) с помощью данного метода можно определить изменения в парооссальных мягких тканях (увеличение в объёме мягких тканей, непосредственно предлежащих к очагу поражения, потеря чёткости контуров как самих мышц, так и границы, отделяющей их от подкожно-жировой клетчатки). Однако эти признаки не надежны и выявляются далеко не всегда. Позже (обычно не ранее 10-14 дня) появляются участки локального остеопороза и линей-
ные периостальные наслоения. Остеонек-роз обычно выявляется не ранее, чем через месяц от начала заболевания, секвестрация ещё позже [4, 5]. Возможное нарастание изменений на рентгенограммах на фоне клинического улучшения обычно является проявлением ранее не видимых патоморфологических изменений.
Чувствительность и специфичность обычной РГ менее 5% в дебюте, около 33% в первую неделю и до 90 % через 3-4 недели. По некоторым данным, только у 70% детей с бактериологически подтверждённым ОГО изменения на РГ выявлялись в первые три недели [6]. Впрочем, даже в подострой стадии ГО рентгенологическая картина отстаёт от патоморфологии и клиники.
Ложноположительные результаты возможны при усталостных переломах, осте-оид-остеоме и ряде других патологических состояний, сопровождающихся реактивным костеобразованием в виде линейных периостальных наслоений. Идентичные изменения параоссальных тканей могут отмечаться при флегмоне мягких тканей.
Рентгеновская компьютерная томография (РКТ) - метод выбора, если необходимо оценить суставные поверхности и околосуставные мягкие ткани, выявить изменения костного мозга, выявить секвестры (наилучший метод), свищевые ходы, газ в мягких тканях, отёк мягких тканей или деструкцию кости, не замеченную на обычных рентгенограммах. КТ предпочтительнее для исследования анатомических областей со сложным строением и неблагоприятными условиями получения рентгеновского изображения (позвоночник, кости таза, грудина). Кроме того, данный метод позволяет контролировать проведение диагностической и/или лечебной остеопер-форации [7, 8].
Чувствительность РКТ выше, чем у обычной рентгенографии (несколько рань-
ше выявляются воспалительные изменения в самой кости), хотя при этом следует отметить, что на РГ могут отображаться тонкие детали, не видимые при РКТ. Метод более информативен, чем РГ, при поражениях пароссальных и парартикулярных мягких тканей (в этом он практически не уступает УЗИ, являющемуся, кстати, методом выбора при оценке пароссальных мягких тканей у детей раннего возраста). Ложноположительные результаты так же, как и при РГ, могут отмечаться при усталостных переломах, остеоид-остеоме и ряде других патологических состояний, сопровождающихся реактивным костеобразованием в виде линейных периостальных наслоений.
Магнитно-резонансная томография (МРТ) является высокоинформативным методом, позволяющим оценить суставные поверхности, около суставные мягкие ткани, выявить изменения костного мозга или, точнее, участки патологической гидратации, визуализирующиеся в виде локусов сниженной интенсивности на Т1-взвешен-ных и увеличенной интенсивности сигнала на Т2-взвешенных изображениях. МРТ позволяет выявить грануляционную ткань (в виде гипоинтенсивных сигналов на Т1-взвешенных и гиперинтенсивных на Т2-взвешенных изображениях) и воспалительные изменения мягких тканей (гипоинтен-сивные на Т1-взвешенных и гиперинтенсивные на Т2-взвешенных изображениях) превосходя в этом случае УЗИ (хотя последний метод более доступен). При МРТ возможна визуализация секвестров (корковых, характеризующихся гипоинтенсивным сигналом на Т1-взвешенных и Т2-взвешенных изображениях и губчатых - гиперинтенси-вых относительно коркового секвестра на Т1-взвешенных и Т2-взвешенных изображениях) [9, 10].
Чувствительность и специфичность МРТ выше, чем у РКТ и радионуклидных
методов, особенно при отображении изменений костного мозга в интрамедуллярную фазу (92-100% и 89-100 %, соответственно). Однако МРТ уступает РГ и РКТ в оцен -ке кортикальной кости. Недостаточная специфичность (немного больше 80%) мало ограничивает диагностику при условии комплексной оценки клинической картины. МРТ является методом выбора в интрамедуллярную фазу и при исследовании анатомических областей со сложным строением и неблагоприятными условиями получения РГ (например, при исследовании позвоночника).
Ложноположительные результаты также возможны, например, при некоторых опухолях, переломах, ушибах кости и ряде других костномозговых (или юкстамедул-лярных) процессах, сопровождающихся отёком костного мозга.
Радионуклидная диагностика (РНД) является методом, позволяющим оценить весь скелет, с последующей РГ и РКТ областей повышенного накопления радиофармпрепарата; особенно при отсутствии чётких представлений о локализации, особенно при множественных очагах поражения, что далеко не редкость у детей первых месяцев жизни.
По чувствительности и специфичности РНД превосходит РГ в случаях, когда изменения ещё недостаточны для выявления их посредством РГ накопление 99mTc-methylene diphosphonate (99mTc-MDP) отмечается уже спустя 1-2 часа после инъекции, чёткий очаг гиперфиксации - через 24 часа после заболевания). Чувствительность РНД с 99mTc-MDP 32-100%, с 67Ga-citrate - 81-100%, специфичность - 4069%, и точность - 73% (широкий разброс данных обусловлен более низкой чувствительностью при обследовании новорождённых и пожилых людей), с mIn-labeled leukocytes (111In-WBC) чувствительность -83%, и специфичность - 94% (однако, к
сожалению, данный метод в силу целого ряда причин малопригоден для детей) [11, 12, 13, 14]. В целом, данные, касающиеся специфичности РНД, противоречивы: от чрезмерно оптимистичных (до 100%), до чрезвычайно пессимистичных (фактически около 0%). Поэтому оценивать позитивные радионуклидные находки нужно с осторожностью, в сопоставлении с клиническими данными, РГ, РКТ и другими диагностическими изображениями, в том числе в динамике. К недостаткам РНД относится и низкое пространственное разрешение. Впрочем, при использовании тех же РГ и РКТ в качестве уточняющих методов данный недостаток в определённой мере нивелируется.
Ложноположительные результаты при РНД отмечены примерно в 40% случаев, хотя возможно частота их и выше, так как радиофармпрепарат может, по-видимому, фиксироваться в участках физиологической перестройки костной ткани, а кроме того, существует целый спектр патологических состояний, при которых красный костный мозг может накапливать радиофармпрепарат больше, чем в очаге поражения (в одном из сообщений у 12% с острой респираторной инфекцией). Ко всему прочему, необходимо учитывать и то, что очаги гиперфиксации 99тТс-МБР могут сохраняться довольно длительное время (до 2 лет, даже в случае успешной терапии).
Ультразвуковое исследование (УЗИ) является методом, на который в последнее время возлагаются большие надежды, особенно в плане применения его у детей раннего возраста. И действительно, УЗИ во многих случаях позволяет оценить мягкие ткани (выявляется локальный отёк), определить анатомические взаимоотношения в суставе, состояние капсулы (уплотнение и утолщение) суставных поверхностей (признаки хондромаляции) и суставной полости (выявить выпот и оценить его объём и
характер). Кроме того, метод позволяет выявить утолщение надкостницы, распознать поднадкостничные абсцессы. И что особенно важно, УЗИ позволяет визуализировать участки деструкции кости в ме-таэпифизарной зоне у детей первого года и, с меньшей надёжностью, у детей второго года жизни, то есть именно у того контингента, у которого в 80-85% отмечается эпифизарный остеомиелит, не доступный визуализации традиционной РГ.
Чувствительность и специфичность УЗИ в значительной мере зависят от локализации, фазы ОГО и возраста пациента (у пациентов раннего возраста, по некоторым данным, иформативность метода приближается к 100%). В целом же чувствительность УЗИ оценивается в 63%, точность - 58% [15, 16, 17]. Сочетанное использование двухмерного сканирования (В-режима) с цветным допплеровским картированием (ЦЦК) повышает информативность исследования, и, более того, позволяет в определённой мере прогнозировать возможные исходы ОГО. Кроме того, отмечена корреляция между характером ЦДК-паттерна и уровнем С-реактивного белка [18].
Определённые надежды связаны с появлением трёхмерных (ЗБ) технологий, позволяющих получать на экране изображение зоны интереса во фронтальной, сагиттальной, коронарной и косых плоскостях, с последующим формированием наиболее информативных (с точки зрения характера и распространенности процесса) статичных ЗБ-изображений с использованием технологии автоматизированной реконструкции, обеспечивающей наиболее высокий уровень стандартизации и воспроизводимости результатов.
Метод позволяет в режиме реального времени контролировать проведение диагностической и/или лечебной остеоперфо-рации (особенно у детей первого года жиз-
УЗИ удобно при необходимости динамического наблюдения, естественно в сопоставлении с другими методами визуализации [19].
Создание удобного для применения в широкой клинической практике диагностического алгоритма, учитывающего возможности различных методов визуализации на разных этапах развития ОГО, позволит уменьшить частоту диагностических и лечебно-тактических ошибок. Наиболее оправданным в дебюте ОГО представляется применение УЗИ (в сочетании с остеопункцией) и остеосцинтиграфии. При этом МРТ (в случае недоступности КТ) в интрамедуллярную фазу целесообразно рассматривать как уточняющие методы. Методами выбора в экстрамедуллярную фазу являются рентгенорафия, УЗИ и КТ.
1. Ковальчук, В. И. Этиопатогенез острого гематогенного остеомиелита у детей раннего возраста / В. И. Ковальчук, Б. И. Мацкевич // Медицинские новости. - 1998. - № 11. - С. 16-18.
2. Сафронова, М. В. Актуальные вопросы диагностики остеомиелита у новорожденных и грудных детей / М. В. Сафронова, Т. В. Красовская, Г. Г. Кар-мазановский // Междунар. мед. журн. - 1999. № 34. - С. 218-223.
3. Study of osteomyelitis: utility of combined histologic and microbiologic evaluation of percutaneous biopsy samples / L. M. White [et. al.] // Radiology. - 1995. - Vol.197, N 3. - P. 840-842.
4. Davidson, D. Pelvic Osteomyelitis in Children: A Comparison of Decades From 1980-1989 With 19902001 / D. Davidson, M. Letts, K. Khoshhal // J. Pediatric Orthop. - 2003. - Vol. 23. - Is. 4. - P. 514521.
5. Красовская, Т. В. Комплексная ультразвуковая и рентгенологическая диагностика воспалительных заболеваний костей и суставов у детей первого года жизни / Т. В. Красовская, М. В. Сафронова // Меди-
цинская визуализация. - 2000. - № 3. - С. 41-46.
6. Carek, P. J. Diagnosis and management of osteomyelitis / P. J. Carek, L. M. Dickerson, J. L. Sack // Am. Fam. Physician. - 2001. - Vol. 63, N 12. - P. 2413-2420.
7. Gold, R. Radiographic diagnosis of osteomyelitis / R. Gold // Pediatr. Infect. Dis. J. - 1995. - Vol. 14, N 6. - P. 555.
8. Azouz, E. M. Computed tomography in bone and joint infections / E. M. Azouz // J. Can. Assoc. Radiol.
- 1981. - Vol. 32, N 2. - P. 102-106.
9. Fletcher, B. D. Osteomyelitis in children: detection by magnetic resonance. Work in progress / B. D. Fletcher, P. V. Scoles, A. D. Nelson // Radiology.
- 1984. - Vol. 150, N 1. - P. 57-60.
10. Kattapuram, T. M. Magnetic resonance imaging of bone and soft tissue infections / T. M. Kattapuram, M. E. Treat, S. V Kattapuram // Curr. Clin. Top. Infect. Dis. - 2001. - Vol. 21. - P. 190-226.
11. Jacobson, A. F. Photopenic defects in marrow-containing skeleton on indium-111 leucocyte scintigraphy: prevalence at sites suspected of osteomyelitis and as an incidental finding / A. F. Jacobson, C. P. Gilles, M. D. Cerqueira // Eur. J. Nucl. Med. - 1992. - Vol. 19, N 10. - P. 858-864.
12. Schauwecker, D. S. Osteomyelitis: diagnosis with 111In-labeled leukocytes / D. S. Schauwecker // Radiology. - 1989. - Vol. 171, N 1. - P. 141-146.
13. Evaluation of complicating osteomyelitis with 99mTc-MDP, 1UIn-granulocytes, and 67Ga-citrate / D. S. Schauwecker [et al.] // J. Nucl. Med. - 1984. -Vol. 25, N 8. - P. 849-853.
14. Results of threephase bone scintigraphy and radiography in 20 cases of neonatal osteomyelitis /
R. M. Aigner [et al.] // Nucl. Med. Commun. - 1996. -Vol. 17, N 1. - P. 20-28.
15. Riebel, T. W. The value of sonography in the detection of osteomyelitis / T. W. Riebel, R. Nasir, O. Nazarenko // Pediatr. Radiol. - 1996. - Vol. 26, N 4. - P. 291-297.
16. Ultrasound in advanced pediatric osteomyelitis. A report of 5 cases / S. L. Williamson [et al.] // Pediatr. Radiol. - 1991. - Vol. 21, N 4. - P. 288-290.
17. Nath, A. K. Use of ultrasound in osteomyelitis / A. K. Nath, A. U. Sethu // The British Journal of Radiology. - 1992. - Vol. 65. - Is. 776. - P. 649-652.
18. Color Doppler ultrasonographic evaluation of osteomyelitis in children / H. C. Chao [et al.] // Journal of Ultrasound in Medicine. - 1999. - Vol. 18. - Is. 11. - P. 729-734.
19. Воронецкий, A. H. Ультрасонография в диагностическом алгоритме при остром гематогенном остеомиелите у детей / А. Н. Воронецкий, А. М. Юр-ковский // Проблемы хирургии в совр. условиях: мат. XIII ^езда хирургов Респ. Беларусь. - Гомель: ГоГМХ 2006. - Т. I. - С. 87-88.
Читайте также:


