Оссификация передней продольной связки что это
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
В статье обсуждаются вопросы диагностики данного заболевания, представлены основные дифференциально-диагностические признаки диффузного идиопатического гиперостоза скелета и анкилозирующего спондилита. Также авторы обсуждают особенности тактики ведения пациентов с болезнью Форестье. Цель данной статьи — напомнить практикующим врачам, в особенности врачам первичного звена, к которым чаще всего обращаются пациенты с болью в спине, что причиной боли могут быть различные, в т. ч. редкие, заболевания.
Ключевые слова: анкилозирующий диффузный идиопатический гиперостоз скелета, болезнь Форестье, анкилозирующий спондилит, боль в спине.
Для цитирования: Кадырова Л.Р., Башкова И.Б., Павлов Ю.И., Акарачкова Е.С. Болезнь Форестье как причина боли в спине. РМЖ. Медицинское обозрение. 2019;11(II):108-112.
Forestier disease as a back pain cause
L.R. Kadyrova 1 , I.B. Bashkova 2,3 , Yu.I. Pavlov 4 , E.S. Akarachkova 5
1 Russian Medical Academy of Continuing Professional Education, Kazan
2 Ulyanov Chuvash State University, Cheboksary
3 Federal Center for Traumatology, Orthopedics and Endoprosthetics, Cheboksary
4 Republican Clinical Hospital, Cheboksary
The article is devoted to the problem of back pain and the differential diagnosis of clinically similar diseases. The authors — rheumatologist, neurologist, radiologist — propose to consider a clinical case from their practice: a comorbid patient with chronic pain syndrome. The woman patient (61 years old) with back pain diagnosed with osteochondrosis for a long time was under the surveillance of primary care doctors. Due to pain in the spine, knee and hip joints and recurrent knee synovitis, the patient was referred for consultation to a rheumatologist with a referral diagnosis of undifferentiated spondyloarthropathy. A comprehensive examination and evaluation of the history data, laboratory and instrumental (x-ray) study results allowed to establish the diagnosis of diffuse idiopathic skeletal hyp erostosis (Forestier disease) and to determine the patient management. The article discusses the diagnostics issues of Forestier disease, presents the main differential diagnostic signs of diffuse idiopathic skeletal hyperostosis and ankylosing spondylitis. The authors also discuss the features of patient management with Forestier disease. The purpose of this article is to remind practitioners, especially primary care physicians, who most often treat patients with back pain, that the cause of the pain can be various, including rare diseases.
Keywords: diffuse idiopathic skeletal hyperostosis, Forestier disease, ankylosing spondylitis, back pain.
For citation: Kadyrova L.R., Bashkova I.B., Pavlov Yu.I., Akarachkova E.S. Forestier disease as a back pain cause. RMJ. Medical Review. 2019;11(II):108–112.
Статья посвящена проблеме боли в спине и дифференциальной диагностике клинически похожих заболеваний. Рассмотрен клинический случай анкилозирующего диффузного идиопатического скелетного гиперостоза (болезни Форестье)
Введение
Боль в спине является междисциплинарной медицинской проблемой, тем не менее такие пациенты обращаются первично к терапевтам и врачам общей практики, на которых лежит ответственность за своевременную дифференциальную диагностику и назначение комплекса терапии в тех случаях, когда боль в спине не является проявлением серьезного или угрожающего жизни заболевания.
В данной статье представлено описание клинического случая — ведение коморбидного пациента с хроническим болевым синдромом.
Клиническое наблюдение
Пациентка Е., 61 год, обратилась с жалобами на боли в поясничном и грудном отделах позвоночника, которые появлялись и усиливались после физической нагрузки, тугоподвижность позвоночника после физической нагрузки или длительного пребывания в одном положении, снижение в росте на 7 см за жизнь. Также пациентка отмечала боли в суставах нижних конечностей, преимущественно механического характера, боли в своде левой стопы.
В последние 8–10 лет беспокоят ноющие боли в коленных и тазобедренных суставах, провоцируемые физической нагрузкой. Неоднократно отмечалась припухлость коленных суставов, сопровождаемая утренней скованностью до 30–60 мин, явления синовита купировались приемом НПВП. Поражение крупных суставов нижних конечностей расценивалось как остеоартрит коленных суставов в сочетании с реактивным синовитом.
Пациентка страдает артериальной гипертензией и стенокардией напряжения, по поводу которых принимает антигипертензивные и антиангинальные препараты.
С учетом наличия болей в спине, припухлости коленных суставов и суставов предплюсны проведено дообследование на предмет исключения заболевания из группы спондилоартритов. По данным лабораторных методов исследования: СОЭ — 33 мм/ч (по Вестергрену), С-реактивный белок — 8 мг/л, ревматоидный фактор — 2,0 Ед/л, HLA B27 — не обнаружен. Общий анализ мочи и биохимический анализ крови — без особенностей, за исключением повышения уровня сывороточного креатинина до 120 мкмоль/л.
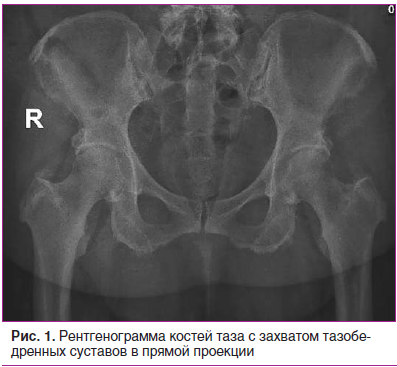
На рентгенограмме костей таза с захватом тазобедренных суставов (рис. 1) выявлен субхондральный остеосклероз суставных поверхностей крестца и подвздошных костей, сужение суставных щелей крестцово-подвздошных сочленений (КПС), начальные признаки двустороннего коксартроза, оссификаты больших и малых вертелов бедренных костей, периостоз (энтезофиты) бугров седалищных костей, крыльев подвздошных костей.
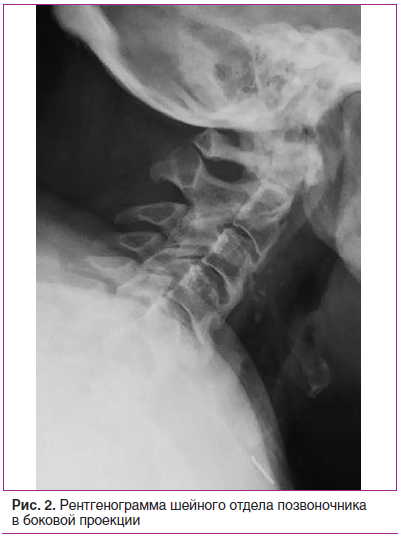
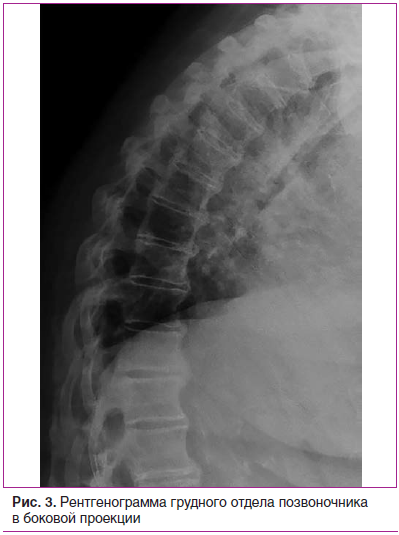
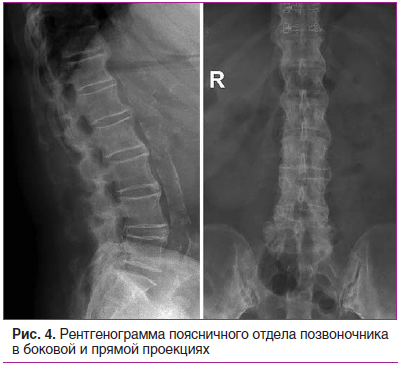
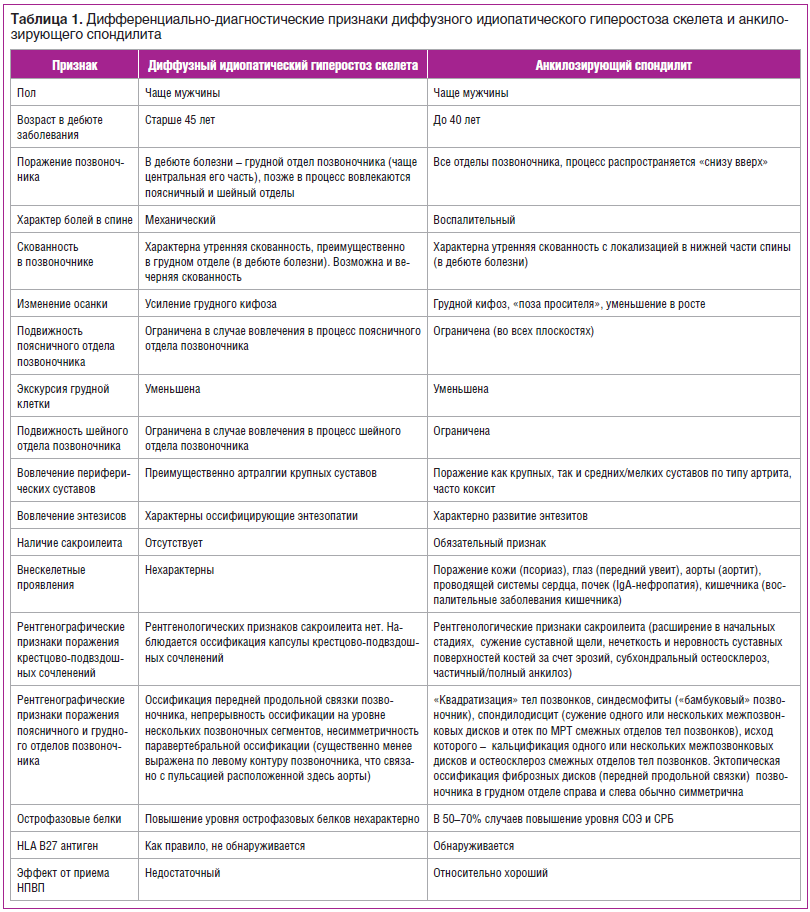
На рентгенограммах шейного (рис. 2), грудного (рис. 3), поясничного (рис. 4) отделов позвоночника обнаружены выпрямление шейного лордоза, выраженный субхондральный склероз замыкательных пластинок тел позвонков в среднегрудном отделе, снижение высоты межпозвоночных дисков, клиновидная деформация тел позвонков в среднегрудном отделе, массивные краевые костные разрастания передних углов тел шейных, грудных и поясничных позвонков с массивным обызвествлением передней продольной связки во всех отделах позвоночника на всем протяжении с клювовидными разрастаниями в шейном и средне-, нижнегрудном отделах, артрозы дугоотростчатых суставов. При проведении ультразвукового исследования коленных суставов выявлены лишь признаки супрапателлярного бурсита с обеих сторон.
Пожилой возраст, указание на наличие болей в спине, невозможность длительное время находиться в вертикальном положении, снижение в росте на 7 см за жизнь требовали настороженности в отношении исключения постменопаузального остеопороза. По данным биохимического анализа крови: кальций — 2,19 ммоль/л, фосфор — 0,98 ммоль/л, щелочная фосфатаза — 219 Ед/л. Протеинограмма — без особенностей. При проведении рентгеновской денситометрии центральных отделов скелета выявлено значительное повышение минеральной плотности (МПК) как в поясничном отделе позвоночника (МПКL1-L4–1,908 г/см 2 , Т-критерий — 5,8 стандартного отклонения), так и в проксимальном отделе бедренной кости (МПК — 1,340 г/см 2 , Т-критерий — 2,6 стандартного отклонения). Таким образом, лабораторно-инструментальных данных, указывающих на остеопороз, получено не было.
С учетом отсутствия жалоб на боли воспалительного характера в позвоночнике, повышения острофазовых показателей крови, артрита коленных суставов, выявленных дегенеративно-дистрофических изменений в КПС, оссификации передней продольной связки позвоночника во всех отделах позвоночника, множественных периферических гиперостозов, по данным рентгенографического исследования, наиболее вероятным представлялся диагноз анкилозирующего диффузного идиопатического скелетного гиперостоза (болезни Форестье).
непрерывность оссификации передней продольной связки на протяжении не менее чем 4 соседних сегментов позвоночника;
отсутствие (или слабая выраженность) признаков дегенеративных изменений межпозвонковых дисков, таких как сохранение их высоты, отсутствие вакуум-феномена и краевого склероза тел позвонков, в тех сегментах, где оссифицирована передняя продольная связка позвоночника;
отсутствие рентгенологических признаков анкилоза дугоотростчатых суставов и сакроилеита.
Несмотря на достаточно выраженные рентгенологические изменения, жалобы и данные объективного осмотра со стороны позвоночника при диффузном идиопатическом гиперостозе скелета неспецифичны и наблюдаются не чаще, чем у пожилых людей такого же возраста, но без оссификации передней продольной связки позвоночника [4]. Таким образом, нет прямой зависимости между клиникой и рентгенологической картиной.
Пациенты могут предъявить жалобы на дискомфорт, скованность, реже — на боли в грудном отделе позвоночника, усиливающиеся утром после сна, к концу рабочего дня, после физической нагрузки, длительного нахождения в одной позе, на холоде. В случае распространения процесса на шейный и поясничный отделы позвоночника данные ощущения могут отмечаться и в этих отделах. Степень выраженности боли — от слабой до значительной. Нередко, особенно в преклонном возрасте, жалобы могут отсутствовать [5].
При болезни Форестье оссификация передней продольной связки всегда начинается именно в грудном отделе (причем в 99% случаев — в средне-, нижнегрудном отделах и именно справа), вследствие чего для выявления подобных изменений достаточно выполнить рентгенографию грудного отдела позвоночника в боковой проекции. Это позволит отчетливо разглядеть грубое окостенение преимущественно передней продольной связки. Позже в процесс вовлекаются поясничный и шейный отделы позвоночника.

Оссификация связок, расположенных в задних отделах КПС, а также их капсулы может имитировать частичный анкилоз этих суставов на рентгенограмме. Оссификация связок КПС при дегенеративной патологии (по типу артроза) вплоть до анкилоза наблюдается только в передних отделах.
Основные дифференциально-диагностические признаки диффузного идиопатического гиперостоза скелета и анкилозирующего спондилита представлены в таблице 1.
Заключение
Описанный клинический случай показывает, что поиск причины болевого синдрома в спине требует тщательного анализа анамнеза, клинической картины, инструментальных и лабораторных исследований, т. е. проведения дифференциальной диагностики [11]. Если обратиться к определению, то дифференциальная диагностика в медицине — это способ диагностики, исключающий не подходящие по каким-либо фактам или симптомам заболевания, возможные у больного, что в конечном счете должно привести к правильному диагнозу. Проведение дифференциальной диагностики и постановка точного диагноза позволяют выбрать правильную тактику лечения и реабилитации пациента.
Только для зарегистрированных пользователей

Болезнь Форестье — это редкое невоспалительное заболевание опорно-двигательного аппарата, связанное с образованием костной ткани в связках и сухожилиях, что постепенно приводит к их окостенению и полной обездвиженности (анкилозу). Наиболее часто отмечается поражение передней продольной связки позвоночника в различных его отделах. Проявляется дискомфортом, тугоподвижностью и болями в грудном, а затем поясничном и шейном отделах позвоночника; локальной болезненностью различных участков периферического отдела костно-мышечной системы. Диагностируется по данным, полученным в результате рентгенологического исследования всех отделов позвоночника. Лечение проводится консервативными симптоматическими методами.
МКБ-10
- Причины
- Патогенез
- Симптомы болезни Форестье
- Диагностика
- Лечение болезни Форестье
- Цены на лечение
Общие сведения
Болезнь Форестье известна с 1950 года и носит имя впервые описавшего ее французского невролога. В основе заболевания лежит гиперостоз — патологическое избыточное образование костной ткани, которое приводит к формированию анкилозов — сращений, блокирующих движения в суставе. По этой причине в отношении болезни Форестье в травматологии и ортопедии зачастую применяется второе название — анкилозирующий (фиксирующий) гиперостоз. В медицинской литературе встречается также третье название болезни Форестье — фиксирующий лигаментоз. Однако целый ряд авторов считает его не совсем верным, поскольку лигаментоз подразумевает наличие дистрофических изменений в связочном аппарате, которые при болезни Форестье не наблюдаются.
Болезнь Форестье отмечается преимущественно у лиц старше 50 лет, у мужчин практически в 2 раза чаще, чем у женщин. Зачастую у заболевших имеются такие фоновые заболевания, как ожирение, артериальная гипертензия, гипертоническая болезнь, сахарный диабет.

Причины
Патогенез
Наиболее часто болезнь Форестье протекает с поражением позвоночного столба. Патологические изменения локализуются в передней продольной связке, которая примыкает к передней поверхности тел позвонков и выполняет для них функцию надкостницы. При определенных условиях она начинает продуцировать костную ткань. Происходит замена соединительной ткани связки на хрящевую, а затем костную. Обычно процесс костеобразования начинается на уровне межпозвоночных дисков и протекает сразу в нескольких отделах позвоночника. Образующиеся при этом костные разрастания срастаются с передней поверхностью позвонков. Они дают идущие от тел позвонков клювообразные выросты, которые огибая межпозвоночный диск, растут навстречу друг другу и срастаются. В результате подвижность позвонков прогрессивно уменьшается, доходя до полной обездвиженности.
Более глубокое изучение случаев болезни Форестье привели к тому, что представления о ней как о заболевании позвоночника в 70-х годах сменились представлениями о генерализованном характере гиперостоза, захватывающем также связки и сухожилия периферического скелета. Кроме продольной связки позвоночника болезнь Форестье может сопровождаться костеобразованием в собственной связке надколенника, подвздошном апоневрозе, в связках, крепящихся к подвздошным костям, редко в задней продольной связке позвоночного столба. Происходящие при этом процессы аналогичны поражению передней продольной связки.
Симптомы болезни Форестье
В большинстве случаев патология манифестирует с поражения грудного отдела позвоночного столба, чаще захватывая его центральную часть. Затем эктопическое образование костной ткани начинается в поясничном и шейном отделе. Преобладают жалобы на дискомфортные ощущения в пораженной части позвоночника и скованность движений в нем. Болевой синдром отмечается реже и, как правило, не обладает большой интенсивностью. Наряду с изменениями в позвоночнике болезнь Форестье может сопровождаться болями в локтевых и плечевых суставах, пяточных костях и костях таза. Обычно боли имеют кратковременный характер, но могут становиться постоянными.
Сопровождающая болезнь Форестье скованность в пораженном отделе позвоночника проявляется в виде затруднения поворотов или наклонов. Такая тугоподвижность может иметь периодический характер и обычно наиболее выражена утром и к концу дня. Утренняя скованность объясняется длительной обездвиженности позвоночника во время сна, а вечерняя — его утомляемостью. Усиление тугоподвижности в позвоночнике также наблюдается после физической нагрузки или длительного нахождения в одной позе. По мере прогрессирования гиперостоза нарастает и скованность позвоночника. С течением времени болезнь Форестье приводит к полной обездвиженности в пораженных отделах позвоночника.
Если болезнь Форестье затрагивает шейный отдел, то развитие неоартрозов с интенсивными разрастаниями костной ткани в виде шипов может приводить к затруднениям при проглатывании пищи. Тот же процесс в грудном отделе может стать причиной сдавления пищевода с затруднением прохождения по нему твердой пищи и образованием дивертикулов. Зачастую именно эти изменения и вынуждают пациента обращаться к врачам. В редких случаях, когда болезнь Форестье протекает с вовлечением задней продольной связки, в результате сдавления спинного мозга развиваются неврологические нарушения, идентичные симптомам миелопатии.
При осмотре пациента, имеющего болезнь Форестье, отмечается небольшое усиление кифоза грудного отдела позвоночника, болезненность при пальпации остистых отростков в этом отделе и ограничение подвижности в нем. На периферии могут наблюдаться участки локальной болезненности тканей в области прикрепления связок к костям. При наличие значительных костных разрастаний в области локтей и пяток возможно их пальпаторное выявление.
Диагностика
Болезнь Форестье диагностируется травматологом-ортопедом на основании данных рентгенографии позвоночника. Характерно, что количество рентгенологически выявляемых участков окостенения больше, чем число клинически выявляемых областей поражения. Однако характерные для болезни Форестье рентгенологические изменения могут возникнуть лишь спустя более 10 лет от начала заболевания.
В своем начальном периоде болезнь Форестье рентгенологически практически не отличается от банального спондилеза. Чтобы их дифференцировать необходимо провести рентгенологическое обследование всего позвоночника. Выявление патологических очагов сразу в нескольких отделах позвоночного столба говорит в пользу болезни Форестье. Более информативной является рентгенография позвоночника в боковой проекции. Она выявляет, что гиперостоз происходит не только на уровне межпозвоночных дисков, как при спондилезе или остеохондрозе, но в первую очередь на уровне тел позвонков. Большое значение имеет проведение рентгенологических исследований в динамике. При спондилезе процесс костеобразования сохраняет свой локальный характер и быстро прекращается. Болезнь Форестье отличается длительным течением с постоянным увеличением костных разрастаний. Необходимо также дифференцировать болезнь Форестье от болезни Бехтерева.
В более позднем периоде болезнь Форестье рентгенологически характеризуется массивными костными напластованиями, толщина которых может достигать 1,5 см и сохраняется примерно одинаковой в переделах одного отдела позвоночника. В грудном отделе обычно такие напластования больше выражены справа. В шейном отделе они не образуют сплошную полосу, а располагаются фрагментарно. Поясничный отдел поражается полностью, но изначально костеобразование более выражено в околодисковых областях и слева.
Лабораторную диагностику при болезни Форестье проводят с целью исключения воспалительного характера обнаруженных патологических изменений. При этом клинический анализ крови обычно в пределах нормы, ревматоидный фактор и С-реактивный белок не обнаруживаются. Однако достаточно часто отмечается повышение сахара крови (гипергликемия).
Лечение болезни Форестье
Поскольку четкие представления о факторах, вызывающих патологию, пока отсутствуют, ее специфическое лечение является предметом поисков и исследований. Чтобы облегчить состояние пациентов применяется симптоматическая терапия. Она включает назначение противовоспалительных препаратов группы НПВС (индометацина, ибупрофена, диклофенака и др.), магнитотерапию, лазеротерапию, водолечение (сероводородные и родоновые общие лечебные ванны), массаж, рефлексотерпию. Боли при поражении периферических отделов скелета купируют локальным введением глюкокортикостероидов и анестетиков, лечебными пункциями суставов, аппликациями противовоспалительных средств (мази, димексид), назначением ультрафонофореза гидрокортизоновой мази.
Что представляет собой недуг: общие сведения
Болезнь Форестье – это не связанная с воспалением патология позвоночника, впервые обнаруженная в 1950 г. и описанная тогда как анкилозирующий старческий гиперостоз.
Позже недуг также стали называть фиксирующим лигаментозом, с чем несогласны многие современные врачи. При лигаментозе связки претерпевают дистрофические изменения, в то время как при болезни Форестье их нет.
Заболевание редкое, у мужчин диагностируется чаще, чем у женщин, а возраст пациентов превышает 50 лет. Гиперостоз характеризуется разрастанием костной ткани с появлением остеофитов (так называемое эктопическое костеобразование) и отложением солей кальция в сухожильно-связочной ткани (кальцификация).
Заболевание может поражать:
- переднюю продольную позвоночную связку, реже заднюю,
- область подошвенного апоневроза (фасцию, соединяющую головки плюсневых костей с пяточным бугром),
- места крепления мышечных сухожилий к подвздошным костях (тазобедренная область).
Также встречается гиперостоз собственной связки надколенника, ахилловых сухожилий. Поражение не локализовано в каком-то одном месте, а чаще захватывает связочный аппарат и позвоночника, и костей на периферии.
Продольная передняя связка со стороны прилегания к позвоночнику снабжена камбиальным слоем. При болезни спондилез из-за повреждений, разрывов в области прикрепления к кости и при гиперостозе она начинает вырабатывать костную ткань. В последнем случае это происходит на уровне сразу нескольких межпозвонковых дисков.
Продольная связка постепенно отодвигается от позвоночного столба из-за разрастания, утолщения костной прослойки между ними. В большинстве случаев первым поражается грудной отдел справа, вслед за ним поясничный с левой стороны или шейный.
Костные слои как пласты покрывают позвонки по бокам и впереди, и в итоге обездвиживают их. Также образуются клювовидные выросты, по мере разрастания они огибают межпозвоночные диски и на поздней стадии болезни срастаются.
В чем опасность болезни Форестье?
При локализации в шейном отделе нарушается глотательная функция из-за сдавления пищевода, может возникать синдром апноэ (остановка дыхания во время сна).
Внимание! Разрастание костной ткани под продольной связкой позвоночника или в периферических отделах (колено, стопа, голеностоп и др.) в конечном счете приводит к полному обездвиживанию суставов.
Ущемление нервов остеофитами вызывает дисфункцию конечностей и тех или иных внутренних органов в зависимости от локализации болезни Форестье:
- Шейный отдел – нарушение работы щитовидной железы, гипофиза, голосовых связок, ухудшение кровообращения в головном мозге, снижение остроты зрения и слуха, боли в локтевом и плечевом суставах, гипертония.
- Грудной – сбои в работе сердца, легких, надпочечников, печени, желудка, почек, межреберная невралгия, онемение рук, лимфостаз.
- Поясничный отдел – проблемы с мочевым пузырем, половыми органами, кишечником (паховая грыжа, колиты, запоры), артроз и дисплазия тазобедренных и коленных суставов, отечность ног, варикозное расширение вен.
Вероятность искривления позвоночного столба высока при поражении любого его отдела.
Прогноз
При несвоевременном выявлении и отсутствии адекватной терапии диагностируют крайнюю стадию заболевания — полное обездвиживание позвоночного столба в зоне поражения из-за прогрессирующего гиперостоза. Указанный процесс рассматривают как необратимый, поскольку механизм самовосстановления суставов не существует.
Терапия, проведенная вовремя, исключает хирургическое вмешательство при условии не вовлечения в патологию задней продольной связки позвоночного столба. Пациенты регулярно проходят курсы восстановительной терапии или санаторного лечения с применением блокады в случае сильной боли.
Причины фиксирующего гиперостоза и виды симптоматики
Точные причины болезни Форестье не установлены, но замечено, что недуг часто возникает в сочетании с артериальной гипертензией, диабетом, ожирением, малоподвижным образом жизни. Другие факторы риска:
- длительное употребление ретиноидов,
- пожилой возраст (есть предположение, что провокатором гиперостоза становится старение соединительной ткани),
- интоксикация из-за частых или хронических инфекционных заболеваний (тонзиллит, отит, туберкулез, гайморит).
Общие клинические признаки:
- нарушение дыхания и глотания,
- скованность в груди,
- кратковременные боли в спине, пятках, локтях и других сочленениях, по мере прогрессирования становятся длительными,
- болезненность мягких тканей вокруг суставов.
Есть три разновидности старческого фиксирующего гиперостоза, или анкилозирующего лигаментоза. Правильнее называть их вариантами симптоматики – это компрессионный, вертебральный синдромы и экстравертебральные изменения. Рассмотрим особенности, причины возникновения и признаки каждого такого вида болезни Форестье.
Это нарушения, связанные с ущемлением спинного мозга или нервных корешков в промежутках между позвонками. Типичным проявлением при этом выступает боль, возникающая в спине и распространяющаяся на руки или ноги. Этот синдром также называется корешковым.
Эти проявления болезни Форестье обусловлены искривлением позвоночного столба из-за деформации позвонков и нарушением их подвижности. Наиболее распространены кифоз грудного отдела (выпуклость сзади) и боковое смещение оси позвоночника влево или вправо.
Это большая группа симптомов, при которых нарушается работа внутренних органов, связанных с пораженным сегментом спинного мозга, из-за проблем их иннервации и кровоснабжения. Примеры экстравертебральных изменений при болезни Форестье:
- онемение руки или ноги из-за передавливания нервных волокон в позвоночнике,
- частичный или полный паралич конечностей,
- повышение артериального давления,
- проблемы с мочеиспусканием или дефекацией,
- дыхательная недостаточность, кашель, одышка,
- нарушение глотательного рефлекса.
Полезно знать! Клиническая картина в зависимости от разновидности болезни Форестье может включать все три вышеописанных синдрома или только один-два, что зависит от степени недуга, активности его прогрессирования.
Такие же группы симптомов могут наьобдаться при остеохондрозе позвоночника, спондилезе, спондилолистезе (смещении позвонков), болезни Бехтерева, межпозвоночной грыже.
Болезнь Форестье: симптомы
В большинстве случаев заболевание развивается очень медленно. Иногда на протяжении десятилетий пациенты даже не подозревают о наличии проблемы, а ухудшения самочувствия списывают на усталость или возраст.
Так как проявляется болезнь Форестье? Симптомы недуга могут быть очень разнообразными. Но, как правило, все пациенты на начальных стадиях сталкиваются с нарушениями подвижности и ощущением скованности в определенных участках позвоночника — эти ощущения наиболее выражены в утреннее и вечернее время.
К признакам недуга относят болезненность в больших суставах. Боли, как правило, ноющие и возникают периодически. Наблюдается нарушение подвижности в связках квадрицепсов, ахилловых сухожилий, надколенных связок. Движения и физические нагрузки даются пациенту тяжело. Кроме того, на фоне недуга нередко наблюдается смещение внутренних органов, что сопровождается разными симптомами. Согласно статистике, большая часть больных страдает от дисфагии (проблем с глотанием).
Диагностические методы
Первый этап в постановке диагноза – внешний осмотр и изучение жалоб пациента. При прощупывании ощущается боль в пораженных местах позвоночного столба. Также наблюдается ограничение подвижности позвонков (при попытках наклониться, прогнуться, сделать повороты).
Если поражен и периферический скелет, то из-за остеофитов и кальцификации болезненность мягких тканей чувствуется при пальпации конечностей в местах крепления связок к костям. Плотное окостенение особенно легко прощупывается в связочном аппарате локтей или пяток – пациент сам может обнаружить уплотнения в этих местах.
Окончательный диагноз ставится на основании рентгеновского снимка позвоночника и других суставов в двух проекциях, который показывает:
- непрерывно окостеневшую переднюю продольную связку как минимум на уровне 4 соседних позвонков,
- оссификацию в периферических отделах скелета – в местах прикрепления сухожилий и связок к костям (имеет вид бахромы, шпор), реже кальцификацию суставных капсул,
- отсутствие рентгенологических признаков остеохондроза в местах окостенения.
Костные пласты под продольной связкой будто сливаются с позвонками, охватывая их с боковой и передней сторон, огибая межпозвонковые диски. Толщина наслоений может достичь 1,5 см, она различна возле разных сегментов позвоночника, реже равномерная.
Типичный признак! При гиперостозе исследование грудного отдела обнаруживает кифоз – выпячивание спины назад.
На ранних стадиях задача дифференциальной диагностики болезни Форестье – исключить наличие анкилозирующего спондилоартрита и спондилеза. В чем же отличия? При фиксированном гиперостозе окостенение захватывает несколько сегментов, протекает длительно и не останавливается, а с течением времени только прогрессирует. При спондилезе, наоборот, локализовано на определенном участке, оно развивается стремительно и так же быстро прекращается.
При гиперостозе в отличие от болезни Бехтерева (анкилозирующий спондилоартрит):
- нет остеопороза (истончения костной ткани),
- не поражаются дугоотростчатые и крестцово-подвздошные сочленения позвоночника,
- пациенты преимущественно пожилые,
- узлы окостенения присутствуют возле межпозвоночных дисков уже на ранних стадиях.
При болезни Бехтерева:
- выражен остеопороз,
- вовлечены крестцово-подвздошные суставы, и иногда дугоотросчатые,
- характерно начало заболевания в возрасте до 40 лет,
- тела позвонков меняют форму – становятся прямоугольными, а их углы заострены,
- изменяются анализы крови (выявление антигена HLA-B27, повышение СОЭ, при активном развитии анемия, лейкоцитоз, проба ДФА более 0,26 ЕД).
Выраженный анкилозирующий гиперостоз не нуждается в дифференциальной диагностике, поскольку его рентгенологическая картина патогномична – ее невозможно спутать с другими болезнями.
Почему происходит окостенение связок?
На сегодняшний день точная причина развития лигаментоза не выяснена. По мнению многих специалистов, патологические изменения в связках, приводящие к окостенению, могут быть связаны с такими факторами:
- чрезмерные физические нагрузки на сухожильно-связочный аппарат;
- постоянная травматизация;
- неэффективное лечением травм;
- хронический лигаментит;
- остеоартроз;
- спондилоартроз;
- спонилёз;
- эндокринные нарушения (сахарный диабет).
Лечение
Отсутствие специфического лечения болезни Форестье связано с тем, что не выявлены достоверные причины развития недуга. Поэтому пока фиксирующий гиперостоз считается неизлечимым. Его можно только замедлить и облегчить состояние больного с помощью симптоматических средств.
Составляющие терапии гиперостоза:
- лекарственные препараты,
- физиотерапия,
- массаж,
- лечебная гимнастика,
- ортопедические методы (ношение корсета).
Медикаментозное лечение при болезни Форестье обязательно включает применение обезболивающих средств – анальгетиков, глюкокортикоидов (Дипроспан, Дексаметазон, Преднизолон, Триамцинолон). Если боль локализована на периферии (в ногах, руках), то эффективно введение в пораженную область глюкокортикостероида и анестетика. Например, сначала колют Бетаметазон и вслед за ним из отдельного шприца Лидокаин. Такое сочетание лекарств предотвращает атрофию мягких тканей и образование перикапсулярных кальцинатов небольших суставов.
Это важно! Глюкокортикостероиды запрещено смешивать или колоть одновременно с анестетиками, содержащими консерванты.
Спинномозговая блокада ставится для быстрого купирования острого болевого приступа, когда другие болеутоляющие не дают эффекта.
Нестероидные противовоспалительные препараты оказывают обезболивающий эффект при слабом или умеренном болевом синдроме (Диклофенак, Индометацин, Мелоксикам, Пироксикам, Кетопрофен). Применяются в/м инъекции, таблетки, мази в виде аппликаций. Для местного обезболивания эффективны компрессы с Димексидом.
Для улучшения питания хрящевой ткани врач может назначить хондропротекторы – средства с хондроитина сульфатом и глюкозамином. Чтобы усилить циркуляцию крови в области позвоночника, применяют Пентоксифиллин, Кавинтон, Никотиновую кислоту или другой сосудорасширяющий препарат.
Симптоматическое лечение болезни Форестье не обходится без физиотерапевтических процедур и мануальной терапии. Улучшить кровоток, снять боль и замедлить окостенение помогают УВТ, массаж, бальнеотерапия, электрофорез, лазерное и магнитное лечение, парафинотерапия, грязевые аппликации.
Примерный комплекс лечебной гимнастики
- Сидя на коврике, сделайте 3 вдоха и 3 выдоха, на вдохе плавно поднимая руки, на выдохе — опуская.
- Сядьте на колени, прижав руки к телу и опираясь ими об пол. Сделайте десять наклонов, стараясь коснутся лбом колен.
- Оставаясь в том же положении, выгибайтесь максимально сильно назад, а затем наклоняйтесь максимально низко вперед, как бы делая торсом волну. Повторите упражнение 10 раз, в конце задержитесь, выгнувшись назад на 30 секунд.
- Встаньте на колени и расположите ладони за носками ног так, чтобы пальцы рук касались пальцев ног. Не отрывая ног, начинайте выгибать спину. Старайтесь тянуться пупком максимально вверх, а плечами — максимально вниз, задерживаясь в таком положении на 10 секунд. Повторите упражнение 10 раз. Последний раз задержитесь в таком положении максимально долго.
- Встаньте на четвереньки. Выгибая спину, медленно садитесь на колени, не отрывая ладони от пола. Медленно вернитесь в исходное положение, также не отрывая ладони. Округлите спину и начинайте медленно выгибать ее, пока полностью не ляжете на пол. Помните, что ладони от пола отрывать нельзя. Повторите упражнение 10 раз.
- Лягте на пол на живот, поставьте руки, согнутые в локтях, перпендикулярно полу. Не отрывая ладони от пола, выпрямляйте руки, пока на полу не останутся одни ладони. В таком положении максимально выгните спину назад. Задержитесь в этом положении на минуту.
- Лягте на живот, одновременно поднимайте руки, ноги и грудь. В идеале на полу должен остаться только живот. Задержитесь в положении 30 секунд. Лягте на живот, вытянув ноги и руки. Отдыхайте в этом положении 30 секунд. Повторите упражнение. Чередуя упражнение и отдых, повторите этот пункт 5 раз.
- Встаньте на четвереньки и выпрямите одновременно ноги и руки, ваше тело должно иметь вид треугольника. Задержитесь в этом положении на 30 секунд.
- Сядьте на пол, вытяните руки и наклоняйтесь, стараясь коснуться лбом ног. Задержитесь в положении максимально долго.
Данные упражнения для лечения болезни Форестье достаточно делать три раза в неделю.
Где обнаруживают лигаментоз
Хотя чаще всего лигаментоз обнаруживают в колене, в некоторых случаях происходит поражение голеностопного сустава и других сочленений. Если у спортсмена во время тренировок часто травмируется область таза, со временем у него может развиться лигаментоз тазобедренного сустава.
Дегенеративно-дистрофический процесс иногда становится причиной возникновения редкого заболевания — фиксирующего лигаментоза (болезнь Форестье, оссифицирующий лигаментоз). Патологические изменения при фиксирующем лигаментозе обнаруживают в позвоночнике. Обычно поражаются шейный и грудной отделы. Хрящевой тканью замещается передняя продольная связка. В некоторых случаях она начинает разрушаться в области поясницы. Болезнь нередко развивается на фоне хронической интоксикации, вызванной инфекционным поражением.
У некоторых спортсменов, занимающихся большим теннисом, волейболом, баскетболом и хоккеем, может развиться лигаментоз плечевого сустава.
Читайте также:


