Особенности лечения грыж у детей
Грыжей называют выход внутренних органов из полости, где они должны находиться в норме. У детей грыжи встречаются довольно часто. И хотя, как правило, они не вызывают никакого дискомфорта и боли, это серьезный повод обратиться к врачу.
Грыжи у маленьких детей могут быть 3 видов:
- пупочная;
- паховая;
- диафрагмальная.
Пупочная грыжа - ниболее распространеный вид грыжи у малышей, так как у них пупочное кольцо слабое. По статистике, пупочную грыжу врачи обнаруживают у каждого 5-го доношенного ребенка и у каждого 2-го недоношенного малыша. С вероятностью 70% у малыша возникнет пупочная грыжа, если она была у его родителей в детстве. Недоношенные дети в 5 раз чаще болеют грыжей, чем доношенные.
При пупочной грыжи в области пупка появляется небольшой бугорок, который становится заметным, когда малыш плачет, тужится или кашляет. Как правило, этот вид грыжи легко вправляется, если нажать на нее пальцем. Ведь пупочная грыжа - это выход петли кишечника в пространство между мышцами живота. Поэтому когда на нее слегка надавливают, она возвращается на своё место. Диагностируют пупочную грыжу обычно в первый месяц жизни новорожденного.
У детей постарше пупочная грыжа может появиться из-за поднятия тяжести.
Пупочная грыжа у ребенка
Учитывая тот факт, что пупочная грыжа, редко причиняет боль, при лечении ее педиатры выбирают выжидательную позицию. Обычно небольшие пупочные грыжи размером не более 1,5 см сами по себе проходят к возрасту 3-5 лет. В качестве консервативного лечения врач может предложить пользоваться специальным пластырем, который клеится на пупочное кольцо.
Самое неприятное, что может быть показанием к срочной госпитализации и операции пупочной грыжи - это защемление петли кишечника и некроз тканей, развившейся вследствие этого. К счастью, такое защемление у маленьких детей встречается крайне редко. Также без хирургического лечения не обойтись в случае, если грыжа не заросла самостоятельно или размеры ее больше 1,5 см.
Паховая грыжа может быть как врожденной, так и приобретенной. Этот вид грыжи у новорожденных составляет лишь 5% от всех грыж, а встречается он у мальчиков 10 раз чаще, чем у девочек. При паховой грыжи происходит выпячивание грыжевого мешка в паховую область вместе с органами брюшной полости. В этом случае грыжа прощупывается у малыша в паху. У мальчиков она может опуститься в мошонку, в этом случае ее называют пахово-мошоночной.
Часто паховую грыжу сопровождают другие болезни, например, водянка яичка, аномалии в развитии позвоночника, дисплазия тазобедренных суставов, заболевания соединительной ткани (синдром Марфана). При паховой грыжи также, как и при пупочной, ребенок не испытывает боли и дискомфорта. Но оставлять паховую грыжу без внимания нельзя. Её ущемление может привести к нарушению кровоснабжения репродуктивной системы и, как следствие, к бесплодию в дальнейшем.
Паховую грыжу консервативными методами не лечат, выход в этом случае один - операция. Проводится она через небольшое отверстие лапароскопическим способом, поэтому считается не сложной, а после операции больших шрамов на месте разреза не остается. Там где недоступен эндоскопический метод, выполняется операция открытым способом этапы и техника которой описаны в этой статье.
Диафрагмальная грыжа встречается у маленьких детей довольно редко, ее диагностируют у одного новорожденного из 2000. Причины ее возникновения наследственная предрасположенность и многоводие при беременности. При диафрагмальной грыжи возникает отверстие в диафрагме - в мышце, с помощью которой человек дышит. Опасность этого вида грыжи состоит в том, что если через отверстие "выйдут" в грудную клетку внутренние органы брюшной полости, то возникнут помехи в работе сердца и лёгких, из-за чего малышу будет трудно дышать.
Если диафрагмальную грыжу у плода удалось выявить во время беременности, то могут сделать внутриутробную операцию между 26-й и 28-й неделями беременности. Делается она также лапароскопическим методом - через небольшое отверстие в трахею ребёнка устанавливается специальный баллон для стимуляции развития лёгких. Извлекают баллон после родов.
Если же диагноз диафрагмальная грыжа был установлен только после родов, новорожденному сразу делают операцию, после которой он несколько дней находится под колпаком на искусственной вентиляции лёгких.
- Также рекомендуем посетить сам раздел "Статей по хирургии."
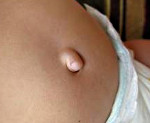
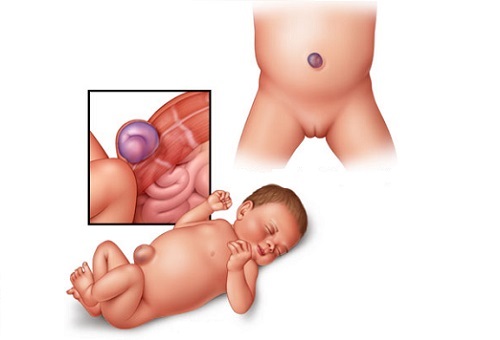
Пупочная грыжа у детей - смещение внутренних органов (кишечника, большого сальника) за пределы передней брюшной стенки через пупочное кольцо. Пупочная грыжа у детей проявляется округлым или овальным выпячиванием в области пупка, увеличивающимся при натуживании; в редких случаях – ущемлением. Пупочная грыжа у детей распознается на основании осмотра; дополнительно могут выполняться УЗИ и рентгенография органов брюшной полости. Методы лечения пупочной грыжи у детей включают массаж передней брюшной стенки, ЛФК, наложение лейкопластырной повязки; в некоторых случаях – хирургической устранение грыжи.
- Причины пупочной грыжи у детей
- Симптомы пупочной грыжи у детей
- Эмбриональные пупочные грыжи (грыжи пуповины)
- Постнатальные пупочные грыжи у детей
- Диагностика пупочной грыжи у детей
- Лечение пупочной грыжи у детей
- Прогноз и профилактика пупочной грыжи у детей
- Цены на лечение
Общие сведения
Пупочная грыжа у детей - грыжа передней брюшной стенки, при которой происходит выпячивание внутренних органов через расширение пупочного кольца. Пупочная грыжа встречается у каждого пятого доношенного и каждого третьего недоношенного ребенка, что позволяет считать данную патологию одной из наиболее распространенной в педиатрии и хирургии детского возраста. Среди общего количества грыж, встречающихся у детей (паховых, бедренных, вентральных, белой линии живота и др.), пупочные грыжи составляют 12-15%. Чаще всего пупочные грыжи встречаются у девочек и проявляются до 10-летнего возраста. В большинстве случаев пупочные грыжи у детей имеют небольшую величину; в редких случаях достигают значительных размеров и ущемляются.

Причины пупочной грыжи у детей
В норме у новорожденных после отпадения пуповины пупочное кольцо смыкается, а отверстие облитерируется рубцово-соединительной тканью. У многих детей нижняя часть пупочного кольца, содержащая мочевой проток и пупочные артерии, сокращается хорошо, а верхняя, содержащая пупочную вену, не имеет мышечной оболочки и сокращается слабо. Важное участие в укреплении пупочного кольца принимают брюшные мышцы, обеспечивающие дополнительное стяжение отверстия. До тех пор, пока процессы облитерации пупочного кольца не завершены, любое повышение внутрибрюшного давления может спровоцировать выход брюшины, сальника и петель кишечника в околопупочное пространство. Таким образом, пупочная грыжа у детей формируется вследствие незаращения пупочного кольца и слабости брюшинной фасции.
В качестве основного фактора, приводящего к возникновению пупочной грыжи у детей, рассматривается наследственно обусловленная слабость брюшинной фасции. Так, при наличии в детстве у одного из родителей пупочной грыжи, риск ее возникновения у ребенка составляет 70%. Кроме этого, формированию пупочной грыжи способствуют различные заболевания детей, сопровождающиеся увеличением внутрибрюшного давления: коклюш, бронхит, пневмония, дизентерия, дисбактериоз, лактазная недостаточность, запоры, фимоз и др. Кашель или натуживание способствуют еще большему расширению пупочного кольца и увеличению выпячивания брюшины. При пупочных грыжах у детей в грыжевой мешок обычно входит сальник и тонкий кишечник.
Пупочные грыжи чаще встречаются у детей, рожденных раньше срока, страдающих синдромом Дауна, врожденным гипотиреозом, гипотрофией, рахитом, асцитом и другими заболеваниями, снижающими тонус мышц брюшной стенки.
Симптомы пупочной грыжи у детей
Для удобства рассмотрения целесообразно выделить эмбриональные пупочные грыжи (грыжи пупочного канатика) и постнатальные пупочные грыжи. Каждая из этих разновидностей пупочных грыж у детей отличается своими анатомическими и клиническими особенностями, показаниями к хирургическому лечению.
Формирование эмбриональной пупочной грыжи происходит еще в раннем эмбриогенезе. Данный вид грыжи у детей фактически представляет собой эвентрацию органов брюшной полости вследствие недоразвития передней брюшной стенки. Эмбриональные грыжи редки; встречаются примерно в 2 случаях на 7000 родов.
При осмотре ребенка сразу после рождения видны расположенные вне брюшной полости и просвечивающие через прозрачную оболочку петли кишечника и печень. В процессе родового акта или в первые часы жизни ребенка легко может произойти разрыв тонкой оболочки, покрывающей эмбриональную пупочную грыжу. В этом случае присоединение инфекции и последующее нагноение вызывают развитие перитонита, от которого дети погибают, как правило, на третьи сутки жизни. Другими частыми причинами гибели новорожденных с эмбриональной пупочной грыжей служат пневмония и сепсис. В большинстве случаев дети с такими тяжелыми пороками нежизнеспособны.
Грыжи пупочного канатика (зародышевые или пуповинные грыжи у детей, омфалоцеле) формируются на 3-м месяце внутриутробного развития вследствие задержки развития брюшины. Грыжи пупочного канатика встречаются с частотой 1:3000-5000 родов.
Грыжа пупочного канатика покрыта трехслойной оболочкой, состоящей из амниона, вартонова студня и брюшины. Грыжевое выпячивание, включающее петли кишечника и часть печени, переходит на пупочный канатик, увеличивается при плаче ребенка. Размеры зародышевой грыжи могут варьировать от небольших (до 5 см) до гигантских (более 10 см).
Наиболее тяжелым осложнением грыжи пупочного канатика является разрыв оболочек грыжевого мешка, что может повлечь за собой выпадение внутренностей и последующее развитие перитонита. Детям с пуповинной грыжей показано срочное хирургическое вмешательство в первые часы после рождения. Летальность при данном врожденном дефекте составляет 20-60%.
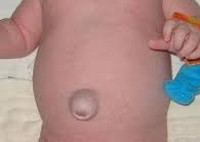
Постнатальные пупочные грыжи у детей чаще всего проявляются в первые 2-3 месяца или на первом году жизни. Основным, а иногда и единственным проявлением пупочной грыжи у детей служит наличие в области пупка округлого или овального выпячивания, которое увеличивается при напряжении ребенка (плаче, натуживании, кашле) и уменьшается либо исчезает в положении лежа. Грыжевое выпячивание покрыто кожей, иногда с признаками пигментации. В большинстве случаев пупочная грыжа у детей не вызывает беспокойства и дискомфортных ощущений. Однако при больших грыжевых дефектах старшие дети могут жаловаться на коликообразные боли в животе, тошноту, запоры, болезненность в области выпячивания.
Ущемление пупочной грыжи у детей возникает относительно редко. В том случае, когда происходит странгуляция части кишечника, отмечается невправляемость грыжи, увеличение в размерах и изменение цвета кожи грыжевого выпячивания, тошнота и рвота, вздутие живота, выраженные болевые ощущения. Ущемление пупочной грыжи у детей может привести к механической кишечной непроходимости и некрозу части кишечника.
Диагностика пупочной грыжи у детей
Обычно наличие пупочной грыжи у детей устанавливается педиатром или детским хирургом при профилактическом осмотре ребенка в первые месяцы жизни. В этом случае при пальпации живота определяется расширение пупочного кольца. При подъеме головы и туловища хорошо контурируется расхождение прямых мышц живота и грыжевое выпячивание.
Дополнительные обследования детям с пупочной грыжей обычно проводятся, если встает вопрос о хирургическом лечении патологии. В этом случае может потребоваться выполнение УЗИ органов брюшной полости, обзорной рентгенографии брюшной полости, рентгенографии пассажа бария по тонкому кишечнику, герниографии.
Эмбриональные пупочные грыжи у детей необходимо выявлять еще в антенатальном периоде с помощью акушерского УЗИ. Также важно проводить дифференциальную диагностику между омфалоцеле и гастрошизисом (экстраумбиликальным расщеплением брюшной стенки).
Лечение пупочной грыжи у детей
Поскольку пупочные грыжи у детей в подавляющем большинстве случаев склонны к самостоятельному излечению, в их отношении обоснована выжидательная тактика. Самоликвидации грыжи способствуют мероприятия, направленные на укрепление передней брюшной стенки: выкладывание ребенка на животик, массаж, ЛФК, плавание. Консервативное лечение пупочной грыжи у детей может включать наложение лейкопластырной повязки и ношение бандажа, которые механически закрывают дефект. Обычно при диаметре пупочного кольца не превышающем 1,5 см, грыжи у детей исчезают самостоятельно к 5-7-летнему возрасту.
Показаниями к оперативному лечению пупочной грыжи у детей служат ее большие размеры, расстройства пищеварения, отсутствие спонтанного излечения в дошкольном возрасте, ущемление грыжи. В процессе герниопластики производится возвращение содержимого в брюшную полость, иссечение грыжевого мешка, ушивание и укрепление грыжевых ворот. Операция грыжесечения у детей продолжается не более 30 минут и сопровождается хорошим косметическим результатом. Как правило, после нескольких часов наблюдения в клинике ребенок может вернуться домой.
Ущемление пупочной грыжи у детей диктует необходимость резекции некротизированного участка тонкой кишки с последующим восстановлением ее целостности.
Прогноз и профилактика пупочной грыжи у детей
При эмбриональных грыжах, сочетающихся с множественными пороками развития, прогноз выживаемости неблагоприятный. Постнатальные пупочные грыжи у детей ликвидируются самостоятельно или с помощью хирургического лечения. Рецидивы пупочной грыжи у детей маловероятны.
Самоизлечению пупочной грыжи у детей способствует правильное физическое развитие ребенка, достаточная двигательная активность, нормализация деятельности кишечника, лечение сопутствующих заболеваний, сопровождающихся повышением внутрибрюшного давления. Для своевременного выявления пупочной грыжи важное значение имеет диспансеризация детей.
Выпуклость на маленьком животике ребенка слишком заметна, чтобы ее можно было игнорировать. И если это грыжа — то, несомненно, это причина для тревоги. Вопрос становится особенно болезненным для молодых родителей, когда некоторые нетактичные родственники замечают выпуклость, и задают неудобные вопросы. Тем не менее, грыжи у детей полностью поддаются лечению при помощи хирургического вмешательства.
Если вы хотите узнать о причинах грыжи у малышей, и что можно с этим сделать — мы расскажем вам об особенностях грыж у младенцев, вариантах диагностики и лечения.
Что такое грыжа?
Если определенный орган (например, кишка) выпирает под кожей, или выходит через отверстие в мышцах, образуя видимую глазом или прощупываемую опухоль — это называется грыжей.
- Грыжей белой линии живота называется экструзия петлеобразного участка тонкой кишки из брюшной стенки. Другими словами, участок тонкой или толстой кишки выдвигается через дефект брюшной стенки и создает видимую внешнюю выпуклость. У детей подобный вариант бывает редко.
- Когда кишечник выпирает в области пупка — это называется пупочной грыжей.
- Когда нарушение происходит в нижней части живота и в районе паха, то это называется паховой грыжей.
По данным Британского центра грыж, паховая грыжа возникает у 3-5% новорожденных и 30% недоношенных детей.
Правая паховая грыжа, при которой выпуклость находится на правой стороне живота, встречается гораздо чаще, чем левосторонняя паховая грыжа.
Что вызывает грыжи у детей – причины детских грыж
Причины возникновения грыжи определяются тем, где она возникает в детском организме.
Грыжа внизу живота и области паха называется паховой грыжей. Это выдвижение кишечника от нижней брюшной стенки в паховый канал, которые представляют трубчатый сегмент в нижней части брюшной стенки.
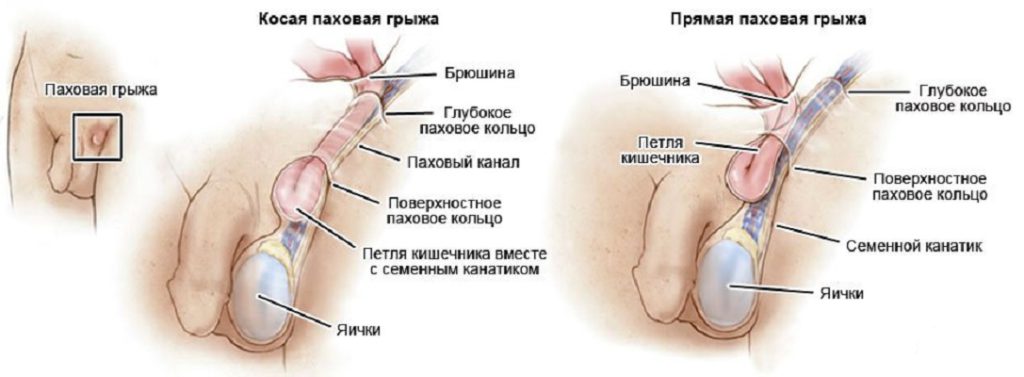
Паховая грыжа встречается примерно в 90% случаев среди младенцев мужского пола. У плода мужского пола яички развиваются на седьмом месяце беременности. После этого каждое яичко постепенно опускается в мошонку через паховой канал, после чего он становится узким, зарастает, позволяя проходить через него только кровеносным сосудам и семенному канатику.
Когда зарастание происходит неправильно — или, когда яички не опускаются к положенному сроку в мошонку, паховой канал становится местом образования грыжи. Кишечник легко проскальзывает в паховой канал, вызывая грыжевое выпячивание.
У девочек также имеется паховый канал, через который проходит связка матки. Если паховый канал аномально широкий, кишечник может проскользнуть в него — и вызвать грыжу, хотя она встречается реже.
В этом случае кишечник выпирает из брюшной полости в районе пупка. Плод внутри матки получает питание от плаценты через пуповину, которая соединена с животом ребенка. В мышцах живота остается зазор для прохождения сосудов пуповины (отверстие необходимо, чтобы сосуды не сдавливались). Однако эти мышцы в момент рождения ребенка сокращаются, закрывая отверстие. Если мышцы не закрывают эту зону, участок кишечника может выскользнуть из щели в мышцах живота — и вызвать грыжу.
Грыжи могут быть врожденными (дефект мышц возникает внутриутробно) или способны появиться через несколько дней или месяцев после рождения (приобретенная слабость, расхождение мышц живота).
Некоторые факторы повышают риск развития грыжи у ребенка.
- Преждевременные роды
- Проблемы развития половых органов или аномалии мочевыделительной системы
- Диагноз муковисцидоз или синдром Дауна
- Неопущение яичек у мальчиков (крипторхизм)
- Грыжа у одного родителей, родного брата или близкого родственника
- Если ребенок родился с дисплазией тазобедренного сустава, состоянием, при котором бедренная кость неправильно позиционируется относительно тазобедренного сустава (и бедренной кости).
Признаки и симптомы грыжи у младенцев
Симптомы паховой и пупочной грыжи схожи, основным отличием является место выпуклости.
К ним относятся:
- Округлое образование вокруг пупка, в паху или области мошонки: вы можете заметить бугорок или пальцевидный выступ вокруг пупка в случае пупочной грыжи. Сам пупок будет казаться опухшим. В случае паховой грыжи вы можете заметить шишку внизу живота и в области паха. У младенцев мужского пола паховая грыжа вызывает отек мошонки, это означает, что вы можете увидеть отек около одного или обоих яичек.
- Периодически возникает и пропадает выпуклость: иногда грыжа может проявляться только тогда, когда ребенок ползает, плачет или стоит. В других случаях она может быть невидимой, поскольку кишечник возвращается внутрь, но снова выпирает там, где есть слабость мышц живота. Это свидетельствует о скользящей грыже.
- Покраснение вокруг выпуклости: Кожа вокруг выпуклой области становится красной и слегка воспаленной.
- Локализованная боль: прикосновение к выпуклости или области вокруг нее, заставляет ребенка визжать или плакать, указывая на боль.
- Боль в желудке, рвота и тошнота: наряду с выпуклостью, у ребенка может возникать дискомфорт в области живота, рвота и тошнота из-за сжатия, ущемления кишечной петли.
- Если вы подозреваете, что у ребенка грыжа, то покажите его врачу, который проведен необходимые обследования.
Как диагностируется грыжа у младенцев
Врач будет использовать следующие методы диагностики грыжи у детей:
- Визуальное и физическое обследование: натренированный глаз врача может обнаружить грыжу по форме выпуклости. Доктор физически осмотрит выпуклость, пытаясь возвратить кишечник на свое место. Это помогает врачу определить тяжесть грыжи.
- Рентгенография: рентгеновское излучение поможет выявить точное место, где кишечник нарушает целостность тканей и как далеко он выступает. Нередко для улучшения визуализации применяют рентгено-контрастные взвеси, вводимые ребенку через рот.
- Ультразвуковое обследование: при помощи ультразвукового сканирования диагностируют ущемление, которое является осложнением грыжи. Возможна также странгуляционная кишечная непроходимость, которая возникает из-за чрезмерной подвижности кишки, которая вызывает скручивание петли кишечника в узел. Врач предложит лечение грыжи после оценки тяжести патологии.
Методы лечения грыж у младенцев – терапия, операции и прогноз
Хирургическое вмешательство — единственный радикальный способ лечения паховой и пупочной грыжи.
Даже, если грыжа вправляется — она будет продолжать возвращаться, и никогда не исчезнет сама по себе. Врач обсудит с вами — и назначит необходимый режим грудного вскармливания или особенности питания, которые необходимы ребенку за день до операции.
Вот что вам нужно знать о хирургической процедуре:
- Операция проводится под общим наркозом.
- Крошечный разрез делается в нижней части живота вокруг грыжевого выпячивания.
- Кишечник вручную отодвигают в нормальное положение, а отверстие в брюшной стенке зашивают быстро рассасываемыми швами.
- Наружный разрез зашивается, и операция завершена.
Вся процедура занимает от 30 до 45 минут.
В случае аномалии в паховом канале, врач может выполнить дополнительные хирургические манипуляции, чтобы исправить размер канала.
Хирургическая процедура очень похожа на хирургическое вмешательство по устранению паховой грыжи.
- Ребенку вводят общий наркоз.
- Вокруг пупка делается разрез, и кишечник отодвигается на соответствующее место.
- Брюшную стенку и мышцы сшивают, чтобы предотвратить рецидив грыжи.
- Разрез зашивают.
В большинстве случаев, вы можете забрать ребенка домой через несколько часов после операции. Операция редко бывает рискованной, и преимущества хирургической процедуры перевешивают возможное консервативное лечение или бездействие.
Однако обратите внимание, что послеоперационный уход играет важную роль в восстановлении ребенка после операции.
Как ухаживать за ребенком после операции по иссечению грыжи?
Врачи при выписке дадут несколько советов о том, как заботиться о ребенке после операции грыжи.
- Держите разрез сухим и чистым: не допускайте, чтобы область шва в первые дни контактировала с водой. Купайте ребенка только тогда, когда врач дает вам разрешение на это. Обычно это происходит через 24-48 часов после операции. Лучше всего протирать ребенка губкой в течение, по крайней мере, двух дней после операции — или до тех пор, пока врач не разрешит ребенку купаться.
- Не прикасайтесь к разрезу руками: вы можете случайно передать микробы с рук в область шва, что может вызвать инфекцию.
- Ограничьте физическую активность: сократите активные движения ребенка, по крайней мере, в течение дня после операции. Это поможет разрезу на месте грыжи зажить быстрее. Проконсультируйтесь с врачом о том, когда ваш ребенок может вернуться к обычной физической активности.
Обязательно посетите врача для последующего наблюдения: важно посещать все последующее время, сколько он назначил – даже, если шов кажется сухим и зажившим.
Редко появляются какие-либо осложнения после операции по грыжесечению, но очень важно знать, как выявить проблему, если она возникает.
Вероятные побочные эффекты и осложнения после операции грыжи
У детей раннего возраста и малышей постарше выделяют ряд осложнений и побочных симптомов после операции.
- Возникновение колик и беспокойство из-за побочного влияния анестезии. Эти эффекты ослабевают через несколько дней после операции.
- Воспаление и покраснение вокруг разреза. Это указывает на инфекцию, и в некоторых случаях вы также можете заметить гной.
- Отек вокруг разреза и области, где присутствовала грыжа.
- Кровь, гной или прозрачная жидкость, сочащаяся из области шва.
- Тошнота, рвота, диарея или запор после операции.
- Покраснение и воспаление вокруг швов.
- Лихорадка с температурой более 38 ° C.
Если вы заметили какие-либо из вышеперечисленных симптомов, немедленно обратитесь к врачу . Хотя могут быть выше перечисленные осложнения, хирургическое вмешательство надежно защищает вашего ребенка от возможных и опасных для жизни осложнений грыжи.
Грыжа может вызвать отдаленные и острые осложнения.
Но что может произойти, если оставить грыжу ребенка без лечения?
- Хронический запор: ребенок будет страдать от постоянных запоров, которые невозможно вылечить. Затрудненное и медленное прохождение пищи через кишечник влияет на функции всех органов пищеварения.
- Невправляемая грыжа: такого рода грыжа появляется, когда кишечник значительно смещается от своего привычного места. Это усложняет операцию и последующий процесс заживления. Это также означает, что у ребенка могут быть другие осложнения, такие как, плохой аппетит и постоянная боль в животе или паху.
- Ущемление: когда участок кишечника изгибается и превращается в узел, то грыжа называется ущемленной. В таком случае кишечник полностью блокируется, и прохождение пищи становится невозможным. Кровеносные сосуды сдавливаются, а ткань кишечника не получает кровоснабжения. Пораженная область медленно начинает отмирать, вызывая множество серьезных симптомов, включая высокую температуру, интенсивную боль, значительный отек и покраснение вокруг грыжи. Ущемление является опасным для жизни осложнением и требует экстренной операции.
- Инфекция: поскольку кишечник находится вне своего обычного места, он может подвергаться воздействию патогенных микробов, которые вызывают инфекции. Инфекции также могут возникать, когда пища остается в кишечнике дольше и создает условия для активного роста условно-патогенных бактерий кишки.
- Повреждение репродуктивных органов: паховая грыжа у мальчиков может оказывать давление на кровеносные сосуды, которые ведут к яичкам. В результате, яички получают меньше крови, что может вызвать повреждение тканей. Ущемление при паховой грыже может привести к необратимому повреждению яичка, и его, возможно, придется удалить хирургическим путем.
Можете ли вы предотвратить грыжу у младенцев – возможность профилактики детских грыж
Невозможно предотвратить грыжу, и также нет никаких профилактических мероприятий, которые вы могли бы провести до или после рождения ребенка, чтобы уменьшить вероятность грыжи.
Диагностировать грыжу может педиатр во время плановых обследований.
Родители должны быть очень внимательны к любым признакам, указывающим на грыжу, чтобы своевременно провести лечение.
Часто задаваемые вопросы о грыжах у младенцев – отвечают специалисты
Да, хотя и редко, но у детей повторно развивается грыжа после операции.
Пупочная грыжа почти никогда не повторяется после операции, но паховая грыжа может рецидивировать. Дети с особыми состояниями, такими как гидроцефалия, хроническое заболевание легких или почек, муковисцедоз, имеют более высокий риск возникновения паховой грыжи даже после корректирующей операции.
У недоношенных детей и детей с синдромом Дауна повышается вероятность развития паховой грыжи снова. В таких случаях врач может предложить долгосрочный специализированный уход и периодическое наблюдение за ребенком после операции.
Грыжа — это дислокация кишечника из его привычного места в область дефекта живота или пахового канала. Вы не можете исправить это дома. Поэтому медицинское вмешательство, такое как хирургическая операция, имеет жизненно важное значение, чтобы состояние было вылечено вовремя.
Да, некоторые случаи пупочной грыжи могут излечиться сами по себе, но паховая грыжа всегда требует хирургического вмешательства. Размер отверстия в брюшной стенке при пупочной грыже может помочь врачам определить, возможно ли самоизлечение.
95% грыж шириной 0,5 см или меньше заживают к тому времени, когда ребенку исполняется два года. В целом, около 90% всех пупочных грыж заживают к трем годам, или максимум к 11 годам.
В некоторых случаях, пупочные грыжи заживают только после того, когда ребенок становится старше десяти лет. Если грыжа продолжает существовать после полового созревания, то для ее лечения необходимо хирургическое вмешательство.
Грыжа не похожа на любое другое заболевание, которое может возникнуть у младенца. Она может причинить значительный дискомфорт одним младенцам, пока другие могут продолжать жить здоровой жизнью, несмотря на наличие грыжи.
В любом случае, это может привести к нескольким долгосрочным осложнениям, которые могут нарушить здоровый рост и развитие ребенка.
С другой стороны, одна операция — это все, что нужно, чтобы исправить это состояние и помочь ребенку вести нормальную жизнь.
Похожие темы научных работ по клинической медицине , автор научной работы — Умешов А.У.
Some features of the treatment of inguinal hernias in children.
Thus, in children, unlike adults, the anterior abdominal wall hernia has different origins and pathogenesis. Most common oblique hernia, cleft-related vaginal processus ventral. The main method of treatment of inguinal hernias in children is surgical and the choice of surgical intervention should be approached rationally and individually, taking into account the child's age and the anatomic and physiologic features of the organism.
Некоторые особенности лечения паховых грыж у детей
Умешов А.У. АГИУВ, курс детской хирургии
Герниология - учение о грыжах (hernia - грыжа, logos - учение), раздел абдоминальной хирургий, изучающий этиологию, патогенез, виды и локализацию грыж живота, а также методы их лечения и профилактики.
По данным литературы, заболеваемость грыжами превышает 50 случаев на 10000населения. Потребность в операциях по поводу грыж велика как в общей, так и детской хирургий. Ежегодно в России по поводу грыж выполняется более 200 000операции. Хирурги старшего поколения считали герниологию азбукой хирургии. Говоря о методах оперативного лечения грыж, Н.В.Воскресенский, А.А.Немилов, А.В.Мартынов и др. подчеркивали значение качество техники его выполнения. Дело не в том, каким способом оперировать, а в том как оперировать.
Педиатрическая герниология имеет свои особенности. Грыжи передней брюшной стенки у детей при сходных клинических проявлениях могут иметь различное происхождение и патогенез, чем во взрослой практике. В детском возрасте чаще встречаются паховые грыжи. Анатомической предпосылкой образования врожденных паховых грыж, водянок оболочек яичка и семенного канатика у детей является врожденная патология вагинального отростка брюшины. Незаращенный вагинальный отросток брюшины обнаруживают у 80% новорожденных и у 50% детей, достигших 1 года. Заболеваемость детей грыжами передней стенки, по нашим многолетним наблюдениям, составляет 4,5-4,6% всего детского населения, что согласуется с данными литературы.
Основным методом лечения паховых грыж является хирургический. Операция грыжесечения у детей - одно из наиболее распространенных хирургических вмешательств. Ежегодно в отделение плановой хирургии нашей клиники поступают от 350 до 400детей с различными видами грыж передней брюшной стенки, что составляет 23,5% всех госпитализируемых больных. На долю грыжесечения приходится 65% числа плановых операции и 9,8% всех экстренных операции.
Выжидательная тактика при грыже у детей не оправдана. Ранняя плановая операция является эффективной мерой профилактики ущемления грыжи и рецидива заболевания. При анализе частоты грыжесечений у детей в разных возрастных группах выявлено, что ущемление паховой грыжи у детей в возрасте до 1 года встречалось в 40% от числа всех паховых грыж, наблюдаемых в этом возрасте. В возрасте от 1 до 3лет оно наблюдалось у 22%, а возрасте от 4 до 7 лет -у 4% пациентов. Среди грыженосителей в возрасте от 8 до 15лет ущемленных паховых грыж мы не встречали. Поэтому целесообразно проведение планового лечения в любом возрасте ребенка, с момента установления диагноза свободной паховой грыжи. Такой метод- эффективный метод профилактики ущемлений. Своевременная санация свободных паховых грыж в плановом порядке значительно уменьшает число операций по экстренным показаниям. Противопоказаниям к плановым операциям свободной паховой грыжи должны
Балалардыц шап жарыцтарын емдеу ерекшелгктерг.
Алматы мемлекеттж дэриерлер бШмт жеттд1ру институты.
Балалар хирургиясы курсы.
Балаларда, ересек адамдармен салыстырганда шап жарыцтарыныц болу себептерi мен патогенезi взгеше болады. Негiзiнен iштен туа бткен сырцат, уацтылы емделмесе шап жарыгына шек цысылым цалып, баланыц вмiрiне цауin твндiруi де MYMKiH. Сол себеnтi шап жарыгыныц негiзгi емi -уацтылы ота жасау. Сонымен цатар оташалау тэсiлдерi де ересек адамдармен салыстырганда, взгеше болады жэне эр баланыц жас ерекшелiктерiне байланысты взгерт отырады.
Some features of the treatment of inguinal hernias in children.
AGIUV, the rate of pediatric surgery.
Thus, in children, unlike adults, the anterior abdominal wall hernia has different origins and pathogenesis. Most common oblique hernia, cleft-related vaginal processus ventral. The main method of treatment of inguinal hernias in children is surgical and the choice of surgical intervention should be approached rationally and individually, taking into account the child's age and the anatomic and physiologic features of the organism.
быть серьезно аргументированы и обусловлены тяжестью сопутствующей патологий. Абсолютными противопоказаниями к выполнению операции при свободной грыже являются острые гнойно-воспалительные инфекционные заболевания. Показаниями для отсрочки операции на более поздний срок следует считать гипотрофию, рахит, астенический синдром после перенесения острых соматических заболеваний, анемию, нарушения свертывающей системе крови. Должны быть расширены показания к плановой операции свободной грыжи у девочек, у которых в грыжевом мешке часто находят придатки матки. Не следует откладывать операцию у мальчиков при сочетании грыжи и крипторхизма . В связи с тем что при этой патологии яичко не фиксировано, в любой момент может возникнуть перекрут семенного канатика с последующими дегенеративными процессами в гонадах.
Общеизвестно, что при ущемленных грыжах следует проводить экстренную операцию. Однако у детей раннего возраста при наличий противопоказаний к срочному оперативному вмешательстве допускается проведение консервативной терапий. Если со времени ущемления паховой грыжи прошло не более 12ч, рекомендуется в течение первых 2 часов нахождения больного в стационаре провести пособия, направленные на ликвидацию болевого спазма. Ребенку назначают седативные препараты в возрастных дозировках, делают теплую ванну на 15-20мин. Теплые процедуры снимают мышечное напряжение, чем способствуют ненасильственному вправлению грыжи. Больного укладывают в кровать с приподнятым тазовым концом, на паховую область, прикладывают грелку и делают легкий массаж паховой области. Насильственное ручное вправление грыж категорический противопоказано! У детей первых 3 месяцев жизни подобную терапию следует проводить с осторожностью и быстрее решаться на операцию. Если вправление грыжи не происходит, то инъекции спазмолитиков служат средством премедикации перед экстренной операцией.
Вестник АГИУВ №2, 2011
При вправлении грыжи консервативным методом больного не выписывают из стационара, а оставляют для динамического наблюдения, назначая терапию, направленную на восстановление показателей общего статуса и ликвидацию нарушении, обусловленных сопутствующей патологией. Операцию проводят в плановом порядке.
У новорожденных детей первых месяцев жизни, неотложное оперативное вмешательство при ущемлений паховой грыжи, без предварительной попытки вправления, абсолютно показано: когда с момента ущемления прошло более 12ч; при наличии в области грыжевого выпячивания воспалительных изменений; у девочек в связи с угрозой ущемления и ротации в грыжевом мешке придатков матки, приводящих к быстрому развитию деструктивных изменений; при сочетании ущемленной грыжи с крипторхизмом или эктопией яичка , что может привести к необратимой ишемии последнего.
В хирургии детского возраста паховое грыжесечение учитывает основные факторы патогенеза паховой грыжи - неполная облитерация вагинального отростка брюшины, относительно широкий и короткий паховый канал, дорсо-вентральное расположение внутреннего и наружного пахового кольца. Цель оперативного вмешательства состоит в устранении сообщения между незаросшим вагинальным отростком брюшины и брюшной полостью путем высокого прошивания шейки грыжевого мешка и пересечения его ниже перевязки. Непременным условием грыжесечения у детей до 5 лет является хирургический доступ без вскрытия передней стенки пахового канала. Вмешательство происходит с минимальной травмой без рассечения паховых колец и других апоневротических структур. Кожным разрезом обнажают дистальную часть апоневроза наружной косой мышцы живота, которая образуют ножки наружного отверстия пахового канала. Тупым путем в продольном направлении расслаивают fascia cremasterica и m. cremaster, выделяя переднюю стенку грыжевого мешка от покрывающих оболочек и элементов семенного канатика до внутреннего отверстия пахового канала. С целью снижения риска травмы сосудистых элементов и семенного канатика при выделении шейки грыжевого мешка не следует пренебрегать методом послойной гидравлической препаровки тканей по А. В. Вишневскому, благодоря которому создаются условии для щадящего отделения оболочек грыжевого мешка от элементов семенного канатика.
Пластика пахового канала у детей проводится по методике Ру-Краснобаева.
Основными требованиям к послеоперационной ране должны быть следующие условия: она не должна испытывать напряжения, быть мало болезненной, иметь благоприятные условия к быстрому заживлению, не препятствовать ранним активным движением больного наши исследования показали, что всем этим требованиям отвечают поперечные разрезы, совпадающие с направлением кожной паховой складки. Длина кожного разреза при традиционным грыжесечении не превышает 3 - 3,5 см. При послойном ушивании послеоперационной раны и раннем снятии швов рана зарастает нежным и подвижным рубцом с хорошим косметическим результатом, что доказано нашими клиническими исследованиями.
Классическим методом грыжесечения у детей считается операция по Ру - Краснобаеву. Суть ее заключается в иссечении грыжевого мешка, тщательной перевязке и пересечении шейки без вскрытия передней стенки пахового канала с последующим уменьшением наружного кольца с помощью 2 - 4 узловых швов, наложенных на ножки апоневроза наружной косой мышцы живота. А у детей старше 5 лет, чтобы выше перевязать и пересекать шейки грыжевого мешка, вскрывается грыжевой мешок и после грыжесечении, проводится пластика пахового канала по А.В.Мартынову. В
последние десятилетия среди детских хирургов появились сторонники грыжесечения по методу В. Дюамеля, основной принцип которого заключается только в разобщении грыжевого мешка с брюшной полостью без выделения и удаления его оболочек, и тем более без укрепления стенок пахового канала, что значительно упрощает оперативное вмешательство. Операция оказалась непродолжительной по времени, не более 10-15 мин, но достаточно надежной, а вмешательство настолько простым и малотравматичным, что стало доступным любому хирургу, владеющему элементарными оперативно-техническими приемами.
Двустороннее грыжесечение одномоментно производит в случаях выявления двусторонней грыжи. Допустимо проводить грыжесечения с оперативной коррекцией других пороков развития (пупочная грыжа, гипоспадия, экстрофия мочевого пузыря, кривошея и пр.). Особенностью операции пахового грыжесечения у девочек является обязательное тщательное освобождение шейки грыжевого мешка от круглой связки. Сохранение связочного аппарата матки в будущем обеспечивает нормальную репродуктивную функцию женщины.
Типичное паховое грыжесечение у детей в настоящее время проводят под общим обезболиванием путем ингаляционного наркоза фторотаном или другими галогенсодер-жащими анестетиками, позволяющими достичь достаточной глубины анестезии во время операции и быстрого пробуждения больного. В настоящее время дети с не осложненными грыжами передней брюшной стенки и другой патологией вагинального отростка брюшины в большинстве хирургических клиник, являются амбулаторными пациентами хирургического отделения одного дня.
Анализ отдаленных результатов типичных грыжесечений у детей более чем 20-летнюю практику показал, что частота рецидивов не связана с укреплением стенок пахового канала, а обусловлена нарушениями оперативно-технических приемов, оставлением длинной культи или небрежной перевязки шейки грыжевого мешка. Такие осложнения, как высокое стояние и атрофия яичка, возникают вследствие грубых тракционных манипуляций на элементах семенного канатика или сдавлением последнего швами и послеоперационными рубцами. Рецидивы при грыжесечения последние годы в нашей клинике выявляются очень редко( в 2010 году из 386 операции встречались только у одного). Восстановительный период у детей после типичного грыжесечения занимал 3 - 4 дня. В дальнейшем реконвалесценты диспансерного наблюдения не требовали.
Таким образом у детей, в отличие от взрослых, грыжи передней брюшной стенки имеет различное происхождение и патогенез. В основном встречается косые грыжи, связанные незаращением вагинального отростка брюшины. Основным методом лечения паховых грыж у детей является хирургический и к выбору оперативного вмешательства следует подходить разумно и индивидуально, учитывая возраста ребенка и анатомо-физиологические особенности детского организма.
1. Ахмедов М.А., Мавлянов Ш.Х., Рахимов А. У. Лечение паховых грыж у детей: Метод. Рекомендации - Ташкент, 1989.
2. Бушмелев В.А., Абрамов Л.А., \\ Хирургия - 1989 - №11 -С.11 - 14.
3. Бушмелев В.А., Абрамова Н.Е., Диагностика и лечение грыж передней брюшной стенки у детей: Учебное пособие . - Ижевск,2002.
4. Воскресенский Н.В. Косая паховая грыжа и брюшно-паховый отросток: Автореф.дис.. .д-ра мед.наук. - М., 1951.
5. Долецкий С.Я. Ущемленные паховые грыжи у детей., М., 1952.
6. Долецкий С.Я., Окулов А.Б., //Хирургия - 1978 №10 - С. 55 - 63.
7. Долецкий С.Я., Гаврюшов В.В., Акопян В.Г., Хирругия новорожденных: Руководство для врачей - М., 1980.
8. Дронов А.Ф., Поддубный И.В., Котлобовский В.И., Эндоскопическая хирургия у детей/Под.ред. Ю. Ф.Исакова,
А.Ф.Дронова - М., 2002.
9. Иоффе И.Л., Оперативное лечение паховых грыж. - М., 1968.
10. Крымов А.П. Учение о грыжах, М., 1929.
11. Тоскин К.Д., Жебровский В.В. Грыжи живота., М., 1983.
12. Окулов А.Б., Зуев Ю.Е. Гоыжи передней брюшной стенки у детей: Учебное пособие - М., 1988.
13. Созон - Ярошевич А.Ю. Анатомо-клинические обоснования хирургических доступов к внутренним органам. - М, 1954.
14. Щебенков М.В.//Вестн.хир. - 1997 - Т. 156, №1 - С.94-96.
15. Duhamel B. Technique chirurgique Infantile. - Paris, 1957.
Лапароскопическое наложение холедоходуоденостомоза
Казыбаев Н.К., Аманбаев С. С. Центральная клиническая больница УДП РК
Актуальность Операции внутреннего отведения желчи в желудочно-кишечный тракт при нарушении проходимости желчных путей были впервые разработаны еще в 80-90х г XIX века. Цель этих вмешательств направлена на ликвидацию стаза и гипертензии в желчно-панкреатической системе. Одним из наиболее часто применяемых вариантов внутреннего дренирования желчных протоков являлся холедоходуоде-ноанастомоз. Эндоскопическая хирургия изменила принципы ведения больных во время и после операции в силу своей малой травматичности.
- внедрение в практику хирургического отделения больницы лапароскопического метода наложения холедоходуоденостомоза у больных с синдромами стаза и гипертензии в желчно-панкреатической системе.
Материалы и методы Было прооперировано 3 больных с диагнозом: Желчекаменная болезнь. Хронический калькулезный холецистит. Холедохоэктазия. Возраст пациентов колебался от 40 до 78 лет. Больные предъявляли жалобы на интенсивные боли постоянного характера в правом подреберье, эпигастрии, опоясывающего характера, периодически усиливающиеся, тошноту, сухость и горечь во рту, слабость. При обследовании: на УЗИ ОБП: жировой гепатоз. хр. калькулезный холецистит, холедохоэктазия, хр.панкреатит, хр.пиелонефрит; на МРТ ОБП: картина диффузно-дистрофических изменений паренхимы печени.
Умеренная гепатоспленомегалия. Хр.калькулезный холецистит. Холедохоэктазия до 1,5см. Хр. панкреатит. Всем больным была проведена операция: Лапароскопическая холецистэктомия, супрадуоденальный холедоходуоденоа-настомоз, дренирование брюшной полости.
Послеоперационный период в 2-х случаях протекал без осложнений, у 1-го больного наблюдалось незначительное кровотечение из места лапароскопического прокола, которое было устранено в первые сутки. Данный метод позволил во всех случаях избежать более травматичной полостной операции, в связи с этим имела место лишь незначительная локальная болезненность в местах введения троакаров. Наркотические аналгетики не назначались. Антибиотики назначались только по показаниям. Сократилась длительность до удаления дренажа и нахождения в стационаре и составила 7-8 дней (при полостной операции - 14-15 дней). В нашем случае пациенты через 2 недели после вмешательства могли вернуться к привычному образу жизни, включая легкий труд.
Таким образом, наложение холедоходуоденостомоза у больных с синдромами стаза и гипертензии в желчно-панкреатической системе лапароскопическим методом позволяет уменьшить количество послеоперационных осложнений, снизить потребность в назначении антибиотиков, раньше восстановить активность пациентов и сократить сроки их пребывания в стационаре, а также повысить моральную удовлетворенность от операции в силу малой травматичности и хорошего косметического эффекта.
Читайте также:


