Осложнения при грыже мочи
Поиск
Опросы
Реклама
Свежие записи
- Растворимая и нерастворимая клетчатка: как узнать, что вам подходит
- 4 стойких мифа о коронавирусе
- Вакцина COVID-19, вероятно, потребует двух доз
- Препарат от расстройства желудка может обуздать симптомы COVID-19
- Могут ли лицевые щитки заменить маски в предотвращении COVID-19?
Рубрики
- Акушерство и гинекология
- Дерматовенерология
- Женское здоровье
- Заболевания
- Инфекции
- Кардиология
- ЛОР
- ЛФК и спортивная медицина
- Микробиология
- Неврология
- Новости
- Педиатрия
- Подготовка к обследованию
- Полезные советы
- Психиатрия
- Психология
- Рекомендовано знать
- Терапия
- Термины
- Травматология и ортопедия
- Хирургия
- Эндокринология
- Невправимые грыжи
При длительном существовании грыжи, узких грыжевых воротах, частом выходе внутренних органов в грыжевой мешок создаются условия для травматизации и асептического воспаления выходящих органов.
В результате происходит сращение внутренней поверхности грыжевого мешка с петлями кишечника и сальника, а также сращение грыжевого содержимого между собой.
Среди невправимых грыж на первом месте бедренные, затем идут пупочные и паховые. Клинические проявления; грыжа не вправляется ни самопроизвольно, ни при помощи рук; нередки запоры, связанные с нарушением двигательной функции петель кишечника, находящихся в грыжевом мешке. У ряда больных наблюдается нарушение мочеиспускания. Происходит постоянная травматиэация невправимой грыжи, что ведет к дальнейшему спайкообразованию. Невправимость может привести и к копростазу. Лечение — только оперативное. Трудности операции связаны с разделением спаявшихся органов.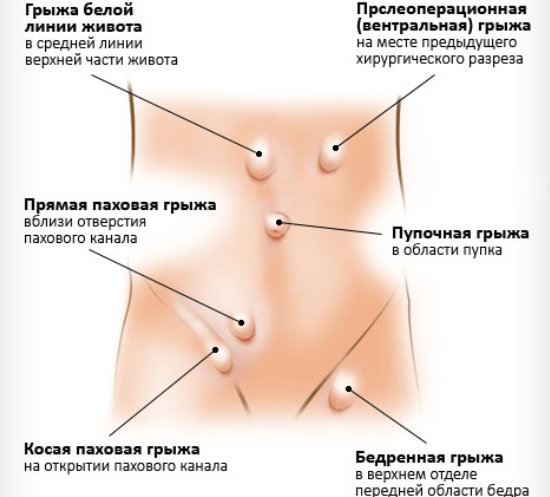
- Копростаз
Клинически проявляется болями в животе, в области грыжи, вздутием петель кишечника, задержкой газов и, прежде всего, кала. У больных может быть тошнота, рвота.
Копросгазу способствует узость грыжевых ворог, что препятствует свободному пассажу кишечного содержимого из петель, находящихся в грыжевом мешке. Кишечник переполняется каловыми массами, которые уплотняются и мешают свободному продвижению содержимого кишечника. Копростаз может переходить в каловое ущемление.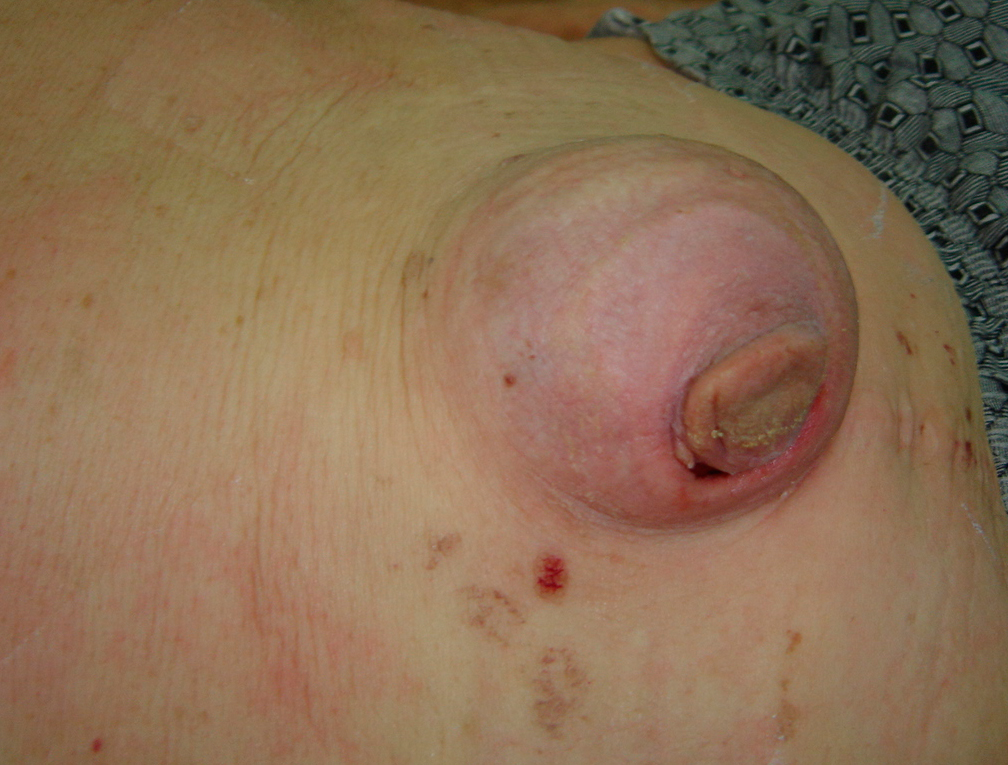
- Воспаление грыжи
Происходит вследствие проникновения инфекции в грыжевой мешок
воспалительном процессе в органах, находящихся в брюшной полости кнелиты, перитифлит и т.д.);
- воспалительном процессе в самом грыжевом мешке (редко); воспалительном процессе, развивающемся по соседству (орхит, лимфаденит, кожные заболевания).
- Воспалительный процесс захватывает грыжевой мешок или его содержимое (или все вместе). В клинике воспаления можно отметить увеличение грыжи, болезненность, покраснение кожных покровов, нарушение функции кишечника (вздутие живота, задержка газов и стула, тошнота, рвота). При нарастании воспаления (отсутствие эффекта от общей и местной противовоспалительной терапии) показана экстренная операция — вскрытие гнойника.
- При стихании воспаления образуются спайки, что в дальнейшем может привести к нсвправимости грыжи.
Наиболее часто бывает при паховых, бедренных и пупочных грыжах. Ушибы грыжевого выпячивания происходят, как правило, без нарушения целостности кожи. —
Большую опасность при ушибе представляет нарушение целостности органов, входящих в грыжевой мешок. При этом развивается перитонит, возможно кровотечение в брюшную полость. После травм содержимого грыжевого мешка возможно появление кровоизлияний под серозу петель кишечника, сальника с последующим развитием асептического воспаления. Для диагностики повреждения содержимого грыжевого мешка (особенно петель кишки) применяется лапароскопия. При подтверждении диагноза лечение только оперативное.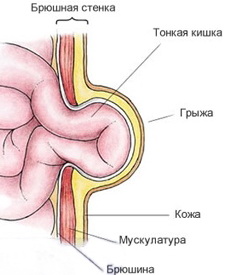
4.Ущемленная грыжа
Это наиболее опасное осложнение, всегда требующее экстренной операции. Особенно часто ущемляется паховая грыжа (50-58% от всех ущемлений). Среди больных преобладают мужчины (85%). У женщин более часто ущемляются бедренные и пупочные грыжи.
Патологоанатомическне изменения в ущемленном органе:
Различают пристеночное (рихтеровское) ущемление, когда ущемлена стенка кишки без нарушения пассажа кишечного содержимого, и ретроградное (или двойное). В последнем случае в грыжевом мешке находятся как минимум 2 петли кишки, а соединяющая их петля располагается в брюшной полости, и в ней происходят наибольшие ишемические нарушения.
Клиническая картина ущемленной грыжи основывается на субъективных и объективных данных. Больные отмечают внезапные боли в месте выхождения грыжи, что связано с ишемией ущемленного органа. В дальнейшем появляются схваткообразные боли в животе (кишечная непроходимость). Одновременно грыжевое выпячивание перестает вправляться и может увеличиваться в объеме. Нередки диспептичоские расстройства — тошнота и рвота, в поздних случаях рвота каловым содержимым. У больных отмечается задержка газов и стула. Из местных признаков ущемления можно отметить наличие болезненности грыжи при пальпации, увеличение ее в объеме, напряженность грьЬкевого выпячивания. В Поздние сроки развивается гиперемия, вызванная развитием каловой флегмоны. При наличии ущемления нельзя ввести палец в соответствующие грыжевые ворота.
Намного труднее распознать ущемление при ранее существовавшей невправимой грыже. Однако значительное усиление болей и увеличение выпячивания, появление плотности и напряжения, а также диспепти- ческих расстройств позволяют заподозрить ущемление. В сомнительных случаях показана экстренная операция.
У некоторых больных при острых заболеваниях органов брюшной полости происходит стенание экссудата в грыжевой мешок, что принято называть ложным ущемлением (грыжа Брока).
Лечение ущемлениях грыж всегда оперативное. Во время операции вначале выделяется и вскрывается грыжевой мешок, затем удерживается ущемленный орган и только после этого рассекается ущемляющее кольцо.
Второй этап — определение жизнеспособности ущемленной кишки. Признаки жизнеспособности кишки: розовый цвет, блеск серозы, перистальтика, пульсация артерий брыжейки и проходимость вен. При нежизнеспособности кишки производят ее резекцию, причем приводящий отдел резецируют на 30-40 см, а отводящий на 10 см от некротизированной петли. В приводящей петле при странгуляционной кишечной непроходимости происходят резкие трофические нарушения: истончение стенок, нарушение питания за счет растяжения и сдавления подслизистых вен.
После резекции кишечника и наложения анастомоза показана интубация кишечника различными способами (с целью профилактики несостоятельности анастомоза). При наличии перитонита показана резекция некротизированной кишки с выведением ее концов на кожу.
При самопроизвольном вправлении ущемленной грыжи показана госпитализация в хирургическое отделение. Целесообразна лапароскопия. При нарастании перитониальных симптомов показана лапаротомия.
При насильственном вправлении ущемленной грыжи возможно так называемое мнимое , или ложное, вправление, когда грыжевое выпячивание вправлено за пределы ущемленного кольца н внешне не определяется, но ущемление остается в рубцово- измененной шейке грыжевого мешка.
Грыжа – заболевание, характеризующееся выходом органов и тканей из полости, в которой они располагаются, через патологические отверстия с сохранением целостности кожи. Предрасполагающими факторами являются наследственность, ожирение, недостаточное питание, беременность, истончение соединительной ткани в старости и другие причины. Единственным эффективным методом лечения грыж является хирургическая операция – герниопластика.
Строение грыжи
В составе любой грыжи можно выделить 4 основных компонента:
![]()
Грыжевой мешок – наружный слой брюшины, окружающий орган и выходящий вместе с ним за границы полости. Мешок состоит из трех сегментов: шейки, тела и дна. В воротах грыжи располагается шейка, остальные части выступают из полости.- Содержимое мешка грыжи – подвижные органы, выступающие в грыжу при натуживании.
- Ворота грыжи – отверстие (слабое место) в стенке, с которого начинается грыжа. Естественными отверстиями являются паховый канал и пупочное кольцо. К патологическим отверстиям относят образованный грыжей бедренный канал.
- Грыжевые оболочки – ткани, покрывающие грыжу снаружи. Строение оболочек зависит от расположения грыжи.
Особенности локализации и строения каждого элемента грыжи необходимо учитывать при проведении операции грыжесечения.
Виды грыж
Грыжи классифицируются по разным признакам. Например, они бывают врожденные и приобретённые, вправимые, невправимые, свободные и ущемленные. По стадии развития грыжи бывают начальные, канальные и полные.
С анатомической точки зрения грыжи делятся на внутренние и наружные. Наружные (грыжи передней брюшной стенки) составляют до 75% всех случаев, из которых до 80% находятся в паховом канале, другие – в области белой линии живота и бедренном канале. Наиболее распространенные виды грыж описаны ниже.
Из-за отличий в строении пахового канала (короткий, широкий и слабо защищен мышечным корсетом) паховые грыжи чаще наблюдаются у мужчин, чем у женщин. В зависимости от места формирования и хода канала, грыжи делятся на косые, прямые, внутристеночные, околопаховые, скользящие и комбинированные.
Неосложненная паховая грыжа проявляется припухлостью в паховой области, которая увеличивается при натуживании, кашле, чихании. Возможны боли внизу живота с иррадиацией в поясницу, крестец, мошонку, нарушение стула и мочеиспускания. Пальцевое исследование грыжевого канала позволяется определить вид грыжи. Дополнительную диагностику проводят с помощью ультразвука, рентгена, лабораторных анализов.
Этот вид грыж чаще диагностируются у женщин по причине особенностей строения таза. Её воротами является бедренное кольцо, которое имеет сложное анатомическое строение и заполнено жировой тканью. Содержимое грыжи – кишечник и большой сальник.
Характерным проявлением бедренной грыжи является выпячивание чуть ниже паховой связки. У пациентов отмечаются боли в паху, которые отдают в ногу, и симптомы диспепсии.
Для диагностики проводят пальпацию места выпячивания, ультразвуковое исследование грыжи и органов брюшной полости, ирригоскопию и лабораторные тесты.
Формируется дефект белой линии живота чаще всего над пупком, реже около пупка или ниже него. Содержимое грыжи – сальник и петли тонкого кишечника. Нередко у таких пациентов обнаруживается диастаз (расхождение прямых мышц живота).
Симптомы такой грыжи похожи на признаки болезней органов желудочно-кишечного тракта (изжога, нарушения стула, отрыжка и другие). Поэтому необходимо проводить дополнительное обследование для точной диагностики.
Пупочная и околопупочная грыжа – это дефект пупочного кольца и находящихся вокруг него участков белой линии живота, при котором происходит выпячивание кишечника, большого сальника за пределы брюшной полости.
Сопровождается это тошнотой, болью в животе, которая усиливается при кашле, натуживании, видимым расширением пупочного кольца.
Данные грыжи возникают на месте рубцов, которые образовались после операций на органах брюшной полости. Способствуют несостоятельности наложенных швов воспалительные изменения в ране, сахарный диабет, несоблюдение послеоперационного режима и т.п. Чаще всего в грыжевом мешке оказываются петли тонкого кишечника и сальник.
Характеризуется вентральная грыжа появлением округлого выпячивания в области послеоперационной раны, которое увеличивается при натуживании, кашле. Таких пациентов могут также беспокоить нарушения стула и боли в животе. Опасность этих грыж заключается в том, что при их ущемлении быстро нарастают явления перитонита, что может привести к летальному исходу.
Грыжа спигелиевой линии – это дефект переднебоковой области брюшной стенки, при котором происходит выход внутренних органов живота через дефект мышечно-апоневротического слоя. Возникает он в результате травм данной области, избыточного веса и т.д.
Клинически характеризуется появлением объемного образования на передней или боковой поверхности живота. Пациента при этом беспокоят боли в области выпячивания, нарушения стула, метеоризм. Такая грыжа достаточно часто осложняется ущемлением, которое может привести к кишечной непроходимости, перитониту и даже летальному исходу.
Расхождение прямых мышц живота – это состояние, которое характеризуется увеличением расстояния между краями прямых мышц более чем на 2 см. Данное состояние является физиологическим у женщин на поздних сроках беременности и может самостоятельно разрешиться в течение года после родов.
При таких дефектах на первый план выступают трудности в выполнении физической работы, при которой необходимо напрягать мышцы пресса. Также диастаз сопровождается тошнотой и нарушением пищеварения.
Осложнения грыж
Поздно диагностированные и нелеченые грыжи увеличивают риск развития следующих осложнений:
- Ущемление грыжи. Органы, находящиеся внутри грыжевого мешка подвергаются чрезмерному сдавливанию и в них наступают тяжелые расстройства кровообращения. Например, это осложнение часто бывает при бедренной грыже. Вначале появляются симптомы кишечной непроходимости. Затем через 2-8 часов с момента ущемления наступает некроз петель кишечника. При отсутствии лечения через 8-10 часов начинается перитонит. Лечится только оперативно в экстренном порядке. Очень высока вероятность летального исхода.
- Невправимость грыжи. В грыжевом мешке постоянно находится его содержимое (органы), но кровообращение не нарушается. Основной причиной невправимости считается образование спаек при давно существующих грыжах, которые удерживают органы внутри мешка. Лечится оперативно.
- Копростаз. Развивается при попадании в грыжевой мешок толстой кишки, из-за чего нарушается ее моторика. Лечение направлено на нормализацию прохождения каловых масс по кишечнику. Применяются клизмы и диета.
- Воспаление грыжевого мешка или оболочек грыжи. Серьезное осложнение с высоким риском перитонита и летального исхода. Лечение – экстренная операция.
Лечение грыж
Единственное эффективное лечение грыж – хирургическое. Это связано с тем, что других более эффективных методов не найдено, а самоизлечение невозможно. Рекомендуется провести операцию как можно раньше, чтобы избежать серьёзных осложнений.
Вид обезболивания зависит от объема оперативного вмешательства. Используют как местную, эпидуральную, проводниковую анестезии, так и общий наркоз. В настоящее время существуют множество вариантов операций для устранения грыж, в том числе и малоинвазивная лапароскопическая герниопластика. В каждом случае способ грыжесечения подбирается индивидуально. После операции важно ограничить физические нагрузки на три месяца.
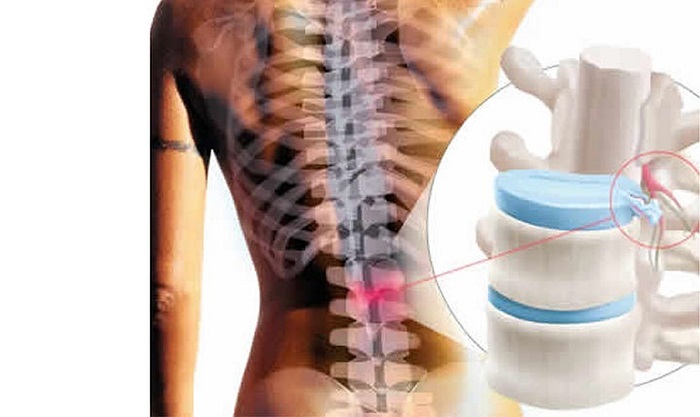
Грыжа поясничного отдела – это частое осложнение длительно протекающего без лечения остеохондроза. Дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков приводят к тому, что они полностью утрачивают свою работоспособность и форму. Это может привести к разным осложнениям.
Для того, чтобы разобраться в вопросе о том, какие последствия поясничной грыжи наиболее опасны для жизни и здоровья человека, предлагаем сначала разобраться с механизмом развития данной патологии. Межпозвонковая грыжа может возникать и у совершенно здорового человека при значительном механическом или физическом воздействии. Например, падение с большой высоты или экстренное торможение в автомобиле, ехавшем с огромной скоростью. Подобное воздействие может спровоцировать чрезмерное схождение тел позвонков и под влиянием силы тяжести произойдет разрыв фиброзного кольца межпозвоночного диска. Если в локации разрыва не будут находиться продольные и поперечные связки, то наружу выйдет часть пульпозного ядра.
На долю травматических грыжевых выпячиваний приходится примерно 10 – 12 % случаев. Во всех остальных этиология процесса тесным образом связана с дегенеративными дистрофическими изменениями.
Поясничный отдел позвончого столба довольно массивный. Это объяснимо тем, что именно сюда приходится максимальная амортизационная и физическая нагрузка от движения тела. Состоит из пяти позвонков, разделяемых между собой хрящевыми межпозвоночными дисками. Самая частая локализация дегенерации – межпозвоночный диск L5-D1. Это условный центр тяжести человеческого тела.
Хрящевой межпозвоночный диск выполняет несколько функций:
- защита корешковых нервов, отходящих от спинного мозга через боковые отверстия в телах позвонков;
- равномерное распределение амортизационной нагрузки, оказываемой на тело человека;
- поддержка физиологической высоты между соседними телами позвонков;
- фиксация позвонков таким образом, чтобы не происходило разрушение их суставов.
Межпозвоночный диск состоит из плотной фиброзной оболочки (кольца) и пульпозного студенистого тела (ядра). Собственной капиллярной сети кровообращения у хрящевого диска нет. Он получает жидкость, питание и кислород в ходе диффузного обмена с окружающими его тканями. Это паравертебральные мышцы и замыкательные пластинки, которые отделяют фиброзное кольцо от тел позвонков, между которыми располагается диск. Это является слабой стороной межпозвоночных дисков – при нарушении диффузного питания происходит разрушение ткани.
Остеохондроз начинает развиваться в достаточно молодом возрасте. Примерно в 20 лет заканчивает формироваться позвоночный столб и начинается процесс дегенерации дисков в крестцовом отделе. К достижению возраста 25 лет все позвонки крестца срастаются между собой. Этот отдел полностью утрачивает способность к распределению и гашению амортизационной нагрузки. Между тем, именно по боковым поверхностям крестца располагаются суставные плоскости, формирующие подвздошно-крестцовое сочленение костей. Эти суставы передают колоссальную нагрузку на позвоночник от движения тела во время ходьбы, бега, прыжков и т.д.
Все эти нагрузки оказываются на поясничный отдел позвоночника. Именно поэтому здесь часто развивается остеохондроз и возникает грыжевое выпячивание межпозвоночных дисков.
Предупредить последствия грыжи поясничного отдела можно только один способом – начать своевременно проводить комплексное лечение дегенеративного дистрофического заболевания хрящевых тканей. К сожалению в условиях городской поликлиники такую помощь вам не окажут. Рекомендуем обращаться к мануальным терапевтам, неврологам или вертебрологам. Эти специалисты смогут без применяя фармакологических средств и хирургического скальпеля помочь вам полностью восстановить здоровье позвоночного столба.
Последствия грыжи поясничного отдела позвоночника
Самое серьезное последствие поясничной грыжи позвоночника – это стеноз спинномозгового канала. На фоне этого могут оказаться парализованными ноги, кишечник и мочевой пузырь. Стеноз развивается по нескольким сценариям:
- грыжевое выпячивание пульпозного ядра происходит непосредственно в полости спинномозгового канала (при этом белки пульпозного ядра вызывают воспаление, отечность твердых оболочек, и оказывают механическое давление);
- за счет грыжи уменьшается высота диска и тела позвонков, которые он разделяет, начинают свободно смещаться относительно друг друга, тем самым перекрывая спинномозговой канал;
- при чрезмерном перенапряжении мышц поясницы на фоне выраженного корешкового синдрома происходит изменение осанки и искривление позвончого столба, что также способствует деформации спинного мозга.
Менее распространен сценарий, при котором на фоне длительного воспалительного процесса происходит медленное рубцевание тканей внутри спинномозгового канала. Чаще заболевание развивается по описанным выше процессам.
Другие последствия грыжи поясничного отдела позвоночника могут включать в себя:
- искривление позвоночго столба и изменение осанки, что влечет за собой неправильное распределение амортизационной нагрузки и быстрое разрушение всех остальных межпозвоночных дисков;
- защемление корешковых нервов, отвечающих за иннервацию внутренних органов брюшной полости;
- нарушение иннервации органов брюшной полости и малого таза влечет за собой длительные запоры, учащенное мочеиспускание, опущение внутренних органов и т.д.;
- нарушается тонус сосудистой стенки и возникают такие осложнения как варикозное расширение вен нижних конечностей, атеросклероз, облитерирующий эндартериит и т.д.;
- возникает атрофия мышечного волокна нижних конечностей, на фоне чего запускается процесс разрушения и деформации крупных суставов ног (тазобедренный, коленный, голеностопный).
Самым частым последствием межпозвоночной грыжи поясничного отдела позвоночника является её секвестрирование. Это 4-ый этап течения остеохондроза. К сожалению на нем уже можно оказать эффективную помощь только с помощью хирургической операции.
Секвестрирование межпозвоночной грыжи – это процесс отделения части пульпозного ядра или всего его полностью от фиброзного кольца. Пульпозное ядро начинает свободно скользить вдоль позвончого столба. Если это происходит внутри спинномозгового канала, то у человека быстро нарастают парезы мышц и развивается паралич нижней части тела. При курсировании секвестрированной грыжи по наружной проекции позвончого столба это вызывает сильнейшую боль и провоцирует постоянное воспаление, что чревато развитие рубцовой деформации всех мягких тканей.
Не затягивайте с лечением остеохондроза. Дегенеративное дистрофическое заболевание хрящевых тканей межпозвоночных дисков можно полностью победить на любой его стадии развития, кроме секвестрирования. И для этого не потребуется применять дорогостоящие лекарственные препараты, или ложиться на операционный стол. Простые методики мануальной терапии полностью восстанавливают здоровье позвончого столба.
Последствия удаления грыжи поясничного отдела позвоночника
Самые страшные последствия межпозвоночной грыжи поясничного отдела возникают у пациентов, которые перенесли хирургическую операцию. В ходе оперативного вмешательства обычно удаляется полностью диск или его поврежденный сегмент. Соседние тела позвонков сращиваются друг с другом. Да, это позволяет устранить боль на некоторое время. Но именно это провоцирует быструю тотальную дегенерацию всего позвоночго столба.
Примерно 75 % пациентов, перенесших операции на поясничные грыжи, испытали последствия этого спустя 2-3 года. Начинают сразу же разрушаться межпозвоночные диски в поясничном, грудном и шейном отделах. Постоянные обострения остеохондроза, выраженные неврологические проявления неблагополучия, ощущение скованности – эти и другие симптомы заставляют их жалеть о сделанной операции. К сожалению, восстановить удаленный иск уже невозможно.
Единственное, что можно порекомендовать для исключения риска развития последствий удаления грыжи поясничного отдела позвоночника, это комплексная реабилитация. Если вы перенесли подобное хирургическое вмешательство, то советуем вам подыскать клинику мануальной терапии, где работают опытные доктора. Проводить реабилитацию лучше под контролем со стороны врача вертебролога или невролога.
В курс реабилитации входят процедуры, которые позволяет максимально укрепить мышечный каркас спины и поясницы. Он возьмет на себя часть амортизационной и механической нагрузки, что позволит разгрузить межпозвоночные диски. Также будет нормализовано диффузное питание, так что все хрящевые ткани окажутся надежно защищены от разрушительного воздействия нагрузки. Повысится общий жизненный тонус организма, пациент почувствует прилив сил и энергии.
Как лечить последствия межпозвонковой грыжи поясничного отдела
Перед тем, как лечить последствия межпозвонковой грыжи поясничного отдела, необходимо провести коррекцию состояния пациента. Грыжа должна быть вправлена и при этом обязательно оказывается помощь по восстановлению высоты межпозвоночных промежутков. В противном случае вправление грыжи ничего не даст, она появится вновь.
Поэтому опытный врач мануальный терапевт сначала вправит грыжу диска, затем проведет несколько сеансов вытяжения позвончого столба.
В сочетании с лазерной вапоризацией эти процедуры дадут полностью восстановить целостность фиброзного кольца. Пациент почувствует существенное облегчение болевого синдрома, относительную свободу движения.
В дальнейшем индивидуально разрабатывается курс лечения. В него могут входить следующие процедуры:
- остеопатия позволяет эффективно улучшить ток лимфатической жидкости и капиллярной крови, снимает мышечные зажимы, стимулирует восстановление всех тканей;
- массаж купирует чрезмерное перенапряжение мышечного каркаса, восстанавливает нормальный обмен веществ в миоцитах, повышает эластичность всех мягких тканей вдоль позвоночного столба;
- лечебная гимнастика и кинезиотерапия улучшают тонус мышечного каркаса спины и поясницы, нормализуют процесс диффузного питания хрящевых тканей позвоночника;
- физиотерапия ускоряет обменные процессы и стимулирует заживление фиброзного кольца после разрыва;
- рефлексотерапия запускает действие скрытых резервов организма, направленное на регенерацию всех поврежденных тканей.
Курс лечения обычно разрабатывается индивидуально. Поэтому советуем подыскать клинику мануальной терапии по месту жительства и обратиться туда. Вам помогут справиться со всеми негативными последствиями межпозвоночной грыжи в поясничном отделе позвончого столба.
Имеются противопоказания, необходима консультация специалиста.
Лечение паховой грыжи может быть только хирургическое, а любая операция может стать причиной развития осложнений.
Осложнения можно разделить на несколько групп:
- Связанные непосредственно с операционной раной.
- Связанные с сопутствующей патологий самого пациента.
- Связанных непосредственно с данным методом оперативного лечения.
- открытая методика (классическая)
- открытая с использованием полипропиленовой сетки
- эндоскопическая методика (где априори используется сетчатый имплантат)
- Связанных с анестезией.
Остановимся подробно по каждому из пунктов:
1. Операционная рана
К любой ране кожных покровов, в том числе и операционной, может присоединиться инфекция. Рана нагнаивается и требует больше время для лечения (антибиотикотерапия, ежедневные перевязки), косметический эффект гораздо хуже.
Расхождение швов, краёв раны – снижает косметический эффект
Формирование келоидного рубца
Формирование лигатурного свища (отторжение шовного материала) Часто требует повторной операции для иссечения свища, и удаления используемого ранее шовного материала.
2. Патология у пациента
Оперируемые пациенты могут быть разных возрастных групп и с разным набором хронических заболеваний. Операция это стресс для организма, которое может спровоцировать обострение хронических заболеваний или стать причиной развития острой патологии
Все представленные осложнения несут непосредственную угрозу жизни пациента и требуют комплексного квалифицированного стационарного лечения.
3. Особенности операции
Многое зависит от выбора метода оперативного лечения. При использовании для пластики грыжевого дефекта исключительно ниток и собственных тканей исключены осложнения со стороны полипропиленовой сетки. При использовании эндоскопических методов снижается вероятность осложнений со стороны послеоперационной раны, т.к. разрезы не 6-7 см, а один 1 см и два по 0,5 см, но тем самым увеличена вероятность повреждения крупных сосудов. Каждый способ имеет свои преимущества и недостатки, и выбор метода операции остается за лечащим врачом.
Рецидивы (повторное появление грыжи на месте операции) является одним из главных осложнений после операции, то есть требуется повторная операция, и мы возвращаемся к тому с чего начали – требуется оперативное лечение по поводу рецидивной паховой грыжи.
Классическая открытая методика с пластикой собственными тканями имеет шанс рецидива до 20%
Открытая методика с использованием полипропиленовой сетки позволило снизить рецидивы до 5%
Эндоскопические методы (ТАРР, ТЕР) занимают лидирующее место и имеют шанс рецидива менее 1%
Так же стоит отметить тот факт, что каждое последующие оперативное вмешательство (при рецидивах, а их может быть и 2 и 3 и более) становится гораздо сложней, в области операции формируется рубец, анатомические ориентиры смещены и определяются с трудом. Выполнения операция при рецидивной паховой грыжи требует большого опыта в лечении данной патологии.
В лечении грыжевых дефектов большое внимание уделяется купированию болевых синдромов. Одним из самых неприятных осложнений связанных с болью является хронический болевой синдром, который проявляется дискомфортом и болью (разной степени интенсивности) в области послеоперационной раны до 6 месяце и более.
Связан этот синдром чаще всего из-за попадания одного из нервных окончаний в рубец и ущемлен затянутой ниткой (иногда требуется повторная операции для ревизии проблемного участка и ликвидации ущемления).
В норме боль становится умеренной уже на 3е сутки после операции, к моменту снятия швов, а это 10е сутки незначительная болезненность появляется лишь при резких движениях и пальпации зоны операции. Иногда болевые ощущение могут сохраняться до 1го месяца, и это не является редкостью, а просто требует адекватного обезболивания, выполнения комплекса физиотерапевтического лечения.
4. Наркоз
Есть несколько вариантов анестезии используемых для лечения данной патологии
Общий наркоз – используется при всех эндоскопических методах.
Спинальная анестезия – может применяться во всех случаях, кроме эндоскопических.
Местная анестезия – используется при грыжах не большого размера и у возрастных пациентов.
Именно с анестезией связано еще один не совсем приятный момент. После общего наркоза и спинальной анестезии очень важно проследить момент первого самостоятельного мочеиспускания, потому что пациент может просто не чувствовать позыва к мочеиспусканию, а будет жаловаться на сильные боли внизу живота, встречается не часто, но помнить об этом стоит (при невозможности самостоятельно справить нужду, больному, однократно выпускают мочу уретральным катетером)
Опираясь на мировую статистику частота осложнений связанных с оперативным лечением паховых грыж составляет примерно 3%, сюда входят все встречаемые осложнения от самых безобидных до самых фатальных. В большой хирургии, проблемы, вызванные самой операцией неизбежны, и встречаются во всех клиниках мира, где то реже, где то чаще. Если медицинский центр заявляет цифру близкую к нулю стоит задуматься о правдивости данной информации. Нет проблем только у тех, кто не работает.
- Потеря мужской силы после операции – данная проблема встречается крайне редко, и скорее всего, является банальным совпадением и ее можно смело отнести к казуистике.
- Бесплодие – может встречаться после операции, но есть ряд серьёзных оговорок. Во время операции технически невозможно сохранить яичко (например, рецидивная пахово-мошоночная грыжа больших размеров с ущемлением), и по каким либо причинам (аномалия развития, серьёзная травма и тд.) у пациента не выполняет свою функцию второе яичко, тогда пациент будет бесплодным. Совпадение такого количества переменных встречается, мягко говоря, не часто. Следовательно, о репродуктивной функции после плановой операции, беспокоиться не стоит.
Вся реабилитация и восстановление после операции по поводу паховой грыжи сводится к ограничению физической нагрузки и уходу за послеоперационной раной.
Открытые методики - до 2-х месяцев ограничение физических нагрузок (запрещаются любые физические упражнения, связанные с напряжением брюшного пресса, резкий подъём вещей от 1 кг и выше). Поднятие тяжестей свыше 5 кг стоит отложить на 6 месяцев.
Эндоскопические методы – физических нагрузок стоит избегать в течении 14 дней (тоже что и для открытых методик), в первую неделю рекомендовано стоять, ходить или лежать, а не сидеть (рекомендация не обязательна, выполняется по возможности), воздерживаться от подъёма тяжестей свыше 5 кг. в течении 1-го месяца.
Не зависимо от способа оперативного лечения перевязки выполняют каждые 2 дня (при отсутствии осложнений), швы снимают на 10е послеоперационные сутки.
В раннем послеоперационном периоде стоит избегать простудных заболеваний (во время кашля внутрибрюшное давление резко возрастает, что может привезти к рецидиву в раннем п/о периоде). Нарушение стула, а в частности запоры, так же могут стать фактором, способствующим раннему рецидиву.
Потеря трудоспособности в среднем до 30 дней при открытых методах, и 15 дней после эндоскопических.
Поскольку грыжесечение ни является операцией на желудочно-кишечном тракте, специальной диеты не требуется. Однако сразу после операции прием пищи ограничен (питьевая вода, овсяный отвар), так как есть вероятность развития ранних послеоперационных осложнение которые могут требовать повторной операции, при этом необходим наркоз, а наркоз настоятельно рекомендуют проводить на тощак. После общей анестезии часто беспокоит тошнота и рвота (первые 4-6 часов), данный факт так же объясняет ограничение прима пищи в раннем послеоперационном периоде. При выполнении операции под спинальной или местной анестезией снимают любые ограничение по приему пищи.
Читайте также:



