Осложнения артрита у женщин
Реактивный артрит (аббревиатура: РА) – острое или хроническое асептическое воспаление сустава, которое возникает после перенесенной инфекционной болезни. В статье мы разберем, что такое реактивный артрит, симптомы и лечение у женщин.
Внимание! В международной классификации болезней 10 пересмотра (МКБ-10) реактивный артрит обозначается кодом M02.
Общие сведения о болезни
РА – аутоиммунное состояние, которое развивается в ответ на инфекцию. РА нередко возникает в из-за желудочно-кишечных инфекций (ЖКИ), вызванных шигеллами, сальмонеллами, кампилобактериями и другими микроорганизмами. В редких случаях причины кроются в инфекции мочеполовой системы (ИМС).
РА был описан немецким врачом Гансом Рейтером в 1916 году. Заболевание долгое время называли синдромом Рейтера. Этот эпоним больше не используется из-за деятельности Рейтера как нацистского военного преступника, и потому, что он не первый, кто описал РА.
Вероятность возникновения РА связана с гаплотипом человеческого лейкоцитарного антигена B27. Заболевание относится к категории серонегативных спондилоартропатий, которые включают анкилозирующий спондилоартрит, псориатический артрит, ювенильный хронический артрит и недифференцированный спондилоартрит.

Спондилоартрит
Недавнее исследование показало, что РА и анкилозирующий спондилит – практически идентичные заболевания. При оценке долгосрочных результатов РА и АС исследователи выявили ряд сходств. Сакроилиты, периферический артрит и ирит развиваются чаще всего как при хроническом РА, так и при анкилозирующем спондилите.
Большинство пациентов с РА – молодые люди. У маленьких детей РА возникает вследствие перенесенной желудочно-кишечной инфекции, тогда как у подростков и молодых людей – после урогенитальной инфекции. Заболевания, вызывающие РА, варьируются в зависимости от географического положения.
Известно более 40 подтипов лейкоцитарного антигена B27. Все они географически разделены. Подтип B2705 встречается преимущественно в Латинской Америке, Бразилии, Тайване и некоторых частях Индии. Следует отметить, что люди, обладающие подтипами B2706 и B2709, обнаруженные в Индонезии и Сардинии, защищены от РА.
В Норвегии ежегодная заболеваемость составляет 4,6 случая на 100 000 населения в отношении хламидийного РА. Заболеваемость 5 человек на 100 000 населения наблюдается после кишечной инфекции. В Финляндии было обнаружено, что у 2% мужчин развивается РА после негонококкового уретрита. В Соединенном Королевстве заболеваемость после уретрита составляет около 0,8%. В Чешской Республике ежегодная заболеваемость РА у взрослых в течение 2002-2003 годов составляла 9,3 случая на 100 000 пациентов.
РА чаще всего встречается у молодых мужчин с началом в третьем десятилетии жизни. Он редко встречается у детей. Энтеральная форма является преобладающей. У большинства маленьких пациентов симптомы появляются после 9 лет.
В исследовании, проведенном со 100 пациентами, страдающими РА, ученые обнаружили, что большинству из них было 20-40 лет. Первая вспышка произошла раньше у мужчин, чем у женщин. Из 100 исследованных пациентов 66% были мужчинами. Урогенитальные и носоглоточные инфекции чаще встречались у мужчин.
РА после кишечных инфекций пищевого происхождения одинаково распространен у мужчин и женщин. Однако соотношение между мужчинами и женщинами для заболевания, связанного с венерически приобретенными инфекциями, оценивается в диапазоне от 5:1 до 10:1.
Частота РА, по-видимому, связана с распространенностью B27 в популяции. Как и в случае других спондилоартропатий, B27 и РА чаще встречаются у белокожих людей, чем у чернокожих.
Инфекционные заболевания в основном становятся результатом жизнедеятельности грамотрицательных или факультативных внутриклеточных патогенов.
Микроорганизмы, вызывающие РА:
- Хламидии трахоматис;
- Венерическая лимфогранулема (серотип L2);
- Гонококки;
- Шигелла Флекснера;
- Salmonella enterica serovars Typhimurium;
- М. pneumoniae и микоплазменная пневмония;
- Mycobacterium tuberculosis и туберкулез;
- Yersinia enterocolitica и псевдотуберкулез;
- Campylobacter jejuni;
- Clostridium difficile.
Известно, что уреаплазматические организмы способны вызывать экспериментальный и клинический негонококковый уретрит. Синовиальные мононуклеарные клетки из артритных суставов пациентов с РА реагируют с антигенами уреаплазмы. Энтерогенный патоген, который чаще всего приводит к РА, – кампилобактерия.
Известно, что стрептококки группы А способны вызывать постстрептококковый РА. Пациенты с этим состоянием демонстрируют увеличение антител к антирептолизину O и увеличение скорости оседания эритроцитов (СОЭ). РА также может индуцироваться тонзиллитом. В одном исследовании, 13 из 21 пациентов были положительными на кампилобактерии, 12 – на группы А Streptococcus. Острый туберкулез может иногда вызывать РА.
Другие возможные патогены включают C difficile. РА также проявлялось после вакцинации против столбняка и бешенства.
Симптомы реактивного артрита у женщин
Классическая триада симптомов РА (обнаруженная только у одной трети пациентов) состоит из следующих пунктов:
- Артрит;
- Неинфекционный конъюнктивит;
- Уретрит.
После ЖКИ диарея и дизентерийный синдром (обычно мягкий) обычно сопровождаются появлением клинической триады через 1-4 недели. У некоторых возникает четвертый компонент (эрозия слизистых оболочек), который помогает точно распознать болезнь.

Конъюнктивит
Методы диагностики
Диагноз РА ставится на основе истории болезни и физического осмотра. Никакое лабораторное исследование или метод визуализации неспособны точно определить болезнь. Они обладают низкой диагностической ценностью.
Следующие лабораторные исследования могут быть полезны:
- Показатели лейкоцитов (WBC) и эритроцитов (RBC);
- Скорость седиментации эритроцитов (ССЭ);
- C-реактивный белок (CRP) и другие воспалительные маркеры;
- IgA-антитела к специфическим бактериальным антигенам;
- Исследование культуры клеток (кровь, моча, стул, шейка матки, уретра);
- Тест на туберкулез;
- ВИЧ-анализ;
- Анализ мочи.
Методы визуализации, которые применяются в клинической практике:
- Простая радиография (выявляет результаты только в 40-70% случаев);
- Сцинтиграфия всего тела;
- Позитронно-эмиссионная томография;
- Магнитно-резонансная томография (МРТ), особенно крестцово-подвздошных суставов;
- Компьютерная томография (КТ);
- Ультрасонография или эхокардиография.
Другие исследования, которые необходимо принимать во внимание:
- Артроцентез, анализ синовиальной жидкости и синовиальная биопсия (часто необходимо исключить инфекционный процесс, особенно при олигоартритах);
- Электрокардиография (ЭКГ, у пациентов с длительным течением РА).

УЗИ
Медикаментозное лечение реактивного артрита
Многие спрашивают, как необходимо лечить болезнь? Цели фармакотерапии РА: снижение заболеваемости, предотвращение повреждения суставов (коленного, например) и облегчение внесуставного заболевания.
НПВП являются основой терапии симптомов суставов. Другие типы агентов, используемых для лечения РА или его внесуставных проявлений, включают кортикостероиды, антибиотики и различные противоревматические средства.
Как упоминалось выше, основное лечение направлено на облегчение симптомов. Почти две трети пациентов имеют серьезные симптомы. У 30% развиваются хронические проявления, которые требуется регулярно устранять.
Фармакологические препараты, которые могут быть использованы для лечения РА:
- Нестероидные противовоспалительные препараты (НПВП);
- Кортикостероиды (внутрисуставные и системные);
- Антибиотики. Обычно назначают тетрациклины;
- Болезнь-модифицирующие противоревматические препараты (БМПП). Если НПВС неэффективны или противопоказаны, назначают сульфасалазин, метотрексат или блокаторы факторы некроза опухоли (TNF).
Сульфасалазин используется как терапия второй линии для лечения РА, которая не реагирует на лечение НПВП. Это конъюгат 5-аминосалициловой кислоты (5-АСК) и сульфонамида сульфапиридина. Сульфасалазин в основном выводится с мочой без изменений. Препарат действует локально, чтобы уменьшить воспалительный ответ в суставах и системно ингибирует синтез простагландинов.

Метотрексат
Хирургическое лечение не показано при РА. Хотя офтальмологическая хирургия может использоваться для лечения определенных окулярных проявлений заболевания. Физическая терапия применяется для остановки потери мышечной массы и уменьшения боли.
Антибактериальные средства при артропатии (голеностопных, коленных или других сочленений) необходимо принимать только после рекомендации врача. Самостоятельно избавляться от серьезных проблем с соединениями костей колена, лодыжки, плеча, бедра неэффективными способами не рекомендуется. Любое применение лекарств должно иметь обоснование. При соответствующей симптоматике (появлении симптомов: припухлости стоп, шеи, суставном выпоте) рекомендуется посетить доктора.
Прогноз и осложнения
Смерть при РА редко возникает, однако есть риск фатального исхода из-за неправильного лечения. Пациенты с перенесенной ЖКИ имеют более благоприятный прогноз, чем с венерическими заболеваниями. Наличие HLA-B27 может прогнозировать более продолжительный курс и серьезный исход.
Реактивный полиартрит имеет высокую тенденцию к рецидиву (15-50% случаев), особенно у людей, которые являются HLA-B27-положительными. Новая инфекция или другие факторы стресса способны вызвать рецидив заболевания.
Приблизительно у 15-30% пациентов с РА развивается длительный, иногда деструктивный, артрит или спондилит. В исследовании 1994 года были проанализированы 7 факторов как предикторов долгосрочного исхода при спондилоартропатиях. Число пациентов с РА в этом исследовании было низким, а действительный анализ подгрупп оказался невозможным. Присутствие артроза тазобедренного сустава и невосприимчивость к НПВП, вероятно, увеличивает риск летального исхода вдвое.
Совет! Не рекомендуется в домашних условиях пытаться лечиться народными средствами, гомеопатией или другими традиционными лечебными мерами. Любые лекарства рекомендуется принимать только после обследования и правильной дифференциальной диагностики. Диагностировать болезнь должен только врач. Необдуманной применение препаратов может привести к серьезным последствиям.
Кто в группе риска
Женщины подвержены заболеванию в 2–3 раза чаще мужчин. Это связано с изменениями гормонального фона в течение всей жизни, родами, менопаузой. Чаще всего ревматоидный артрит диагностируется у пациенток от 30 до 55 лет, перенесших инфекционное воспаление суставов или постоянно подвергающихся переохлаждению. Также болезнь может развиться в результате травмы или чрезмерных физических нагрузок.

Причины развития недуга до конца не изучены. Принято считать, что толчком становятся аутоиммунные изменения соединительной ткани суставных оболочек.
Симптомы и признаки у женщин
На ранних этапах болезнь может быть бессимптомной, начальные проявления чаще диагностируют в период активного развития недуга. Первые признаки ревматоидного артрита, которые должны насторожить женщину:
- беспричинное снижение веса;
- увеличение лимфоузлов;
- повышенная утомляемость.
- утренняя затрудненность движений;
- боль, утихающая после небольшой физической нагрузки;
- появление характерных узлов на сгибах костей;
- поражение пястно-фаланговых, лучезапястных или проксимальных суставов;
- эрозия, остеопения, выявыляемая при рентгеновском исследовании;
- ревмофактор в анализе крови;
- симметричное поражение суставов обеих конечностей.
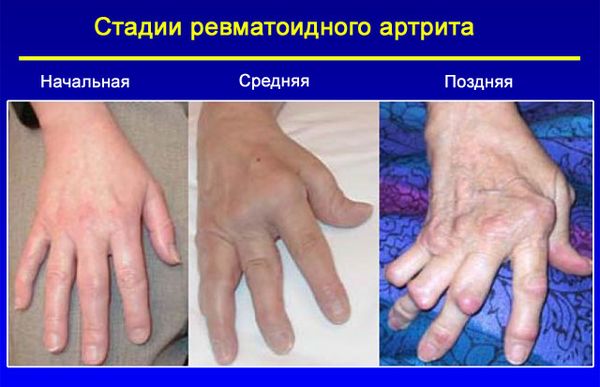
Выявление у женщин как минимум 4 из перечисленных симптомов ревматоидного артрита является основанием диагностировать болезнь. Наличие 1–2 признаков, особенно у пожилых людей, могут свидетельствовать об обычных возрастных изменениях.
Со временем утренняя боль не отступает после упражнений, преследуя женщину в течение всего дня. В период обострений кожа над суставом краснеет, воспаляется. Недуг постепенно поражает плечи, колени и другие крупные суставные сочленения. Конечности немеют, утрачивают чувствительность. Ногти становятся ломкими, на поздних стадиях на пластине появляются пятна, под ногтями – некрозные зоны, постепенно переходящие в гангрену. Поражаются все внутренние органы и системы.
Диагностика
Первый признак не всегда свидетельствует о развитии ревматоидного артрита, поэтому важно провести своевременную диагностику, чтобы выявить истинную причину недомогания. При посещении врача, помимо осмотра и первичного опроса, будут выписаны следующие направления:
- биохимический и общий анализ крови. Проверяется СОЭ, гемоглобин, уровень белка и другие показатели;
- анализ мочи. Врача будет интересовать уровень гемоглобина, белок и мочевина;
- исследование на ревмофактор;
- рентгеноскопия. На снимках отображаются деформированные участки и воспаление суставов;
- анализ внутрисуставной жидкости.
Врач детально расспрашивает пациента о перенесенных в прошлом травмах, наличии хронических недугов у родственников, недавних вирусах, инфекциях и операциях. Вместе с результатами диагностических исследований это поможет своевременно поставить диагноз и назначить адекватное лечение.

Эффективная профилактика
Если женщина попадает в группу риска, предупредить развитие болезни помогут несложные предупредительные меры. Профилактика ревматоидного артрита включает в себя:
- ежедневные укрепляющие упражнения;
- своевременное лечение вирусов и инфекций только под наблюдением врачей;
- соблюдение сбалансированного умеренного питания, здоровый образ жизни, закалка.
Женщинам с наследственной склонностью необходимо беречься от переохлаждения, периодически проходить профосмотры и не заниматься самолечением.
Из этого видео вы узнаете о том, что такое ревматоидный артрит и как его лечить.
Понятие заболевания
Реактивным артритом называют воспаление суставов, вызванное существованием или появлением в организме ряда инфекций.
Реже всего артрит ревматоидный встречается у пожилых людей, подростков. Самые частые случаи у мужчин двадцати-сорока лет. Женщины болеют реже.
Классический, самый распространенный вид реактивного артрита вызван инфекционно-воспалительными заболеваниями кишечника и половыми инфекциями.
В 10% случаев реактивный артрит возникает как следствие ангины, гриппа , ОРЗ.
Симптомы, развитие реактивного артрита
Современные методы обследования позволили обнаружить в ткани воспаленных суставов микроорганизмы. Их деятельность влияет на иммунные клетки. Которые вместе с чужеродными поражают собственные клетки.
Попадая в организм любым путём: половым, через носоглотку, инфекция поражает любые органы. Суставы не будут исключением.
После затихания симптомов основного заболевания — ангины, гриппа, воспаляется какой-нибудь сустав. Считается осложнением после болезни, воспаление суставов провоцируется теми же микробами.
Поражаются суставы при артрите:
◉ Больших пальцев ног
Симптомы реактивного артрита:
◈ Покраснение, посинение сустава
Форма артрита с расстройством мочеполовой системы называется болезнью Рейтера. При этом недуге поражается подошва стопы.
Красные пятна на стопе трансформируются в огрубевшие участки стоп, напоминающие натоптыши . Но сопровождающиеся сильной болезненностью и отслаиванием кожи, иногда ногтей.
Лечение реактивного артрита
Полноценное лечение возможно только после полного обследования. Отличить реактивный артрит от прочих болезней суставов не очень просто.
Главные критерии, определяющие недуг:
▣ Несимметричное поражение суставов (например, различная степень на правой и левой руке)
Типичная картина артрита данного вида будет с признаками поражения глаз, половых органов, мочевого пузыря, кишечника, стоп. Но чаще артрит реактивный проходит лишь с болями суставов. Поэтому проводится обширная диагностика заболевшего.
Не вылеченный, запущенный реактивный артрит в отдельных случаях может переходить в ревматоидный артрит . Таких случаев не более двадцати процентов. Случается, что болезнь не излечивается до конца, а приобретает затяжной характер. Лечение тогда продолжается годами.
Чтобы поставить диагноз — реактивный артрит. Нужно провести ряд обследований:
❖ Анализы
Показания СОЭ повышаются, показывая наличие воспалительного процесса. Какой именно это процесс показывает другое обследование.
Ревмопробы: С-реактивный белок, серомукоид и пр. показывают при реактивном артрите повышение показателей. Информацию о наличии воспалительного или инфекционного характера поражения суставов.
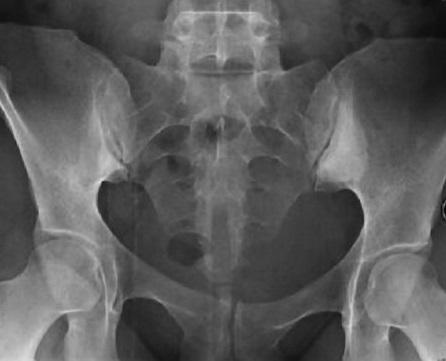
❖ Рентгенография крестцово-повздошных сочленений позволит определить воспаление, называемое сакроилетит. Характерный при артирте сакроилетит бывает односторонний. В отличии от болезни Бехтерева.
❖ Посев из кишечника, половых путей, носоглотки определит возбудителя этой болезни. Лабораторный анализ распознает возможность подбора к конкретному возбудителю какого-либо антибиотика для лечения артрита.
◆ Лечебные меры с антибиотиками, дополняют корректирующими действиями для иммунной системы.
Борясь с микроорганизмами, иммунитет, посылает клетки по привычке в воспаленный сустав. Даже при стихании воспалительного поражения сустава.
Иммунитет в таком случае нуждается в подавляющем действии, либо стимулирующем. Медикаментозными средствами, подобранными специалистом, удается добиться излечивания реактивного артрита.
◆ Помимо препаратов, используют фиксацию пораженного сустава при помощи бандажа, ортеза. Подбирая по поврежденному воспалением суставу, бандаж на колено, запястье, голеностоп поддерживают этим больное место. Часть нагрузки с сустава бандаж возьмет на себя.
◆ Народная медицина в дополнении к врачебным рекомендациям способствует излечиванию реактивного артрита. Травы, примочки при артрите снимают воспаление, боль.
Ревматоидный артрит – это аутоиммунное заболевание с приступообразным течением, проявляющееся воспалением мелких суставов. Заболевание встречается у людей среднего возраста, женщины болеют чаще, чем мужчины. Ревматоидный артрит у женщин приводит к ранней инвалидности и потере трудоспособности. Патология сложно диагностируется на раннем этапе, поэтому важно обратиться к врачу при первых тревожных симптомах.
Особенности заболевания
Ревматоидный артрит – распространенная патология, которой страдает около 1% населения. Обычно первые симптомы отмечаются в возрасте старше 40 лет, но известны случаи развития ревматоидного артрита в молодом возрасте. Несмотря на то что механизм развития патологии хорошо изучен, точные причины ее возникновения до их пор остаются под вопросом.
Заболевание характеризуется поражением мелких суставов. Они воспаляются, деформируются, появляется выраженный болевой синдром. В подавляющем большинстве случаев страдают пальцы на руках.
Патология развивается медленно и протекает в хронической форме. Воспалительный процесс периодически обостряется, что приводит к отеку суставной капсулы, выраженной гиперемии кожи, сильному болевому синдрому. При отсутствии своевременного лечения артрит может приводить к инвалидности. В то же время, из-за особенностей течения, болезнь сложно поддается раннему диагностированию, что в значительной мере осложняет терапию.
Ревматоидный артрит относится к системным заболеваниям. Он поражает не только суставы, но и ткани вокруг них и может приводить к нарушению в работе внутренних органов. Патология дает осложнения на печень, почки, зрение, сердечно-сосудистую систему.

Болезнь поражает мелкие составы, а на более поздних стадиях сказывается на работе других систем и органов
Причины развития болезни у женщин
Точные причины развития ревматоидного артрита у женщин до сих пор не выявлены. Большинство врачей сходятся во мнении, что эта болезнь обусловлена генетическими нарушениями. Патология встречается у женщин почти в 4 раза чаще, чем у мужчин. Возможная причина такой избирательности – наследование определенных генов, передающихся по материнской линии детям женского пола.
Причины ревматоидного артрита у женщин также могут быть связаны с особенностями гормонального фона, влияющего на выработку коллагена.
При ревматоидном артрите наблюдается выделение в кровь особых антител, влияющих на коллаген в соединительной ткани и провоцирующих воспалительные процессы.
Известно, что у женщин ревматоидный артрит протекает в более тяжелой форме с частыми приступами, и чаще приводит к инвалидности в молодом возрасте, чем у мужчин.
Ревматоидный артрит развивается вследствие иммунных нарушений. По неизвестным до сих пор причинам иммунитет начинает вырабатывать особые соединения, атакующие коллаген в суставных капсулах и разрушающие его. Это приводит к нарушению в подвижности суставов и вызывает воспалительный процесс, проявляющийся сильной болью.
Причины развития патологии у женщин молодого возраста точно неизвестны. Склоняясь к наследственной теории возникновения этого заболевания, можно выделить несколько факторов, увеличивающих риски развития воспаления. К ним относят:
- перенесенные инфекционные заболевания;
- сильнейшие интоксикации организма химическими веществами;
- особенности гормонального фона;
- период вынашивания ребенка.
Ревматоидный артрит может активизироваться под действием некоторых вирусов, бактерий и грибков, проникающих в суставную сумку. Инфицирование сустава приводит к нарушению выработки синовиальной жидкости, что повышает нагрузку на сочленение и может провоцировать воспаление. При наследственной предрасположенности к ревматоидному артриту, инфицирование сустава запускает иммунопатологические процессы, приводящие к атаке клеток иммунитета на соединительную ткань. Результатом станет переход заболевания из инфекционной формы воспаления в ревматоидный артрит.
Интоксикации тяжелыми металлами приводят к нарушению работы всего организма в целом и могут выступать так называемым триггером активизации аутоиммунных процессов. В некоторых случаях это может стать причиной развития ревматоидного артрита.
При нарушениях в выработке гормонов происходит изменение метаболических процессов. Это приводит к изменениям в работе иммунной системы и может становиться причиной начала патологического процесса в суставах.

Болезнь поражает женщин в 5 раз чаще, чем мужчин
Патология также может проявляться из-за сильных эмоциональных переживаний и волнений. Как известно, сильный стресс часто играет роль спускового механизма в развитии различных заболеваний с хроническим течением.
Во время беременности женский организм претерпевает изменения. Из-за изменения в балансе половых гормонов, после родов могут обостряться различных хронические заболевания.
Несмотря на то что артрит может встречаться и у молодых людей, чаще всего эта патология поражает пациентов старше 50 лет. Причины развития заболевания у женщин этого возраста:
- гормональные изменения, происходящие из-за менопаузы;
- переохлаждение организма;
- инфекции, ОРВИ, грипп;
- сильные стрессы;
- хронические заболевания.
Уменьшение объема эстрогена влечет за собой снижение скорости выработки коллагена. Именно это изменения является одним из основополагающих факторов активизации аутоиммунного процесса, приводящего к воспалению в мелких суставах. Изменения в выработке гормонов негативно сказываются на внешнем виде – кожа становится тусклой, теряет упругость, появляются морщины. Такие же изменения, только невидимые глазу, происходят и в суставах. Суставы становятся менее подвижными, хрящи теряют эластичность, уменьшается количество синовиальной жидкости. Любое переохлаждение или травма сустава приводят к повреждению суставной капсулы, что может приводить к выработке антител, провоцирующих ревматоидное воспаление.
Начало воспалительного процесса может быть обусловлено эпизодом сильного снижения иммунитета, что происходит на фоне перенесенных заболеваний, включая грипп или банальные ОРВИ. Грипп может давать осложнения на суставы, что проявляется воспалением.
Менопауза – серьезное испытание для организма. Пока он не адаптируется к изменениям гормонального фона, повышается риск развития различных заболеваний. Организм становится восприимчив к малейшим изменениям в работе внутренних органов и нервной системы. Например, сильные стрессы и неврозы могут приводить к развитию системных нарушений в работе всего организма, включая ревматоидный артрит.
Хронические заболевания, на фоне которых возможно развитие воспаления суставов – псориаз и васкулит. Наличие этих патологий повышает риск развития артрита.

При наступлении менопаузы многократно возрастает риск развития многих заболеваний
Первые признаки артрита у женщин
Ревматоидный артрит отличается медленным развитием и длительным бессимптомным течением. Обнаружить патологию на досимптомной стадии можно случайно при исследовании анализа крови на ревматоидный фактор.
Системный ревматоидный артрит поражает весь организм в целом, поэтому характеризуется рядом симптомов, не связанных напрямую с функцией суставов. В числе первых признаков ревматоидного артрита у женщин:
- долгое заживление ран на руках;
- онемение пальцев рук после сна;
- постоянная усталость в ногах;
- нарушение зрения;
- астенический синдром.
Эти симптомы не затрагивают непосредственно функцию суставов, поэтому часто остаются без внимания. Женщины склонны предполагать сильную усталость, связывать дискомфорт в ногах с неудобной обувью, а боль в руках и онемение пальцев – с работой по дому.
Со временем к симптомам присоединяются судороги, вегетативные нарушения. Женщины, работающие за компьютером, часто сталкиваются с тоннельным синдромом запястья – сильной болью, спровоцированной компрессией нерва.
Перечисленные симптомы начальной стадии артрита могут сохраняться очень долго и годами оставаться без внимания. Отсутствие лечения на начальной стадии болезни приводит к ее прогрессированию и усилению симптоматики.

В постоянной усталости ног трудно распознать первые признаки серьезной болезни
Симптомы ревматоидного артрита
По мере прогрессирования заболевания, патология переходит в более выраженную форму, и дискомфорт переходит на суставы рук. Среди специфических симптомов ревматоидного артрита у женщин:
- сильная боль в суставах пальцев после сна;
- отек сустава и видимое увеличение его размера;
- изменения кожи в пораженной области;
- повышение температуры тела.
Заболевание сопровождается оцепенением после сна. Это проявляется невозможностью осуществления простых действий пальцами из-за их онемения. Спустя 10-20 минут онемение сменяется сильной болью.
При обострении болезни происходит скопление синовиальной жидкости в суставной капсуле, что проявляется выраженным отеком. Пальцы увеличиваются в размерах, опухают, кожа может краснеть. Нередко в области воспаления появляется сыпь, похожая на аллергическую реакцию.
Температура при ревматоидном артрите у женщин повышается до 38 С, к этому добавляются симптомы общего недомогания, возрастающая усталость, ухудшение настроения. На фоне ревматоидного артрита может отмечаться сухость слизистой оболочки глаз, носа, уменьшения выделения слезной жидкости.
По мере прогрессирования, ревматоидный артрит распространяется с мелких суставов пальцев на крупные сочленения – коленный и локтевой сустав. Это сопровождается выраженным нарушением движения конечностей.
Поражение суставов обычно симметрично. Боль проявляется одновременно и в левой, и в правой руке. По мере прогрессирования воспалительного процесса, в него вовлекаются сухожилия, что проявляется блокадой суставов. Характерные симптомы такого нарушения – невозможность согнуть ногу в колене (если поражен коленный сустав), либо сложности при сгибании руки в локте или нарушение двигательной активности пальцев. Со временем вокруг пораженных суставов образуются небольшие узелки, размером со спичечную головку, которые могут то появляться, то исчезать.

Постепенно воспаление поражает крупные суставы с двух сторон
Диагностика
Обратиться к врачу необходимо сразу же, как только женщина обнаружила начальные проявления и первые признаки ревматоидного артрита. Чем раньше начато лечение, тем благоприятнее прогноз.
Для постановки диагноза необходимы следующие обследования:
- общий и биохимический анализ крови;
- иммунологическое обследование;
- рентгенография пораженных суставов;
- УЗИ, МРТ и КТ сустава для оценки распространения патологического процесса.
По результатам обследований и анализов врач ставит диагноз и подбирает оптимальную схему терапии. Лечить артрит необходимо комплексно, самолечение не допускается.
Принцип лечения
Лечение при артрите включает симптоматическую терапию, прием базисных противоревматических препаратов и современных иммунодепрессантов (цитостатики).
- нестероидные противовоспалительные препараты;
- глюкокортикостероиды для наружного применения;
- инъекции глюкокортикостероидов.
НПВП применяются в различных формах выпуска. Таблетки диклофенака и нимесулида эффективны на начальных стадиях, при умеренно выраженном болевом синдроме. Инъекции и мази с противовоспалительными компонентами применяют при сильной боли и воспалении сустава.
Глюкокортикостероиды назначат лишь в тяжелых случаях, так как они оказывают системное действие на весь организм в целом. Чаще всего практикуется введение таких препаратов непосредственно в суставную капсулу. Это позволяет быстро купировать воспалительный процесс, снять болевой синдром и вернуть нормальную подвижность сустава.
Симптоматическая терапия не лечит артрит, а лишь облегчает его течение. Чтобы остановить заболевание, необходим прием препаратов специальных групп, включая иммунодепрессанты. Препараты первой линии выбора – это цитостатики. Такие средства относятся к противоопухолевым препаратам, которые останавливают патологическое деление клеток. Препараты этой группы влияют на аутоиммунные процессы, снижая скорость прогрессирования артрита у женщин. При тяжелых формах болезни целесообразно применять биоактивные средства, например, моноклональные антитела. Они эффективно борются с ревматоидным артритом, влияя на причину его возникновения. Единственны минус – высокая стоимость таких препаратов и недостаточная распространенность на территории СНГ.
Дополнительно врач может назначить специальные упражнения для восстановления подвижности сустава, физкультуру или мануальную терапию.
Осложнения, прогноз, инвалидность

Сильная деформация суставов становится причиной инвалидности
Ревматоидный артрит – опасная патология, которая сокращает длительность жизни пациентов. Чаще всего заболевание дает осложнения на сердечно-сосудистую систему и печень, которая подвергается сильной нагрузке из-за постоянного воспалительного процесса. На фоне ревматоидного артрита с возрастом развивается печеночная недостаточность, нарушение работы миокарда, атеросклеротические изменения в сосудах.
Отсутствие своевременной терапии приводит к деформации суставов. Руки сильно видоизменяются, пальцы не могут справляться со своей функцией, человек теряет способность к самообслуживанию. По характеру осложнений и изменений в работе суставов, артрит делят на 4 стадии:
- 1 стадия: незначительные изменения с полным сохранением возможности самообслуживания и профессиональной деятельности;
- 2 стадия: изменения в суставах средней степени тяжести, сохранение возможности самообслуживания с нарушением профессиональной деятельности;
- 3 стадия: выраженные изменения, сохранение способности самообслуживания с полной потерей возможности профессиональной деятельности;
- 4 стадия: тяжелые изменения, приводящие к невозможности самообслуживания и инвалидности.
Инвалидность при ревматоидном артрите у женщин ставится при выраженной деформации суставов. Это сопровождается необратимыми нарушениями, которые приводят к нарушению или потере двигательной функции в воспаленном суставе.
Точный прогноз может сделать только врач-ревматолог. Дальнейшее развитие заболевания зависит от своевременной постановки диагноза, адекватной терапии и ее эффективности. Лечение артрита на ранней стадии позволяет остановить прогрессирование болезни. Тяжелые формы заболевания вызывают серьезные осложнения на другие органы и сокращают длительность жизни пациента сроком от 3 до 11 лет.
Читайте также:


