Ортопедия и травматология остеомиелит лечение
4. Посттравматический остеомиелит
В ряду гнойных осложнений открытых и огнестрельных переломов костей конечностей особое место занимает раневой (посттравматический) остеомиелит, в большинстве случаев принимающий хроническое течение, лечение которого не всегда эффективно.
К раневому остеомиелиту относятся:
1) посттравматический остеомиелит, осложняющий течение открытых переломов;
2) огнестрельный – после различного вида ранений;
3) послеоперационный – возникающий после оперативных вмешательств по поводу закрытых переломов, последствий травм и ортопедических заболеваний;
4) пострадиационный (радиоостеомиелит).
Посттравматический остеомиелит является заболеванием, а не местным процессом, так как он возникает от общих и локальных причин и, уже развившись, вызывает поражение органов и систем больного.
Патологоанатомическую сущность развившегося остеомиелитического процесса вне зависимости от того, наступило сращение перелома или нет, составляют картина хронического нагноения, отторжение некротизированных тканей, наличие секвестральной коробки с секвестрами, свищевых ходов, возможно вторичное вовлечение в гнойный процесс костномозговой полости. Выраженным воспалительным и глубоким дистрофическим изменениям подвержены все ткани конечности (пораженного сегмента).
Клиника характеризуется острым, подострым и хроническим течением.
Острая стадия обусловлена не только тяжелым разрушением в области перелома, но также кровопотерей и нарушением защитных сил организма больного. Наблюдаются высокая температура тела, выраженные изменения в периферической крови (нарастающая анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускорение СОЭ и др.). Понижена иммунореактивность больного.
Местно отмечаются интенсивные боли в поврежденной конечности, особенно в области гнойного очага, увеличение отека, обильное отделяемое из раны.
Рентгенологическое обследование в большинстве случаев не дает убедительной информации о вовлечении в воспалительный процесс костной ткани.
Локальная термометрия и термография, исследование периферического кровоснабжения, тепловидение, сканирование могут оказать помощь врачу в определении степени выраженности и распространенности воспаления.
Подострое и хроническое течение наблюдается чаще. При наличии свищей и хорошем дренировании гнойного очага общее состояние больных страдает незначительно.
При обследовании пораженного сегмента конечности оцениваются состояние мягких тканей, наличие свищей и их расположение, уровень имеющегося перелома, определяются амплитуда движений в суставах, наличие и величина укорочения конечности.
При выраженных трофических изменениях необходимо проводить исследование состояния кровообращения конечности (реовазографию, пульсоплетизмографию, ангиографию и др.).
Топическая диагностика включает в первую очередь рентгенологическое обследование очага поражения.
Используются томография, рентгенография с прямым увеличением, при наличии свищей – фистулография с раздельным контрастированием каждого свищевого хода, томофистулография. При остеомиелите костей таза, особенно крыла подвздошной кости, для определения размеров поражения может быть использована остеофлебография на операционном столе.
Проводится исследование микрофлоры и определение ее чувствительности к антибиотикам.
Антибактериальную терапию следует применять в строгом соответствии с данными антибиотикограммы. В предоперационном периоде антибактериальные препараты целесообразно назначать при обострении остеомиелитического процесса, при образовании флегмон, абсцессов, гнойных затеков и выраженных явлениях интоксикации.
Предварительно все гнойные очаги должны быть достаточно раскрыты и полноценно дренированы.
Во время операции и в послеоперационном периоде для создания наивысшей концентрации антибактериальных препаратов в очаге поражения используется внутрикостное или внутривенное введение, а при обширных поражениях с выраженным нагноением осуществляется внутриартериальная или внутриаортальная инфузия.
При достаточно радикальном хирургическом вмешательстве и при общем удовлетворительном состоянии больного антибактериальная терапия может не проводиться, а используются антибиотики для местного применения, желательно в сочетании спротеолитическими ферментами.
Лечение. Основная задача при лечении хронического остеомиелита заключается в радикальной ликвидации гнойно-некротического очага.
Тактика хирургического лечения посттравматического остеомиелита зависит от того, имеется сращение перелома или нет.
При сросшемся переломе производится некрсеквестрэктомия с резекцией склерозированных стенок секвестральной коробки. Образующаяся при этом костная полость замещается кровоснабжаемыми тканями (лучше мышечными лоскутами на питающей ножке).
Если имеется дефект кожи, осуществляется свободная кожная пластика. При выраженных рубцовых изменениях применяются итальянская кожно-фасциальная пластика, трансмиопластика или пересадка комплекса тканей на сосудистой ножке с использованием микрохирургической техники.
При лечении послеоперационного остеомиелита не следует торопиться с удалением металлических конструкций. Немедленное их удаление показано при флегмоне костного мозга с тяжелым клиническим течением. Во всех остальных случаях необходимо хорошее дренирование, при необходимости осуществляются постоянное орошение операционной раны, полноценная внешняя гипсовая иммобилизация до сращения перелома.
В дальнейшем проводится операция по поводу остеомиелита, как при сросшемся переломе.
Лечение остеомиелита, сочетающегося с несросшимися переломами, ложными суставами и дефектами костей, с применением в неочагового чрескостного остеосинтеза, позволяет одномоментно ликвидировать остеомиелитический очаг, добиться сращения перелома, ложного сустава, устранить деформацию пострадавшего сегмента конечности и добиться ее удлинения.
Лечение больных с несросшимися переломами и ложными суставами при отсутствии выраженного нагноения, наличии мелких секвестров между отломками может проводиться без вмешательства на костях с помощью вышеуказанного метода. Остеомиелитическое поражение концов отломков является показанием для их резекции.
В послеоперационном периоде после заживления раны осуществляются поперечные остеотомии одного или обоих отломков и через 3–5 суток начинается восстановление длины конечности со скоростью не более 1 мм в сутки.
В послеоперационном периоде большое значение придается активному дренированию ран.
Длительное орошение антисептическими растворами в сочетании с антибиотиками и протеолитическими ферментами с одновременным активным дренированием осуществляется, когда не удается осуществить достаточную радикальность во время операции и выполнить пластическое замещение костной полости.
Широкое распространение получила оксигенобаротерапия при анемии, выраженных явлениях интоксикации (тяжелом разрушении конечности, токсикорезорбтивной лихорадке, сепсисе ит. п.).
Хемосорбция используется у больных с нарушениями метаболизма, вызванными острым инфекционным процессом или длительно существующим хроническим воспалением.
Большое значение для успеха операции имеет своевременное и качественное восполнение кровопотери и всех нарушений гомеостаза, вызванных операционной травмой.
С целью ликвидации анемии наиболее целесообразно переливание свежестабилизированной крови (лучше гепаринизированной), препаратов красной крови (эритроцитарной массы, свежезамороженных отмытых эритроцитов), применение препаратов, стимулирующих гемопоэз (полифера, препаратов железа и др.).
Для борьбы с интоксикацией, нарушениями микроциркуляции, для восполнения энергетических затрат вводят различные кровезаменители (гемодез, желатиноль, реополиглюкин), препараты аминокислот (аминостерил, гепастерил и др.), жировые эмульсии, концентрированные растворы глюкозы (20 %-ные, 25 %-ные и 40 %-ные) с инсулином, полиионные растворы. Целесообразно назначение витаминов, особенно аскорбиновой кислоты, в больших дозах, применение антикоагулянтов (в первую очередь гепарина), антигипоксантов, противогистаминных препаратов, ингибиторов протеаз.
Лечение огнестрельного остеомиелита имеет ряд особенностей, которые обусловлены значительным повреждением мягких тканей не только в зоне раневого канала, но и далеко за ее пределами. Это создает предпосылки для нагноения раны и развития остеомиелита. При огнестрельном остеомиелите следует придерживаться выжидательной тактики и не торопиться выполнять радикальные операции до нормализации состояния больного.
При тяжелом общем состоянии, выраженном нагноительном процессе с некрозом концов отломков, чтобы купировать инфекционный процесс и спасти жизнь пациента, приходится проводить как можно скорее и полнее радикальную операцию с резекцией кости. При остеомиелите после открытых и огнестрельных переломов с разрушением тканей, граничащим с жизнеспособностью конечности, следует предвидеть возможный исход лечения и, если это касается ранений нижней конечности, ставить вопрос об ампутации.
Осложнения гематогенного и посттравматического остеомиелита бывают местного и общего характера.
К местным осложнениям относятся: абсцессы и флегмоны мягких тканей, гнойный остеоартрит, эпифизеолиз, тромбофлебит, дистензионные и деструктивные вывихи, самопроизвольные переломы, псевдоартрозы, контрактуры, анкилозы, деформации костей, варикозное расширение вен, кровоизлияния, атрофия мягких тканей, злокачественное перерождение свищей и язв.
К осложнениям общего характера причисляют: вторичную анемию, сепсис, амилоидоз.
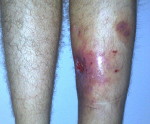
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы посттравматического остеомиелита
- Диагностика
- Лечение посттравматического остеомиелита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.

Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

Лечение посттравматического остеомиелита
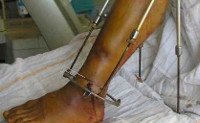
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
Остеомиелит — собирательный термин, под которым понимают воспаление кости и/или костного мозга. Основная причина — бактериальная или грибковая инфекция, проникшая к костной ткани различными путями. Согласно статистическим данным, около 80% случаев связано с открытыми ранами.

Причины остеомиелита
Остеомиелит может поражать любые кости скелета и является состоянием, угрожающим здоровью и даже жизни пациентов.
Когда инфекция проникает к костной ткани, и развивается воспаление, собственная иммунная система пытается ее уничтожить. Нейтрофилы — клетки крови — направляются к источнику инфекции, уничтожают его и погибают сами.
Из-за отсутствия или погрешностей в лечении, мертвые нейтрофилы, бактерии или грибки накапливаются, образуя абсцесс (скопление гноя). Его наличие блокирует приток крови, что приводит к гибели участка костной ткани.
Конечно, кости более устойчивы к инфекциям, но осложнения после оперативного вмешательства, диабет, иммуннодефициты снижают эту устойчивость и делают пациентов более восприимчивыми.
Виды остеомиелита
В клинической практике принято выделять несколько видов остеомиелита, которые отличаются путями распространения инфекции, симптомами, диагностикой, лечением и прогнозами.
При гематогенном остеомиелите распространение инфекции происходит через кровь. Источником ее может быть любое острое или хроническое воспаление, например, инфекционные заболевания верхних дыхательных путей, мочеполовой системы и др.
Такой тип чаще регистрируется у детей, а распространенность связана с особенностями иммунной защиты.
Посттравматический остеомиелит возникает после сложных переломов кости, чаще всего открытых. Через рану из окружающей среды проникает инфекция. Масла в огонь подливает установка металлических штифтов, винтов или пластин, которые используются для закрепления фрагментов костей.
Вертебральный остеомиелит формируется в позвоночнике, а источником может быть гнойное воспаление в любом участке тела: в различных органах и системах, полости рта или при занесении инфекции при хирургических разрезах, инъекциях.
Особого внимания заслуживает остеомиелит челюсти — смертельно опасное осложнение кариеса. Несмотря на болезненность, многие пациенты тянут до последнего, и в зависимости от формы заболевания, каждый 4-30 случай заканчивается смертельным исходом.
Если говорить о причинах, то это бактериальная инфекция, которая поразила зуб, ткани периодонта и вышла на кость.
Кто в группе риска?
Можно выделить группы пациентов, которые в большей степени подвержены развитию остеомиелита:
- Ослабленные больные, с иммуннодефицитами, онкопатологиями или же проходящие лечение (лучевую и химиотерапию);
- Пациенты, подверженные вредным привычкам: курению, алкоголизму, наркомании;
- С нарушением кровообращения — проблемы связаны с диабетом, болезнями периферических артерий, а также рядом анемий;
- С хирургическими вмешательствами — пациенты, прошедшие операции по удалению опухолей, после полученных травм и установки металлических конструкций.
Симптомы остеомиелита
Клиническая картина зависит от типа остеомиелита. Первое, на что обращают внимание пациенты — это сильная, распирающая, давящая или режущая боль в области поражения, выраженный отек, покраснение кожи. Она может быть горячее, чем остальные участки тела.
Из-за интоксикации характерно ухудшение общего самочувствия: снижение или полная потеря работоспособности, вялость, раздражительность, значительное повышение температуры тела (выше 38-39º С), озноб, возможные судороги, связанные с лихорадкой.
Скопившийся гной ищет выход на коже или слизистой. Если речь идет об остеомиелите челюсти — может формироваться свищ.
При поражении костей нижних конечностей характерно изменение походки, в некоторых случаях из-за боли пациенты лишаются возможности передвигаться.
Такие симптомы характерны для острого или обострения хронического остеомиелита. Вне обострения симптомы стерты и чаще воспринимаются как травма. Именно из-за отсутствия выраженных симптомов своевременная диагностика и лечение запаздывают, что приводит к серьезным осложнениям.
Особенности остеомиелита у детей и взрослых
У детей чаще всего регистрируется гематогенный остеомиелит, и его симптомы проявляются через 2 недели после проникновения инфекции в кровь. Основным возбудителем является золотистый стафилококк.
В детской практике крайне важна своевременная диагностика, любое промедление может стать причиной нарушения роста или деформации костей скелета, а инфекция — стать смертельной.
У взрослых развитие остеомиелита часто связано с переломами, особенно открытыми.
В любой возрастной группе крайне опасны одонтогенные (зубные) инфекции.
Диагностика
Для постановки диагноза необходим анализ истории болезни: были ли травмы в недавнем прошлом, устанавливались штифты и прочее. Далее врач переходит к осмотру, оценивая симптомы остеомиелита. Обязательно назначение ряда анализов и методов исследования:
- Лабораторные анализы. Общий и биохимический анализ крови: высокий уровень лейкоцитов обычно указывает на инфекцию;
- Пункция и биопсия. Дренаж гнойного скопления и биопсия пораженной кости позволяют оценить состояние, выявить возбудитель и оценить его чувствительность к лекарственным препаратам;
- Визуальные методы исследования. К их числу относят МРТ, КТ, рентгенографию.
Лечение остеомиелита
Всегда определяется индивидуально и зависит от формы и стадии воспаления, а также места его формирования.
На этой стадии заболевания боль и другие симптомы острого воспаления наиболее выражены.
После обследования и постановки диагноза врачи назначают длительный курс антибиотиков или противогрибковых препаратов — 4-6 недель.
Кроме того, назначается симптоматическая терапия: жаропонижающая, обезболивающая, противовоспалительная и др. Госпитализация нужна далеко не во всех случаях.
При этой форме заболевания инфекции развиваются спустя несколько месяцев после полученной травмы или инфицирования. Тактика лечения определяется от степени тяжести и от причины остеомиелита.
При отсутствии травмы в анамнезе лечение соответствует острой форме. Если же она имеется, то лечение несколько сложнее и соответствует лечению при хронической форме.
Первые симптомы могут появляться спустя 2 месяца после полученной травмы или же инфицирования. Лечение хронической формы требует комплексного подхода и сочетает в себе хирургическое вмешательство, а также консервативные методы.
Хирургическое лечение включает:
- Установку дренажной трубки для оттока гноя. Это не только облегчает состояние, но и способствует профилактике распространения инфекции;
- Хирургическую обработку. В ходе операции удаляется пораженная и некротизированная часть кости или же она вся, с последующей пересадкой донорского или собственного материала. Кроме костной ткани удаляются и инфицированные мягкие ткани;
- Восстановление притока крови. При удалении части костной ткани ее объем восполняется при помощи различных костнопластических методик: пересадки костных блоков, заполнения пространства материалом, стимулирующим рост собственной кости и др. Установка таких материалов способствует стимуляции образования новых кровеносных сосудов;
- Стабилизацию пораженной кости. На ней могут устанавливаться винты, пластины, стержни.
В сложных случаях и для спасения жизни пациента врачи принимают решение об ампутации пораженной кости и части тела.
Возможные осложнения
Успешное лечение остеомиелита вполне возможно, но лишь при своевременном обращении к специалисту и строгом соблюдении его рекомендаций. Довольно высок риск развития различных осложнений.
Особенно опасны хронические формы: симптомы могут отсутствовать или же быть невыраженными, в то время как происходит патологический процесс разрушения костей. В конечном итоге, это приводит к полной гибели костной ткани. Инфекция может распространяться по всему организму и стать причиной сепсиса.
Последние исследования показали, что распространение по организму болезнетворной микрофлоры полости рта значительно повышает вероятность инсульта и ряда других заболеваний, представляющих реальную угрозу для жизни пациентов.

Остеомиелит – это воспалительный процесс гнойно-некротического характера, который поражает костную ткань, окружающую надкостницу и костный мозг. Возбудителями остеомиелита, в подавляющем числе случаев, являются стафилококки и стрептококки.
Остеомиелит, который возник впервые, называется острым. Если больной имеет затяжное течение заболевания с обострениями и ремиссиями, то речь идет о хроническом течении воспалительного процесса остеомиелита. Зачастую, при остеомиелите в процесс воспаления вовлекается вся костная ткань, включая и костно-мозговую область. При хроническом процессе остеомиелита возникает костный склероз и деформации.
Остеомиелит вызывают такие бактериальные возбудители, как: золотистый стафилококк, эпидермальный стафилококк (70% случаев), стрептококк, энтеробактерии и синегнойная палочка. В редких случаях, причиной остеомиелита может быть микобактерия туберкулеза.
Остеомиелит возникает в результате непосредственного попадания патогенных микроорганизмов в кость и окружающие ее ткани по причине открытого перелома или из-за значительных воспалительных поражений в области над костью. Также остеомиелит возникает после проводимых операций на костной ткани (остеосинтез), когда плохо соблюдены условия антисептики операционной раны.
Хронические воспалительные процессы в организме тоже можно отнести к причинам развития остеомиелита. К ним относятся: хронический гайморит и тонзиллит, кариес, долго незаживающая пупочная ранка у новорожденных, фурункулез и т.п. В таких случаях микроорганизмы попадают в костную ткань гематогенным путем. Хронические воспалительные процессы в организме стоят на втором месте по частоте, после травматизации костей.
При остеомиелите поражаются, в большинстве случаев, трубчатые кости верхних и нижних конечностей, кости черепа и челюсти, позвоночный столб и ребра.
Когда происходит поражение костной ткани микроорганизмами, к пораженному воспалением очагу присоединяются лейкоциты, которые продуцируют определенные литические ферменты, обладающие свойством разлагать ткань кости. По кровеносным сосудам происходит распространение гнойного экссудата из пораженного очага, что приводит к секвестрации костной ткани. В результате этого формируется очаг хронической инфекции. Вместе с этим начинает формироваться новая костная ткань в области некроза, так называемый покров. Во время гистологического исследования устанавливается точная стадия остеомиелита: острая или хроническая.
Лечение остеомиелита конечностей
При лечении остеомиелита показана обязательная госпитализация в стационар. Вместе с хирургическим лечением пораженной области обязательно назначение массивной антибиотикотерапии (внутривенного и внутримышечного введения антибактериальных препаратов), мощной дезинтоксикационной терапии (переливания плазмы и кровозаменителей), иммуностимуляторов, витаминотерапии, гемосорбции, гипербарической оксигенации.
При терапии острого гематогенного остеомиелита у детей до шести лет показано применение: Цефуроксима и Амоксициллина/Клавуланата (препараты первого ряда); Ампицилина/Сульбактама, Цефтриаксона и Оксациллина (альтернативные препараты).
Детям старше шести лет и взрослым для лечения острого гематогенного остеомиелита применяются: Оксациллин и Гентамицин, Амоксициллин/Клавуланат (препараты первого ряда); Цефуроксим, Цефалозолин и Нетилмицин, Линкомицин и Гентамицин, Клиндамицин и Гентамицин, Фторхинолон и Рифампицин (альтернативные препараты).
При посттравматическом и послеоперационном остеомиелите назначаются: Офлоксацин, Ципрофлоксацин и Линкомицин (первого ряда средства); Цефепим, Ванкомицин и Цефалоспорины третьего-четвертого поколения, Имипенем, Линезолид и Цефтриаксон.
При остеомиелите суставов и позвоночника назначаются: Оксациллин, Цефтриаксон и Аминогликозиды (первого ряда средства); Ципрофлоксацин и Рифампицин (средства альтернативного выбора).
Для пациентов, которые находятся на гемодиализе и для наркоманов применяются: Оксацилин и Ципрофлоксацин, Ванкомицин и Ципрофлоксацин.
Для пациентов с анемией серповидно-клеточного характера: Ципрофлоксацин или Цефалоспорины третьего поколения (Цефтриаксон, Цефотаксим, Цефоперазон).
Также больным строго показаны: иммобилизация конечности лангеткой из гипса, покой, физиотерапия (УВЧ, УФО, электрофорез), правильный режим питания.
Читайте также:


