Ортопедия для лечения вальгусной деформации
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
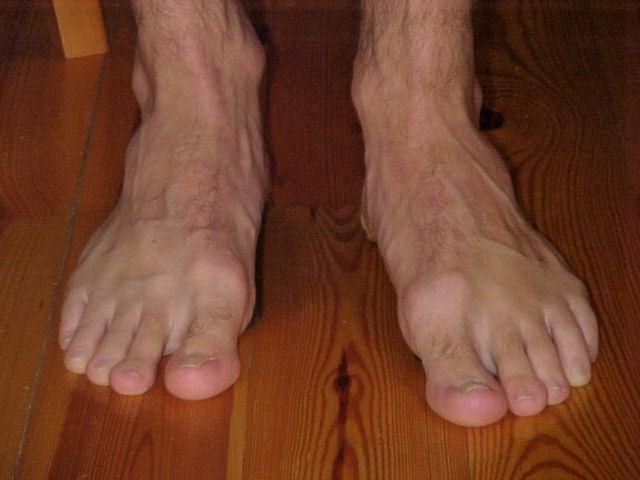
Болит косточка на большом пальце причины
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
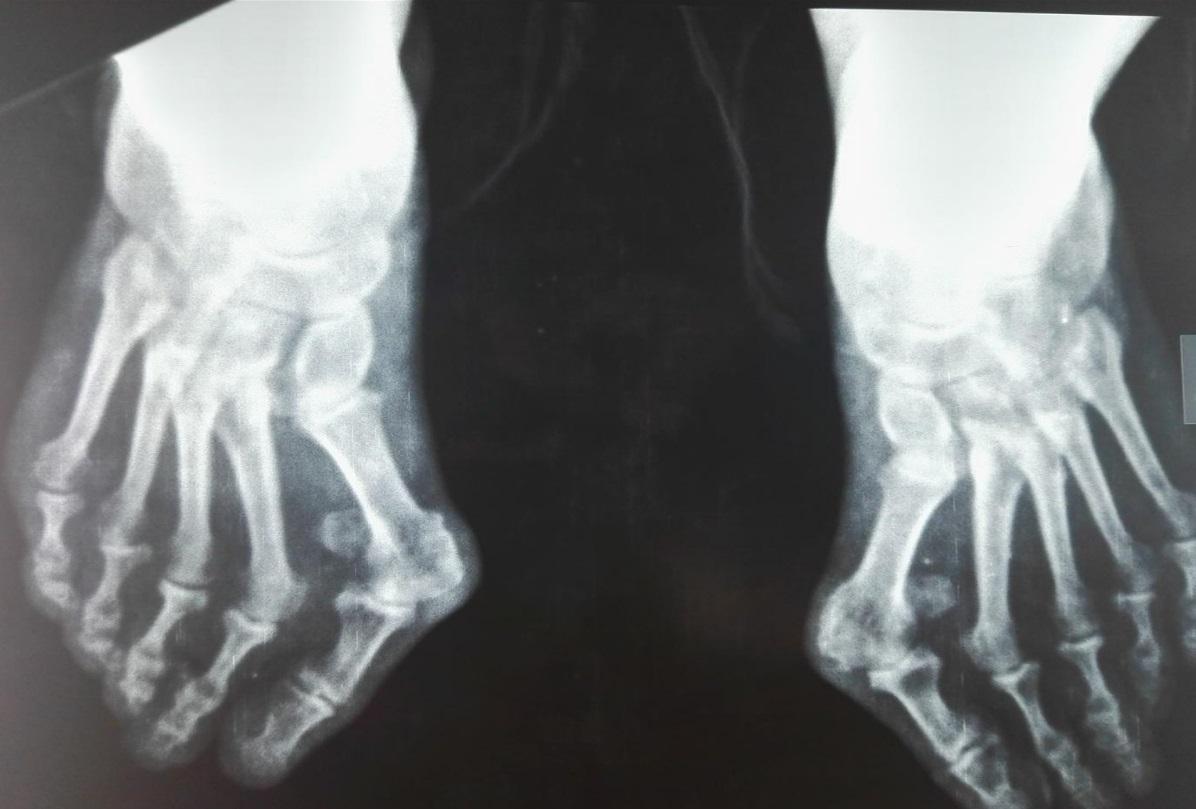
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Вальгусная деформация стопы
Так почему же возникает данная проблема со стопой:
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
Как избавиться от вальгуса в домашних условиях
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
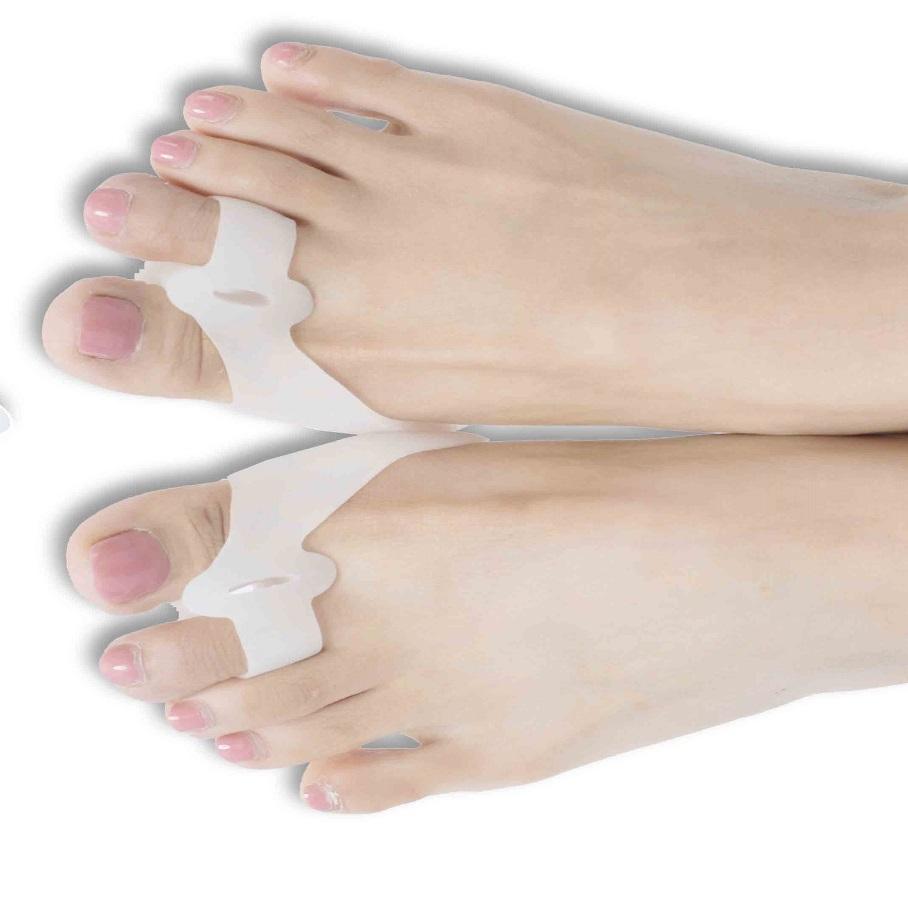
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
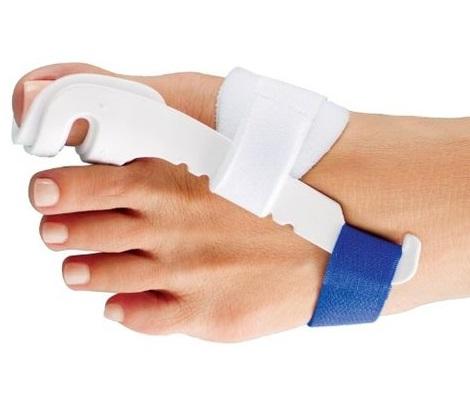
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
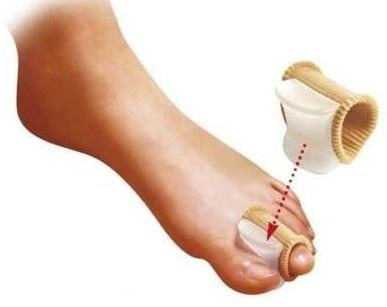
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
Использование ортопедических средств от косточек на ногах занимает отдельную нишу в лечении заболевания. Благодаря специальным приспособлениям, врач может не только снять симптомы, но и воздействовать на саму причину появления недуга.
Такая распространенность заболевания обусловлена типичными причинами, воздействие которых имеет место у каждого человека:
- Наследственность — установлено, что больший риск развития вальгусной деформации имеют люди, у которых родственники первой линии страдают этим заболеванием.
- Неудобная обувь — очень высокий каблук (выше 8 см), узкий носок, неустойчивая колодка и плохая фиксация стопы искривляют основную ось, что нарушает точки опоры для всей массы тела.
- Поперечное плоскостопие — врожденная искривленная ось стопы смещает точки опоры в сторону первого плюснефалангового сустава и провоцирует лишнюю нагрузку.
- Длительная чрезмерная нагрузка на сустав — ввиду профессиональных особенностей (балерины, гимнастки).
- Травматизация — если в анамнезе были открытые травмы плюснефалангового сустава, есть большая вероятность занесения инфекции в суставную сумку.
- Гормональный фон — естественные колебания эстрогенов отрицательно влияют на все суставы, в том числе и плюснефаланговый.
Эффект ортопедических приспособлений

Ортопедические приспособления при вальгусной деформации оказывают положительный эффект в относительно короткие сроки, устраняя симптомы заболевания и его причину развития.
Приспособления для косточки на большом пальце ноги незаменимы в лечении данного заболевания. Они исправляют нарушенное строение костных структур кости с помощью физического неинвазивного вмешательства. Процесс не развивается дальше.
Фиксаторы выравнивают палец , возвращают положение суставных структур в первоначальный вид, убирая симптомы заболевания, в особенности боль.
Физиологическое положение плюснефалангового сустава восстанавливает нарушенную ось стопы. Точки опоры становятся прежними, благодаря чему, первый плюснефаланговый сустав не испытывает чрезмерного давления собственного веса. Благодаря специальным материалам для изготовления, изделия фиксируют подушечку стопы в правильном положении, не давая ей скользить по обуви.
Фиксаторы предотвращают возможное травмирование сустава, а также защищают место повреждения от образования натоптышей и мозолей.
На поздних стадиях, приспособления для косточки на большом пальце также используют, но в других целях. Фиксаторы уже не могут исправить положение, но ограничение подвижности уменьшает давление костных структур на мягкие ткани, снижая болевую чувствительность. Такой метод используют при подготовке к операции, ведь только инвазивное лечение поможет избавиться от болезни на поздних стадиях.
Типы фиксаторов

Вальгусный корректор для большого пальца может быть изготовлен из разных материалов. Выбор изделия зависит от цели назначения, времени использования и вида фиксаторов. Немаловажную роль играют индивидуальные особенности пациента.
Ортопедические приспособления делят на:
- мягкие — имеют тканевую, гелевую или силиконовую основу;
- полужесткие — шарнирные фиксаторы;
- жесткие — более твердые материалы. Такие фиксаторы используются только во время сна.
Виды фиксаторов
Можно использовать несколько приспособлений сразу, если они носятся в разное время суток и направлены на устранение разных причин.

Данное приспособление от шишек на ногах используется на ранних стадиях вальгусной деформации или во время профилактики развития заболевания.Своеобразные фиксаторы имеют вид межпальцевой перегородки. Они помещаются между большим и указательным пальцами ноги, за счет чего приводят большой палец в физиологическое положение. Валики можно носить на протяжении всего дня, когда сохранена любая физическая активность.
Изготавливаются исключительно из мягких материалов (силикона). Не требуют особых правил использования и не имеют противопоказаний.
- доступность;
- небольшая цена;
- удобство;
- отсутствие сложной инструкции к применению.
Недостаток у этого фиксатора всего один — возможность лечения только на ранних стадиях вальгусной деформации.

Изготавливаются подушечки из силикона. Имеют вид круглой подушечки под стопу, которая фиксируется к указательному пальцу ноги с помощью кольца. Основная цель — снимать нагруженность сустава за счет амортизации.
Подушечки для стоп имеют 2 вида:
- с перегородками;
- без перегородок.
Подушечки с перегородками помимо снятия нагрузки с плюснефалангового сустава фиксируют пальцы стопы в правильном положении, не давая им смещаться в вальгусном направлении (кнаружи).
- простота использования;
- ценовая доступность;
- отсутствие ограничений в использовании по времени;
- использование с любой обувью;
- фиксация пальцев в правильном положении.
- малый срок годности;
- эффективность только на ранних стадиях болезни.
Корректоры для суставов могут применяться на более поздних стадиях. Они фиксируют большую часть стопы за счет чего, свод стопы находится под защитой.
Выпрямитель косточки большого пальца ноги данного типа имеет несколько видов:
- дневной;
- ночной.

Любой корректор имеет литую структуру для поддержания и выравнивания большого пальца. Изготавливается из двух материалов: силикон и пластик . Предпочтительнее силиконовый корректор. В отличие от пластикового, его можно носить более 10 часов.
Строение приспособления достаточно простое. Крепление размещено на своде стопы, после которого идет силиконовая подушечка на уровне первого плюснефалангового сустава (на шишке). Завершается корректор еще одной подушечкой между большим и указательным пальцами. Она не позволяет большому пальцу отклоняться кнаружи, удерживая его в анатомическом положении.
Корректоры от вальгусной деформации обладают следующими преимуществами:
- отсутствие противопоказаний;
- абсолютная безопасность;
Хотя корректоры эффективны на любой стадии халюс вальгус, лучшие результаты всегда при комплексной терапии.

Это наиболее удачное приспособление в плане фиксации. Бандаж охватывает не только сустав, но и всю стопу. Изготавливается из разных материалов, наиболее применяемый — силикон.
Имеет 3 разновидности:
- бандаж на часть стопы;
- бандаж на наружную часть стопы;
- бандаж в виде носка.
- фиксирует всю стопу;
- может носиться без ограничений;
- подходит любая закрытая обувь;
- используется на всех стадиях болезни;
- возможность совместного использования с другими фиксаторами.
- сугубо индивидуальный материал;
- не может стираться при высоких температурах;
- более дорогостоящий фиксатор.

Внешне напоминают по строению корректоры. Могут быть изготовлены из тех же материалов: силикона, пластика. Отличие от корректоров — возможность регулирования угла отклонения пальца . Шина используется на более поздних стадиях, когда другие методы уже не могут исправить деформацию пальца и показано хирургическое вмешательство. Процесс достаточно длительный, но эффективный.
Шины носятся исключительно в ночное время, из-за невозможности ношения обуви вместе с конструкцией.
- возможность исправления деформации на поздних стадиях;
- фиксация всей стопы;
- возможность регулирования угла отклонения большого пальца.
- ценовая категория;
- болезненность и дискомфорт на начальных этапах лечения.

В домашних условиях можно использовать мини эспандер . Изготавливается из силикона. Имеет разные формы.
Применение тренажера помогает тонизировать скелетную мускулатуру, улучшить кровообращение окружающих тканей и закрепить результат восстановления анатомического положения большого пальца.
Выводы
При использовании разных видов корректоров и приспособлений на ранних этапах результаты применения удовлетворяют как врачей, так и пациентов. Такой вид лечения позволяет избежать самой главной угрозы халюс вальгус — необходимости хирургического вмешательства. Фиксаторы и устройства воздействуют только на больной участок, причем без токсического действия — при этом их эффективность подтверждена многочисленными положительными отзывами.
После окончания ординатуры работает травматологом в частной клинике. Является автором множества статей, посвященных профилактике вальгусной деформации.
- Йога для лечения косточки на ноге
- Носочки при вальгусной деформации
- Стельки при вальгусной деформации у взрослых
Если у вас остались вопросы, вы можете найти ответ в специальном разделе, либо задать свой вопрос нашим экспертам.
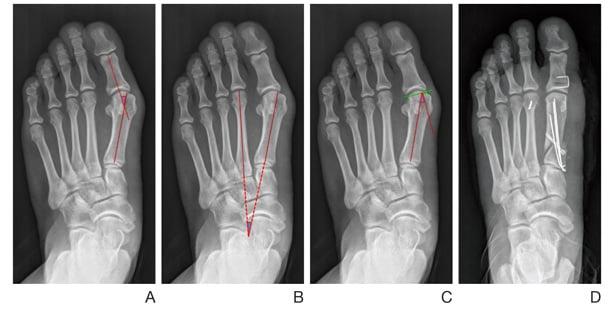
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
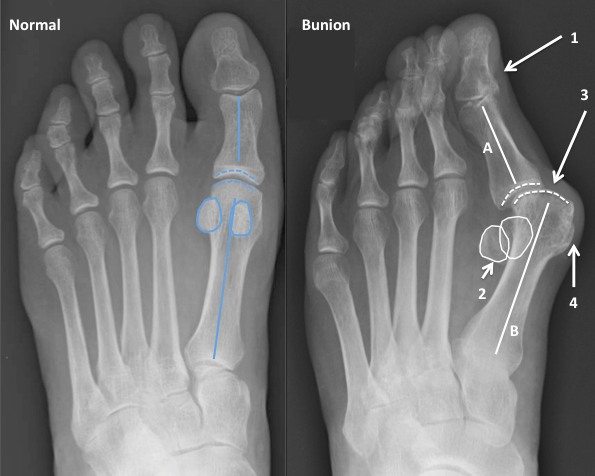
Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
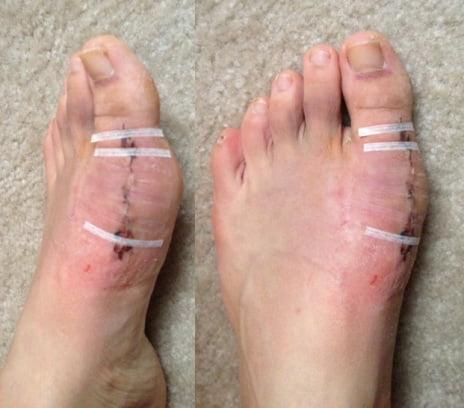
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
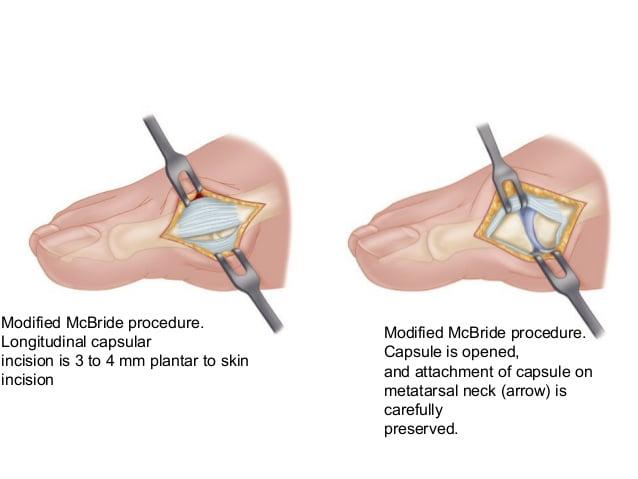
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
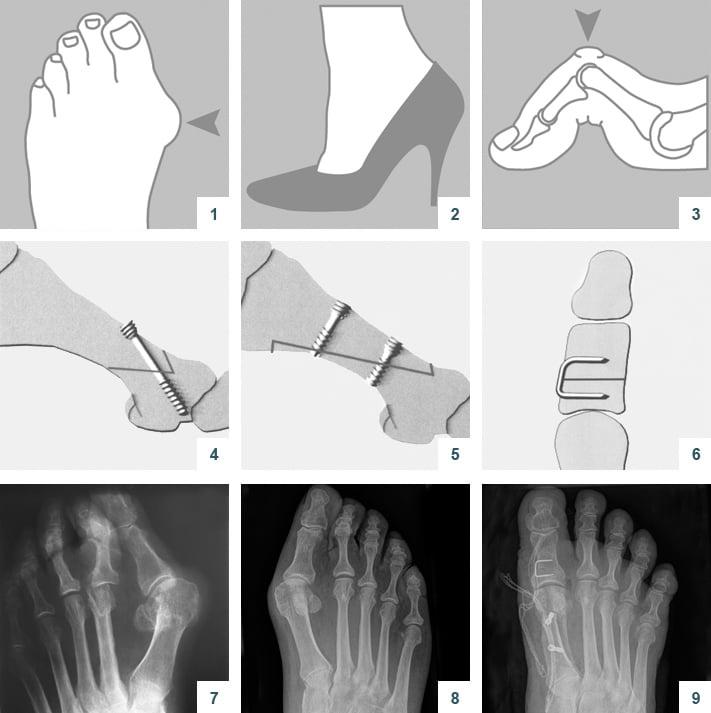
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.

К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
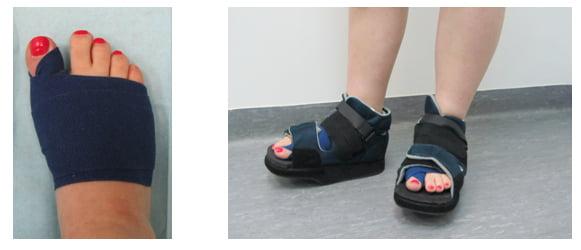
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Вальгусной деформацией в ортопедии называют характерное искривление стопы с выворачиванием в стороны и выступающей косточкой у основания большого пальца. Патология встречается в детском возрасте и у взрослых. Изменения связаны с некомпенсированным плоскостопием. В начальной степени нарушений ортопедическая стелька при вальгусной деформации помогает поддержать мышцы и связки костей свода в физиологическом положении и используется для коррекции отклонений.
Дальнейшее развитие заболевания у ребенка зависит от терпеливого выполнения родителями назначений врача (массаж, лечебная гимнастика, физиопроцедуры). Взрослым пациентам также приходится носить ортопедическую обувь. Стельки-супинаторы (ортезы) являются частью изделия, играют значительную роль при выборе нужного варианта туфель, ботинок, сапог.
Ортопедические стельки
Основные точки опоры ноги — это пятка, зона мизинца и первый плюснефаланговый сустав. Если соблюдаются физиологически нормальные осевые нагрузки тела, то ступня не деформируется, а выполняет свою функцию амортизации при ходьбе. Не у всех людей связки и мышцы стоп, голени развиты одинаково. Это выявляется в детском возрасте при самостоятельных шагах малыша.
Первое проявление — уплощение свода. Затем под влиянием давления расходятся кости предплюсны, расширяются промежутки между ними. Ребенок рефлекторно начинает опираться на внутреннюю часть стопы, пальчики постоянно скручены в сторону подошвы.

У взрослого главным проявлением кроме плоскостопия является резкое отклонение первого плюснефалангового сустава к центру тела, а фаланги большого пальца — в направлении к мизинцу. Проявляется болезненная шишка (Халюс вальгус), которая не дает возможности носить модельную обувь, вызывает боли, судороги.
Задача стелек для вальгусной стопы — восстановление нормального положения костной основы, создание поддержки для ослабленных мышц и связок.
В детском возрасте ноги деформируются после года под действием преждевременной нагрузки, рахита, обменных болезней, наследственной слабости связочного и мышечного аппарата, травм.
Для взрослого человека типичными причинами считаются:
- ношение узкой обуви на высоком каблуке;
- лишний вес;
- травмы (вывихи, растяжения) в зоне свода стопы;
- врожденная слабость мышц;
- нарушения метаболизма при эндокринной патологии.
Чтобы различать вальгусную деформацию в зависимости от причин, в Международной статистической классификации предусмотрен код по МКБ:
- при врожденном характере Q 66 (Q 66.5 — плоская стопа, Q 66.6 — с вальгусной деформацией);
- приобретенное заболевание — М 21.0 чаще встречается у взрослых и подростков, после травмы;
- М 21.9 — при неясной причине.

К формированию плосковальгусной стопы имеет отношение тип плоскостопия:
- продольное — приводит к удлинению ступни, косолапости (варусному искривлению), обувь одинаково стирается изнутри и снаружи;
- поперечное — наиболее распространенная форма, стопа становится широкой, первый палец отходит в сторону;
- комбинированное или продольно-поперечное — редкая форма, сочетает признаки обоих типов.
Нужные стельки подбираются с учетом степени и вида плоскостопия.
Цель назначения вальгусных стелек, которую подразумевает врач-ортопед, — приведение свода стопы в правильное состояние. Постоянная коррекция дополняет массаж, утреннюю зарядку с лечебными упражнениями для мышц, физиопроцедуры.
Антивальгусное противодействие помогает исправить мышечный дисбаланс у детей и остановить деструкцию суставных поверхностей у взрослых. Стельки выполняют роль тренажера.
У пациентов отмечается:
- снижение нагрузки на ноги;
- восстановление кровотока в сосудах нижних конечностей;
- исчезновение болей и усталости;
- рост двигательной активности.
Поэтому важно своевременно применять ортезы для профилактики усугубления плоскостопия:
- беременным;
- пожилым людям;
- пациентам с сахарным диабетом и излишним весом.
Стельки показаны людям, по профессии вынужденным длительно простаивать на ногах.
В конструкцию ортопедической стельки входят:
- внутренний слой, который прилегает к подошве;
- супинатор (пелот) в зоне свода стопы;
- углубление для пяточной кости;
- метатарзальный валик для поддержки поперечного свода;
- утолщения-вставки, клинья в разных местах.
Приведенные части объединяют в жесткий каркас или мягкую бескаркасную конструкцию. Передний отдел стельки (хлястик) отсутствует в неполных моделях (полустельках).

Для изготовления применяются материалы:
- Натуральные — кожа, пробка, флис, велюр, овечья шерсть, войлок.
- Искусственные — силиконовая, гелевая или латексная основа, вспенивающие вещества для создания индивидуальных изделий, пластик с гигиеническими свойствами, искусственная кожа, металл.
Чаще в производстве используются комбинации (слоеные изделия) — кожа с подошвенной стороны, пластик для каркаса, металлические вставки. Стандартные изделия выполняются способом литья или штампуются согласно заданным анатомическим параметрам. От материала зависит жесткость ортеза.
- для профилактики при беременности или начальных признаках плоской стопы подойдут стельки из кожи, пробки, пенящегося материала;
- при лишнем весе хорошая коррекция достигается жестким пластиком;
- людям с диабетом нужны двухслойные изделия с мягким покрытием из войлока или кожи;
- жесткий каркас необходим для ношения не более шести часов в сутки пациентам с выраженной деформацией;
- бескаркасные изделия нужны в профессиях, связанных с повышенной нагрузкой на ноги, спортсменам.
Лучшими считаются стельки, подходящие по удобству и комфорту.
- гигиеничность, удобный уход;
- достаточная циркуляция воздуха;
- утепление в холодную погоду.
Стандартные супинаторы соответствуют размеру обуви, при вложении вовнутрь упираются в носок и задник. Выпускаются мини-изделия. Показаны в начальных стадиях вальгусной деформации. Их преимущества определяются формой:
- каплеобразные — защищают первую плюсневую кость, устраняют повышенный тонус мышц, применяются для исправления нарушений I степени;
- половинчатые, специально для поперечного свода ступни — снабжены подушечкой-вкладышем в верхней части;
- половинчатые для повышенного каблука — носят женщины, нежелающие отказываться от модной обуви и высокого каблука.
У покупателя есть выбор варианта приобретения: купить готовую стандартную стельку или оформить заказ на производство индивидуального изделия в соответствии с параметрами ступни. Следует обращать внимание на следующие моменты:
- указания о типе обуви — в корректировании стопы участвует полное воздействие, поэтому нужно посмотреть в инструкции, с какими изделиями рекомендуется носить ортезы (требования к каблуку, модели, туфли или сапоги, для спорта или повседневной носки);
- наличие каркаса и материал, из которого он изготовлен, — хорошими свойствами отличается каркас из пластика (по амортизации, удержанию положения ноги);
- устойчивость фиксации свода и большого пальца при невозможности выворачиваться вовнутрь или наружу;
- расположенный валик в зоне большого пальца — снижает нагрузку на плюснефаланговый сустав, предотвращает рост шишки;
- толщину изделия — носочная часть утончена, по сравнению с пяточной.

Специалисты не советуют приобретать товар на рынке, в сомнительных ларьках без должной сертификации. Безопаснее совершать покупку в ортопедических салонах, магазинах. Продавец-консультант ответит на все вопросы, поможет подобрать оптимальную модель.
Виды ортопедических вкладышей
Разновидности вкладышей-супинаторов отличаются по методике изготовления, форме. В зависимости от производства:
По форме вкладыша:
- размером соответствующие длине подошвы;
- полустельки — исключают носочную часть, подходят для открытой обуви, высоких каблуков;
- подпяточники — удерживают заваливающуюся вовнутрь пятку;
- фиксаторы для большого пальца.
- Детские ортезы — обязательно сочетаются с ортопедической обувью.
- Взрослые — подходят для пожилых людей, при профессиональных нагрузках ног, для снятия усталости.

По показаниям различают корректоры:
- профилактические — поддерживающее действие супинатора-подушечки амортизирует нагрузку при ходьбе, в обуви почти незаметны;
- лечебно-профилактические — значительно лучше фиксируют конечность, применяются в закрытой обуви;
- лечебные — назначаются ортопедом совместно с другими методами лечения, снабжены жестким каркасом.
Продольное плоскостопие сопровождается выравниванием свода, удлинением стопы. Боль ощущается при надавливании на середину. В стельке предусмотрено возвышение со стороны внутреннего бортика.
При поперечном плоскостопии уплощение располагается в носке. Ноге тесно в зауженной обуви. Подходят полустельки или специальный вид с резиновой стяжкой. Она надевается на область плюсневых костей.
Комбинированные изделия требуют закрепления обоих сводов и пятки, имеют межпальцевые валики для поддержки отклонения большого пальца.
Преимущества и особенности
Оптимальные параметры изделия — полное отражение проблемной формы ступни.
Индивидуальные стельки изготавливают в протезных мастерских по меркам или предварительному слепку стопы. Специалисты способны подогнать стандартное изделие из пластика под индивидуальные контуры. Метод применяется для подбора детских ортезов.
Особенность детской деформации — наличие плоскостопия продольного типа. Поэтому стельки дополняются структурами, влияющими на продольный свод. При продольно-поперечной форме патологии используются изделия, акцентированные на трех точках опоры, снижающие давление на пятку.

Поскольку развитие ноги у человека изменяется, ортопеды рекомендуют менять стельки взрослым пациентам с плоскостопием каждые 2 года, а при вальгусной деформации – раз в 6–12 месяцев. Обязательна предварительная консультация врача.
После покупки стелек следует ознакомиться с инструкцией по уходу. Срок годности изменяется в зависимости от двигательной активности человека, фактического веса, походки. Первым стирается слой, выполненный из шерсти, велюра. Каркас не изменяется, сохраняет полноценность.
Чтобы удалить загрязнения, предлагается протирать поверхность влажной намыленной салфеткой или щеткой. Запрещено промывание проточной струей воды, машинная и ручная стирка, сушка на отопительных приборах.
Если обувь со стельками промокла под дождем, следует протереть и оставить их сушиться на воздухе без солнечных лучей. Ежедневно нужно вынимать изделия из обуви, оставлять для просушки на ночь.
Топ-5 лучших производителей ортопедических стелек
По отзывам потребителей составлен список лучших фирм производителей стелек. В качестве критериев учтены удобства применения, клинический эффект.
- одноразовые стельки с согревающим эффектом — способны 6 часов поддерживать температуру 45°C;
- включения крапивы — согревающее и массажное действие;
- овечью шерсть — с основой из фольги и латекса;
- флис — с прослойкой из активированного угля и фольгой, устраняющими запах;
- войлок — отличается низкой теплопроводностью и экологической чистотой.
OrthoDoc’s — российская фирма, выпускает товары для здоровья, в том числе силиконовые стельки и фиксаторы для стопы детей и взрослых. Подходят разным моделям обуви. Отличаются гипоаллергенными материалами, улучшенной амортизацией.

VimaNova — немецкая фирма предлагает ортопедическую стельку из полимера. Изделие отличается гигиеничностью, повышенными амортизирующими свойствами. Применимо в любом виде обуви.
Pedag — стельки-супинаторы, подпяточники выпускаются более полувека. Под них запущено специальное оборудование. Материалы — кожа, сизаль, пробка с гипоаллергенными свойствами.
- компании Fresco (Испания) из полимерного геля, имеющего в составе 80% минеральных масел, это придает стелькам высокую эластичность;
- Igli (Германия) — созданы карбоновые стельки из тонкого и легкого материала. Имеют вставки-постинги, которыми можно регулировать высоту свода. Для покрытия используется кожа и микрофибра.
Можно ли изготовить самостоятельно?
Для любителей все делать своими руками приводим краткое поэтапное описание изготовления супинатора на основе стельки от старой обуви:
- Наступить на нее босой ногой, отметить точку между I и II пальцами, здесь приклеить плотную подушечку размером в 1,5 см.
- Чтобы подобрать правильную высоту стопы, подсовывать под свод ткань или вату до ощущения опоры. Закрепить ее клеем, скотчем.
- Сделать выкройку верхней части из хлопковой ткани и приклеить вырезку поверх ранее закрепленных приспособлений.
- По контуру умельцы советуют прошить изделие нитками.
Полученный самодел быстро выйдет из строя и потеряет функциональность. Не зря фирмы годами искали и пробовали материалы, длительно сохраняющие плотность и амортизирующие свойства. Поэтому заниматься изготовлением при наличии большого ассортимента в продаже не имеет смысла.
Использование стелек-ортезов рекомендуется на фоне соблюдения правил ношения обуви, ежедневного массажа, повторных курсов физиопроцедур. Лишь такое воздействие поможет остановить болезнь.
Читайте также:


