Ортопедический сапог при разрыве сухожилия
Истории пациентов
Разрыв ахиллова сухожилия часто встречающийся вид травмы. Несмотря на это, существует целый ряд мифов и легенд, окутывающих вопросы диагностики и лечения этого заболевания, что может приводить к отсроченной диагностике и неудовлетворительным результатам лечения.
Когда пациент рассказывает вам, что во время занятий спортом (чаще всего игры в Футбол. Баскетбол. Волейбол) при рывке почувствовал удар, услышал треск или хлопок в области ахиллова сухожилия, после которого не смог продолжить игру, будьте уверены, у пациента полный разрыв ахиллова сухожилия.
Даже если пациент может активно двигать стопой.
Даже если вы не можете пропальпировать дефект.
Даже если пациент может ходить почти не хромая.
Вам на помощь всегда придут 2 простых теста – пассивная плантарфлексия стопы, тест Томпсона. Также попросите пациента встать на мысок одной ноги, при разрыве ахиллова сухожилия он никогда этого не сделает.
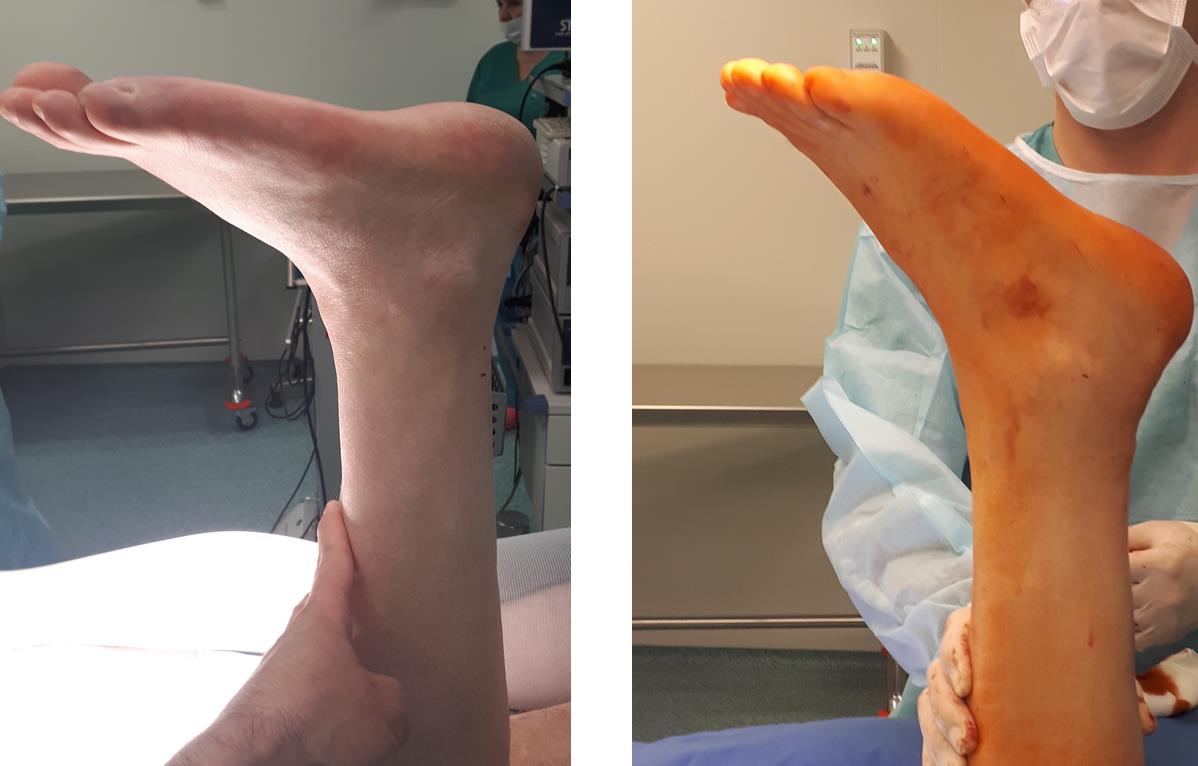
Вот так выглядит пассивная плантарфлексия стопы, слева разрыв ахиллова сухожилия. Справа норма.
Вот по этой ссылке можно посмотреть коротенький видеоролик где показано как быстро и эффективно можно диагностировать разрыв ахиллова сухожилия без УЗИ и МРТ.
Неполные или частичные разрывы возможны на фоне длительно протекающего тендинита, ахиллобурсита, или после введения ГКС в область ахиллова сухожилия.
Это не совсем так, или вернее совсем не так. На самом деле в подавляющем большинстве случаев консервативное лечение возможно, и в случае лечения функциональным методом при помощи современных брейсов результат лечения в свежих случаях практически не отличается от такового при открытых операциях.
Например при использовании ортеза типа Vacoped для лечения острых разрывов ахиллова сухожилия к 26 неделе после операции не наблюдалось никакой статистически значимой разницы в плане силы подошвенного толчка в сравнении с группой открытого шва ахиллова сухожилия.
Marx RC, Mizel MS. What’s new in foot and ankle surgery. J Bone Joint Surg Am 2010; 92: 512-523 [PMID: 20124085 DOI: 10.2106/ JBJS.I.01502]
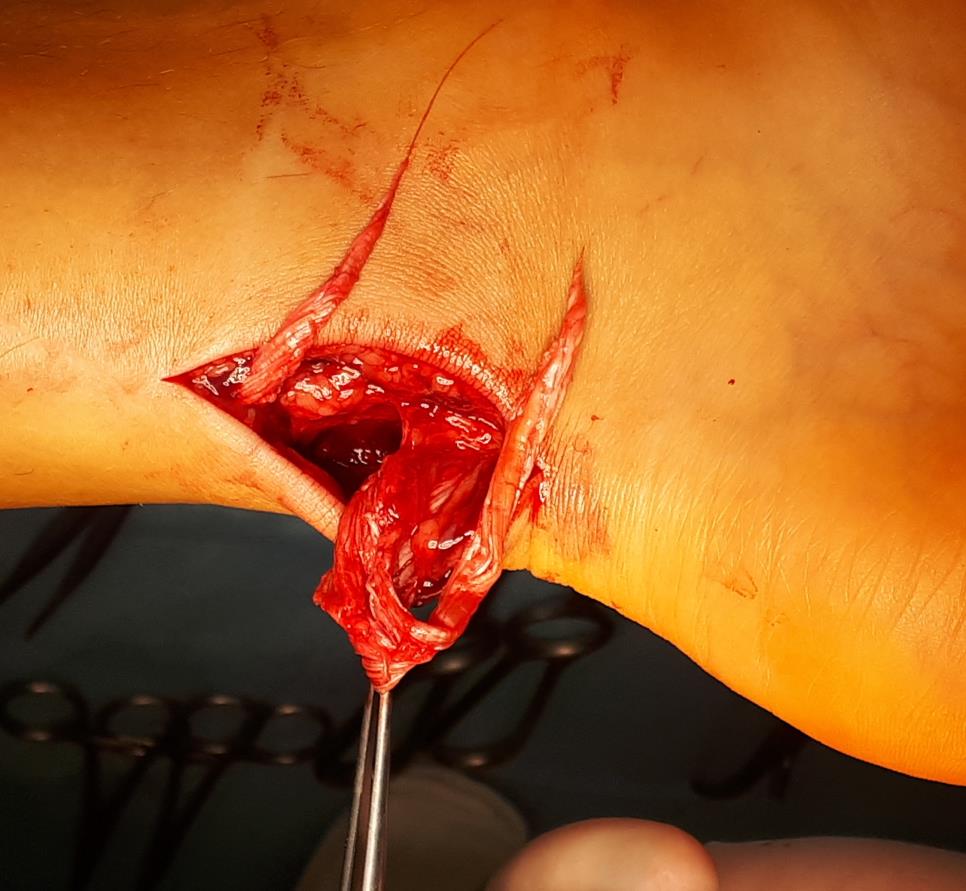
Так выглядят концы ахиллова сухожилия через несколько часов после разрыва.
По этой причине в другой группе исследуемых были получены иные результаты. Так было обнаружено что при консервативном лечении выше риск повторного разрыва ахиллова сухожилия (13 %) чем после оперативного лечения (4%) (Pajala A, Kangas J, Siira P, Ohtonen P, Leppilahti J. Augmented compared with nonaugmented surgical repair of a fresh total Achilles tendon rupture. A prospective randomized study. J Bone Joint Surg Am 2009; 91: 1092-1100 [PMID: 19411457 DOI: 10.2106/JBJS. G.01089]).
Khan RJ, Fick D, Keogh A, Crawford J, Brammar T, Parker M. Treatment of acute achilles tendon ruptures. A meta-analysis of randomized, controlled trials. J Bone Joint Surg Am 2005; 87: 2202-2210 [PMID: 16203884 DOI: 10.2106/JBJS.D.03049].
Конечно, при консервативном лечении отсутствует риск инфекционных осложнений и повреждения сурального нерва, что делает его крайне привлекательным, особенно в том случае если речь идёт не о профессиональном спортсмене. По этой причине требуются более широкое внедрение консервативной методики как разумной альтернативы операции в случае острых разрывов ахиллова сухожилия.
В случае застарелых разрывов, когда образовавшийся между концами сухожилия дефект заполняется рубцовой тканью консервативное и малоинвазивное лечение невозможно. В таких случаях возможно выполнение только открытого шва ахиллова сухожилия.
Уже через 10-12 дней после травмы в области разрыва сухожилия начинает формироваться рубцовая ткань, которая не даст свести концы сухожилия при закрытом способе лечения. После этого срока начинается постепенный процесс удлинения рубцового регенерата и его созревания. В итоге получается сухожилие, которое на 3-4 см длиннее нормального и поэтому не может выполнять своей функции.
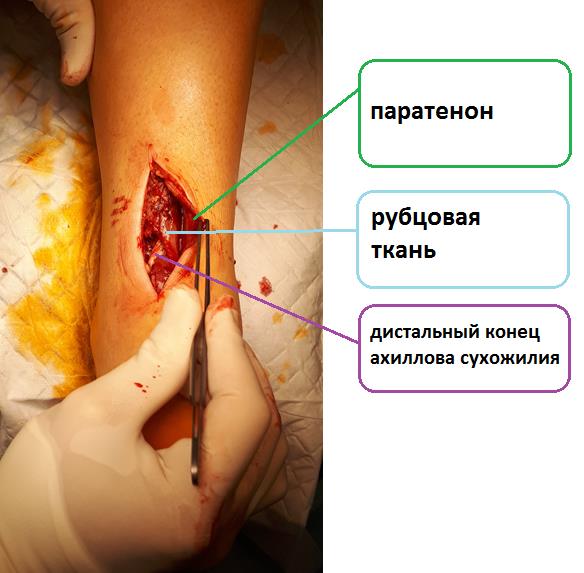
Даже если после разрыва прошло несколько месяцев, а в некоторых случаях несколько лет хирургическое лечение эффективно.
Естественно, что за счёт выраженной атрофии мышцы, даже после хирургического лечения толчковая сила восстанавливается не полностью, до 70-85%.
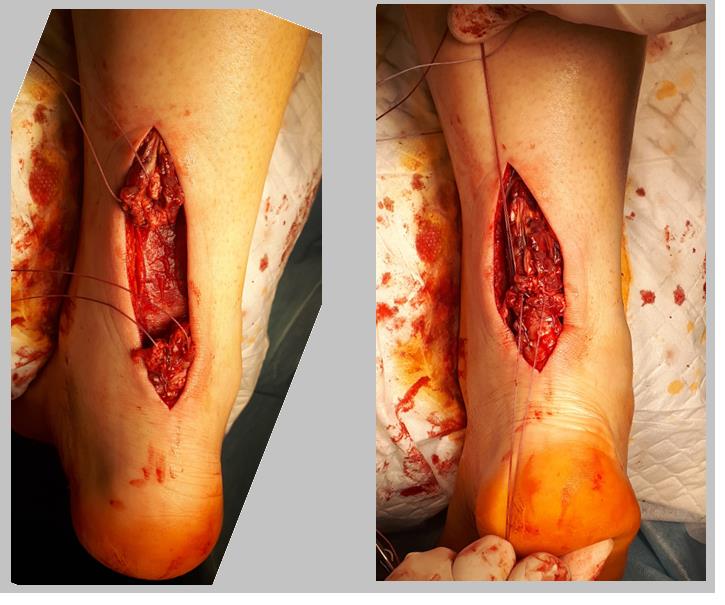
Если концы сухожилия удаётся нормально садаптировать без избыточного натяжения то необходимости в выполнении V-Y или П-образной удлиняющей пластики нет. После прошивания концов сухожилия по Кракову с 4 ярусами блокированных петель и их сближения нити проводятся через противопоожнный конец сухожилия и затем одновременно завязываются. Для выполнения открытого шва ахиллова сухожилия предпочтительно использование сверхпрочных нерассасывающихся нитей типа Orthocord или Fiberwire, которые в дальнейшем будут армировать рубец, который сформируется в месте адаптации концов сухожилия.
Интраоперационно можно оценить надёжность своего шва путём выведения стопы из эквинуса в нейтральное положение. При этом нити не должны прорезываться, а стопа должна возвращаться обратно в положение плантарфлексии 15-30 градусов.
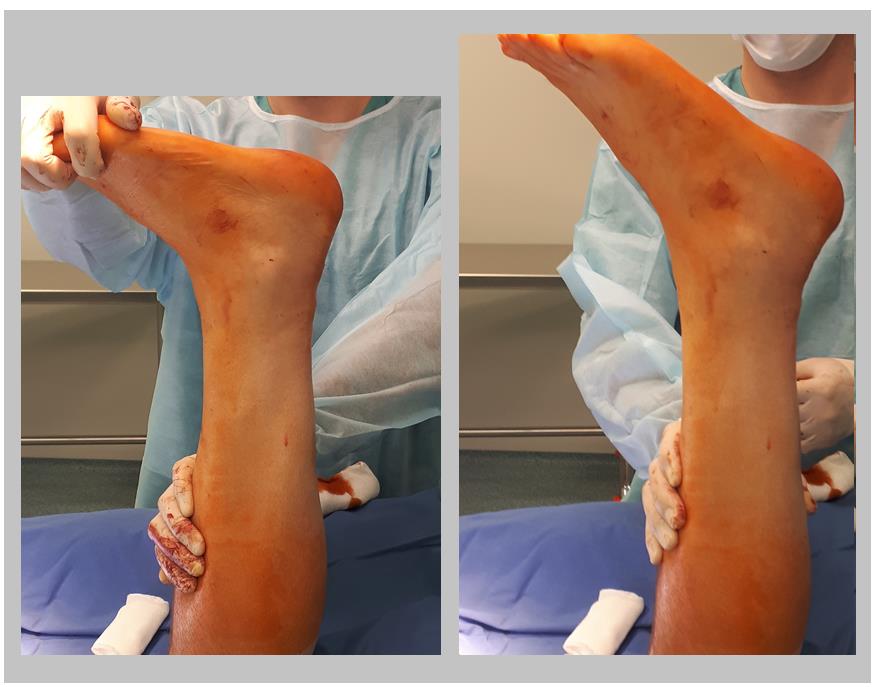
После проверки надёжности шва паратенон а затем кожа ушиваются наглухо, конечность фиксируется в гипсовой лангетной повязке в положении эквинуса на 2 недели.
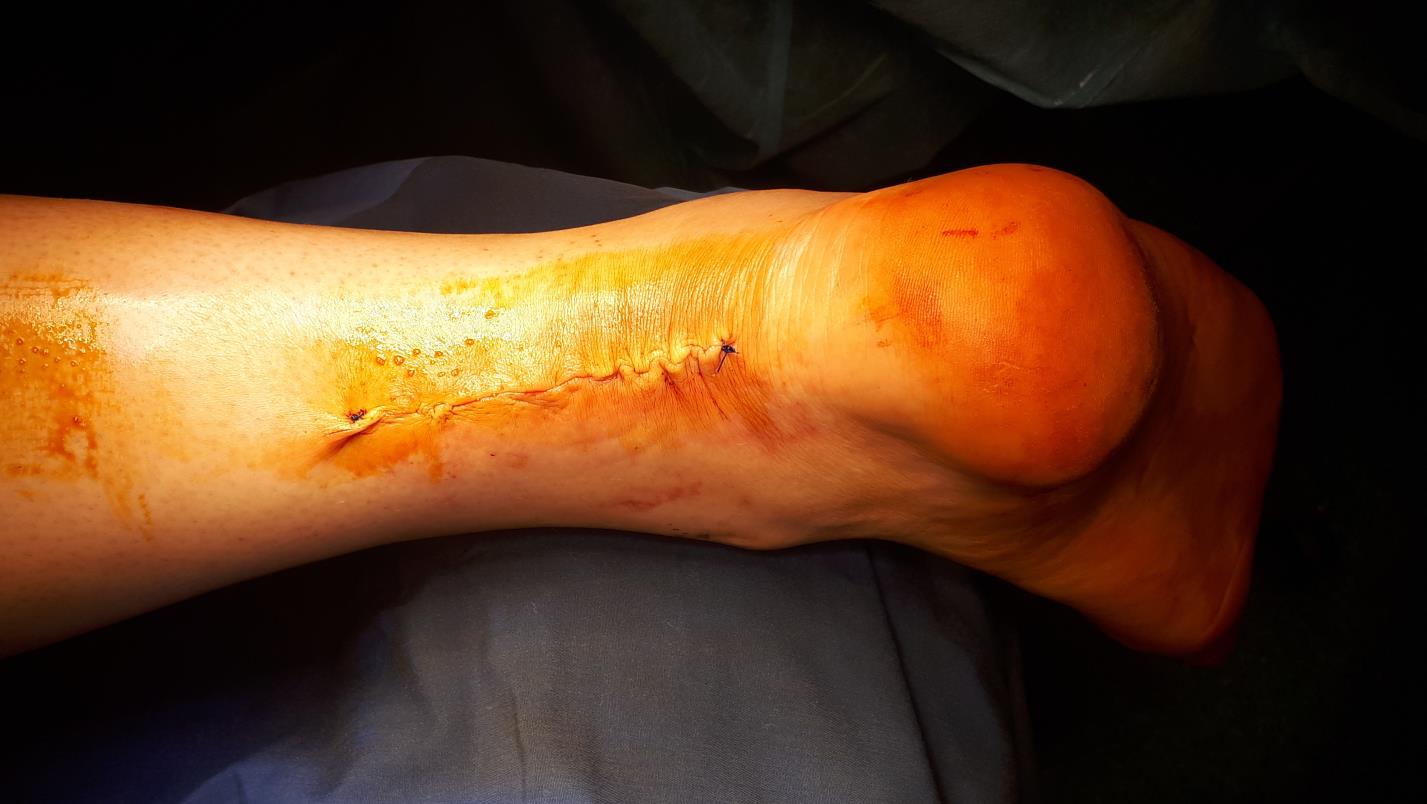
На самом деле гипсовая иммобилизация на длительный срок в эквинусном положении нужна, только в том случае если вы не уверены в крепости и надёжности своего шва. При использовании современного шовного материала и надёжного шва, например шва Кракова, возможен ускоренный реабилитационный протокол.
Через 2 недели гипсовая повязка может быть заменена на ортез с регулировкой угла сгибания в голеностопном суставе.
Если вы уверены в своём шве, можно начать процесс выведения стопы в нейтральное положение уже через 2 недели и позволить пациенту дозированную нагрузку 20-30 кг.
К 4 неделе стопа может быть выведена в нейтральное положение и можно приступать к полной нагрузке по толерантности к боли в ортезе с активной амплитудой движения 90-120 градусов.
После 6 недель возможен переход на обычную обувь.
По данным некоторых автором частота встречаемости инфекционных осложнений при открытом шве ахиллова сухожилия достигает 9% что значительно выше средних показателей для ортопедических операций. По всей видимости это может быть связано с использованием центрально расположенного или латерально расположенного доступа. Так как это watershed area для мелких артерий в этой зоне высока вероятность формирования некроза кожи. Если вы будете использовать в своей практике медиальный параахиллярный доступ (по внутреннему краю ахиллова сухожилия) вероятность такого события будет не выше чем для любых других ортопедических операций (не более 1%).

Никифоров Дмитрий
Александрович
Врач травматолог-ортопед
Фиксатор ахиллова сухожилия требуется при реабилитации после травм ахилла: разрыве сухожилия, растяжении. Иногда при воспалении или слабости мягких тканей голеностопного сустава требуется фиксация стопы и голени. При этих патологических состояниях человек ощущает сильную боль, невозможно наступать на ногу должным образом. Бандаж на ахиллово сухожилие имеет целью облегчить болевые ощущения и поддержать функции стопы на необходимом уровне.
В каких случаях нужно фиксировать ахилл
Чаще всего бандаж для ахилла требуется на этапе реабилитации после разрыва или растяжения сухожилия. Это серьезные травмы, нарушающие функционирование стопы. При разрыве проводится операция для сшивания разорванных тканей. После пациенту необходимо длительное время носить гипсовую лангетку и циркулярный гипс (на всю ногу).
Когда голеностоп освобождают от оков гипса, стопу приводят в привычное состояние (в загипсованном виде носок должен быть вытянут), после чего необходим специальный фиксатор для ахилла.
Первое время после перенесенной травмы и длительной реабилитации сухожилие еще слабо и может произойти повторный разрыв, даже при малейшей нагрузке. Ортез, назначаемый при разрыве ахилла, поможет этого избежать.
Более того, применение одного из видов бандажа дает пациенту возможность вести довольно насыщенную жизнь. Спустя относительно небольшое время после травмы появляется возможность передвигаться самостоятельно, вернуться к уровню активности, который был до травмы.
Специальный бандаж помогает облегчить боль за счет амортизации, которая достигается применение мягких вставок (чаще силиконовых подушечек ) в структуре фиксатора.
Показаниями к ношению подобных девайсов могут быть:
- Ахиллит (воспаление сухожилия);
- Ахоллобурсит (воспаление сумки сухожилия);
- послеоперационная и посттравматическая реабилитация;
- ахиллодиния (болевой синдром) в периоды острого и хронического воспаления сухожилия.
При воспалительных процессах, сопровождающихся болевым синдромом, и в посттравматический период суппорт имеет направленное действие:
| Вид патологии | Механизм воздействия |
| Перенесенные травмы (разрыв сухожилия) | Ускоряет процесс регенерации за счет поддержки и мягкого массажного эффекта. |
| Воспалительные процессы с интенсивным болевым синдромом | Специальные подпяточники и вкладки уменьшают болезненность от нагрузки и напряжения сухожилия. Амортизируют при ходьбе. |
- разгружающие бандажи (снижают нагрузку и давление на ахиллесово сухожилие и голеностопное сочленение;
- корректирующие (приводят в норму деформированный сустав);
- регулируемый ортез (позволяет добиться оптимальной фиксации, нужной при конкретном поражении сустава или сухожилия;
- фиксирующий (необходим при травмах для обездвиживания сочленения);
- динамический (позволяет двигаться при проблемах и боли в сухожилии и суставе).
Важно знать, что у этих поддерживающих устройств есть не только достоинства. Противопоказано носить фиксаторы при заболеваниях сосудистой системы:
- окклюзии артерий;
- тромбоз;
- флебит;
- венозные язвы.
Ортезы при порванном ахилловом сухожилии

Ортез – это усовершенствованный бандаж, приспособление, напоминающее сапожок. Его функции:
- поддержание и восстановление функций сустава;
- воздействие на структуру костной и суставной системы, мышц;
- ослабление нагрузки.
К неоспоримым преимуществам применения ортеза для реабилитации после разрыва сухожилия можно отнести следующее:
- надежная, не доставляющая дискомфорта иммобилизация;
- удобно и функционально: благодаря липучкам и фиксаторам при необходимости можно быстро освободить травмированную ногу, ополоснуть, помассировать, обработать;
- оптимальный вес конструкции (намного легче гипса);
- удобная эргономичная подошва, обладающая амортизирующим и защитным свойством;
- мягкий, приятный коже материал внутри конструкции;
- предполагает длительное использование как в период заживления, восстановления, так и для реабилитации и возвращения нормального функционала стопы.
Для ношения бандажа после травмы можно выбрать подходящую конструкцию. Это могут быть шарнирные и безшарнирные суппорты. Конструкция без шарниров напоминает обычный бандаж с веревочным регулированием, который можно заменить бинтами.
Шарнирный ортез выгодно отличается возможностью дозированного раздельного изменения углов в направлениях сгиба и разгиба стопы. Обеспечивает надежную фиксацию и одновременно подвижность стопы.
Сравнение различных видов ортезов и фиксаторов голеностопного сочленения
Существует множество разновидностей фиксаторов и ортезов для поддержки голеностопа (фото некоторых из них приведены в статье). Ниже представлена сравнительная таблица некоторых моделей разных производителей поддерживающих устройств и примерные цены.
| Наименование модели (производитель) | Характеристики | Примерная цена (рублей) |
| Medi ROM Walker Protect.Air ( фирма Medi) | Хороший вариант шарнирной конструкции для применения после перенесенного разрыва сухожилия. Может заменить гипсовую фиксацию на определенном этапе. Надежно иммобилизует, практичен и комфортен. Заменяет обувь. | 6000 без насоса, 6600 с насосом |
| Orlett LAB-221 | Конструкция с ремнями и шнуровкой. Подойдет для использования в период реабилитации после переломов, растяжений связок. Можно использовать с обувью. | 3500 — 4000 |
| Фиксатор Fosta F 2271 (фирма Fosta ) | Подойдет для периода реабилитации после несложных травм голеностопного сочленения и для поддержки при постоянных нагрузках. | 1000 |
| Бандаж Achimed III | Бандаж с силиконовой подушечкой для фиксации ахилла. Можно использовать с обувью | 3500-4000 |
Консервативное лечение часто является главным вариантом терапии при повреждении пяточного сухожилия. Особенно оно оправданно у пожилых людей, которые не связывают свою дальнейшую жизнь со спортом. Консервативное лечение подразумевает создание лечебно-охранительного режима, использование лекарств, вспомогательных ортопедических приспособлений и физиотерапию с элементами лечебной физкультуры и массажа.
Цель консервативной терапии
- устранение боли;
- возвращение к полноценной жизни;
- возвращение к спорту
Смысл консервативной терапии заключается в обездвиживании ноги с вытянутым носком стопы на 1-2 месяца. За это время концы разорванных волокон регенерируют, сближаются и срастаются. Для лучшей регенерации, минимизации побочных симптомов и более быстрого выздоровления применяют и другие способы лечения. Рассмотрим методы консервативного лечения более подробно.
Необходимо обеспечить покой поврежденной ноге как можно раньше. При легком растяжении это может быть эластичный бинт или тейпирование. При более серьезных случаях иммобилизация стопы происходит с помощью специального ортеза, классической гипсовой повязки или современного пластикового гипса. Благодаря правильной фиксации стопа будет находиться в оптимальном положении с вытянутым носком, чтобы поврежденные концы сухожилия располагались близко и легче срастались. Ногу лучше держать в возвышенном положении для улучшения оттока лимфы. Такая иммобилизация должна составлять не менее 60-70 дней.
Лекарственные средства врач рекомендует индивидуально, учитывая возраст пациента, сопутствующие болезни и, конечно, тяжесть поражения.
- Анальгетики. Обычно ортопед назначает обезболивающие средства в виде таблеток или локальных спреев, они облегчают болевой синдром.
- Нестероидные противовоспалительные препараты. Они необходимы для снятия воспаления и отечности. НПВП назначаются коротким курсом в самом начале лечения, так как в дальнейшем на первое место в патогенезе выступают дегенеративные процессы.
- Врач может вводить смесь кортизона и местного анестетика в область вокруг воспаленной области, что, как правило, способствует быстрой и эффективной доставке лекарств в очаг поражения. Но это проникновение в пораженную область должно быть сделано профессионально. Чрезмерные дозы или инъекции в сухожилие могут увеличить риск разрыва. Короткий курс интраартикулярных инъекций может сочетаться с таблетированными формами лекарств.
- Введение гепарина. До тех пор, пока полная загрузка невозможна, профилактика тромбоза должна быть достигнута путем введения низкомолекулярного гепарина путем инъекций.
- После снятия лонгеты врач назначает венотонизирующие средства, которые стимулируют кровоток и уменьшают отек.
- Для питания суставов могут быть назначены длительным курсом хондропротекторы.
Иногда врач вводит ботулинический токсин (BTX), полидоканол (который, как считается, склерозирует новые прорастающие сосуды), гиалуроновую кислоту или богатую тромбоцитами плазму (сокращенно ACP или PRP) в воспаленную область. Тем не менее, эксперты еще не пришли к единому мнению относительно того, будет ли длительная польза от этой терапии. Поэтому данные методики официально не утверждены. Кроме того, могут быть назначены микроэлементы и витамины для ускорения процессов выздоровления.
Первая помощь при растяжении, ушибе или разрыве ахиллова сухожилия –это гипотермия (прикладывание к месту поражения холода). Охлаждение показано в первые трое суток. Затем стопу (только по показаниям врача!) можно прогревать. Более широкое физиотерапевтическое воздействие дает отличный эффект после уменьшения болевых ощущений, усиливая регенерацию поврежденных тканей. Наиболее популярны такие методы, как
- экстракорпоральная ударно- волновая терапия;
- электрофорез;
- аппликации парафина и озокерита;
- УВЧ-терапия;
- магнитно-резонансная терапия;
Физиопроцедуры показывают особенно хороший эффект в сочетании с другими методиками, в частности с ЛФК (ссылка на статью ort120619)
Помимо физиотерапии полезна мануальная терапия и массаж, которые рекомендуются после устранения острых явлений. Мануальная терапия и медицинский массаж помогают разработать голеностоп и снять напряжение волокон. Массаж должен проводиться специалистом, иначе можно навредить процессу восстановления и усугубить ситуацию. Массаж обычно комбинируется с физиотерапией. Более подробно о массаже в течение реабилитационного периода – здесь.

Ортопедические приспособления – неотъемлемая часть лечения поражения пяточного сухожилия. Особенно актуальны в этом плане индивидуальные стельки и особенная ортопедическая обувь с высокой пяткой. Регулируемый подъем пятки может компенсировать разную длину ног, облегчает нагрузку на сухожилие, а мягкие пяточные подкладки создают подушку в обуви и минимизируют проявления пяточной шпоры. Специальные ночные шины являются еще одним вариантом консервативной терапии, благодаря им уменьшается утренняя скованность. Но они не совсем удобны во время сна.
Активные упражнения для голеностопного сустава и систематические тренировки наконец, формируют переход к повседневной жизни без специальной обуви. Временно рекомендуется выбирать обувь до щиколотки. При напряженных икроножных мышцах помимо стелек с высокой пяточной областью желательно носить обувь на невысоком каблуке. В дальнейшем надо отказаться от кроссовок и жесткой обуви, особенно важен задник туфель. Он должен быть мягким. Обувь стоит выбирать качественную, от фирм, которые специализируются на ортопедических моделях.
Только сочетая и комбинируя разные методики, можно добиться хороших реабилитационных результатов. Важно, чтобы пациент добросовестно отнесся ко всем рекомендациям врача, был терпелив и настойчив. После консервативного лечения есть высокий риск повторного разрыва, поэтому многие ортопеды склоняются при разрыве ахиллова сухожилия сразу к хирургическому вмешательству.
В зависимости от степени тяжести течения заболевания пациенты могут лечиться амбулаторно или стационарно. Ревматологи проводят коррекцию лекарственной терапии. Реабилитологи разрабатывают индивидуальный комплекс лечебной гимнастики. Упражнения пациенты сначала выполняют под контролем старшего инструктора ЛФК, затем самостоятельно, в домашних условиях. Физиотерапевты назначают эффективные процедуры, которые позволяют быстро купировать боль и отёк. Массажисты применяют современные методики воздействия на мышцы и сухожилия стопы.
Структура сухожилий, причины боли
Формируются соединительные ткани – сухожилия – из коллагена, узлы которого удерживают высокомолекулярные белковые цепи. Сухожилия призваны соединять мышцы и кости, их структура прочная, с низкой степенью растяжения.
Поражение сухожилий ног – распространённое заболевание. Частые причины боли:
Несмотря на прочность, сухожилия подвержены растяжениям и разрывам. Боль не появляется сразу у людей, занимающихся спортом, подверженным другим нагрузкам. Боли возникают в месте растяжения или порыва. Происходит это вследствие неестественного воздействия на сухожилия, возникает боль – защитный сигнал для организма, испытывающего дискомфорт.
Ахиллово сухожилие – сильное слабое место ног
Ахиллово сухожилие, при движении, испытывает нагрузок в восемь раз больше веса тела. В положении стоя, нагрузка становится меньше веса тела человека в несколько раз. Соединительная ткань выдерживает разрывную нагрузку до четырёхсот килограммов. Вследствие постоянных нагрузок, ткань часто растягивается в области пяточной кости.
Киста коленного сустава
Киста Бейкера (ее так называют грыжей и кистой коленного сустава) представляет собой доброкачественное образование. Оно возникает на задней стенке сустава и содержит синовиальную жидкость. Хотя эта проблема чаще проявляется у пожилых людей, она касается и тех, кто постоянно испытывает высокие физические нагрузки. Киста бывает и следствием воспалительных заболеваний (артритов) или дегенеративных (артрозов). Размер образования разный, до 10 см.
Существуют разные ее виды, которые отличаются расположением и отдельными характеристиками. Можно выделить следующие симптомы:
- наличие заметной опухоли в области коленного сустава, при прощупывании различаются границы уплотнения;
- отечность тканей;
- нарушение подвижности коленного сустава;
- боль, усиливающаяся при движении.
Бывает так, что киста воспаляется или лопается. Тогда возникает резкая боль, увеличивается отечность, кожа в пораженной области краснеет. Иногда повышается температура.
Заболевание развивается в силу нескольких факторов. Это уже упомянутые дегенеративные изменения и ревматоидный артрит, различные травмы коленного сустава. Негативную роль играют поражения соединительной ткани.
Поставить такой диагноз сможет только специалист, и он же назначит лечение. Если киста имеет небольшие размеры, то в условиях клиники проводится откачивание избытка жидкостей из тканей. Если это тяжелый или запущенный случай, то понадобиться хирургическое вмешательство. Медикаментозное лечение в данном случае неэффективно, оно снимает симптомы заболевания, но не саму физиологическую причину. Чтобы устранить боль, применяются нестероидные противовоспалительные препараты. Лечить кисту Бейкера народными средствами не имеет смысла по тем же причинам. А вот лечебная физкультура при заболевании доказала свою эффективность. Степени нагрузки меняются постепенно. Но гимнастику проводят только в восстановительном периоде, так же, как и физиотерапевтические процедуры.
Степень поражения ахиллова сухожилия
Повреждения сухожилия в области стопы имеет три степени:
Диагностика
Опытный травматолог сумеет определить патологию сухожилия, ограничившись всего лишь внешним осмотром. Далее может потребоваться рентгенография, чтобы определить наличие дополнительных повреждений у костной структуры или суставов.
Если имеется острая форма болезни, то во время осмотра участок конечности дополнительно иммобилизируется с применением новейших ортопедических приспособлений, которые надежно фиксируют ногу при осмотре и снижают болевые эффекты. После тщательного обследования, врач должен отметить следующие факты:
- Наличие боли при активных движениях, отмечая работу пораженного сухожилия.
- Болевые эффекты при пальпации.
- Выявление покраснений кожных покровов на поврежденных участках, определение наличия гипертермии — участок кожи с повышенной температурой в зоне поражения.
- Есть ли потрескивание при движениях, которые затрагивают пораженные мышечные волокна.
После осмотра назначаются лечебные и восстановительные процедуры.
Негативные воздействия на ахиллово сухожилие
Часто причинами разрыва и растяжения сухожилий ног становится неаккуратная ходьба, неоправданные физические нагрузки. Имеются объективные факторы:
При поражении ахиллова сухожилия нужно прекратить движение и нагрузки на стопы. Для начала, определите стадию поражения. Больных отправляют к врачам на носилках, предпринимают первые доврачебные меры: из подручных материалов нужно соорудить тугую повязку, зафиксировать поражённое место. Без консультации врача не назначайте лечение самостоятельно.
Лечение тендинита первой степени
Поражение ахиллова сухожилия имеет три степени. При каждой стадии врач назначает лечение. Тендинит первой степени, поражает людей, много двигающихся.
Обращают внимание на боль, только когда проявляются первые симптомы. Процесс уже запущен, требуется лечение. С каждым движением происходит большее поражение ахиллова сухожилия. При проявлениях признаков поражения сухожилий нужно срочно обратиться к врачу.
Требуется ограничение движения на три дня. Лечения не требуется. При возникновении боли приложить лёд. Лечат щадящим массажем, наложением мазей и гелей, снимающих воспаление. Лечить нужно в течение семи дней, даже после того, как человек снова может безболезненно ходить.
Как лечить тендинит
Для постановки правильного диагноза, кроме опроса, жалоб и осмотра воспаленного места, врач назначает УЗИ и магнитно-резонансную томографию пораженного сухожилья. Это позволит не ошибиться с диагнозом и быстрее излечить недуг.
В первую очередь врач рекомендует ограничение всяких движений. Это позволит максимально оградить больное сухожилье от нагрузок, уменьшить боль. Пациент должен больше лежать. Больную ногу лучше расположить таким образом, чтобы она находилась выше, чем туловище. Стопу обмотать эластичным бинтом. При этом важно соблюдать следующие условия:
- бинтовать необходимо утром, до того, как пациент поднимается с постели;
- витки бинта должны начинаться от пальцев стопы;
- перед каждым витком важно немножко натянуть бинт;
- важно следить, чтобы бинт не ложился слишком туго;
- каждый последующий виток должен заходить на предыдущий.
Вторым важным моментом является холод. На больную зону накладывают прохладный компресс. Это должен быть сухой холод – любая емкость с холодной водой или льдом. Предварительно под компресс кладут прокладку из натуральной ткани. Важно следить, чтобы емкость со льдом не была слишком холодной. В противном случае можно получить обморожение. Низкая температура позволяет уменьшить признаки воспаления – боль, отек, покраснение.
Пациенту прописывают средства для снижения проявлений воспаления – нестероидные противовоспалительные средства (Диклофенак, Немисулид, Ибупрофен). Они могут назначаться в виде уколов, таблеток, мазей. Все определяет только специалист.
Следует помнить, что таблетки, капсулы или порошки рекомендуется принимать после еды. Запивать их необходимо большим количеством жидкости. Такие меры предосторожности необходимы, поскольку эти средства способны повреждать слизистую оболочку желудка и могут привести к развитию язвы.
Чтобы быстрее выздороветь рекомендуется применять компрессы с различными лекарственными препаратами. Это могут быть мази с нестероидными противовоспалительными средствами, сабельником или компрессы с Димексидом. Для компресса делают раствор из одной части Димексида и трех частей воды. Туда же добавляют ампулу Гидрокортизона (иногда рекомендуют добавить Линкомицин). Все это перемешивают и прикладывают к больному месту. Такой компресс меняют дважды в день.
Можно прикладывать компрессы из полыни. Для этого столовую ложку сухой травы запаривают стаканом кипятка и настаивают 15-20 минут. С полынью можно делать ванночки.
Для снятия признаков воспаления хорошо подойдет УВЧ-терапия, электрофорез, аппликации с парафином. Эти процедуры помогают уменьшить боль, улучить кровообращение в зоне больного сухожилия, ускорить его заживление.
К операции прибегают лишь в тех случаях, когда сухожилье надорвано, или в его синовиальном влагалище собрался гной. В первой ситуации выпускают гной, во второй – сшивают сухожилье.
Лечение тендинита второй степени
Вторая степень растяжения ахиллова сухожилия серьёзнее, требуется врач. Первоначально доктор опросит о характере боли, назначит рентгенограмму, чтобы убедиться в том, что поражена соединительная ткань, возможно другое заболевание ног. Параллельно назначаются тесты на определение стадии воспалительного процесса. Часты случаи, когда процесс в сухожилиях вызывает повышение температуры тела. Лечение назначается с учётом степени воспаления.
Лечение второй стадии тендинита состоит из мероприятий:
- Ограничение нагрузок;
- Ногу держат в поднятом состоянии, с вытянутыми носками стопы;
- Наложение тугой повязки;
- Противовоспалительные инъекции;
- Физиотерапия одной больной ноги или обеих ног;
- Лечебная физкультура;
- Процесс реабилитации.
Лечение тендинита третьей степени
Самая опасная стадия поражения ахиллова сухожилия – третья степень тендинита. В этом случае происходит разрыв соединительной ткани. Боль становится нестерпимой. Хирургическое вмешательство неизбежно. Первичные меры не годятся. Нужно держать ногу, в области стопы, в одном положении. Не применять ничего до приезда врача. Фиксируя травмированное место тугой повязкой, вы можете сместить разорванные ткани. Доктор профессиональными движениями определит место поражения, сам наложит повязку.
При полном разрыве проводят операцию под внутренним или местным наркозом. Хирурги ортопеды защищают края сухожилия, соединяют специальными нитями, связывают между собой. После операции фиксируют стопы гипсом на три месяца. В этой стадии человек ограждается от передвижений. Проводят противовоспалительную терапию, назначают витамины, помогающие восстановлению тканей. Лечение длительное.
Растяжение и разрыв ахиллова сухожилия предотвратимы. Следует внимательно выбирать обувь, не передвигаться по плохим дорогам, осторожно совершать подъёмы, создать комфорт для ног. Профилактические меры – основа предотвращения заболеваний.
Трудно быть внимательным: мы постоянно спешим, бежим, невзирая на погоду, дороги. Нужно успеть сделать множество дел. Ноги переживают большие нагрузки, поэтому здоровью нужно уделять больше внимания.
Прогноз и профилактика
Чем раньше вы обратитесь в поликлинику при первых болях в стопе, тем благоприятнее прогноз. Тендинит успешно лечится. Даже после операции по сшиванию сухожилия стопа восстанавливается, и человек возвращается к привычной жизни спустя 3-4 месяца.
Менее радужны перспективы при воспалении, перешедшем в хроническую форму. В этом случае появляются фиброзные рубцы и уплотнения, поражается больший участок тканей. Лечить запущенный тендинит дольше и сложнее.
- разминку и растяжку перед занятиями, соревнованиями, выступлениями;
- между тренировками обязательно должен быть отдых в 1-2 дня;
- постепенное, а не резкое увеличение нагрузки;
- ношение удобной обуви с надежной устойчивой колодкой;
- выявление и терапию любых инфекций, заболеваний опорно-двигательного аппарата;
- использование ортопедической обуви при плоскостопии.
Читайте также:


