Опухоль костей при беременности
Опухоли костей – патологические образования, имеющие злокачественную природу и несколько разновидностей.
Причины
У беременных могут развиваться две формы опухоли кости:
- первичная форма, которая поражает преимущественно костную ткань;
- вторичная форма, поражающая прилегающие мышцы и ткани.
Точные причины развития опухоли костей во время беременности до сих пор не изучены, но зато известны патологические факторы, которые могут спровоцировать развитие данного заболевания. К ним относятся:
- наследственная предрасположенность;
- заболевания и травмы костной системы;
- склонность к инфекционным заболеваниям;
- хронические инфекции различной этиологии;
- метастазирование опухолей других органов и тканей;
- воздействие ионизирующего излучения;
- трансплантация костного мозга.
Симптомы
На начальных стадиях опухоль костей протекает практически бессимптомно. Клиническая картина начинает развиваться тогда, когда увеличившаяся в размере опухоль начинает сдавливать нервные стволы и надкостницу. В этих случаях заболевание сопровождается следующими симптомами:
- острым болевым синдромом;
- болезненностью в процессе движения;
- усилением болезненных ощущений в ночное время;
- отёчностью суставов;
- ограниченностью в движениях;
- припухлостью поражённых рук или ног;
- хрупкостью костей;
- нарушением аппетита;
- тошнотой;
- иногда рвотой;
- острой болью в области живота;
- потерей сознания;
- лихорадочным состоянием;
- неврологическими расстройствами.
Степень выраженности данных клинических признаков зависит то того, в какой форме у беременной протекает опухоль кости – доброкачественной или злокачественной.
Задача диагностических мероприятий сводится к тому, чтобы исключить другие заболевания костно-мышечной системы, протекающие со схожей симптоматикой. Для этого врачу необходимо решить следующие задачи:
- определить силу мышц;
- определить наличие рефлексов;
- проверить тактильные ощущения.
С этой целью он назначает будущей маме прохождение следующих лабораторных и инструментальных исследований:
- анализ крови;
- рентгенографию;
- компьютерную томографию;
- сцинтиграфию;
- биопсию костной ткани.
Такая комплексная диагностика также позволяет определить форму раковой опухоли у беременной и её разновидности. Так, различают следующие виды доброкачественной опухоли кости:
- остеому, для которой характерно медленное течение и отсутствие метастазирования;
- остеоидную остеому, которая поражает преимущественно бедренную, большеберцовую и плечевую кость;
- остеохондрому, при которой поражается костная и хрящевая ткань;
- хондрому, поражающую преимущественно хрящевую ткань;
- хондромиксоидную фиброму, которая поражает преимущественно трубчатые кости;
- хондробластому, поражающую эпифизарные отделы трубчатых костей;
- остеокластому (остеобластокластому), которая считается наиболее распространённой формой заболевания и поражает в основном эпиметафизарные отделы трубчатых костей.
К злокачественным опухолям костей, которые могут быть диагностированы в разные периоды беременности, относятся:
- саркома Юинга, при которой раковые клетки распространяются по всему костному скелету;
- остеогенная саркома, для которой характерен стремительный рост и раннее метастазирование;
- паростальная саркома, поражающая преимущественно область коленного сустава;
- хондросаркома, которая поражает плоские кости и считается одним из самых распространённых опухолевых заболеваний;
- хордома, для которой характерно медленное течение, отсутствие метастазирования и поражение крестцовой кости.
Осложнения
Любой патологический процесс, тем более раковая опухоль, возникшая в период беременности, потенциально опасна и для здоровья будущей матери, и для её ребёнка. При позднем обращении к медицинским специалистам опухоль кости может вызывать следующие последствия:
- ухудшение течения беременности;
- преждевременные роды;
- метастазирование раковых клеток в другие органы и ткани;
- летальный исход.
Только своевременное обращение за медицинской помощью и назначение правильного лечения может помочь вовремя устранить опухоль и предотвратить развитие её осложнения.
Лечение
Для опухоли кости характерно медленное течение, поэтому на ранних стадиях её достаточно трудно выявить. Что касается периода беременности, то благодаря регулярным скринингам заболевание можно выявить с помощью лабораторных анализов. После этого будущая мама должна находиться под строгим медицинским контролем.
Схема лечения опухоли кости у беременной должна составляться совместно с акушером-гинекологом, онкологом и другими узкими специалистами. При этом учитываются следующие факторы:
- тип заболевания;
- стадия онкологического процесса;
- агрессивность раковой опухоли;
- размер раковой опухоли;
- наличие метастаз.
В данном случае медикаментозное лечение малоэффективно. Чаще всего опухоль кости лечится путём хирургического вмешательства. Таким образом, основу лечения составляет:
- удаление раковой опухоли, поражённых тканей и сосудов;
- химиотерапия;
- лучевая терапия.
При необходимости врач может назначить поддерживающую терапию до окончания беременности, а операцию перенести на послеродовой период.
Профилактика
В настоящее время не разработаны специфические меры профилактики, которые бы могли предотвратить развитие опухоли кости у беременных. Всё, что советуют врачи, – это соблюдать следующие рекомендации:
- регулярно проходить профилактические осмотры;
- внимательно относится к своему здоровью;
- чутко реагировать на любые изменения в организме;
- своевременно лечить инфекционные заболевания любой этиологии;
- не допускать травм костей и суставов;
- укреплять защитные свойства организма.
Если у членов семьи ранее были диагностированы различные опухоли кости, то необходимо сдать все необходимые анализы ещё на стадии планирования беременности.
Беременные с онкологическими заболеваниями часто обеспокоены возможностью поражения метастазами ребенка. Несмотря на то что у беременных достаточно часто диагностируют злокачественные новообразования, метастазирование в плод и плаценту — явление редкое.
Беременность не влияет на прогноз большинства злокачественных новообразований, за исключением печеночноклеточного рака, лимфом, рака щитовидной железы, толстого кишечника и носоглотки. Локализация первичной опухоли и метастазирование в элементы плодного яйца могут прогнозировать угрозу для матери. До сих пор метастазирование в плод и плаценту изучено плохо.
Впервые о метастазировании в плод и/или плаценту сообщил Friedreich в 1866 г. Он полагал, что мать страдала диссеминированным раком печени, но поскольку нигде более не сообщалось о подобном метастазировании при раке печени, скорее всего, у женщины была меланома, для которой характерна такая клиническая картина.
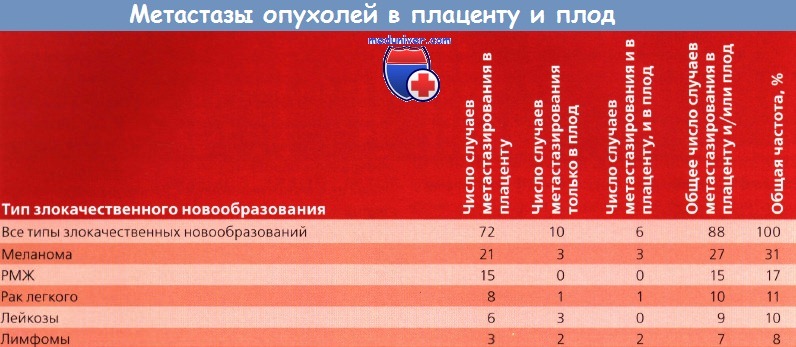
Действительно, меланома чаще других злокачественных новообразований склонна к метастазированию в плод и плаценту. Rothman и соавт. сообщали о 35 случаях метастазирования в плод или плаценту, но только в 2 случаях было обнаружено метастазирование и в плод, и в плаценту. При инвазии только в материнскую часть плаценты метастазирование в плод наблюдается редко.
В литературе описано 6 случаев инвазии ворсин плаценты, и лишь в одном из них диагностировали метастазирование в плод. Potter и Schoeneman рассмотрели 24 случая метастазирования в плод или плаценту: в 11 случаях мать страдала меланомой, в 4 — РМЖ. У 8 новорожденных диагностировали злокачественные новообразования, 6 из них погибли.
У 2 новорожденных была обнаружена полная регрессия метастазов. Матери 7 из 8 новорожденных страдали меланомой, в 1 случае — лимфосаркомой. Holland также наблюдал диссеминированный процесс у матери и метастазирование в плод и плаценту.
После сообщения Friedreich было описано около 90 случаев метастазирования в плод или плаценту. Вследствие обильного кровоснабжения, большой площади и благоприятных условий плацента должна быть идеальным местом для метастазирования, поэтому непонятно, почему оно настолько редко. Возможно, в предупреждении метастазирования играет роль иммунное отторжение опухолевых клеток, механизм кровоснабжения плаценты и матки, а также протективные способности трофобласта.
Саркомы, рак, лимфомы, лейкозы и меланома дают метастазы в межворсинчатые пространства или в плаценту. Па долю меланомы приходится 30 % метастазов, РМЖ — 18 %, гемобластозов — 13 %.
Примерно в половине случаев злокачественное новообразование диагностировали до беременности. К сожалению, 93 % женщин умирают, причем иногда во время родов. Сообщалось о рецидиве злокачественных новообразований во время беременности у женщин с 5-летней безрецидивной выживаемостью. Несмотря на то что для матери при метастазировании в плаценту прогноз неблагоприятен, новорожденные имеют благоприятный прогноз.
В 53 описанных наблюдениях не было ни одного случая заболевания у ребенка. Кроме того, с 1966 г. ни один новорожденный не погиб от метастазов, хотя сообщалось о смерти вследствие осложнений, вызванных преждевременными родами.
Cramblett и соавт. описали развитие острого лейкоза у 9-месячного ребенка, Bernard — у 5-месячного. Maruko и соавт. сообщали о трансплацентарной трансмиссии В-клеточной лимфомы. У женщины 29 лет развился В-клеточный лейкоз на 29-й педеле беременности, а у новорожденного — на 8-м месяце жизни. В данном случае можно рассматривать гипотезы о семейных и наследственных факторах, а также факторах окружающей среды и вирусных заболеваниях, т. к. восприимчивость плода к злокачественным новообразованиям матери крайне маловероятна.
Рекомендации по обследованию ребенка, мать которого имеет онкологическое заболевание, немногочисленны и разрознены. Tolar и Neglia рекомендовали полное физикальное исследование у новорожденного, включая клинический анализ крови, биохимический анализ крови, показатели функции печени, уровня коагуляции, сывороточной лактатдегидрогеназы и мочевой кислоты, а также анализ мочи.
Кроме того, необходимо макро- и микроскопическое исследование плаценты. Если в плаценте есть метастазы, а мать страдает РМЖ, гемобластозом или меланомой, рекомендуют проводить МРТ головного мозга и КТ грудной клетки новорожденного. Метастазы могут быть обнаружены и через несколько месяцев после рождения, поэтому необходимо наблюдать за ребенком в течение всего первого года жизни. Поскольку даже при наличии метастазов в плаценте, как правило, метастазирования в плод не происходит, проводить профилактическую терапию не рекомендуют, но частые физикальные осмотры, УЗИ и лабораторные тесты необходимы.

Остеопороз – это хроническое прогрессирующее системное заболевание скелета, при котором снижается плотность костной ткани и повышается вероятность переломов. Во время беременности остеопороз встречается крайне редко, однако может привести к весьма нежелательным последствиям и существенно подорвать здоровье будущей мамы.
Причины
Остеопороз – болезнь пожилого возраста. У женщин заболевание возникает преимущественно в менопаузу, после прекращения менструаций. Гормональные перестройки при климаксе приводят к изменению плотности костной ткани и провоцируют развитие болезни. При беременности остеопороз регистрируется достаточно редко по одной простой причине. Большинство женщин вынашивают и рожают детей в возрасте до 35-40 лет, когда вероятность развития остеопороза достаточно низка.
Общие факторы риска:
- наследственная предрасположенность;
- нерациональное питание (нехватка кальция и витамина D в рационе);
- низкая двигательная активность;
- дефицит веса;
- пристрастие к никотину и алкоголю;
- патология почек, способствующая вымыванию кальция из организма (хроническая почечная недостаточность);
- заболевания кишечника, препятствующие всасыванию кальция в кровь;
- эндокринная патология (сахарный диабет, синдром Иценко-Кушинга и др.);
- длительная иммобилизация (неподвижность более 2 месяцев);
- длительный прием кортикостероидов или противосудорожных препаратов.
Дефицит кальция, фосфора и витамина D – основная причина развития остеопороза. Нехватка этих элементов нарушает минерализацию костной ткани и способствует ее повышенной хрупкости. Дефицит кальция особенно остро ощущается во время беременности. Вероятность развития остеопороза повышается в I и III триместрах.
Факторы риск развития остеопороза во время беременности:
- возраст матери старше 35 лет;
- многоплодная беременность;
- интервал между беременностями менее 2 лет;
- сильный токсикоз в I триместре;
- авитаминоз;
- несбалансированное или недостаточное питание.
Все эти факторы мешают нормальной минерализации костей и приводят к быстрой манифестации заболевания.
Механизмы развития
Международная классификация болезней относит остеопороз к заболеваниям костно-мышечной системы и соединительной ткани. При остеопорозе в организме запускается целая цепочка патологических процессов, которые приводят к следующим изменениям:
- невозможность полноценного обновления костной ткани;
- преобладание процессов катаболизма (разрушения) над метаболизмом (синтезом) костной ткани;
- снижение общей массы костной ткани;
- уменьшение прочности кости.
Все эти процессы развиваются постепенно в течение многих лет. В большинстве случаев остеопороз возникает еще до зачатия ребенка. Гормональные перестройки во время беременности приводят к прогрессированию заболевания и быстрому развитию осложнений.
Симптомы
Болезнь длительное время протекает бессимптомно. Многие женщины даже не догадываются о наличии заболевания в течение многих лет. Нередко первым признаком остеопороза становятся переломы длинных трубчатых костей, в том числе во время родов или вскоре после рождения ребенка.
Основные симптомы остеопороза:
- боль в спине;
- боли в костях таза;
- переломы при незначительных травмах.
При остеопорозе в первую очередь страдают тела позвонков. Единичный перелом может не давать о себе знать длительное время. Возможно появление слабых тянущих болей в пояснице. Сильные боли возникают при переломе нескольких позвонков и смещении позвоночного столба. Длительная компрессия позвонков приводит к их деформации и изменению осанки. Развивается сколиоз, постепенно формируется горб. Смещение тел грудных позвонков приводит к уменьшению роста на 3-5 см и более.
Сильная боль в нижней части грудного отдела позвоночника и пояснице характерна для перелома тел позвонков. Боль возникает внезапно, распространяется на переднюю брюшную стенку. Резкое усиление боли происходит при повороте тела, кашле, чихании и поднятии тяжестей.
Боли в грудном и поясничном отделе позвоночника могут носить хронический характер. Такие боли Неприятные ощущения нарастают в течение дня после физическое нагрузки, стихают после отдыха и ночного сна. Утром боль в спине практически не ощущается. Приступы боли сохраняются в течение 1-2 недель, после чего на некоторое время затихают.
Для остеопороза характерно чередование обострений и периодов ремиссии. Со временем обострения возникают чаще, тогда как светлый промежуток между приступами становится все короче.
В клинической практике встречаются два варианта течения болезни:
- Острое начало с появлением сильных болей в пояснице вследствие перелома тел позвонков. Боль возникает после поднятия тяжестей или физической нагрузки.
- Постепенное прогрессирование болезни с умеренной болезненностью в спине. Со временем возможно появление острых приступов боли из-за смещения позвонков.
При беременности внезапные приступы болезни возникают преимущественно в III триместре. В этот период увеличивается нагрузка на позвоночник, что неизбежно приводит к смещению позвонков и развитию болевого синдрома. При многоплодной беременности боль в спине дает о себе знать значительно раньше.
Последствия для плода
Компрессионный перелом – основное осложнение остеопороза. Переломы возникают при длительном течении болезни и сопровождаются появлением сильной боли. Не исключены множественные переломы бедер, перелом шейки бедренной кости. Во время беременности такое осложнение может привести к самопроизвольному выкидышу или преждевременным родам. Самостоятельные роды при переломах позвоночника, таза или ребер не возможны. При развитии осложнений показано кесарево сечение в плановом или экстренном порядке.
Определенную опасность представляет остеопороз и для ребенка. Болезнь возникает на фоне дефицита кальция, что ничуть не способствует нормальному развитию плода. Нехватка кальция во время беременности нарушает закладку костной ткани и тормозит формирование зубов. В дальнейшем такое состояние грозит патологией костей у новорожденного и другими проблемами со здоровьем.
Диагностика
Во время беременности рентгенологическое исследование позвоночника не проводится. Диагноз ставится на основании жалоб и типичной клинической картины. Дополнительно назначается анализ крови для определения следующих веществ:
- кальцитонин;
- паратгормон;
- креатинин;
- щелочная фосфотаза;
- оксипролин;
- кальций и фосфор.
По показаниям проводится биопсия гребня подвздошной кости. Этот метод позволяет отличить остеопороз от других патологических процессов в костях (опухолей и др.).
Методы лечения
Лечение остеопороза во время беременности преимущественно симптоматическое. Цель терапии – устранить неприятные симптомы болезни и помочь организму справиться с повышенной нагрузкой.
Рациональное питание во время беременности помогает справиться с начальными проявлениями болезни и снизить риск развития остеопороза. В диете необходимо придерживаться следующих принципов:
- Достаточное поступление кальция с пищей (до 1500 мг в сутки). Большое количество кальция содержится в молоке и кисломолочных продуктах, листовых зеленых овощах, зерновом хлебе, бобовых, орехах.
- Уменьшение в рационе доли кофе и соли. Эти продукты вымывают кальций из организма и способствуют развитию остеопороза.
- Отказ от употребления алкоголя и курения.
- Употребление продуктов, богатых магнием, калием и фосфором. Эти элементы влияют на абсорбцию кальция в организме. Нехватка магния, фосфора или калия может привести к остеопорозу.
Важный момент: из пищевых продуктов кальций лучше всего усваивается в соотношении 1 г жира на 10 мг кальция. Изменение этого соотношения в любую сторону снижает абсорбцию кальция в организме.
Для лечения остеопороза применяются средства, стимулирующие костеобразование и тормозящие разрушение костной ткани. Прежде всего это эстрогены, кальцитонин и паратиреоидный гормон. Использование этих средств во время беременности ограничено в связи с определенным риском для женщины и плода. Некоторые лекарственные средства могут назначаться в особых ситуациях и под постоянным врачебным контролем.
Во время беременности для лечения остеопороза могут использоваться препараты кальция и витамина D3. Дозировка и длительность приема определяются врачом исходя из стадии заболевания и срока гестации.
Профилактика
Предупредить развитие остеопороза во время беременности помогут следующие рекомендации:
- Рациональное питание (увеличение в рационе доли продуктов, богатых кальцием, фосфором, калием и магнием).
- Прием поливитаминов, разработанных специально для беременных женщин.
- Адекватная физическая нагрузка и двигательная активность.
- Своевременное лечение заболеваний почек и пищеварительного тракта.
- Отказ от курения и употребления алкоголя.
- Частые прогулки на свежем воздухе (особенно в солнечные дни).
Соблюдение этих несложных рекомендаций позволит снизить риск развития остеопороза и его осложнений во время беременности.

Остеопороз – это хроническое прогрессирующее системное заболевание скелета, при котором снижается плотность костной ткани и повышается вероятность переломов. Во время беременности остеопороз встречается крайне редко, однако может привести к весьма нежелательным последствиям и существенно подорвать здоровье будущей мамы.
Причины
Остеопороз – болезнь пожилого возраста. У женщин заболевание возникает преимущественно в менопаузу, после прекращения менструаций. Гормональные перестройки при климаксе приводят к изменению плотности костной ткани и провоцируют развитие болезни. При беременности остеопороз регистрируется достаточно редко по одной простой причине. Большинство женщин вынашивают и рожают детей в возрасте до 35-40 лет, когда вероятность развития остеопороза достаточно низка.
Общие факторы риска:
- наследственная предрасположенность;
- нерациональное питание (нехватка кальция и витамина D в рационе);
- низкая двигательная активность;
- дефицит веса;
- пристрастие к никотину и алкоголю;
- патология почек, способствующая вымыванию кальция из организма (хроническая почечная недостаточность);
- заболевания кишечника, препятствующие всасыванию кальция в кровь;
- эндокринная патология (сахарный диабет, синдром Иценко-Кушинга и др.);
- длительная иммобилизация (неподвижность более 2 месяцев);
- длительный прием кортикостероидов или противосудорожных препаратов.
Дефицит кальция, фосфора и витамина D – основная причина развития остеопороза. Нехватка этих элементов нарушает минерализацию костной ткани и способствует ее повышенной хрупкости. Дефицит кальция особенно остро ощущается во время беременности. Вероятность развития остеопороза повышается в I и III триместрах.
Факторы риск развития остеопороза во время беременности:
- возраст матери старше 35 лет;
- многоплодная беременность;
- интервал между беременностями менее 2 лет;
- сильный токсикоз в I триместре;
- авитаминоз;
- несбалансированное или недостаточное питание.
Все эти факторы мешают нормальной минерализации костей и приводят к быстрой манифестации заболевания.
Механизмы развития
Международная классификация болезней относит остеопороз к заболеваниям костно-мышечной системы и соединительной ткани. При остеопорозе в организме запускается целая цепочка патологических процессов, которые приводят к следующим изменениям:
- невозможность полноценного обновления костной ткани;
- преобладание процессов катаболизма (разрушения) над метаболизмом (синтезом) костной ткани;
- снижение общей массы костной ткани;
- уменьшение прочности кости.
Все эти процессы развиваются постепенно в течение многих лет. В большинстве случаев остеопороз возникает еще до зачатия ребенка. Гормональные перестройки во время беременности приводят к прогрессированию заболевания и быстрому развитию осложнений.
Симптомы
Болезнь длительное время протекает бессимптомно. Многие женщины даже не догадываются о наличии заболевания в течение многих лет. Нередко первым признаком остеопороза становятся переломы длинных трубчатых костей, в том числе во время родов или вскоре после рождения ребенка.
Основные симптомы остеопороза:
- боль в спине;
- боли в костях таза;
- переломы при незначительных травмах.
При остеопорозе в первую очередь страдают тела позвонков. Единичный перелом может не давать о себе знать длительное время. Возможно появление слабых тянущих болей в пояснице. Сильные боли возникают при переломе нескольких позвонков и смещении позвоночного столба. Длительная компрессия позвонков приводит к их деформации и изменению осанки. Развивается сколиоз, постепенно формируется горб. Смещение тел грудных позвонков приводит к уменьшению роста на 3-5 см и более.
Сильная боль в нижней части грудного отдела позвоночника и пояснице характерна для перелома тел позвонков. Боль возникает внезапно, распространяется на переднюю брюшную стенку. Резкое усиление боли происходит при повороте тела, кашле, чихании и поднятии тяжестей.
Боли в грудном и поясничном отделе позвоночника могут носить хронический характер. Такие боли Неприятные ощущения нарастают в течение дня после физическое нагрузки, стихают после отдыха и ночного сна. Утром боль в спине практически не ощущается. Приступы боли сохраняются в течение 1-2 недель, после чего на некоторое время затихают.
Для остеопороза характерно чередование обострений и периодов ремиссии. Со временем обострения возникают чаще, тогда как светлый промежуток между приступами становится все короче.
В клинической практике встречаются два варианта течения болезни:
- Острое начало с появлением сильных болей в пояснице вследствие перелома тел позвонков. Боль возникает после поднятия тяжестей или физической нагрузки.
- Постепенное прогрессирование болезни с умеренной болезненностью в спине. Со временем возможно появление острых приступов боли из-за смещения позвонков.
При беременности внезапные приступы болезни возникают преимущественно в III триместре. В этот период увеличивается нагрузка на позвоночник, что неизбежно приводит к смещению позвонков и развитию болевого синдрома. При многоплодной беременности боль в спине дает о себе знать значительно раньше.
Последствия для плода
Компрессионный перелом – основное осложнение остеопороза. Переломы возникают при длительном течении болезни и сопровождаются появлением сильной боли. Не исключены множественные переломы бедер, перелом шейки бедренной кости. Во время беременности такое осложнение может привести к самопроизвольному выкидышу или преждевременным родам. Самостоятельные роды при переломах позвоночника, таза или ребер не возможны. При развитии осложнений показано кесарево сечение в плановом или экстренном порядке.
Определенную опасность представляет остеопороз и для ребенка. Болезнь возникает на фоне дефицита кальция, что ничуть не способствует нормальному развитию плода. Нехватка кальция во время беременности нарушает закладку костной ткани и тормозит формирование зубов. В дальнейшем такое состояние грозит патологией костей у новорожденного и другими проблемами со здоровьем.
Диагностика
Во время беременности рентгенологическое исследование позвоночника не проводится. Диагноз ставится на основании жалоб и типичной клинической картины. Дополнительно назначается анализ крови для определения следующих веществ:
- кальцитонин;
- паратгормон;
- креатинин;
- щелочная фосфотаза;
- оксипролин;
- кальций и фосфор.
По показаниям проводится биопсия гребня подвздошной кости. Этот метод позволяет отличить остеопороз от других патологических процессов в костях (опухолей и др.).
Методы лечения
Лечение остеопороза во время беременности преимущественно симптоматическое. Цель терапии – устранить неприятные симптомы болезни и помочь организму справиться с повышенной нагрузкой.
Рациональное питание во время беременности помогает справиться с начальными проявлениями болезни и снизить риск развития остеопороза. В диете необходимо придерживаться следующих принципов:
- Достаточное поступление кальция с пищей (до 1500 мг в сутки). Большое количество кальция содержится в молоке и кисломолочных продуктах, листовых зеленых овощах, зерновом хлебе, бобовых, орехах.
- Уменьшение в рационе доли кофе и соли. Эти продукты вымывают кальций из организма и способствуют развитию остеопороза.
- Отказ от употребления алкоголя и курения.
- Употребление продуктов, богатых магнием, калием и фосфором. Эти элементы влияют на абсорбцию кальция в организме. Нехватка магния, фосфора или калия может привести к остеопорозу.
Важный момент: из пищевых продуктов кальций лучше всего усваивается в соотношении 1 г жира на 10 мг кальция. Изменение этого соотношения в любую сторону снижает абсорбцию кальция в организме.
Для лечения остеопороза применяются средства, стимулирующие костеобразование и тормозящие разрушение костной ткани. Прежде всего это эстрогены, кальцитонин и паратиреоидный гормон. Использование этих средств во время беременности ограничено в связи с определенным риском для женщины и плода. Некоторые лекарственные средства могут назначаться в особых ситуациях и под постоянным врачебным контролем.
Во время беременности для лечения остеопороза могут использоваться препараты кальция и витамина D3. Дозировка и длительность приема определяются врачом исходя из стадии заболевания и срока гестации.
Профилактика
Предупредить развитие остеопороза во время беременности помогут следующие рекомендации:
- Рациональное питание (увеличение в рационе доли продуктов, богатых кальцием, фосфором, калием и магнием).
- Прием поливитаминов, разработанных специально для беременных женщин.
- Адекватная физическая нагрузка и двигательная активность.
- Своевременное лечение заболеваний почек и пищеварительного тракта.
- Отказ от курения и употребления алкоголя.
- Частые прогулки на свежем воздухе (особенно в солнечные дни).
Соблюдение этих несложных рекомендаций позволит снизить риск развития остеопороза и его осложнений во время беременности.
Читайте также:


