Определение давности повреждения мягких тканей
Одной из обязательных задач, стоящих перед судебно-медицинским экспертом при обнаружении во время секции трупа механических повреждений, является определение их давности.
Ориентировочно давность возникновения повреждений можно определить по цвету кровоподтеков, признакам заживления (например, характер корочки на ссадине). Прижизненные повреждения сопровождаются кровоизлияниями в мягкие ткани. Временнόе изменение цвета кровоизлияний позволило бы эксперту судить о давности возникновения повреждения, но в большинстве своем случаев они длительно не изменяют свою окраску или же изменения столь незначительные, что визуально практически не различимы. Поэтому необходимо использовать гистологическое исследование, позволяющее установить степень развития воспалительной реакции.
Согласно О.Д. Мяделенеца (2000), клеточная реакция гистологическим исследованием выявляется через 2-6 часа и проходит в три фазы. Первая лейкоцитарная фаза развивается через 30 – 40 минут после повреждения, в сосудах микроциркуляторного русла отмечается краевое стояние лейкоцитов. К 3 – 4-му часу количество лейкоцитов достигает 50-60 в поле зрения, а к 12-16 часам образуется лейкоцитарный вал. Количество лейкоцитов достигает максимума к концу первых суток. Затем их число постепенно снижается. В макрофагической фазе воспаления наблюдается увеличение количества макрофагов с максимумом на 3-и сутки и постепенным последующим уменьшением. Третья фаза фибропластическая, начинается на 3 – 4-е сутки, выражается в появлении фибробластов, формирующих грануляционную ткань. Количество фибробластов своего максимума достигает к 5-м суткам, постепенно снижается к 15-м суткам.
При этом необходимо отметить, что на заживление существенное значение оказывает степень кровообращения поврежденной анатомической области. Чем лучше и интенсивнее кровообращение, тем процессы заживления протекают быстрее и, наоборот, в том случае, если кровообращение по каким-либо причинами страдает, то воспалительная реакция замедляется.
При проведении судебно-медицинских экспертиз, когда смерть пострадавших наступает в стационаре, спустя несколько дней после травмы, мы заметили, что лейкоцитарная реакция в кровоизлияниях затылочной, теменно-затылочной областей выражена слабо, а иногда вообще отсутствует в сравнении с выраженностью воспаления в других участках. Нашей задачей было подтвердить предположение об отставании воспалительной реакции в кровоизлияниях из областей давления.
Для этого нами проведен анализ архивного материала Барнаульского отделения АКБСМЭ за 2005 год, когда после получения травмы потерпевший поступал в стационар и жил в течение нескольких суток (до 5 койко-дней). Проанализировано 16 случаев.
Установлено, что из 16 наблюдений в 13 случаях в месте внешнего давления лейкоцитарная реакция отсутствует, а в 3 – была слабо выраженной в виде стаза и краевого стояния лейкоцитов в единичных сосудах.
Поэтому было решено сравнить соотношение временных интервалов воспалительной реакции в кровоизлияниях в мягких тканей в областями давления (теменно-затылочная область, область лопаток, крестца, ягодичная область) с кровоизлияниями, располагающимися в других анатомических участках в условиях сочетанной травмы (падение с высоты, автомобильная травма) по данным собственных наблюдений.
Нами проанализировано 15 случаев, когда пострадавшие после получения травмы и до момента смерти находились на стационарном лечении до 11 дней.
Гистологическому исследованию были подвергнуты мягкие ткани из указанных мест давления и других участков тела.
Из всего числа наблюдений в 5 случаях, когда пострадавшие пребывали в стационаре до 2 суток, лейкоцитарная реакция в мягких тканях в местах внешнего давления отсутствовала. При этом в мягких тканях с кровоизлияниями из контрольных областей зафиксирована лейкоцитарная реакция, представленная краевым стоянием лейкоцитов, а также скоплением небольшого количества лейкоцитов периваскулярно.
Если время пребывания пострадавших в стационаре превышало двое суток, но составляло менее 7, то в кровоизлияниях мест внешнего давления развивалась слабая лейкоцитарная реакция, что составило 6 случаев. Она была представлена краевым стоянием лейкоцитов в отдельных сосудах, а также наличием единичных лейкоцитов периваскулярно. В контрольных участках выявлена лейкоцитарная реакция и инфильтрация в виде наличия макрофагов, лимфоидных клеток, единичных фибробластов.
Начиная с 7 суток, что составило 3 случая, в кровоизлияниях из областей внешнего давления могут наблюдаться признаки организации.
Одной из причин позднего развития воспалительной реакции в мягких тканях в области их сдавливания может быть нарушение кровообращения. Это происходит, если потерпевший в силу тяжести травмы в стационаре длительное время находится в вынужденном горизонтальном положении, что приводит к непрерывному сдавливанию мягких тканей под тяжестью собственного тела.
В положении лежа на спине наибольшее давление испытывают мягкие ткани теменно-затылочной области, области крестца, ягодиц, лопаток и пяток, где давление может достигать 40-60 мм.рт.ст., а в положении лежа на животе непрерывному сдавливанию подвержены мягкие ткани области коленных суставов и грудной клетки, где давление может быть до 50 мм.рт.ст. (Климиашвили А.Д., 2004), что вызывает здесь циркуляцию.
Таким образом, при проведении судебно-медицинских экспертиз трупов лиц, которые после получения травмы находились в вынужденном положении во время пребывания в стационаре, возможны ошибки при установлении давности образования повреждений. Поэтому, при определении давности травмы необходимо учитывать локализацию повреждений, выраженность клеточной реакции как в местах, испытывающих внешнее давление, так и в других анатомических областях.
Обнаруженный факт разной выраженности клеточной реакции требует дальнейшего изучения.
Весь воспалительно-репаративный процесс обычно подразделяют на несколько фаз. Это подразделение зависит от того, какие клеточные популяции преобладают в то или иное время процесса и какие идут взаимодействия. Так, условно выделяют фазу микроциркуляторной реакции (с тучными клетками в главной роли), нейтрофильную, макрофагальную фазы, фазы пролиферации и организации (Серов В.В., Пауков В.С., 1995). Первые две фазы относят к экссудативной стадии воспаления, две последние обеспечивают репаративную регенерацию повреждения. Макрофагальная фаза является связующим звеном между этими процессами, так как макрофаги, как и нейтрофилы, отвечают за резорбцию поврежденных тканей и чужеродных агентов, но кроме этого, они регулируют пролиферацию; макрофагальная фаза является началом пролиферативного процесса.
В наших исследованиях мы прослеживали только первые три фазы воспалительно-репаративного процесса. Так, в первые 2 часа после получения повреждения высокоинформативными признаками являются те, которые характеризуют сосудистое русло. Далее эти признаки теряют свою значимость, за исключением капилляров, ширина просвета которых достоверно возрастает до 6 часов, после чего становится практически постоянной; до 6 часов также возрастает количество малокровных капилляров. Кроме этого, начиная уже с первого часа, нарастает ширина мышечных волокон, площадь стромы, размеры жировых клеток, что может говорить об отеке тканей в процессе плазматической экссудации, которая наблюдается на ранней стадии воспалительно-репаративного процесса. Значения признаков, характеризующих отек тканей, начинают снижаться примерно после 10-12 часов. Начиная с 4-6 часов, вокруг кровоизлияний появляются единичные нейтрофилы, количество которых становится максимальным к 24 часам – это соответствует нейтрофильной фазе воспаления. Их количество начинает снижаться после 4-5 суток с момента травмы. Первые макрофаги (начало макрофагальной фазы) выявляются примерно через 72 часов после травмы. Несмотря на то, что у нас была возможность проследить за заживлением повреждений в течение 5 дней, признаков фазы пролиферации мы так и не отметили.
Таким образом, цифры, полученные в результате морфометрического исследования, подтвердили выявленное обычным гистологическим путем замедление появления воспалительной реакции. Так, в классической литературе описано, что первые нейтрофилы вокруг повреждения начинают появляться уже с 1 часа после травмы, первые макрофаги – с 12 часов, а с 24 часов уже можно наблюдать единичные фибробласты в поле зрения, что указывает на начало фазы пролиферации.
Полученные нами результаты не противоречат литературным данным, установленным при гистохимическом исследовании воспалительной реакции (Raekalio J., 1988, Соседко Ю.И., 1988). Мы считаем, что в настоящее время можно говорить четко о реактивной клеточной реакции на травму МТ только после 4 часов, поскольку к этому времени уже четко видна реакция стромы, сосудов, мышечных волокон; причина этого явления была описана нами в начале главы.
Выраженное снижение иммунитета и алкоголизация у части исследованных случаев (людей с асоциальным образом жизни) обусловили тот факт, что клеточная воспалительная (лейкоцитарная) реакция начинает формироваться на повреждения МТ при ненасильственных причинах смерти еще позже – приблизительно к 6 часам.
При сравнении прижизненных и посмертных повреждений выявлено, что в посмертных повреждениях были меньше значения признаков, характеризующих отек тканей (площадь стромы, ширина мышечных волокон), фрагментацию и дегенеративные изменения мышечных волокон. Всегда отсутствовала клеточная реакция вокруг повреждения, а в кровоизлиянии почти не прослеживались лейкоциты. Признаки, характеризующие состояние сосудистого русла были не показательны, так как, например, полнокровные сосуды встречались в зоне как прижизненных, так и в посмертных повреждений. Таким образом, наличие полнокровных сосудов не является абсолютным показателем прижизненности повреждения, на этот признак можно только ориентироваться в совокупности с другими признаками.
Поскольку мы исследовали экспертный материал, то могли собрать большое число оценивающих признаков, включавших пол, возраст, социальное положение, наличие алкоголя и его суррогатов, воздействия факторов низкой и высокой температур окружающей среды. При проведении статистического анализа приведенных данных не было обнаружено корреляционных связей между признаками и полом, возрастом умерших, социальным статусом, наличием или отсутствием алкогольного опьянения. Также не прослеживались корреляционные связи с воздействием на организм факторов температуры окружающей среды, отравления суррогатами алкоголя, окисью углерода (на пожаре). Не нашло отражения в математических показателях различие между видами повреждений мягких тканей туловища и конечностей (раны, ссадины, кровоподтеки, ткани на уровне открытых и закрытых переломов костей туловища и конечностей). Причиной этому было слишком малое число наблюдений в разных подгруппах, в которых проводилось сравнение.
Выявлены региональные особенности некоторых исследованных признаков – наблюдались четкие связи между давностью травмы и локализацией повреждений. Аналогичные региональные особенности были отмечены в работе Хасаняновой С.В. (2001).
Таким образом, приведенные выше статистически обработанные данные морфометрического исследования МТ при ТМТ разной давности позволили по-новому взглянуть на определение давности повреждений МТ. Мы не нашли принципиальных противоречий и расхождений в стадийности воспалительно-репаративного процесса с уже имеющимися классическими литературными данными и с результатами современных авторов (Хасаняновой С. В., 2002; Витера В. И., Пермякова А. В., 2001), но развили и дополнили имеющиеся сведения о травме МТ при СТС.
В нашей работе мы исследовали микроциркуляторное русло как составную часть мягких тканей. Полученные данные показали волнообразность изменений в микроциркуляторном русле, что мы связываем с шоком и кровопотерей. Достоверные изменения в сосудистом русле позволили использовать показатели количества малокровных капилляров и ширины просветов капилляров в тканях при создании математических формул для определения давности травмы.
Создание метода определения давности образования повреждений мягких тканей. При анализе результатов морфометрического исследования было выявлено, что наибольшую информативность представляют признаки, характеризующие капилляры тканей, что может позволить сделать математические выкладки с использованием данных признаков в формулах для определения давности травмы. Информативны также размеры жировых клеток. Кроме этого, при определении давности повреждения необходимо рассматривать и клеточную реакцию, так как это является традиционным методом, признаком прижизненности повреждения и характеризует протекание воспалительного процесса его в области. Согласно этому, нами была создана диагностическая таблица, с помощью которой можно определять давность образования того или иного повреждения до 120 часов (5 суток). По признакам клеточной реакции даны также среднеитоговые показатели, которые выражены в десятичных дробях.
Диагностическая таблица для определения давности повреждений мягких тканей
| Время, прошед-шее после травмы | Количество малокровных капилляров | Ширина просветов капилляров | Размеры клеток жировой клетчатки | Клеточная реакция (абсолютные и среднеитоговые показатели) |
| 0 час | 1,7 | 0,6 | Не изменены | Нет |
| 1 час | Нарастает - 1,9 | Нарастание | Не изменены | Нет |
| 2 час | Нарастает - 2,4 | Нарастание - 0,72 | 0,29 | Нет или единичные лейкоциты |
| 4-6 час | Стабилизация - 2,4 | Нарастание - 2,7 | Нарастание - 8,2 | 1-4 лейкоцита - 0,2 - 0,5 |
| 8-10 час | Снижение - 1,8 | Снижение - 0,6 | Нарастание - 9,8 | 2-8 лейкоцитов (мелкоочаговая) - 0,53 |
| 10-12 час | Нарастание - 2,4 | Стабилизация - 0,62 | Снижение - 6,4 | 8-12 лейкоцитов (мелкоочаговая) - 0,58 |
| 14-18 час | Снижение | Нарастание | Стабилизация | До 20-30 лейкоцитов (очаговая) |
| 20-24 час | Снижение | Нарастание | Стабилизация | Очаговая |
| 48 час (2 суток) | Снижение | Нарастание | Стабилизация | Очаговая с отдельными лимфоцитами |
| 72 час (3 суток) | Снижение | Нарастание | Стабилизация | Очаговая лейкоцитарно-лимфоцитарная с отдельными макрофагами |
| 96 час (4 суток) | Снижение | Нарастание - 0,7 | Стабилизация - 6,3 | Очаговая лейкоцитарно-лимфоцитарно-макрофагальная (5,6; 0,65; 0,46 соответственно) |
| 120 час (5 суток) | Снижение | Стабилизация | Стабилизация | Уменьшение числа лейкоцитов, нарастание числа лимфоцитов, макрофагов, очаговая инфильтрация |
Далее, в целях создания экспертной модели определения давности образования повреждений мягких тканей мы проводили регрессионный анализ. При этом нами с помощью метода пошаговой регрессии были выбраны такие признаки, которые не только высоко коррелируют с давностью травмы, но и которые наиболее независимы друг от друга. С учетом этого нами были отобраны два наиболее оптимальных признака, выраженность которых возрастает до 6 часов:
Р26 – количество малокровных капилляров;
Р27 – ширина просвета капилляров.
К сожалению, другие признаки не были столь результативны вследствие их слабой корреляции с давностью травмы и/или с большой зависимостью от других, не связанных с травмой, параметров.
В результате дальнейшего анализа получилось следующее уравнение множественной регрессии:
Д = - 4,327 + 1,104 Р26 + 4,341 Р27 ± 1,4; r = 0,854,
где Д – давность образования повреждения, Р26 – количество малокровных капилляров, Р27 – ширина просветов капилляров
Отдельно было создано уравнение только для количества малокровных капилляров:
Д = - 0,607+1,259 P26 ± 1,6; r = 0,803,
где Д – давность образования повреждения, Р26 – количество малокровных капилляров
Таким образом, нами разработан метод определения сроков давности повреждений мягких тканей, причинённых тупыми предметами, основанный на сочетанном применении рутинного гистологического и морфометрического метода. Новый метод позволяет точно и достоверно определять давность повреждения, возникшего до 6 часов с момента травмы (с помощью уравнений регрессии), и до 24 часов (при применении таблицы), а ориентировочно до 5 суток после образования повреждения.
Разработанная нами методика определения сроков давности повреждений мягких тканей, причинённых тупыми предметами, по гистологическим препаратам с учётом некоторых общих признаков воспалительно-репаративного процесса с успехом применяется нами в экспертной практике. Такой подход дает возможность находить экспертные решения в ряде случаев, в частности, когда в ходе следствия выявляются несколько травматических факторов.
ВЫВОДЫ
- Выявлены морфологические изменения внутренних органов, заключающиеся в разрастании стромальных и нарушении функциональных компонентов тканей органов, которые, с поправкой на возрастные изменения, могут свидетельствовать о длительной экзогенной интоксикации исследованных людей.
- В результате микроскопического и морфометрического исследований мягких тканей было обнаружено замедление развития воспалительно-репаративного процесса, связанное с длительной экзогенной интоксикацией и снижением иммунитета исследованных лиц (БОМЖи), а также с самим фактом травмы.
- Показатели толщины эпидермиса, количества клеток эпидермиса, параметры сальных, потовых желез и волосяных луковиц не изменялись в зависимости от давности повреждения; это объясняется тем, что данные признаки характеризуют возрастные и индивидуальные особенности человека, и в воспалительно-репаративном процессе принимают мало участия.
- Выявлены региональные особенности некоторых исследованных признаков – наблюдались четкие связи между давностью травмы и локализацией повреждений.
- Оценка давности повреждения мягких тканей морфометрическим методом в первые сутки после травмы показывает достоверную динамику нарастания малокровия капилляров, увеличения просветов капилляров, нарастания размеров клеток жировой ткани, что может служить новыми критериями гистологического определения давности повреждений.
- Разработан метод, который позволяет точно и достоверно определять давность повреждения, возникшего до 6 часов с момента травмы (с помощью уравнений регрессии) и до 24 часов (при применении таблицы), а ориентировочно до 5 суток после образования повреждения.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Об определении прижизненности повреждений мягких тканей. М.И. Лаптева, М.Я. Баранова, Д.В. Богомолов //Материалы научно-практической конференции посвященной 200-летию систематического преподавания судебной медицины в Московской академии им. И.М. Сеченова, Москва, 2004, с. 54 - 56.
2. О морфологических изменениях внутренних органов у лиц асоциального образа жизни, умерших ненасильственной смертью. М.И. Лаптева, А.М. Потемкин, И.А. Чернолихова, Т.А. Гурьева, В.Г. Сычев, Е.В. Стороженко, В.Л. Ковешников, Н.П. Струнникова, Н.И. Нарышкина, М.Я. Баранова, Д.В. Богомолов //Материалы всероссийской научно-практической конференции по криминалистике и судебной экспертизе, М., МВД, ЭКЦ, 2004, с.66
3. Эпидемиология и патоморфоз тупой механической травмы (на материале одного из московских судебно-медицинских танатологических отделений). Д.В. Горностаев, М.И. Лаптева, А.М. Потемкин, И.А. Чернолихова, И.П. Папышев, А.А. Каниболоцкий, В.В. Жаров, Д.В. Богомолов //Проблемы экспертизы в медицине, Ижевск, 2003, том.3, №2, с. 8-10
4. Перспективы применения морфометрического метода исследования мягких тканей при тупой механической травме. М.И. Лаптева, Д.В. Богомолов //В сб.: Актуальные проблемы судебной медицины (К совещанию главных судебно-медицинских экспертов субъектов РФ, начальников Бюро судебно-медицинской экспертизы и заведующих кафедрами судебной медицины высших медицинских учебных заведений и к 70-летию Российского центра судебно-медицинской экспертизы), М., 2003, с.167-170
Изобретение относится к медицине, а именно к судебной медицине, и может быть использовано для определения давности локального повреждения мягких тканей по температуре области мягких тканей.
Известен способ определения давности ссадин на живых лицах (№2406439, RU, МПК A61B 5/117). Сущность метода заключается в измерении максимальной температуры области ссадины и минимальной температуры неповрежденного участка тела, дополнительного учета площади ссадины и паспортного возраста исследуемого лица. Расчет давности ссадины производится по соответствующей формуле.
Недостатком известного способа является невозможность его применения для определения давности локального повреждения мягких тканей, вызванного внутримышечной инъекцией.
Известен способ определения давности кровоподтеков на живых лицах (№2405431, RU, МПК A61B 5/117), взятый в качестве прототипа. Сущность способа заключается в измерении максимальной температуры в области кровоподтека и минимальной температуры неповрежденного участка тела, дополнительного учета площади кровоподтека и паспортного возраста исследуемого лица. Расчет давности кровоподтека производится по соответствующей формуле.
Недостатком способа является его низкая точность (давность кровоподтека измеряется в часах) и невозможность его применения для определения давности локального повреждения мягких тканей, вызванного внутримышечной инъекцией.
Задачей заявленного изобретения является повышение точности и расширение функциональных возможностей способа определения давности локального повреждения мягких тканей.
Решение задачи заявленного изобретения достигается тем, что согласно способа определения давности локального повреждения мягких тканей, включающего проведение термографии, определение максимальной и минимальной температуры области локального повреждения мягких тканей и интактного участка, расчет давности, дополнительно определяют площадь локального повреждения мягких тканей, однородную по температуре, коэффициент излучения и давность локального повреждения мягких тканей рассчитывают по формуле
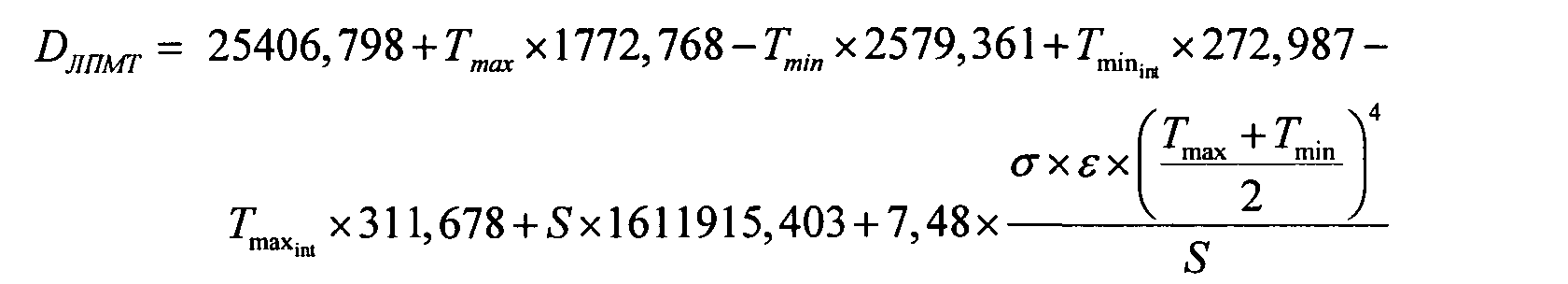
где DЛПМТ - давность локального повреждения мягких тканей, мин;
Tmin - минимальная температура области локального повреждения мягких тканей, °С;
Tmax - максимальная температура области локального повреждения мягких тканей, °C;
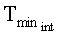
- минимальная температура интактного участка, °C;
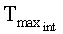
- максимальная температура интактного участка, °C;
S - площадь локального повреждения мягких тканей, м 2 ;
σ - постоянная Стефана-Больцмана = 5,670373×10 -8 кг с -3 К -4 ;
ε - коэффициент излучения (0…1).
Заявленный способ позволяет повысить точность (расчет осуществляется в минутах) определения давности локального повреждения мягких тканей за счет учета теплового состояния тела пациента и осуществить расширение его функциональных возможностей, позволяя определять давность локального повреждения мягких тканей при кровоподтеках, внутримышечных инъекциях, за счет максимально полного учета теплового состояния тела пациента в области локального повреждения мягких тканей (минимальной и максимальной температуры поврежденного и интактного участков, площади поверхности области локального повреждения мягких тканей, однородной по температуре, коэффициент излучения).
Способ осуществляется следующим образом. Проводят дистанционную термографию участка локального повреждения мягких тканей с использованием любого пирографа перпендикулярно к исследуемой поверхности на расстоянии 1 м. Определяют максимальную и минимальную температуры области локального повреждения мягких тканей и интактного (неповрежденного) участков, дополнительно определяют площадь локального повреждения мягких тканей, однородную по температуре, коэффициент излучения и давность локального повреждения мягких тканей рассчитывают по формуле
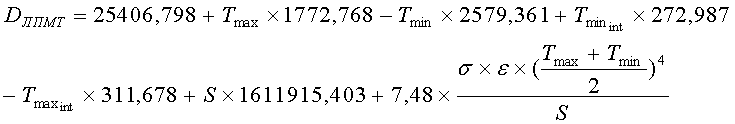
где 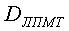
- давность локального повреждения мягких тканей, мин;
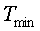
- минимальная температура области локального повреждения мягких тканей, °C;
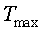
- максимальная температура области локального повреждения мягких тканей, °C;

- минимальная температура интактного участка, °C;
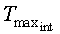
- максимальная температура интактного участка, °C;
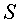
- площадь локального повреждения мягких тканей, м 2 ;
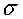
- постоянная Стефана-Больцмана = 5,670373×10 -8 кг с -3 К -4 ;
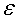
- коэффициент излучения (0…1).
Пример 1. Пациентка А., 40 л., почувствовала болезненность в области инъекции через некоторое время после постановки внутримышечной инъекции раствора сернокислой магнезии (25% 5 мл) в ягодичную область. Для определения давности локального повреждения мягких тканей вследствие внутримышечной инъекции (для идентификации медицинского работника, проведшего инъекцию) проведена дистанционная тепловизионная термография участка локального повреждения мягких тканей.
С помощью термографии определены MinЛПМТ=30,5°C; MaxЛПМТ=30,7°C; MinInt=32,8°C; MaxInt=33,7°C; S=0,000765 м 2 ; ε=0,814295.
Произведен расчет давности локального повреждения мягких
тканей (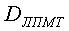
):
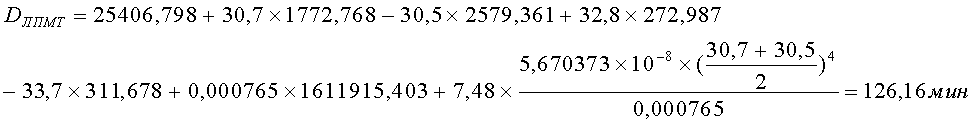
Таким образом, давность локального повреждения мягких тканей пациентки А. соответствует 126,16 минутам до момента проведения измерения, что соответствовало записи в Медицинской карте стационарного больного (пациентки А.) относительно времени постановки ей внутримышечной инъекции.
Пример 2. В ходе судебно-медицинского освидетельствования живого лица Б., 56 л., в поясничной области обнаружены кровоподтеки. Для определения давности локального повреждения мягких тканей вследствие травматического действия тупого твердого предмета проведена дистанционная термография участка локального повреждения мягких тканей.
С помощью термографии определены MinЛПМТ=25,3°C; MaxЛПМТ=25,8°C; MinInt=28,6°C; MaxInt=29,2°C; S=0,000785 м 2 ; ε=0,150166.
Произведен расчет давности локального повреждения мягких
тканей (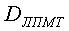
):
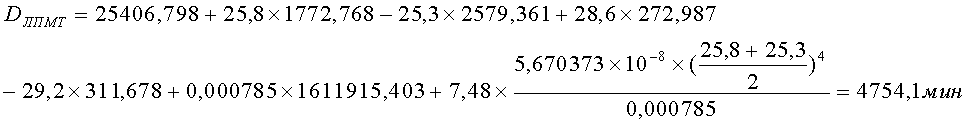
Таким образом, давность локального повреждения мягких тканей пациента А. соответствует 4754,1 минутам или 79 часам до момента проведения термографии, что соответствовало обстоятельствам происшествия.
Способ определения давности локального повреждения мягких тканей, включающий проведение дистанционной термографии, с помощью которой определяют максимальную и минимальную температуры области локального повреждения мягких тканей и интактного участка, расчет давности, отличающийся тем, что дополнительно определяют площадь локального повреждения мягких тканей, однородную по температуре, коэффициент излучения и давность локального повреждения мягких тканей рассчитывают по формуле где D - давность локального повреждения мягких тканей, мин;T - минимальная температура области локального повреждения мягких тканей, °C;T - максимальная температура области локального повреждения мягких тканей, °C; - минимальная температура интактного участка, °C; - максимальная температура интактного участка, °C;S - площадь локального повреждения мягких тканей, м;σ - постоянная Стефана-Больцмана = 5,670373×10 кг с К;ε - коэффициент излучения (0…1). 
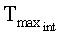
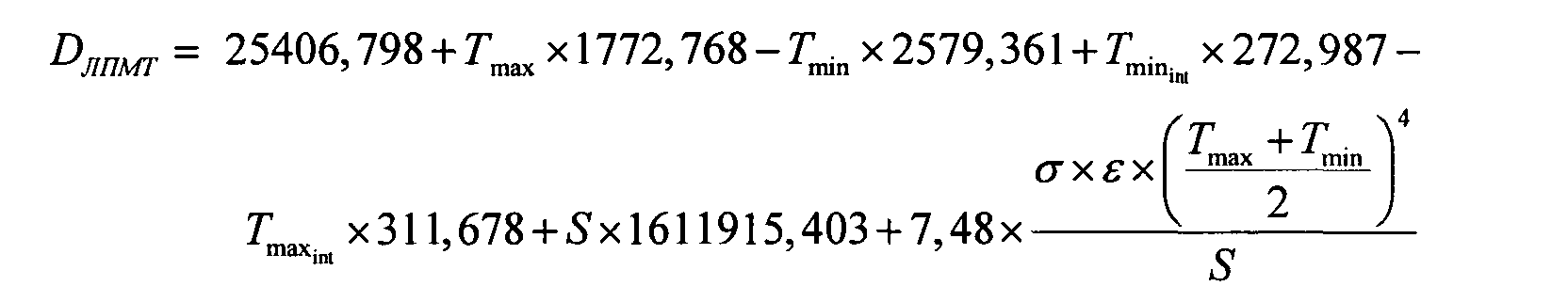
Читайте также:


