Описание рентгенограммы при диспластическом коксартрозе
При деформирующем артрозе, развившемся на почве дисплазии тазобедренного сустава, оценивают следующие рентгенологические показатели:
1) рентгенологические данные, характеризующие вертлужную впадину - а) состояние крыши и самой впадины; б) угол наклона плоскости входа во впадину (УВН);
2) рентгенологические данные, относящиеся к проксимальному отделу бедренной кости (шеечно-диафизарный угол);
3) рентгенологические признаки соотношения вертлужной впадины и головки бедренной кости - а) угол Виберга; б) линия Шентона; в) угол вертикального соответствия; г) степень покрытия головки бедренной кости.
Рентгенологическая картина диспластического коксартроза зависит от выраженности анатомических изменений (различают вывих, подвывих и дисплазию) и стадии заболевания. На ранних стадиях превалируют признаки анатомических нарушений в суставе (рис. 2.12): вертлужная впадина обычно плоская со скошенной крышей (т.н. краниолатеральная инклииация крыши вертлужной впадины), УВН больше нормы.

Рис. 2.12. Рентгенограмма больной с двусторонней дисплазией тазобедренных суставов. Кранеолатеральная инклинация вертлужных впадин, недопокрытие головок бедренных костей. Начальные признаки коксартроза: субхондральный склероз крыши вертлужной впадины, незначительное сужение суставной щели.
Ацетабулярная дисплазия чаще всего сочетается с соха valga и избыточной антеверсией шейки бедренной кости, что приводит к перегрузке переднего отдела сустава, растяжению капсулы. Нестабильность тазобедренного сустава определяется по уменьшенному углу Виберга (диагностическое значение имеет угол менее 20°), нарушению линии Шентона, недопокрытию головки бедренной кости. Неблагоприятное, с точки зрения биомеханики, распределение нагрузок в суставе вызывает постоянное смещение головки вверх и латерально, избыточное давление на ограниченный участок вертлужной впадины и головки бедренной кости. В результате этого, с одной стороны, происходит развитие кист на месте концентрации напряжения (как правило, это симметричные участки в головке и крыше вертлужной впадины), с другой - развиваются оссификаты на месте постоянного напряжения капсулы сустава - в области прикрепления хрящевой губы к краю вертлужной впадины и нижнего отдела головки бедренной кости и вертлужной впадины.
При дальнейшей нагрузке происходит постепенная деформация головки бедренной кости, она смещается вверх, ротируется кнаружи и приводится, что клинически соответствует развитию стойкой сгибательно-приводящей контрактуры сустава (рис. 2.13).

Рис. 2.13. Рентгенограмма двустороннего диспластического коксартроза III ст. Деформация и подвывих головок бедренных костей, резкое сужение суставных щелей, остеофиты нижних полюсов вертлужных впадин и головок бедренных костей, остеосклероз нагружаемых отделов крыши вертлужной впадины.
Существуют различные классификации диспластического коксартроза с позиций эндопротезирования ТБС. Мы в своей практике пользуемся классификацией Crowe.
В основу классификации положена степень смещения головки бедренной кости относительно вертлужной впадины: 1 степень – нижний край головки смещен вверх относительно нижнего края ВВ на 50% размера самой головки; 2 степень – смещение головки составляет 50-75%; 3 степень – 75-100% и 4 степень – более 100%. Отличительной особенностью анатомического строения ВВ при 3-4 степени дисплазии (к ранее перечисленным) является недоразвитие ВВ, которая имеет треугольную форму и малые размеры.
2.3.1.4. Рентгенологическая картина при коксартрозе на почве перенесенной болезни Легга-Кальве-Пертеса и эпифизиолиза головки бедренной кости
Воснове болезни Пертеса лежит остеохондропатия головки бедренной кости, что изначально приводит к деформации головки бедренной кости. При эпифизеолизе головки бедренной кости
происходит смещение эпифиза по отношению к метафизу по линии роста по направлению вниз и кзади. Различают четыре степени смещения эпифиза. В результате остеохондропатии головки бедренной кости и эпифизиолиза развивается деформация головки бедра, которая становится увеличенной в размерах и грибовидной. Шейка бедра резко укорачивается и расширяется, образуется coxa vara, большой вертел приближается к вертлужной впадине, а нередко располагается настолько близко, что препятствует отведению ноги. Изменения в вертлужной впадине носят вторичный характер и связаны с развитием деформирующего артроза из-за дисконгруэнтности сустава, как правило, вертлужная впадина мелкая, наклонена вверх и кнаружи (рис. 2.14).

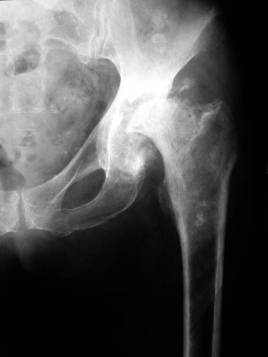
Рис. 2.14. Рентгенограмма больной с коксартрозом на почве перенесенной болезни Легга-Кальве-Пертеса. Уплощение головки бедренной кости и вертлужной впадины, короткая шейка, высокое стояние большого вертела, сужение рентгенологической суставной щели, краниолатеральная инклинация вертлужной впадины.
Аннотация научной статьи по клинической медицине, автор научной работы — Лебедев Виктор Федорович, Дмитриева Людмила Аркадьевна, Арсентьев Леонид Иннокентьевич
Похожие темы научных работ по клинической медицине , автор научной работы — Лебедев Виктор Федорович, Дмитриева Людмила Аркадьевна, Арсентьев Леонид Иннокентьевич
Clinico-diagnostic peculiarities of dysplastic coxarthrosis of III-IV degree
CIinicodiagnostic researches included. 73 patients with dysplastic coxarthrosis who were examined and treated in orthopedic ward of Scientific Center of Reconstructive and. Restorative Surgery SB RAMS during 2001-2010 years. The aim. of the research is to specify clinic-radiologic criteria of hip joint with dysplastic changes at the arthrosis of III-IV degree. The diagnosis was set on the basis of clinicodiagnostic criteria. The main signs that characterize dysplastic joint were: anteversion of femoral neck; deflection of acetabulum anterior from sagittal plane; disorder of center of the head in horizontal plane; change of cervical-diaphyseal angle and. the angulation of acetabulum (more than 60°). Acetabulum becomes shallow and. head's embedding into it is Iess than 1/3 (1/2 as a norm). Main clinical manifestations of all examined patients were bending-adduction and rotation contractures of hip joints, shortening of extremities concerned with pathoIogic process, stabIe pain syndrome, gross Iimping with disorder of support function of extremity and Iocomotor act of waIking. In aII 73 patients we reveaIed. different disorders of anatomic interreIations of components of hip joint that are typicaI for grave forms of dyspIastic coxarthrosis . Ensuring of stabiIity of an impIant is extremeIy important at totaI hip joint repIacement. Prediction of measures of postoperative compIications prevention that allow to determine right tactics of operative treatment is the first to reaIize. If the indices of dyspIasia (ratio between thickness of acetabuIum's bottom and its depth) at dyspIastic coxarthrosis of III-IV degree is Iess than 0,6, it's possibIe to predict appearance of instabiIity of hip component of an impIant. VaIues of these indices can be used for forming impIant bed at the pIacing of impIant cup without additionaI ways of fixation.
В.Ф. Лебедев 2, Л.А. Дмитриева Л.И. Арсентьев 1
КЛИНИКО-РЕНТГЕНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ ДИСПЛАСТИЧЕСКОГО КОКСАРТРОЗА Ш-М СТАДИИ
Основными признаками, характеризующими диспластический сустав, являлись: антеверсия шейки бедренной кости; отклонение вертлужной, впадины, кпереди, от. сагиттальной плоскости; нарушение центрации головки, в горизонтальной плоскости; изменение шеечно-диафизарного угла и. угла вертикального наклона впадины, (более 60°). Вертлужная, впадина при. этом, становится, неглубокой, и. погружение в нее головки, составляет, менее 1/3 (норма 1/2).
У всех обследованных пациентов главными клиническими, проявлениями, были сгибательно-приводящие и ротационные контрактуры, тазобедренных суставов, укорочение заинтересованных в патологическом процессе конечностей, стойкий болевой синдром., грубая, хромота с нарушением, опорной функции конечности, и. локомоторного акта ходьбы.
У всех 73 обследованных нами пациентов были, выявлены, различные нарушения, анатомических взаимоотношений компонентов тазобедренного сустава, характерные для. тяжелых форм диспластического коксартроза.
Чрезвычайно важным, при. ТЭТС является, обеспечение стабильности, эндопротеза.
Среди мероприятий, по профилактике послеоперационных осложнений, на первый план выступает их прогнозирование, позволяющее определить правильную тактику оперативного лечения. Если, при диспластическом коксартрозе Ш—1У стадии индекс дисплазии (соотношение величины, толщины, дна вертлужной, впадины, к ее глубине) больше 0,6, а индекс вертлужной, впадины, (соотношение глубины впадины, к ее длине 1/е), меньше 0,6, то возможно прогнозировать возникновение нестабильности, тазового компонента эндопротеза. Значения, данных индексов могут, быть использованы, для. формирования имплантационного ложа при. установке чашки, эндопротеза без дополнительных способов фиксации. Ключевые слова: коксартроз, эндопротезирование, рентгендиагностика, клиника
CLINICODIAGNOSTIC PECULIARITIES OF DYSPLASTIC COXARTHROSIS OF III-IV DEGREE
V.F. Lebedev 2, L.A. Dmitrieva L.I. Arsentiev 1
1 Scientific Center of Reconstructive and Restorative Surgery SB RAMS, Irkutsk
11rkutsk State Medical University, Irkutsk
Clinicodiagnostic researches included. 73 patients with, dysplastic coxarthrosis who were examined, and treated, in orthopedic ward of Scientific Center of Reconstructive and Restorative Surgery SB RAMS during2001—2010 years. The aim. of the research is to specify clinic-radiologic criteria of hip joint with dysplastic changes at the arthrosis of III—IV degree. The diagnosis was set on the basis of clinicodiagnostic criteria.
The main signs that characterize dysplastic joint were: anteversion of femoral neck; deflection, of acetabulum, anterior from sagittal plane; disorder of center of the head in horizontal plane; change of cervical-diaphyseal angle and. the angulation, of acetabulum, (more than 60°). Acetabulum, becomes shallow and. head's embedding into it is less than 1/3 (1/2 as a norm).
Main clinical manifestations of all examined, patients were bending-adduction and. rotation contractures of hip joints, shortening of extremities concerned with, pathologic process, stable pain syndrome, gross limping with, disorder of support function of extremity and locomotor act of walking.
In all 73 patients we revealed, different disorders of anatomic interrelations of components of hip joint that are typical for grave forms of dysplastic coxarthrosis.
Ensuring of stability of an implant is extremely important at total hip joint replacement.
Prediction, of measures of postoperative complications prevention, that allow to determine right tactics of operative treatment is the first to realize. If the indices of dysplasia (ratio between thickness of acetabulum's bottom, and its depth) at dysplastic coxarthrosis of III—IVdegree is less than 0,6, it's possible to predict appearance of instability of hip component of an implant. Values of these indices can be used, for forming implant bed at the placing of implant cup without additional ways of fixation.
Key words: coxarthrosis, endoprosthesis replacement, radiodiagnosis, clinic
Дегенеративно-дистрофические заболевания суставов относятся к числу наиболее распространенных патологий опорно-двигательной системы, среди них коксартрозы по частоте занимают
одно из первых мест [3, 4, 8, 9]. Диспластический коксартроз — это особый вид дегенеративно-дистрофического поражения тазобедренного сустава, проявляющимся деформацией, дезорганизацией и пространственным несоответствием всех его компо-
нентов и структур [2, 6]. Наиболее характерными его признаками являются прежде всего скошенность крыши вертлужной впадины, нарушенная конфигурация верхнего края, малая глубина и деформи-рованно измененная ее форма, недоразвитость переднего края, деформация проксимального отдела бедренной кости, дисбалланс сухожильно-мышечного аппарата сустава [1, 2, 5, 6, 7, 9, 10]. Несмотря на своевременное раннее выявление врожденного недоразвития элементов тазобедренного сустава, проблема диагностики, лечения диспластического коксартроза и предупреждения развития послеоперационных осложнений остается до настоящего времени далекой от окончательного разрешения.
В связи с этим целью настоящего исследования является уточнение клинико- рентгенологических критериев диспластично измененного тазобедренного сустава при артрозе III — IV стадии.
МАТЕРИАЛ И МЕТОДЫ
Диагноз устанавливался на основании клиникорентгенологических критериев. Тяжесть процесса у всех больных, включенных в исследование, соответствовала коксартрозу III — IV стадии по классификации А.С. Имамалиева с соавт. (1983). Основными признаками, характеризующими диспластический сустав, являлись: антеверсия шейки бедренной кости; отклонение вертлужной впадины кпереди от сагиттальной плоскости; нарушение центрации головки в горизонтальной плоскости; изменение шеечно-диафизарного угла и угла вертикального наклона впадины (более 60°). Вертлужная впадина при этом становится неглубокой, и погружение в нее головки составляет менее 1/3 (норма 1/2). Все обследованные больные были инвалидами I — III групп.
Из общего числа больных 56,2 % обследованных (41 человек) составили больные женского пола, 43,8 % (32 человека) — мужского пола. Распределение пациентов по возрастным периодам представлено в таблице 1. Возрастной диапазон варьировал от 29 до 53 лет, средний возраст — 45,3 ± 2,56 (табл. 1).
У всех обследованных пациентов главными клиническими проявлениями были сгибательно-приво-дящие и ротационные контрактуры тазобедренных суставов, укорочение заинтересованных в патологическом процессе конечностей, стойкий болевой синдром, грубая хромота с нарушением опорной функции конечности и локомоторного акта ходьбы.
Средствами дополнительной опоры (трость, один костыль, два костыля) на момент поступления в клинику пользовались 70 пациентов (95 %). Основная часть больных (60 человек) пользовались дополнительной опорой постоянно, 10 пациентов использовали средства опоры не постоянно, и 3 человека ходили без дополнительных средств опоры. Одностороннее поражение сустава имели 39 человек (53,4 %), у 34 больных (46,6 %) процесс распространялся на оба сустава. Амплитуда движений в саггитальной плоскости (сгибание — разгибание) у 10 пациентов (13,7 %) находилась в пределах угла до 80°, у 34 (46,6 %) — 80 — 120°, у 20 больных (27,4 %) — 150 — 160°. Контрактура тазобедренного сустава с качательными движениями сформировалась у 9 пациентов (12,3 %). Резкое ограничение отведения в тазобедренном суставе (до угла 10° при норме 40 — 50°) имелось у 60 пациентов (82,2 %), у 2 больных (2,7 %) это движение отсутствовало вообще, у остальных оно находилось в пределах 5°. Приводящая контрактура тазобедренного сустава также имелась у 60 пациентов, объем движений у них определялся в пределах 5° или отсутствовал, у остальных больных объем движений находился в пределах 10—15°.У всех наблюдавшихся пациентов имелось укорочение нижней конечности на стороне пораженного тазобедренного сустава разной степени выраженности. Незначительное укорочение (до 2 см) — у 20 больных (27,4 %), умеренное (до 5 см) — у 40 больных (54,8 %), и у 13 больных (17,8 %) отмечалось укорочение конечности более 5 см. В 100 % случаев выявлена гипотрофия ягодичной области и мышц бедра различной степени. Легкая степень гипотрофии (до
2 см) имела место у 10 пациентов (13,7 %), умеренно выраженная (3 — 5 см) — у 23 больных (31,5 %), и у 40 больных (54,8 %) гипотрофия расценена как выраженная (свыше 6 см). Симптомы Транделенбурга и Дюшена были достоверно положительными у 63 больных (86,3 %). Боли в пораженном суставе у всех 73 пациентов имели постоянный характер. Из них 49 человек (67 %) отмечали иррадиацию болей по задней поверхности бедра в ягодичную и паховую области, а также в коленный сустав. Давность болевого синдрома, как правило, составляла более 10 лет, лишь у 10 пациентов (13,7 %) боли наблюдались на протяжении последних 5 лет. Для получения картины о степени поражения тазобедренных суставов всем пациентам проводилось рентгенологическое обследование по общепринятой методике. В положении на спине выполнялись обзорные рентгенографии костей таза, тазобедренных суставов и диафиза бедренных костей до средней трети. В дополнение к обзорной рентгенографии выполняли рентгенографию в аксиальной проекции и по Лаун-штейну. На рентгенограммах определялись угловые
Таблица 1 Распределение обследованных пациентов по возрасту
Возраст, лет Количество больных
старше 50 лет 25 34,2
и линеиные параметры вертлужной впадины и головки бедренной кости. К угловым параметрам при диспластическом коксартрозе относятся: угол наклона крыши вертлужной впадины или ацетабулярный угол, угол вертикального наклона вертлужной впадины или угол Шарпа, центрально-краевой угол или угол Виберга, шеечно-диафизарный угол (ШДУ).
Нормальная величина угла наклона крыши вертлужной впадины (10—12°) была выявлена у 11 пациентов (15 %), у остальных пациентов отмечалось увеличение этого параметра от 15 до 35° (рис. 1). Важным параметром, по которому можно судить о стабильности тазобедренного сустава в вертикальной
плоскости является угол Шарпа, в норме он составляет 45°. Вертикальная нестабильность тазобедренного сустава имеет место, если угол вертикального наклона вертлужной впадины увеличен. В исследуемой группе пациентов у 26 человек (35,6 %) было выявлено увеличение значений угла Шарпа (рис. 2).
Угол Виберга, показывающий степень покрытия головки бедренной кости крышей вертлужной впадины во фронтальной плоскости, у всех пациентов был уменьшен и находился в пределах от 31° до 3° при норме 40° (рис. 3).
Величина шеечно-диафизарного угла варьировала от 118 до 158° (рис. 4), в норме он составляет
Рис. 1. Рентгенограмма больного М.: угол наклона крыши вертлужной впадины.
Рис. 2. Рентгенограмма больного М.: угол Шарпа.
Рис. 3. Рентгенограмма больного П.: угол Виберга.
125 — 127°. Нормальные значения этого параметра установлены у 15 пациентов, у 7 человек имелась варусная, а у 51 больного — вальгусная деформация проксимального отделабедренной кости.
Рис. 4. Рентгенограмма больного Н.: шеечно-диафизарный угол.
Рис. 5. Рентгенограмма больного Н.: глубина вертлужной впадины.
К линейным параметрам при диспластиче-ском коксартрозе относятся: глубина вертлужной впадины, толщина дна вертлужной впадины, вертикальный размер входа в вертлужную впадину, протяженность крыши вертлужной впадины;. Глубина вертлужной впадины у обследованных
пациентов варьировала от 0,5 до 3 см. По данным М.В. Паршикова (1987), в норме этот показатель варьирует от 1,3 до 3,5 см. Определяли индекс вертлужной впадины (соотношение глубины впадины к ее длине 1/е), который в норме составляет 0,6 — 0,7. Нормальные показатели данного индекса были только у 7 пациентов (10 %), у остальных больных этот показатель был ниже 0,6 (рис. 5), что свидетельствует о плоской вертлужной впадине.
Величина расстояния между внутренней и наружной корковыми пластинками вертлужной впадины в месте перехода ее ямки в крышу соответствует толщине дна вертлужной впадины. В норме она составляет 0,2 — 0,8 см. В группе обследованных пациентов эта величина варьировала от 0,7 до 4 см, т.е. при диспластическом коксартрозе III — IV стадии имеет место утолщение костной структуры дна вертлужной впадины (рис. 6).
Рис. 6. Рентгенограмма больного М.: толщина дна вертлужной впадины.
Таким образом, на основании полученных данных у всех 73 обследованных нами пациентов были выявлены различные нарушения анатомических взаимоотношений компонентов тазобедренного сустава, характерные для тяжелых форм диспла-стического коксартроза.
Диспластический коксартроз III — IV стадии является самым распространенным дегенеративно-дистрофическим заболеванием тазобедренного сустава, диагностируемым преимущественно у
Рис. 7. Рентгенограмма больного М.: вертикальный размер входа в вертлужную впадину.
женщин (56,2 %). У всех обследованных пациентов главными клиническими проявлениями были сгибательно-приводящие и ротационные контрактуры тазобедренных суставов, укорочение заинтересованных в патологическом процессе конечностей, стойкий болевой синдром, грубая хромота с нарушением опорной функции конечности и локомоторного акта ходьбы.
В тазобедренном суставе без признаков кок-сартроза с нормальными взаимоотношениями его компонентов соотношение величины толщины дна вертлужной впадины к ее глубине колеблется от 0,3 до 0,6. При диспластическом коксартрозе III — IV стадии данный индекс составляет 1,73 — 2,3, что является прогностическим показателем нестабильности тазового компонента эндопротеза, как и индекс вертлужной впадины (соотношение глубины впадины к ее длине 1/е), если он меньше 0,6. Значение данных индексов может быть использовано для формирования имплан-тацнонного ложа при установке чашки эндопротеза без дополнительных способов фиксации.
1. Зарайский А.С. Тотальное эндопротезирование тазобедренного сустава при диспластическом коксартрозе 3 — 4 стадии: автореф. дис. . канд. мед. наук: 14.00.22. - М., 2007. - 27 с.
2. Корж А.А., Тихоненков Е.С., Андрианов В.Л. и др. Диспластический коксартроз. — М.: Медицина, 1986. — 208 с.
3. Корнилов Н.В. Состояние эндопротезирования крупных суставов в Российской Федерации
// Эндопротезирование крупных суставов: Матер. симп., 17—19 мая 2000 г. — М., 2000. — С. 67 — 69.
4. Норкин И.А., Петров А.Б., Жаденов И.И., Ковалева И.Д. и др. Биологическая модель дис-пластическогококсартроза (экспериментальное исследование) // Травматол. и ортопед. России. — 2006. - № 4 (42). - С. 59-63.
5. Олейник А.Е., Лоскутов А.Е. Рентгеноантропометрический анализ деформации вертлужной впадины при дисплазии тазобедренного сустава с позиции эндопротезирования // Ортопед., травматол. и протезир. — 2008. — № 4. — С. 71-77.
6. Оноприенко Г.А., Буачидзе О.Ш., Волошин В.П. Хирургическое лечение дегенеративно-дистрофических поражений тазобедренного сустава // Современные технологии в травматологии и ортопедии: Матер. научн. конф. - М., 1999. - С. 43-44.
7. Рыбачук О.И., Бесединский С.Н. Послеоперационное вывихивание головки эндопротеза тазобедренного сустава и пути его предупреждения // Вестн. травматол. и ортопед. - 2000. - № 1. - С. 31-36.
8. Шапиро К.И., Москалев В.П.,Григорьев А.М. Заболеваемость крупных суставов у взрослого населения и состояние эндопротезирования: пособие для врачей. - СПб., 1997. - 14 с.
9. Bock H.C., Michaeli P., Bode C., Schultz W. et al. The small proteoglycans decorin and biglican in human articular cartilage of late-stage osteoarthritis // Osteoarthritis Cartilage. - 2001. - Vol. 9, N 7. - P. 654-663.
10. Paavilainen T. Total hip replacement for developmental dysplasia of the hip // Acta Orthop. Scand. - 1997. - Vol. 68, N 1. - P. 77-84.
Сведения об авторах
К.м.н. А.В. Смирнов
Институт ревматологии РАМН, Москва
Рентгенологические симптомы, обязательные для постановки диагноза остеоартроза
Рентгенологические симптомы, необязательные для постановки диагноза первичного остеоартроза
Рентгенологическая диагностика остеоартроза тазобедренных суставов
В поздних стадиях заболевания (соответствует 3–4 стадии ОА по Kellgren) отмечаются:
• прогрессирующее сужение суставной щели
• асептический некроз бедренной головки
• подвывихи бедренной кости чаще вверх и латерально, реже вверх и медиально
• уплотнение костной ткани и укорочение шейки бедренной кости.
Свободные внутрисуставные тельца при коксартрозе выявляются редко.
Рентгенологическая диагностика остеоартроза коленных суставов
Ранние рентгенологические признаки (соответствуют 1–2 стадиям артроза по Kellgren):
1. Вытягивание и заострение краев межмыщелкового возвышения большеберцовой кости (в месте прикрепления крестообразной связки).
2. Небольшое сужение суставной щели (чаще в медиальном отделе сустава).
При прогрессировании артроза коленных суставов (соответствует 3–4 стадиям артроза по Kellgren):
• нарастает сужение суставной щели
• развивается субхондральный остеосклероз в наиболее нагруженной части сустава
• появляются множественные крупные остеофиты на боковых, передних и задних краях суставных поверхностей
• редко обнаруживаются субхондральные кисты
Вторичный синовит с развитием субпателлярной или подколенной кисты Бейкера:
• многогранную неправильную форму преобретает сесамовидная кость (fabella)
• могут обнаруживаться обызвествленные хондромы
• редко возможно развитие асептических некрозов мыщелков костей.
Остеартроз проксимальных и дистальных межфаланговых суставов
Начальные проявления (соответствуют 1–2 стадиям артроза по Kellgren):
Выраженные изменения (соответствуют 3–4 стадиям артроза по Kellgren):
Стандартная и микрофокусная рентгенография суставов
Коксартроз
Клиническая картина зависит от стадии коксартроза и проявляется следующими типичными признаками.
Рис. 1. Тотальное эндопротезирование тазобедренного сустава при коксартрозе III стадии
социальных и психологических мероприятий в зависимости от динамики патологического процесса.
Лечение. Принципы неоперативного лечения коксартроза изложены в разделе, посвященном деформирующему артрозу.
Показанием к имплантации тотального эндопротеза тазобедренного сустава является коксартроз II—III стадии.
Ограниченно трудоспособными следует признавать:
- лиц с эндопротезом одного тазобедренного сустава, при легком нарушении статико-динамической функции, занятых в профессиях умеренного или тяжелого физического труда или трудовая деятельность которых требует постоянного пребывания на ногах, в неблагоприятной позе;
- лиц с легким нарушением опорно-двигательной функции при наличии рентгенологически выявляемого остеолиза;
- лиц с эндопротезами одного или обоих тазобедренных суставов при умеренном нарушении опорно-двигательной функции.
Рентгенодиагностика коксартроза:
самые распространенные ошибки
а) поставят правильный диагноз;
б) правильно определят стадию артроза.
Ниже мы рассмотрим самые распространенные диагностические ошибки.
Вот что мы видим на снимке пациента:
Такие рентгенологические изменения соответствуют коксартрозу второй стадии.
ЧИТАТЬ:
- Симптомы коксартроза
- С чем часто путают артроз тазобедренного сустава (коксартроз)
- Причины артроза тазобедренного сустава (коксартроза)
- Строение тазобедренного сустава
- Изменения в тазобедренном суставе при коксартрозе
- Обследование больного при артрозе тазобедренного сустава
- Рентгенодиагностика коксартроза: самые распространенные ошибки
- Лечение артроза тазобедренного сустава: перспективы
- Оперативное лечение артроза тазобедренного сустава
- Терапевтическое лечение артроза тазобедренного сустава
- 11 лучших упражнений для лечения коксартроза
Рентгенологические признаки коксартроза тазобедренного сустава
1 стадия коксартроза: что делать, чтобы болезнь не взяла над вами верх
- Дисплазия тазобедренного сустава (выявляется после рождения);
- Возрастные изменения (наиболее частая причина);
- Лишний вес;
- Повышенные нагрузки (профессиональный спорт);
- Малоподвижный образ жизни;
- Переломы и вывихи бедра;
- Наследственная предрасположенность;
- Воспаление суставов.
Лечение артроза на начальных стадиях наиболее эффективно и может предотвратить развитие болезни.
Для уточнения диагноза нужно сделать рентгеновский снимок.
Выделяют следующие рентгенологические признаки коксартроза 1 степени:
- Костные разрастания (остеофиты);
- Сужение просвета суставной щели меньше, чем на 50%;
- Подхрящевой остеосклероз.
Прочитать о всех важных моментах при эндопротезировании тазобедренного сустава вы можете здесь…
Основные цели лечения:
- Уменьшение боли;
- Предотвращение прогрессирования;
- Улучшение функции сустава.
Эти препараты очень эффективно снимают боль и снижают воспаление, но никак не влияют на причину заболевания.
О применении народных средств при лечении артроза тазобедренного сустава можно прочитать здесь…
Основными физиотерапевтическими методами лечения атртроза являются:
Физиотерапевтическое лечение рекомендуют использовать в межприступный период, чтобы удлинить ремиссию.
Во время ремиссии можно использовать различные виды теплолечения (парафин, озокерит) и лечебные грязи (иловые, торфяные).
В лечебной физкультуре главное – регулярность, поэтому зарядка должна занять почетное место в вашей жизни.
Доказано, что снижение веса на 5 килограмм уменьшает риск остеоартроза на 50%.
Коксартроз тазобедренного сустава: симптомы, лечение и признаки
Спровоцировать коксартроз могут такие патологии:
- УВЧ;
- Криотерапия;
- Лазерная терапия;
- Магнитотерапия для суставов;
- Электрофорез.
Очень рекомендовано лечение на курорте или в санатории, где есть программы, предусмотренные для подобных пациентов.
Тазобедренный сустав Фото рентгена здорового и больного человека с описанием. Строение и патологии +Видео
Строение тазобедренного сустава
Тазобедренный сустав — сложный по строению механизм. Он довольно крупный по размеру и отвечает за движение в трех плоскостях:
![]()
1 — сгибание и разгибание конечности;- 2 — отведение в сторону ноги;
- 3 — вращательные движения.
Если знать анатомию, то можно без труда понять когда тазобедренный сустав может получить повреждения или заболевания.
Из чего состоит тазобедренный сустав?
- Вертлужная впадина подвздошной части таза.
- Шарообразное окончание бедренной кости.
- Суставный хрящ.
- Связки.
К патологиям тазобедренного сустава относятся деформации, смещения, заболевания. Расскажем о некоторых из них.

Болезнь представляет собой разрушение хряща.
Если вовремя не начать лечение, то развивается некроз со страшным последствием — ампутацией конечности.

Воспалительное заболевание сухожилий. Распознать легко — пораженное место краснеет и появляется боль.
Движения становятся затрудненными. Выявить болезнь можно при помощи осмотра и УЗИ.
Лечение чаще всего консервативное.
Это заболевание носит название коксартроз тазобедренного сустава, немного выше уже упоминали о нем.
Характеризуется процессом разрушения и дегенерации в:
- суставном хряще;
- связках;
- суставной капсуле;
- синовиальной оболочке;
- мышцах;
- субхондральной кости.
Эта патология стоит на первом месте среди болезней опорно-двигательного аппарата человека.

Артроз часто является следствием какого-либо заболевания, вызывающего воспалительные процессы в организме.
В итоге разрушение затрагивает не только мягкие ткани, но и костные.
Хрящ со временем истощается, теряет амортизационные свойства, поражается кость сустава, образовываются костные разрастания.
Могут сформироваться кисты.
Поэтому артроз считается — деформирующей и остеоартозной патологией.
Наиболее распространенными причинами являются:
Симптоматика
К основным симптомам проявления недуга относятся:
Степени различаются по объему разрушений в суставе и тканях. Всего их четыре.

Сустав на этой стадии вполне работоспособен и заболевание не вызывает выраженных болевых ощущений.
Можно выявить признак артроза при ощущении боли в период длительных физических нагрузок или наоборот коротких, но интенсивных.
Что происходит внутри? Хрящ получает недостаточное питание кислородом, влагой, другими веществами и начинает от этого страдать.
Лечение на первой стадии дает высокий процент полного выздоровления.
Постоянные болевые ощущения не дают о себе забыть и сопровождают человека во время движения и покоя.
На этой стадии можно отметить:
- омертвление хряща;
- появление остеофитов;
- попадание частиц хряща в синовиальную жидкость.
Мышцы бедренной части конечности атрофируются. Суставная щель не просматривается, появляются обширные костные разрастания.
Последствия
Диагностика
Диагностировать болезнь можно. Используется несколько методов:
Прием медикаментов позволяет:
Врач в зависимости от стадии болезни и индивидуальных особенностей организма может назначить:
Разработано 2 метода:
В течение года пациенту рекомендуется пройти не менее 12 процедур мануальной терапии.
Читайте также:



