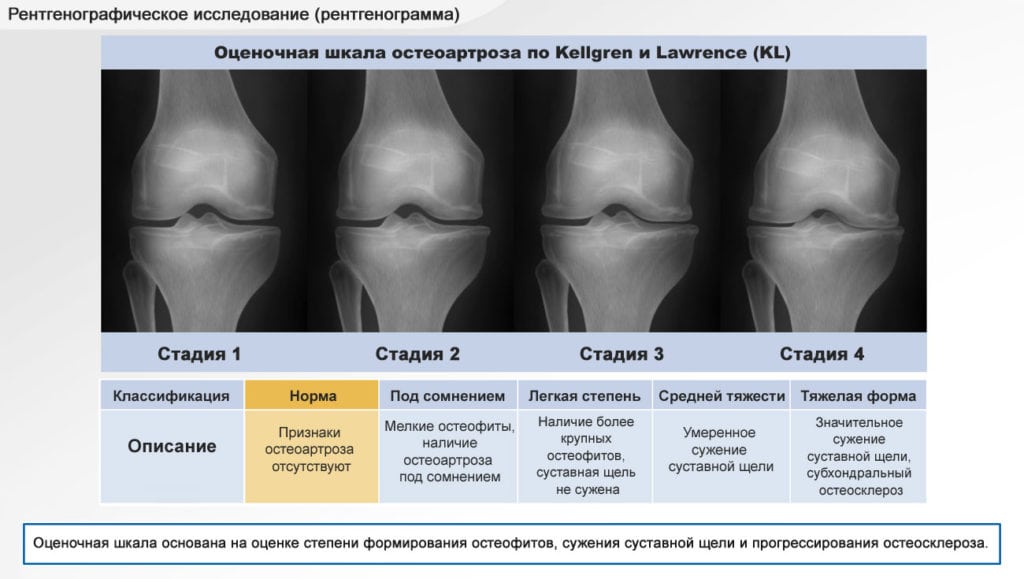
Описание рентгенограммы доа 2 степени гонартроз
Рентгенологическая диагностика артроза
Кажущаяся простой диагностика артроза на делеоказывается сложной и для клиницистов и для рентгенологов. Клиницисты ошибочно считают, что боль в области сустава, как правило, обусловлена артрозом, а рентгенологи практических учреждений г. Москвы при трактовке рентгенологической картины ошибаются в 85-90% случаев. Почти во всех ошибках фигурирует гипердиагностика, т.е. диагноз артроза ставится там, где его нет. Объясняется это недостаточным знанием иннервации костей и суставов и рентгеноморфологической картины артроза.
Прежде чем приступить к изложению конкретного материала, необходимо определить предмет разговора и уточнить терминологию. Употребление того или иного термина чётко определяет степень знания и понимания предмета, о котором идёт речь.
Поскольку рентгенология – дисциплина морфологическая, необходимо пользоваться, прежде всего, современной анатомической и патологоанатомической терминологией. В тех же случаях, когда речь идет о функции тех или иных морфологических структур, следует использовать физиологическую терминологию.
Артроз – дистрофическое изменение сустава, начинающееся с дистрофического изменения хряща (хондроз), к которому затем присоединяется дистрофическое изменение кости (остеохондроз). [9]
Термины деформирующий артроз или остеоартроз применительно к дистрофическому изменению сустава не всегда точно отражают сущность происшедших изменений. Артроз далеко не всегда бывает остеоартрозом или, тем более, деформирующим. На первой стадии, когда дистрофически изменён только хрящ, кости ещё не изменены, а значит, нет остеоартроза.
Артроз – одна из многочисленных форм дистрофической патологии опорно-двигательной системы. Именно системы, а не аппарата.
Полученные к настоящему времени данные о сущности дистрофических процессов в опорно-двигательной системе позволяют сгруппировать дистрофические изменения, положив в основу патоморфологический принцип (табл. 1).
Таблица1. Дистрофические изменения опорно-двигательной системы.
Локальные
Регионарные
Распространенные и системные
2. Распространенный гиперостоз
б) сустава (артроз)
3. Остеопеническая дистрофия
• дисгормональная, в том числе
б) сустава (артроз)
• при нарушениях обмена веществ
4. Изменения суставов
• при нарушениях витаминного
5.Патологическая
и костей при гемофилии
функциональная
• токсическая, в том числе
перестройка растущего
позвоночника*
• при заболеваниях внутренних
6. Локальная функцио-
органов (легких, почек,
желудочно-кишечного тракта и т. д.)
поперечная)
7. Асептический некроз
костей у взрослых*
9. Дистрофические
изменения сухожилий
и связок*
10. Дистрофические
изменения мышц*
Примечание: 'Жирным шрифтом отмечена патология, которая может сопровождаться болевыми синдромами.
Патоморфологический принцип наиболее приемлем в диагностике: вначале определяют тип морфологических изменений, вызванных болезнью, а затем выявляют их причины и пути развития (этиологию, патогенез).
Артроз всегда начинается с дистрофии суставных хрящей (хондроза). Это было установлено гистологически [8,23], рентгенологически [15,10] и путем рентгено-гистологических сопоставлений. [7]. В процессе дистрофических изменений суставные хрящи утрачивают свои эластические буферные свойства, уплотняются, замещаются грубоволокнистым хрящом, истончаются; в них появляются трещины, поверхность вместо гладкой и блестящей становится неровной и тусклой. В некоторых местах хрящевой покров может полностью разрушаться, вплоть до соприкосновения сочленяющихся костей, которые при движениях трутся друг о друга. Утраченная функция суставных хрящей частично компенсируется увеличением площади сочленяющихся костей, а следовательно, тем самым уменьшением давления на единицу поверхности. Это достигается образованием дополнительных краевых костных разрастаний. Одновременно прочность кости повышается за счет увеличения количества и толщины костных балок, т. е. за счет остеосклеротической перестройки наиболее нагруженных участков костей. Этот процесс болевых синдромов не вызывает, поскольку ни хрящи, ни кости не имеют болевых рецепторов.
Таким образом, краевые костные разрастания и субхондральный остеосклероз всегда являются косвенными признаками функциональной несостоятельности суставных хрящей или, что бывает реже, сочленяющихся костей. Компенсаторные костные изменения выражены тем существеннее, чем больше пострадали хрящи. Увеличение суставных поверхностей за счет краевых костных разрастаний ведет к их деформации, что в свою очередь способствует нарастающему ограничению движений в суставе. Однако, несмотря на соприкосновение оголенных от хряща участков костей, костного анкилоза при артрозе никогда не бывает, и всегда сохраняются хотя бы минимальные, качательные движения.
Таким образом, патогенез собственно артроза всегда одинаков: дистрофическое изменение суставных хрящей способствует снижению их функциональных возможностей и обусловливает компенсаторную перестройку формы и структуры суставных концов костей.
Что же касается этиологии артроза, то здесь существует множество гипотез: облитерирующий артериит тканей сустава, некроз суставного хряща или подлежащей кости [22], количественные и качественные изменения в синовиальной оболочке, нарушение нервной трофики [2], нарушения статической функции сустава, функциональная перегрузка, вызывающая преждевременный износ суставных хрящей (Мангейм А.Е., 1929) [12].
По существу, с мнением А.Е. Мангейма согласна Н.С. Косинская (1961), которая на основании обобщения имевшихся в литературе и собственных данных пришла к выводу, что артроз является полиэтиологичным заболеванием, в основе которого могут лежать самые различные экзо- и эндогенные причины, обусловливающие функциональную неполноценность сустава, в результате которой повышенная или даже обычная нагрузка оказывается для данного сустава чрезмерной, вызывает преждевременную дистрофию суставных хрящей и приводит к артрозу. Такими причинами могут быть однократная грубая травма с повреждением суставного хряща, перенесенные воспалительные процессы, нарушенные соотношения сочленяющихся костей, повторные кровоизлияния в сустав при гемофилии и т. п. Но самой частой причиной перегрузок является превышение веса тела, особенно в пожилом возрасте, когда функциональные возможности хрящей и костей снижаются, а нагрузки на них увеличиваются. Если природа рассчитала прочность сустава на вес в 20-летнем возрасте, то превышение веса в 1,5–2,0 раза в 60-летнем возрасте будет явно чрезмерным для суставных хрящей, а затем и костей. [3] В таких случаях возникающие дистрофические изменения находят свое объяснение.
Продолжая высказанную Н.С. Косинской мысль, можно сказать, что деление артроза на первичный и вторичный не имеет смысла. В каждом конкретном случае, установив сам факт артроза, следует, по возможности, установить его причину. Именно поэтому не имеет также смысла называть артроз, развившийся в молодом возрасте и в одном суставе, поражением, а проявившийся в пожилом возрасте и в нескольких суставах – изменениями. Проще и правильнее первый назвать посттравматическим, а второй – возрастным. В прочем в любом случае артроз бывает только перегрузочным. В каждом случае необходимо указать количество пострадавших суставов.
Предложенная Н.С. Косинской классификация артроза, включает 3 стадии.
Стадия 1– начальная. На рентгенограммах визуализируется незначительное сужение суставной щели, как правило, определяемое только при сравнении с симметричным суставом. Эта стадия может быть названа хондрозом сустава, так как на этом этапе поражены только суставные хрящи.
Стадия 2– выраженных изменений. В этом случае определяется значительное, иногда, правда, неравномерное, сужение суставной щели – в 2 и более раз по сравнению с нормой. Как правило, хрящи сильнее всего разрушены в месте наибольшей нагрузки. Всегда имеются выраженные краевые костные разрастания. На участках костей напротив наибольшего сужения суставной щели выявляется субхондральный остеосклероз. Эта стадия может быть названа остеохондрозом сустава.
Стадия 3– резко выраженных изменений. На рентгенограммах выявляется практически полное разрушение суставных хрящей. Соприкасающиеся участки костей склерозированы, сочленяющиеся поверхности деформированы, уплощены, соответствуют друг другу, увеличены из-за резко выраженных краевых костных разрастаний. Увеличение суставных поверхностей и их уплощение резко нарушают двигательную функцию сустава. В некоторых случаях остеосклероз в зонах наибольшей нагрузки особенно интенсивен и обширен. Нередко на фоне остеосклероза появляются очаговые кистовидные образования, являющиеся одним из вариантов функциональной патологической кистовидной перестройки (рис. 1). Эта стадия при наличии деформаций может быть названа деформирующим артрозом или деформирующим остеохондрозом сустава.
Рис. 1. Врождённый диспластический подвывих бедренной кости. Мелкая уплощённая вертлужная впадина, бедро смещено вверх примерно на 3 см. Остеосклероз наружного отдела тела подвздошной кости с намечающимся формированием кистовидных образований (стрелка) свидетельствует о функциональной несостоятельности кости. Однако суставные хрящи полностью сохранены, что указывает на отсутствие.
Таким образом, основными признаками артроза в стадии остеохондроза являются:
1) сужение суставной щели при ровных, чётких контурах сочленяющихся костей;
2) субхондральный остеосклероз,
3) краевые костные разрастания.
Во всех стадиях сохраняются ровные, чёткие контуры сочленяющихся костей.
Кроме того, на фоне остеосклероза могут возникнуть очаги кистовидной перестройки. (чаще в тазобедренном суставе)
Сужение суставной щели и краевые костные разрастания могут формироваться в течение достаточно длительного времени. [18]
Однако без сужения суставной щели (первого и обязательного признака) – артроза не бывает. Мы подчеркиваем это потому, что далеко не всякая деформация суставных концов костей является артрозом. Деформированными кости часто оказываются в результате врожденного нарушения формирования сустава (рис.1), после перенесенной остеохондропатии головки бедренной кости (рис. 2).

Рис. 2. Выраженная деформация головки бедренной кости и свода вертлужной впадины после перенесённой остеохондропатии. Артроза нет, так как суставные хрящи не только не истончены а, напротив, резко утолщены.
Однако все эти деформации поражают лишь кости, тогда как хрящи не затронуты и даже утолщаются. Такие деформации костей нарушают статическую функцию и могут служить фактором, предрасполагающим к артрозу.

Рис. 3. Диспластический коксартроз с истончением суставных хрящей, контактным субхондральным остеосклерозом, на фоне которого - крупные очаги кистовидной перестройки. Очаг в теле подвздошной кости (стрелка) нарушил целостность её наружной замыкающей пластинки. Эти изменения были ошибочно приняты за туберкулёзное поражение. В случае подобных затруднений наличие безболезненных движений в суставе позволяет уверенно отвергнуть воспалительный процесс.
Однако четкие контуры полостей на фоне выраженной остеосклеротической перестройки, локализующейся точно в зоне наибольшей функциональной нагрузки, свидетельствуют об артрозе. Сохранение движений в суставе и отсутствие других признаков воспаления окончательно разрешают сомнения в пользу артроза.
Среди крупных суставов артроз чаще всего поражает тазобедренныеи коленные, несущие основную функциональную нагрузку. [13]
Рентгенологическое исследование показывает характерную картину артроза.
В тазобедренном суставе головка бедренной кости заметно уплощается и расширяется, иногда вдвое против нормы, принимая форму сдавленного гриба. Этому сопутствует утолщение шейки бедра за счет периостальных наслоений на ее внутренней поверхности. Одновременно уплощается и расширяется и вертлужная впадина. Обызвествление, а в дальнейшем и окостенение хрящевой губы вертлужной впадины углубляет суставную впадину и ограничивает движения в суставе (рис. 4).

Рис. 4. Окостеневшая хрящевая губа вертлужной впадины (стрелка) углубляет впадину и уменьшает объём движений в суставе.

Рис. 5. Артроз внутренней половины коленного сустава. Суставные поверхности внутренних мыщелков уплощены, суставная щель резко сужена
Вследствие краевых костных разрастаний края надколенника заостряются, на передней поверхности бедренной кости, по которой скользит надколенник в бедреннонадколенниковом суставе, образуются мощные костные напластования (рис.6).

Рис. 6. Артроз в бедреннонадколенниковом суставе (1). Остео-хондроматоз в заворотах сустава (2). Окостенение передней крестообразной связки у большеберцовой кости (3).
Плечевой сустав не выполняет опорной статической функции, а при движениях нагрузка на суставные поверхности сравнительно невелика. Этими особенностями функциональной нагрузки объясняется отсутствие больших деформаций суставных концов костей при артрозе. В этом суставе артроз чаще всего возникает вследствие перенесенного воспаления, травмы или чрезмерных перегрузок, обусловленных спецификой работы (рис. 7).

Рис. 7. Артроз правого плечевого сустава у шахтёра.
В локтевом суставе артроз проявляется только при чрезмерных двигательных функциональных перегрузках и в основном после предшествовавшей травмы (рис. 8).

Рис. 8. Артроз в стадии остеохондроза правого локтевого сустава.
Мелкие суставы кистей и стоп подвержены дистрофическим изменениям в пожилом возрасте.Для распознаванияартроза на рентгенограммах обязательно должны визуализироваться все мелкие суставы и суставные щели. Только при таких условиях можно увидеть краевые костные разрастания и сужение суставных щелей в мелких суставах. Субхондральный остеосклероз в мелких суставах кистей и стоп практически не определяется, тогда, как в лучезапястных и суставах предплюсны остеосклероз в сочленяющихся костях выражен отчётливо (рис. 9).
Рис. 9. Артроз в лучезапястном и межзапястных суставах. Сужение суставных щелей, субхондральный остеосклероз, краевые остеофиты и крупные очаги кистовидной перестройки.
Кроме дистрофических изменений вышеназванных суставов, артроз может поражать и суставы нижней челюсти, что в клинической практике встречается нередко. Процесс может быть как односторонним, так и двухсторонним. Суставы нижней челюсти выполняют довольно тяжелую по механической нагрузке жевательную функцию.Однако причинами возникновения артроза нижнечелюстного сустава чаще являются нарушения положения нижней челюсти вследствие отсутствия зубов, аномальные и патологические виды прикуса и др.
Такими образом, артроз свидетельствует о местном или общем старении органа или всего организма, но не является причиной болевых синдромов, так как ни кости, ни суставные хрящи не имеют болевых рецепторов. Болевые синдромы появляются лишь в тех случаях, когда в дистрофический процесс вовлекаются и, особенно, когда повреждаются окружающие сустав связки, сухожилия мышц и сами мышцы, а также при осложнении артроза асептическим некрозом. [ 6,4,5].
Наиболее информативным и достоверным методом визуализирующей диагностики артроза является обычная традиционная рентгенография. В случае возникновения болевых синдромов существенную помощь для выяснения их причин может оказать рентгеновская компьютерная томография, магнитнорезонансная томография, а также УЗИ, которые позволяют выявить изменения в окружающих сустав мягких тканях. Однако мягкотканые изменения могут возникнуть и без артроза, особенно дистрофические изменения сухожилий мышц, самих мышц и связок в области сустава. [17]. Именно эти свойства РКТ, МРТ и УЗИ наиболее ценны при болевых синдромах, тогда как диагностика именно артроза с помощью этих методов чаще всего оказывается ошибочной.
Для гонартроза коленного сустава 2 степени тяжести характерны умеренные боли, усиливающиеся при движении. На этом этапе развития патологии появляются хруст, щелчки, потрескивание при ходьбе. Гонартроз 2 степени тяжести пока еще хорошо поддается консервативному лечению. Для восстановления функций коленного сустава используются системные и местные препараты, проводятся физиотерапевтические и массажные процедуры, ЛФК.
Особенности гонартроза коленного сустава второй степени
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
Гонартрозом называется дегенеративно-дистрофическая патология, поражающая коленные суставы. Основная причина его развития — игнорирование первых признаков повреждения хрящевых тканей. Слабые дискомфортные ощущения, которые возникали после длительной ходьбы, долгого нахождения на ногах, человек принимал за обычное мышечное перенапряжение и не обращался к врачу за медицинской помощью. Итогом стало необратимое разрушения хрящевых структур колена.
Отличия от других степеней
Гонартроз 2 степени — промежуточная стадия патологии. На этом этапе соблюдение всех врачебных рекомендаций поможет избежать хирургического вмешательства. В отличие от заболевания 3 степени суставная щель срослась незначительно, поэтому объем движений снизился ненамного. Но умеренные боли возникают все чаще, что не характерно для гонартроза на начальном этапе развития. Именно патология 2 степени тяжести обычно диагностируется у пациентов — к врачу их заставляет обращаться постепенное ухудшение физического и, как следствие, психоэмоционального состояния.
Как развивается заболевание
Изначально гонартрозом поражается хрящевая прослойка коленного сустава. Она становится тонкой, хрупкой, уже не может полноценно выполнять свою амортизирующую функцию. При патологии 2 степени компенсаторно изменяются костные структуры. Чтобы приспособиться к увеличивающимся нагрузкам, суставная площадка расплющивается. Начинают формироваться множественные костные шипообразные наросты (остеофиты). Суставная щель сужается, возникает субхондральный остеосклероз — уплотнение костной ткани непосредственно под нижней поверхностью хряща.
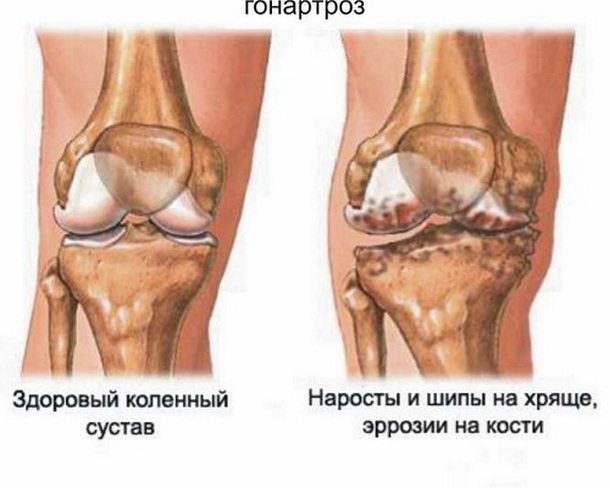
Причины возникновения
Обычно первичный гонартроз диагностируется у пожилых пациентов, преимущественно женщин, на фоне естественного изнашивания хрящевой прокладки колен. У людей молодого и среднего возраста заболевание нередко возникает из-за повышенных нагрузок на суставы. Вторичные гонартрозы развиваются на фоне уже присутствующих в организме патологий:
- болезни Бехтерева, реактивного, псориатического, хронического вялотекущего инфекционного артрита;
- системных заболеваний — красной волчанки, склеродермии, ревматоидного артрита;
- эндокринных, метаболических патологий — подагры, сахарного диабета, гипертиреоза, гипотиреоза;
- предшествующих травм — переломов трубчатых костей, разрывов менисков, связок, сухожилий, внутрисуставных переломов;
- врожденных и приобретенных аномалий коленного сустава.
К развитию гонартроза предрасполагает избыточная масса тела, нередко сочетающаяся с варикозным расширением вен. В роли провоцирующих факторов также выступают малоподвижный образ жизни, курение, дефицит в организме микроэлементов и витаминов.
Симптоматика патологии

Диагностические методы болезни
Под признаки гонартроза 2 степени могут маскироваться многие воспалительные патологии коленного сустава. Поэтому для подтверждения начального диагноза, выставленного на основании жалоб пациента и данных анамнеза, требуется проведение ряда исследований.
При внешнем осмотре ортопед отмечает огрубление контуров костей, деформацию сустава, искривление оси конечности. Поперечное сдвигание наколенника сопровождается хрустом, щелчком. При пальпации врач обнаруживает на уровне суставной щели, а также немного выше и ниже нее болезненные при надавливании участки. Для оценки объема движений, мышечной силы проводятся функциональные тесты. Гонартрозу 2 степени часто сопутствуют синовиты. Воспаление синовиальной оболочки проявляется отечностью, покраснением кожи. Контуры колена сглаживаются, формируется округлое уплотнение, при надавливании на которое ощущается перемещение жидкости внутри (флюктуация).
Общеклинические анализы крови и мочи назначаются пациентам для оценки состояния здоровья. При скрытом течении синовита их результаты (лейкоцитоз, повышенный уровень СОЭ) позволяют выявить воспалительный процесс в суставе. При необходимости проводятся серологические, биохимические исследования для исключения системных и инфекционных патологий. В некоторых случаях производится забор образцов синовиальной жидкости, хрящевой ткани с целью морфологического изучения, обнаружения дегенеративно-дистрофических изменений в коленном суставе.
Рентгенография наиболее информативна в диагностике гонартроза 2 степени тяжести. На полученных изображениях отчетливо визуализируются сужение суставной щели, разрастание множественных остеофитов, деформация суставных участков кости (образование кист, признаки субхондрального остеосклероза). Результаты рентгенографии нередко позволяют установить причины развития патологии, например, неправильно сросшиеся связки, сухожилия.
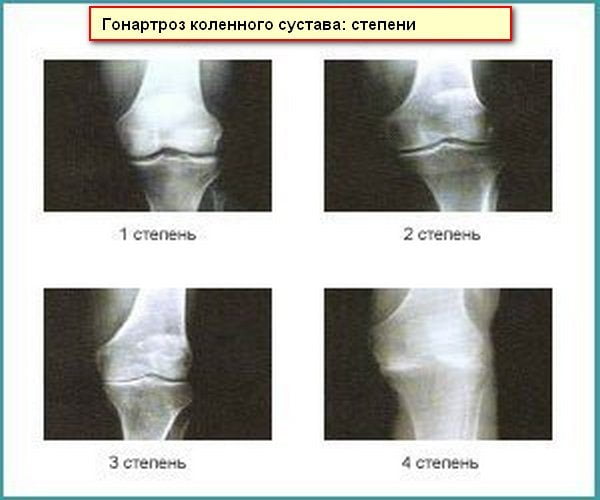
Методика дает возможность выявлять ранние признаки патологических изменений мягкотканных структур сустава. Поэтому УЗИ при гонартрозе 2 степени показано только для оценки состояния синовиальной оболочки, суставной капсулы, связочно-сухожильного аппарата, периартикулярных мышц.
МРТ используется для более детального изучения повреждения сустава. В процессе проведения диагностической процедуры можно в динамике оценить кровообращение в колене. На экране монитора отображаются кровеносные сосуды, нервные стволы, мышечные ткани, хрящевые и костные структуры, связки, сухожилия.
Способы лечения заболевания
Применяется только комплексный подход к лечению гонартроза 2 степени. Оно направлено на восстановление объема движений, устранение болей и утренней отечности, предупреждение вовлечения в дегенеративный процесс здоровых тканей и суставов. На протяжении всей терапии пациентам необходимо избегать фиксированных поз, длительного нахождения на ногах.
В терапии патологии используются препараты многих клинико-фармакологических групп в различных лекарственных формах. Вне обострений обычно применяются наружные средства — мази, гели, бальзамы. Устранить умеренные боли, характерные для подострого периода, помогает прием таблеток, капсул, драже. А во время рецидивов для купирования выраженного болевого синдрома практикуется внутримышечное, внутрисуставное, периартикулярное введение инъекционных растворов.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
НПВС быстро устраняют боли и воспалительные отеки, снижают местную температуру при сопутствующих гонартрозу 2 степени синовитах. Из местных средств особенно востребованы гели и мази Вольтарен, Фастум, Индометацин, Диклофенак, Артрозилен. В форме таблеток пациентам назначаются Ибупрофен, Кеторол, Нимесулид, Целекоксиб, Эторикоксиб. Для внутримышечного введения используются Ксефокам, Мовалис, Кеторолак, Ортофен.
При неэффективности НПВС в лечебные схемы включаются глюкокортикостероиды Дипроспан, Триамцинолон, Дексаметазон. Гормональные средства в комбинации с анестетиками предназначены для проведения медикаментозных блокад.
Хондропротекторы — препараты, улучшающие обмен веществ в хрящевых и костных тканях, стимулирующие их частичное восстановление. По мере накопления ингредиентов в коленном суставе проявляется и обезболивающее, противовоспалительное, противоотечное действие этих лекарственных средств. К часто назначаемым хондропротекторам относятся Артра, Структум, Хондрогард, Алфлутоп, Терафлекс.
Помимо НПВС и глюкокортикостероидов, в качестве обезболивающих средств могут использоваться миорелаксанты (Мидокалм, Сирдалуд), расслабляющие спазмированные мышцы. Вне обострения также применяются препараты для локального нанесения с согревающим, местнораздражающим, отвлекающим действием. Это мази и гели Финалгон, Капсикам, Випросал, Наятокс, Апизартрон.
В форме инъекций для лечения гонартроза 2 степени применяются НПВС, миорелаксанты, глюкокортикостероиды, хондропротекторы. Обязательно назначаются препараты с витаминами группы B — Мильгамма, Комбилипен. На начальном этапе терапии могут использоваться инъекционные растворы Никотиновой кислоты, Пентоксифиллина для улучшения кровообращения в коленном суставе.
В остром и подостром периоде для снижения нагрузок на сустав следует носить в дневное время эластичные полужесткие наколенники. Они оснащены металлическими или пластиковыми вставками (спиралями, кольцами, пластинами), надежно фиксирующими колено, но не сковывающими движения. При острых болях целесообразно во время ходьбы использовать трость. На этапе ремиссии ортопеды рекомендуют носить мягкие согревающие наколенники из овечьей или верблюжьей шерсти.

Для улучшения кровоснабжения суставных тканей питательными веществами, повышения восприимчивости организма к фармакологическим препаратам пациентам назначаются физиотерапевтические процедуры. При гонартрозе 2 степени наиболее эффективны магнитотерапия, лазеротерапия, УВЧ-терапия, аппликации с озокеритом или парафином, грязелечение.
В лечении патологии используется классический, вакуумный (баночный), акупунктурный (точечный), соединительнотканный массаж. После 10-20 сеансов снижается выраженность болей, исчезают скованность движений, мышечные спазмы, хруст и щелчки, сопровождающие сгибание и разгибание колена.
Пациентам с лишним весом ортопеды советуют похудеть для снижения нагрузки на коленные суставы. В питании необходимо ограничить употребление продуктов с высоким содержанием жиров и простых углеводов — колбасных и кондитерских изделий, выпечки, полуфабрикатов, копченостей. Их следует заменить нежирными сырами, творогом, кашами из злаков, свежими овощами, фруктами, ягодами.
После купирования острых болей врачом ЛФК составляется индивидуальный комплекс упражнений. Он обязательно учитывает физическую подготовку пациента, выраженность симптомов, причину развития гонартроза. Ежедневные занятия лечебной физкультурой способствуют укреплению мышц, восстановлению привычного объема движений.
Врач ЛФК присутствует на первых тренировках, контролирует выполнение упражнений, подсказывает, как правильно дозировать нагрузки. Их следует повышать постепенно для оптимальной адаптации мышц. К выполнению технически сложных упражнений целесообразно приступать через 2-3 недели регулярных тренировок.
Доктором Евдокименко разработана методика лечения гонартроза 2 степени плавными, медленными движениями, способствующими быстрому формированию мышечного корсета колена. Какие упражнения наиболее эффективны:
- сесть на стул, поочередно поднимать немного согнутые в коленях ноги, задерживаясь в точке максимального мышечного напряжения на 10-15 секунд;
- лечь на спину, одновременно поднимать ноги на 15-20 см от пола, разводить их в стороны;
- встать прямо, опереться на спинку стула, перекатываться с пяток на носки, стараясь удержаться в каждом положении на 10 секунд.
Каждое упражнение нужно выполнить 7-10 раз. Тренировку следует остановить при появлении болезненных ощущений в колене.
Врач-реабилитолог Попов — автор метода восстановления всех функций колена за счет укрепления мышц и связочно-сухожильного аппарата. В разработанный им комплекс включены следующие упражнения:
- лечь на спину, медленно подтягивать колени к корпусу, обхватив их руками;
- лежа на спине, делать круговые вращения коленями, имитируя езду на велосипеде;
- лечь на живот, руки вытянуть вдоль тела, поочередно поднимать и опускать голени.
Количество повторов — 10-15. Выполнять упражнения нужно на гимнастическом коврике или мягком ковровом покрытии.
Хирургическое лечение гонартроза 2 степени проводится достаточно редко. Показаниями к нему становятся неэффективность консервативной терапии на протяжении нескольких месяцев, быстрое прогрессирование патологии, устойчивый болевой синдром. При выборе оперативной методики предпочтение всегда отдается эндопротезированию. Замена изношенного коленного сустава эндопротезом позволяет пациенту после 3-6 месяцев реабилитации вернуться к активному образу жизни.
Мази, компрессы, травяные чаи, спиртовые и масляные настойки используются на этапе ремиссии, когда основное лечение уже проведено. Народные средства применяются с целью устранения слабых болей, изредка возникающих после повышенных нагрузок на колено.
| Народное средство для лечения гонартроза 2 степени | Способ приготовления |
| Обезболивающая мазь | В ступке растереть чайную ложку спиртовой настойки красного перца с 20 г густого меда. Добавить по паре капель эфирных масел чабреца и мяты, столовую ложку льняного масла. Ввести небольшими порциями 100 г медицинского вазелина |
| Противоотечный компресс | В стакане горячей воды растворить столовую ложку морской соли. Охладить полученное разведение, смочить в нем сложенный в несколько слоев бинт. Слега отжать, приложить к колену на час |

Какие могут быть осложнения
Если пациент с гонартрозом 2 степени не обращается за медицинской помощью или не соблюдает врачебные рекомендации, то вскоре у него может быть диагностирована патология 3 степени тяжести. На этом этапе происходит сращение суставной щели, что приводит к обездвиживанию колена (анкилозу). Человек утрачивает способность обслуживать себя в быту, выполнять профессиональные обязанности. Ситуация усугубляется частыми кровоизлияниями в сустав, наружными подвывихами надколенника, развитием вторичного реактивного синовита.
Возможные меры профилактики
Чтобы не допустить вовлечения в деструктивно-дегенеративный процесс здоровых тканей, необходимо строго придерживаться рекомендаций лечащего ортопеда. Следует контролировать массу тела, избегать переохлаждений и повышенных нагрузок на сустав, использовать эластичные наколенники.
Возможна ли инвалидность при 2 степени
Инвалидность при гонартрозе 2 степени присваивается пациентам нечасто. Даже выраженный болевой синдром не становится поводом для получения 2 или 3 группы. Чтобы доказать частичную или полную потерю трудоспособности, необходимо собрать требуемые пакет документов. Особенно информативны результаты рентгенодиагностики, подтверждающие наличие анкилоза (обездвиживания сустава), выраженной деформации бедренной и большеберцовой костей.
Читайте также:


