Оперативное лечение сосцевидного отростка
Лечение острого мастоидита в начальной стадии ничем не отличается от лечения острого отита и сводится к применению тепла или холода на область сосцевидного отростка и обеспечению оттока гноя из барабанной полости. Если явления мастоидита нарастают, температура не проявляет наклонности к падению и появляются признаки поражения кости, в виде отечности или флюктуации позади уха, то показано оперативное вскрытие отростка.
Чрезвычайно трудно в некоторых случаях установить показания и срок вмешательства, так как далеко не всегда имеются резкие изменения со стороны сосцевидного отростка. Особые трудности в этом отношении представляет латентная форма мастоидита, где единственным признаком костного процесса может быть повышение температуры. При таких обстоятельствах следует руководствоваться всей картиной заболевания и общей реакцией организма. Местная термометрия в большинстве случаев дает возможность обнаружить наличие в толще отростка гнойного очага.
С точки зрения последующего заживления трепанационной раны целесообразно оперировать на 2, 3 и даже 4-й неделе от начала заболевания, но очень часто бурное клиническое течение вынуждает производить раннюю трепанацию сосцевидного отростка. У лиц пожилого возраста, страдающих гнойным отитом, необходимо ставить более широкие показания к оперативному вмешательству, ибо часто наблюдаемое у них склерозирование кости может очень долго маскировать симптомы мастоидита.
В трудно разрешимых случаях приходится руководствоваться правилом, что лучше вскрыть отросток при относительных показаниях, чем допустить развитие опасных для жизни осложнений.
Операция мастоидита производится следующим образом: вдоль линии прикрепления ушной раковины проводится дугообразный разрез, проникающий через всю толщу кожи и надкостницу. При помощи распатора отделяют все мягкие ткани, покрывающие отросток. Трепанацию отростка производят желобоватыми долотами в области треугольника, ограниченного сверху linea temporalis, спереди задним краем слухового прохода и сзади приблизительным расположением синуса (точных указаний для определения задней границы не существует).
Если на поверхности отростка имеется свищ, то руководствуются его направлением и постепенно вскрывают гнойный очаг.
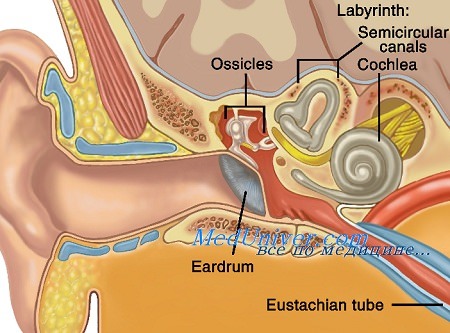
При отсутствии свища производят систематическим путем трепанацию отростка в указанном треугольнике по направлению к пещере, для чего приходится как бы подрываться под spina suprameatum. Antrum расположен обычно наглубине 1—1,5 см. Попутно вскрывают все клетки отростка, удаляют встречающиеся секвестры и выскабливают грануляции. Наряду с обязательным вскрытием пещеры отростка, необходимо также тщательным образом открыть и клетки его верхушки, в которых нередко имеется гнойный очаг.
При операции мастоидита нельзя трепанировать кость кверху от височной линии из опасения обнажить и ранить твердую мозговую оболочку. Нельзя также чрезмерно углубляться в переднем отделе раны, дабы не повредить лицевой нерв, и, кроме того, надо помнить о возможности различного расположения синуса, который в некоторых случаях может очень близкопод ходить к задней стенке слухового прохода.
При бецольдовском мастоидите широко вскрывают затеки в толще мягких тканей шеи, причем нередко приходится резецировать верхушку сосцевидного отростка. В случае распространения гнойного процесса на скуловую область удлиняют разрез, кверху и кпереди и удаляют пораженную кость у корня скулового отростка, обеспечивая надлежащим образом отток гноя.
По окончании операции на сосцевидном отростке костная рана рыхло тампонируется полосками стерильной марли.
Первая смена повязки производится обычно на 3—4-й день, последующие — через день и даже ежедневно, в зависимости от количества гнойного отделяемого. Гноетечение из уха обычно прекращается в ближайшие дни после операции и слух довольно быстро восстанавливается. Операционная рана требует для своего заживления от 6 до 8 недель, хотя возможны и значительные отклонения от этих сроков.
Некоторые авторы рекомендуют после операции наклады вать первичный шов на рану, что иногда дает первичное заживление (Фельдман).
- Вернуться в оглавление раздела "отоларингология"
Мастоидит — болезнь, с которой сталкиваются многие люди. Но далеко не каждый человек знает о том, что представляют собой сосцевидные отростки, и где они находятся. Каково строение этой части височной кости? Насколько опасно воспаление этих структур, и чем может быть вызвано заболевание? Этими вопросами интересуются многие люди.
Где находятся сосцевидные отростки?
Сосцевидный отросток представляет собой нижнюю часть височной кости. Если говорить о его расположении, то он находится внизу и сзади от основной части черепа.
Сам отросток имеет форму конуса, основание которого граничит с областью вокруг средней черепной ямки. Верхушка отростка направлена вниз — в ней крепятся некоторые мышцы, в частности грудино-ключично-сосцевидная мышца. Основание конуса граничит с твердой оболочкой головного мозга (именно поэтому инфекционное воспаление данного участка столь опасно, ведь патогенные микроорганизмы могут проникать непосредственно в нервные ткани).
В подкожной клетчатке, которая покрывает эту часть височной кости, находятся лимфатические узлы и сосуды, заушная вена и артерия. Здесь же проходят ветви малого и большого ушного нервов.
Стоит отметить, что сосцевидные отростки могут иметь разную форму. У одних людей они длинные с узким снованием, у других — короткие, но с широким основанием. Эта анатомическая особенность во многом зависит от генетической наследственности.
Строение сосцевидного отростка
Как уже упоминалось, эта часть височной кости по форме напоминает конус. В современной анатомии принято выделять так называемый треугольник Шипо, который находится в передневерхней части отростка. Сзади треугольник ограничен сосцевидным гребешком, а спереди его граница проходит у задней части наружного слухового канала.
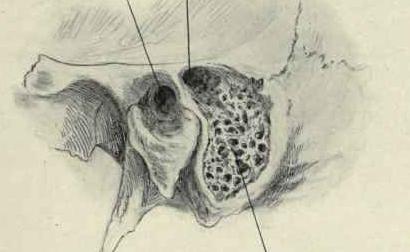
Внутренняя структура отростка чем-то напоминают пористую губку, так как здесь есть множество полых ячеек, которые представляют собой не что иное, как воздухоносные придатки барабанной полости. Количество и размер таких ячеек может быть разным и зависит от особенностей роста и развития организма (например, воспаление уха в детском возрасте оставляет свой след на структуре сосцевидного отростка).
В области треугольника Шипо находится самая большая ячейка, именуемая антрумом или пещерой. Это структура образуется в связи с тесным взаимодействием с барабанной полостью и присутствует у каждого человека (в отличие от меньших ячеек, количество которых может варьироваться).
Типы сосцевидных отростков
Как уже упоминалось, сосцевидный отросток височной кости может иметь разную внутреннюю структуру. В первый год жизни младенца происходит формирование антрума. До трех лет идет активная пневматизация внутренних тканей отростка, что сопровождается появлением полых ячеек. Кстати, этот процесс длится в течение всей жизни человека. В зависимости от количества и размеров полостей принято выделять несколько типов строения:
- Пневматические сосцевидные отростки характеризуются образованием крупных ячеек, которые заполняют всю внутреннюю часть этой костной структуры.
- При склеротическом типе внутри отростка практически нет ячеек.
- В диплоэтическом сосцевидном отростке находятся мелкие ячейки, которые содержат в себе небольшое количество костного мозга.
Стоит отметить, что чаще всего врачи обнаруживают следы смешанного формирования полостей в этой части височной кости. Опять же здесь все зависит от генетических особенностей организма, темпов развития, а также наличия травм и воспалительных заболеваний в детском и подростковом возрасте.
Воспаление сосцевидного отростка и его причины
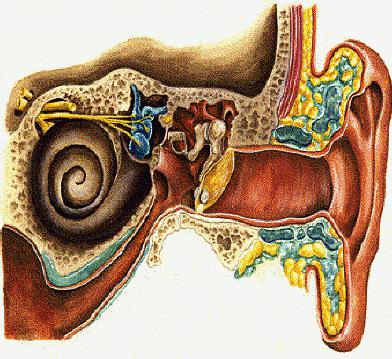
Болезнь, при которой наблюдается воспаление тканей сосцевидных отростков, называют мастоидитом. Чаще всего причиной является инфекция, причем патогенные микроорганизмы могут попадать в эту область черепа разными путями.
Чаще всего подобное заболевание развивается на фоне отитов. Инфекция попадает в сосцевидный отросток височной кости из барабанной полости или слухового прохода. В некоторых случаях воспаление развивается при непосредственной травме черепа в области виска или уха. Источником инфекции могут быть воспаленные лимфатические узлы, находящиеся в этой зоне. Гораздо реже причиной заболевания является системное заражение крови.
Основные симптомы воспаления
Основные признаки мастоидита во многом зависят от степени тяжести и стадии развития заболевания. Например, на начальных этапах отличить воспаление сосцевидного отростка от обыкновенного отита очень сложно.
Пациенты жалуются на острую, стреляющую боль в ухе. Наблюдается повышение температуры, слабость и ломота в теле, головные боли. Появляются выделения из слухового прохода.
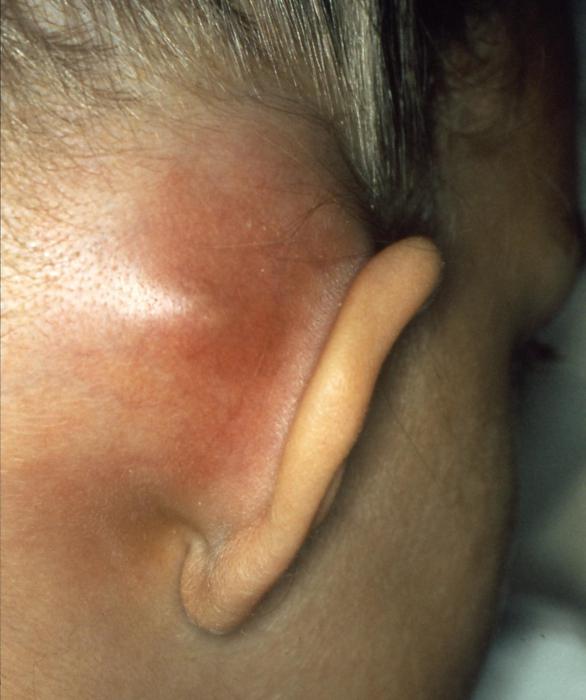
При отсутствии терапии или недостаточном лечении (например, слишком быстром прекращении приема антибиотиков) клиническая картина меняется. Сосцевидный отросток уха постепенно наполняется гноем, а под давлением разрушаются костные перегородки между ячейками. Кожа и подкожные ткани за ушной раковиной отекают и краснеют, становятся твердыми, горячими на ощупь. Ушная боль становится сильнее, а из ушного канала выделяются густые гнойные массы.
Воспаление из полостей сосцевидного отростка может распространяться под надкостницу — гной накапливается уже в слое подкожной клетчатки. Довольно часто гнойник разрывается самостоятельно, в результате чего на коже образуется свищ.
Насколько опасным может быть заболевание? Самые распространенные осложнения

Как уже упоминалось, расположен сосцевидный отросток за ухом и граничит с важными органами. Поэтому отсутствие своевременной терапии чревато опасными последствиями. Если очаг прорывается в полость среднего и внутреннего уха, развивается лабиринтит. Воспаление внутреннего уха сопровождается шумом в ушах, снижением слуха, а также поражением органа равновесия, что ведет к нарушению координации движений.
Сосцевидные отростки граничат с твердыми оболочками головного мозга. Инфекция может распространяться на нервные ткани, что приводит к развитию менингитов, энцефалитов, а иногда и абсцессов.
Опасным является проникновение инфекций в сосуды, отвечающие за кровообращение головного мозга — это чревато не только воспалением сосудистых стенок, но также образованием тромбов, закупоркой артерий и даже летальным исходом.
К осложнениям мастоидита можно отнести и поражение лицевого нерва. Ведь сосцевидный отросток за ушами находится очень близко к нервным волокнам.
Как лечат мастоидит?
Как видно, мастоидит — крайне опасное заболевание, поэтому адекватная терапия здесь просто необходима. Любое промедление и попытки самолечения могут повлечь за собой массу опасных осложнений.
Как правило, лечение проводится в условиях стационара, где у врача есть возможность постоянно наблюдать за состоянием пациента. Больным назначают внутривенное введение антибиотиков, помогающих бороться с бактериальной инфекцией. Кроме того, нужно создать условия для свободного выхода гнойных масс из слухового прохода.
Когда нужна трепанация сосцевидного отростка?

К сожалению, консервативная терапия эффективна лишь на начальных стадиях мастоидита. Если гной начал накапливаться в полостях нижней части височной кости, то хирургическое вмешательство простой необходимо. Трепанация сосцевидного отростка начинается с вскрытия костной стенки отростка. После этого хирург с помощью инструментов очищает ткани от гноя, обрабатывает их антисептиками и антибактериальными растворами. Затем устанавливается специальная дренажная система, которая обеспечивает легкое и быстрое удаление выделений, а также местное введение антибиотиков.
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ МАСТОИДИТА
Чаще всего причиной возникновения мастоидита является инфекция среднего уха (средний отит), которая переходит на сосцевидный отросток. При этом инфекционный процесс может привести к разрушению нежной костной структуры ячеек сосцевидного отростка. Мастоидит – это инфекционно-воспалительный процесс в сосцевидном отростке. Это костный отросток, который находится позади уха. Сосцевидный отросток имеет в своей толще воздухоносные полости. Он является местом прикрепления грудино-ключично-сосцевидной мышцы, ременной и длиннейшей мышц головы. Структура костной ткани сосцевидного отростка ячеистая, наподобие пчелиных сот.
При дальнейшем распространении инфекционного процесса он может перейти в полость черепа и головной мозг, что чревато серьезными последствиями: воспалению мозговой оболочки (менингиту), абсцессу головного мозга (из-за анатомически близкого расположения синусов и оболочек мозга) и гнойному воспалению внутреннего уха (лабиринтиту), что может привести к глухоте.
Как уже сказано, причиной возникновения мастоидита служит переход воспалительного процесса со среднего уха на сосцевидный отросток. Обычно при мастоидите обнаруживаются следующие возбудители: пневмококки, Hemophilus influenzae (гемофилус инфлюэнце), бета-гемолитический стрептококк и грамотрицательная микрофлора.
Мастоидит начинает проявляться с повышения температуры, ухудшения общего состояния. В области сосцевидного отростка позади уха появляется болезненность при надавливании, отечность. Кроме того, появляется боль в ухе, которая часто имеет пульсирующий характер. Отмечается выделение гноя из уха, оттопыренность ушной раковины. Кроме того, может быть понижение слуха, а также отек барабанной перепонки.
Осложнения мастоидита могут быть как внечерепными, так и внутричерепными.
К внечерепным осложнениям мастоидита, а также острого среднего отита, прежде всего, относятся нарушение слуха, лабиринтит (с резким головокружением), поражение лицевого нерва. Кроме того, мастоидит может осложняться поднадкостничным абсцессом или прорывом гноя через внутреннюю стенку верхушки сосцевидного отростка под грудино-ключично-сосцевидную мышцу (так называемый мастоидит Бецольда).
К внутричерепным осложнениям относятся эпидуральный абсцесс (абсцесс в области мозговой оболочки), тромбофлебит синусов твердой мозговой оболочки (чаще всего сигмовидного синуса), менингит и абсцесс головного мозга.
Диагностика мастоидита, прежде всего, основана на сборе жалоб пациента, уточнении о перенесенном среднем отите, а также на осмотре пациента. Для уточнения диагноза применяется рентгенография, компьютерная томография. Для уточнения характера возбудителя обычно проводится исследование гнойного отделяемого.
Основу лечения мастоидита составляет мощная антибиотикотерапия. При минимальном поражении костной ткани сосцевидного отростка проводится миринготомия – прокол барабанной перепонки для того, чтобы обеспечить отток гноя, и кроме того, исследовать гной на характер микрофлоры. При неэффективности антибиотикотерапии или хронизации процесса, а тем более при подозрении на возникновение осложнений со стороны головного мозга или черепа, ставится вопрос о необходимости оперативного лечения – мастоидэктомии – удалении задней стенки слухового канала, остатков барабанной перепонки, а также молоточка и наковальни – слуховых косточек среднего уха, которые к моменту операции обычно уже бывают разрушены инфекцией. Стремечко и лицевой нерв обычно при этом не поражаются.
Иногда ввиду полной неэффективности антибиотиков бывает необходима операция радикальной мастоидэктомии. При этом отмечается нарушение слуха пациента вследствие предшествовавших изменений.
Мастоидэктомия – это операция, направленная на удаление гноя и грануляций из полостей сосцевидного отростка при воспалительных процессах в нем. В настоящее время данная операция выполняется редко ввиду широкого применения мощных антибиотиков при мастоидите. Однако в случае неэффективности применяемых антибиотиков, а также развитии хронического воспаления, а тем более при таких осложнениях мастоидита, как менингит, абсцесс головного мозга и других, необходимо проведение операции. Иногда мастоидэктомия проводится с целью реконструкции парализованного лицевого нерва.
Имеется три типа операции мастоидэктомии, которые отличаются по своему объему и цели выполнения.
- Простая мастоидэктомия. Этот тип операции проводится через слуховой проход либо через разрез позади уха. Вскрывается полость сосцевидного отростка и удаляется гной вместе с грануляциями. Далее рассекается барабанная перепонка (миринготомия) для того, чтобы был отток гноя из среднего уха. В месте операции применяются антибиотики.
- Радикальная мастоидэктомия. При этой операции полностью удаляются барабанная перепонка и почти все структуры среднего уха, за исключением стремечка, что позволяет в дальнейшем проводить оперативное лечение нарушения слуха.
- Модифицированная мастоидэктомия. При этой операции сохраняются целостность барабанной перепонки и структур среднего уха, что намного улучшает прогноз восстановления слуха.
Операция проводится под общей анестезией. Пациент при этом лежит на спине с повернутой в здоровую сторону головой. Голова хорошо фиксируется. Хирург оттягивает ушную раковину кпереди и, отступя от нее кзади на 1 см делает разрез кожи в виде дуги. После этого кожа вместе с надкостницей (оболочкой, покрывающей кость) отслаивается. Становится видна кость. Далее хирургическим инструментом (долотом, молоточком или специальной стамеской) хирург сдалбливает кость до тех пор, пока не появятся ячейки сосцевидного отростка и его самая большая ячейка – так называемая сосцевидная пещера (латинское antrum, отсюда и название операции – антротомия). После того, как вскрыта эта ячейка. Хирург удаляет гной, грануляции и другие пораженные ткани, после чего в полость вводится дренаж для облегчения оттока гноя. Кроме того, для борьбы с микрофлорой в нее вводятся антибиотики. После всего этого рана зашивается. На рану накладывают повязку.
Если после операции пациент отмечает кровь на повязке, напряжение мышц шеи или головокружение с головной болью (признак менингита) или паралич половины лица (указывает на поражение лицевого нерва), а также нарушение глотания), следует немедленно обратиться к лечащему врачу.
Возможные осложнения мастоидэктомии
Осложнения при мастоидэктомии встречаются редко, но они не исключаются:
- Постоянное гнойное отделяемое из уха.
- Инфекционные осложнения, включая менингит и абсцесс головного мозга.
- Нарушение слуха.
- Крайне редкое осложнение – повреждение лицевого нерва. При этом отмечается паралич половины лица.
- Временное головокружение.
- Временная потеря вкусовых ощущений одной из половин языка.
Причины
Общие сведения
Сосцевидный отросток представляет собой выступ височной кости черепа, расположенный позади ушной раковины. Внутренняя структура отростка сформирована сообщающимися ячейками, которые разделены между собой тонкими костными перегородками. У разных людей сосцевидный отросток может иметь различное строение. В одних случаях он представлен крупными заполненными воздухом ячейками (пневматическое строение), в других случаях ячейки мелкие и заполнены костным мозгом (диплоэтическое строение), в третьих — ячеек практически нет (склеротическое строение). От типа строения сосцевидного отростка зависит течение мастоидита. Наиболее склонны к появлению мастоидита лица с пневматическим строением сосцевидного отростка.
Внутренние стенки сосцевидного отростка отделяют его от задней и средней черепных ямок, а специальное отверстие сообщает его с барабанной полостью. Большинство случаев мастоидита возникает как следствие перехода инфекции из барабанной полости в сосцевидный отросток, что наблюдается при остром среднем отите, в отдельных случаях при хроническом гнойном среднем отите.
Провоцирующие факторы
Развитию мастоидита могут способствовать и некоторые провоцирующие факторы, среди которых можно выделить:
- ослабленное состояние общего и местного иммунитета;
- повышенная вирулентность патогенных микроорганизмов;
- наличие некоторых хронических заболеваний – туберкулеза, сахарного диабета, гепатита, бронхита, пиелонефрита, ревматоидного артрита и др.;
- патологические процессы в носоглотке – хронический фарингит, ринит, синусит, ларинготрахеит;
- изменения в структуре уха после перенесенных заболеваний (наружного или среднего отита, аэроотита, травм уха).
Профилактика мастоидита
Предотвратить данное заболевание поможет своевременная диагностика и адекватное лечение состояний, осложнением которых он может быть:
- острого среднего отита;
- сепсиса;
- туберкулеза;
- травматических повреждений височной кости.
Здоровое питание, регулярные адекватные физические нагрузки, полноценный сон – эти факторы способствуют улучшению функционирования защитных сил организма, что повышает невосприимчивость его к инфекции.
Классификация
Мастоидит в зависимости от причины может быть:
- первичным;
- вторичным.
Также его можно подразделить на:
- гематогенный;
- отогенный;
- травматический.
Если рассматривать процесс по стадии воспаления, то можно выделить:
- экссудативный;
- пролиферативно-альтернативный (истинный).
В зависимости от клинической формы мастоидит может быть:
- типичным;
- атипичным.
Симптомы
Одним их характерных признаков является боль в области сосцевидного отростка, которая может быть постоянной или отмечаться только при надавливании на него. Кожа над сосцевидным отростком припухшая и гиперемирована.
Если мастоидит перешел в гнойный, то может ощущаться пульсация в области отростка. При прорыве гнойного содержимого из ячеек отростка под мягкие ткани образуется субпериостальный абсцесс. В этом случае гиперемия и припухлость кожи над сосцевидным отростком нарастают, а ушная раковина отклоняется книзу и кпереди. В самых запущенных случаях абсцесс может прорваться с образованием свища.
При осмотре врач может увидеть следующие местные симптомы мастоидита:
- отечность и покраснение заушной области;
- сглаженность кожной складки за ухом;
- оттопыренность ушной раковины;
- задневерхняя стенка костной ткани наружного слухового прохода опущена;
- барабанная перепонка инфильтрирована и утолщена;
- через перфоративное отверстие происходит выделение гноя;
- снижение слуха.
Но в некоторых случаях клинические проявления мастоидита могут отличаться от перечисленных выше. Поэтому имеет смысл рассмотреть их более подробно.
В этом случае воспалительные изменения слабо выражены, перфорация барабанной перепонки может отсутствовать. Нарушено общее состояние – присутствует общая слабость, снижение аппетита, нарушен сон, отмечается субфебрильная температура. Такое атипичное течение может встречаться при нарушенной реактивности организма, а также при некоторых видах возбудителя (например, слизистом стрептококке).
Атипичный мастоидит может развиться при несистемном лечении острого отита с помощью антибиотиков (например, при недостаточной продолжительности лечения или при небольшой дозировке).
Также атипичное течение возможно при тяжелой форме сахарного диабета, у больных с выраженными формами авитаминоза и алиментарной дистрофии.
Наиболее частой причиной развития такого мастоидита является инфицирование полости среднего уха микобактериями туберкулеза с последующим переходом воспалительного процесса на сосцевидный отросток. Среди особенностей можно отметить отсутствие болезненных ощущений при гнойном отделяемом, также нет боли при надавливании на сосцевидный отросток.
Сифилитический мастоидит встречается довольно редко – как правило, при вторичном или третичном сифилисе. Характерно вялое течение, припухлость области сосцевидного отростка, отсутствие гноетечения. Диагноз ставится на основании других признаков сифилитического процесса.
При этом имеется четкая связь между травмой височной кости и последующим развитием мастоидита. Среди особенностей можно отметить преобладание местных симптомов, повышенной температуры тела, как правило, не бывает. Течение воспалительного процесса в этом случае продолжительное и вялое. Может сочетаться с нарушением функции вестибулярного аппарата, так как нередко при травме затрагивается внутреннее ухо.
Лечение
Назначение терапии при мастоидите во многом зависит от его причины, стадии процесса и наличия осложнений.
Одновременно с антибиотиками назначаются антигистаминные, противовоспалительные, иммунокоррегирующие и детоксикационные средства. Обязательным условием при проведении антибиотикотерапии является обеспечение оттока гнойного содержимого. Нередко общую антибиотикотерапию сочетают с местной.
Если через сутки-двое после назначения антибиотиков не было отмечено какого-либо улучшения, то может стоять вопрос о проведении оперативного лечения.
Показания к проведению оперативного лечения мастоидита могут быть следующими:
- отсутствие улучшения после назначения антибиотикотерапии в течение суток-двух;
- выявление врачом второй пролиферативно-альтернативной стадии заболевания;
- наличие признаков внутричерепных осложнений;
- образование субпериостального абсцесса и прорыв гноя в область верхушки сосцевидного отростка;
- тяжелое общее состояние.
При наличии вышеуказанных симптомов может быть проведена мастоидотомия. Суть операции заключается во вскрытии сосцевидного отростка (его пещеры и ячеек) с проведением дренирования полости и удалением патологически измененного участка костной ткани. Хирургическая операция может проводиться под общим или местным наркозом.
Выделяют три вида хирургических вмешательств, которые могут проводиться при мастоидите.
- Простая. Может выполняться через разрез позади ушной раковины или через слуховой проход. После вскрытия полости сосцевидного отростка происходит удаление гнойного содержимого. Затем проводят вскрытие барабанной перепонки с целью обеспечить отток гноя из полости среднего уха. При проведении оперативного вмешательства местно используются антибиотики.
- Радикальная. Она включает в себя удаление барабанной перепонки, а также всех структур среднего уха (за исключением стремечка).
- Модифицированная. Данный тип хирургического вмешательства позволяет сохранить целостность структур среднего уха и барабанной перепонки.
Также в полость сосцевидного отростка вводятся антибиотики. После этого проводят зашивание раны и наложение повязки.
Относительно редко, но после выполнения мастоидотомии могут встречаться осложнения, среди которых можно выделить следующие:
- инфекционные осложнения (например, абсцесс головного мозга или менингит);
- наличие постоянного гнойного отделяемого из уха;
- снижение слуха;
- временное головокружение;
- временная потеря вкусовых ощущений на одной половине языка.
Диагностика заболевания
Кроме внешнего осмотра у отоларинголога и хирурга, назначаются следующие исследования:
- бакпосев жидкостей из уха;
- отоскопия;
- анализы крови – общий и на биохимию;
- исследование остроты слуха;
- рентгенография;
- КТ черепа.
Эти исследования позволяют дифференцировать мастоидит с фурункулом, лимфаденитом, выяснить степень поражения сосцевидного отростка. Дополнительно может назначаться консультация у следующих специалистов – невролог, офтальмолог.
Что делать, если вскочил фурункул (прыщ) в ухе и болит, лечение в домашних условиях
Большая медицинская энциклопедия
Авторы: В. Г. Гинзбург, Я. С. Темкин.
Мастоидит лечат консервативно и оперативно.
Консервативное лечение
Консервативное лечение мастоидита сводится к лечению основного заболевания – острого воспаления среднего уха.
Благодаря внедрению в лечебную практику антибиотиков течение мастоидита изменилось, резко уменьшилось количество оперативных вмешательств (по данным отечественных и зарубежных авторов, в 15-20 раз), однако отказ от хирургического лечения мастоидита может явиться причиной развития стойких патологических изменений в барабанной полости и связанного с ними резкого понижения слуха, а также внутричерепных и общих осложнений.
При туберкулёзном мастоидите лечение, как правило, консервативное специфическое. Вопрос об операции нужно решать с большой осторожностью ввиду угрозы ухудшения. Лечение сифилитического мастоидита специфическое, обычно эффект от лечения наступает быстро. Операция показана только при тяжёлом общем состоянии больного, при наличии больших разрушений в отростке, субпериостальном абсцессе. Болезненность при надавливании на сосцевидный отросток и опущение верхней задней стенки костного слухового прохода при продолжающемся в течение 3-4 нед. и больше гноетечении из уха на фоне консервативного лечения, наличие субпериостального абсцесса дают основания к оперативному вмешательству.
Показаниями к немедленной операции являются признаки перехода инфекции на мозговые оболочки и лабиринт или симптомы сепсиса. Промедление в этих случаях опасно для жизни.
По поводу мастоидита производят простую трепанацию сосцевидного отростка (синонимы: антротомия, мастоидотомия, мастоидэктомия). Её цель – вскрытие сосцевидных ячеек и пещеры, дренирование барабанной полости и удаление патологически изменённого участка кости. Операцию производят под местным или общим обезболиванием. При местном обезболивании под кожу и надкостницу сосцевидного отростка вводят 20-30 мл 0,5-1% раствора новокаина. Отмечается тенденция к расширению показаний к общему обезболиванию.
Первый этап операции – обнажение сосцевидного отростка. Позади ушной раковины, отступя на 0,5 см от места её прикрепления, делают дугообразный разрез кожи и надкостницы, начиная от верхушки ушной раковины и до верхушки сосцевидного отростка, а затем распатором отделяют мягкие ткани вперёд и назад. Края раздвигают специальными крючками. При операции на кости руководствуются расположением следующих опознавательных пунктов: нижняя височная линия (linea temporalis inf.), которая соответствует дну средней черепной ямки, надпроходная ость (spina suprameatum), а если она не выражена, – верхняя стенка наружного слухового прохода. Операционное поле в типичных случаях мастоидита не должно выходить за пределы этих пунктов.
Второй этап – вскрытие сосцевидной пещеры и всех гнойных очагов в отростке, удаление патологически изменённой кости. Предварительно следует вскрыть ячеистые группы отростка. Вскрытие сосцевидной пещеры облегчает дальнейшую ориентировку и поэтому является основным моментом операции. Сосцевидная пещера расположена в глубине кости и соответствует на наружной поверхности отростка участку, отстоящему на 2-3 мм назад от надпроходной ости. В этом участке и начинают трепанацию отростка. После удаления коркового вещества отверстие в кости расширяют и одновременно углубляют по направлению к пещере. Зонд, осторожно введённый в сосцевидную пещеру, проводят спереди во вход в пещеру (aditus ad antrum); если зонд проходит, значит он попал в пещеру, а не в обычную ячейку. Далее приступают к вскрытию отдельных групп ячеек.
В результате операции вместо сложной системы воздухоносных ячеек образуется одна большая полость. Операция значительно облегчается, если имеются свищи в корковом веществе или если после удаления коркового вещества сейчас же показывается гной.
Для обеспечения гладкого послеоперационного течения необходимо полностью удалить патологически измененную кость и грануляции. Послеоперационную полость после обработки антисептиками заполняют тампоном из марли. Накладывают один-два шва у верхнего края раны.
Операционное поле покрывают марлевой салфеткой и толстым слоем ваты, которые фиксируют повязкой. В некоторых случаях на рану накладывают первичный шов и оставляют небольшой выпускник в нижнем углу раны. Первичный шов имеет известные преимущества: сроки заживления при нём ускоряются. Однако этот способ имеет и свои недостатки: полость не всегда заполняется плотными грануляциями, вследствие чего (возникают нагноения и рецидивы. Для обеспечения хорошего заживления полость иногда заполняют различными лекарственными веществами (висмут-вазелиновая, сульфаниламидная, пенициллиновая паста и др.).
При верхушечно-шейном мастоидите удаляют верхушку отростка и дополнительно широко вскрывают абсцесс под мышцами шеи. При зигоматиците продолжают разрез спереди от ушной раковины и вскрывают ячейки скулового отростка. При операции по поводу контузионного мастоидита необходимо вскрыть все сосцевидные ячейки. При этом часто обнаруживаются поражённые ячейки в зоне, которая при осмотре отростка кажется совершенно нормальной.
У детей в возрасте до 2 лет необходимо при этой операции соблюдать некоторые меры предосторожности: не следует сразу разрезать мягкие ткани вплоть до кости, так как, если кость мягкая, а тем более если имеются её дефекты, можно поранить мозговые оболочки. В связи с этим рекомендуется производить разрез послойно. Опознавательные пункты могут быть плохо выражены. В таких случаях нужно ориентироваться на заднюю и верхнюю стенки слухового прохода. Сосцевидная пещера у детей расположена поверхностно, и её легко вскрыть с помощью острых ложек или стамесок. Ввиду мягкости кости применение молотка излишне.
Послеоперационное лечение
Целью послеоперационного лечения является прекращение гноетечения из уха и заполнение операционной полости здоровыми грануляциями, которые в дальнейшем превращаются в рубцовую ткань. Первую повязку и удаление тампона производят, как правило, на 5-6 день после операции, последующие – через день, а затем реже. Полоски марли доводят до дна раны.
Пока гноетечение из уха продолжается, не надо ускорять закрытие пещеры. Когда же оно прекратилось, не следует вводить в пещеру тампон, чтобы она скорее закрылась. При нормальном ходе заживления здоровые грануляции покрывают равномерно все стенки полости. Полость изнутри постепенно суживается, а затем образуется рубец.
Если процесс гранулирования идёт очень медленно и вяло, то применяют мазь Вишневского, сульфаниламидные и пенициллиновые мази, рыбий жир, УФ-облучение и т. д. Излечением считается полное закрытие операционной полости, прекращение выделений из уха, нормализация барабанной перепонки и восстановление слуха.
У лиц, которым была сделана антротомия, могут наблюдаться рецидивы. Возникает мастоидит в различные периоды после полного заживления операционной раны, чаще – у детей дошкольного возраста. Из условий, предрасполагающих к рецидивам мастоидита, важное значение имеют неполное удаление при операции патологически изменённой кости, излишне широкое вскрытие пещеры, преждевременное закрытие раны при вялом гранулировании.
У детей рецидивам способствуют пониженное питание, рахит, экссудативный диатез, туберкулёзная интоксикация. Рецидиву мастоидита обычно предшествует острое заболевание среднего уха. При нагноении рубца в большинстве случаев с помощью разреза опорожняют гнойник, применяют также антибиотики. При отсутствии эффекта производят повторную мастоидотомию, а при наличии соответствующих показаний – радикальную операцию уха .
Гнойный процесс в сосцевидном отростке может распространиться на мозговые оболочки и сигмовидный синус. В случае прорыва субпериостального абсцесса наружу образуется свищевой ход, из которого долго выделяется гной. При мастоидите велика опасность потери слуха. Длительный воспалительный процесс может привести к стойким сращениям в барабанной полости: возможно также токсическое поражение окончаний преддверно-улиткового нерва во внутреннем ухе.
Однако при рациональном консервативном лечении и своевременной операции при наличии показаний к ней прогноз благоприятен – гноетечение из уха прекращается, слух восстанавливается.
Лучшее средство предупреждения мастоидита – своевременное и рациональное лечение острого гнойного среднего отита. Особенно важно своевременное обеспечение свободного оттока гноя из среднего уха при остром его воспалении.
 |
Последнее обновление страницы: 17.11.2014 Обратная связь Карта сайта
Читайте также:


