Оперативное лечение переломов вертлужной впадины
Вертлужная впадина, капсула, связочный аппарат, головка бедренной кости составляют тазобедренный сустав. Помимо различных болезней, при которых происходит дегенеративно-дистрофическое поражение тканей, сустав может пострадать и при переломе. Риск возникновения перелома возрастает, если имеются следующие факторы:
- нарушения обменных процессов в тканях костей;
- опухоли;
- инфекции.
При несвоевременном и неграмотном лечении сросшийся даже с незначительным смещением отломков перелом в конечном итоге способен привести к инвалидизации человека, поскольку тазобедренный сустав несет большую нагрузку и отвечает за ее равномерное перераспределение на ноги. В некоторых случаях перелом срастается плохо и медленно, у пожилых людей сращение уже может и не произойти. В таком случае подвижность существенно ограничивается, часто приводит в летальному исходу из-за того, что человек оказывается прикованным к постели. Ситуацию может исправить только замена сустава на искусственный.
Вертлужная впадина: виды переломов и способы лечения
Порядка 20% случаев механического нарушения целостности тазовых костей касаются вертлужной впадины. Травмирование может произойти прямо (например, при боковом столкновении в автоаварии) и косвенно (например, при падении). В анатомическом строении вертлужной впадины выделяют переднюю, а также заднюю колонны. Первую образуют передняя часть подвздошной кости в совокупности с лонной, вторую – задняя часть подвздошной кости и седалищная кость. Задняя колонна более прочная, однако при авариях ломается чаще именно она.
Переломы могут быть:
- Простые. К ним относятся переломы заднего и переднего края, задней колонны, поперечные переломы.
- Сложные. При данном типе происходит одновременный перелом задней стенки и колонны, перелом задней стенки вкупе в поперечным, перелом передней колонны совместно с поперечным переломом задней или повреждение одновременно обеих колонн. Сложные переломы обычно многооскольчатые.
Точно определить тип перелома можно только при помощи обзорной рентгенографии области таза. Часто при поступлении пациента с переломами рентгеновский снимок делается не слишком высокого качества, не всегда можно рассмотреть мелкие детали. Поэтому для наиболее четкой картины рекомендуется КТ (поперечная или трехмерная).
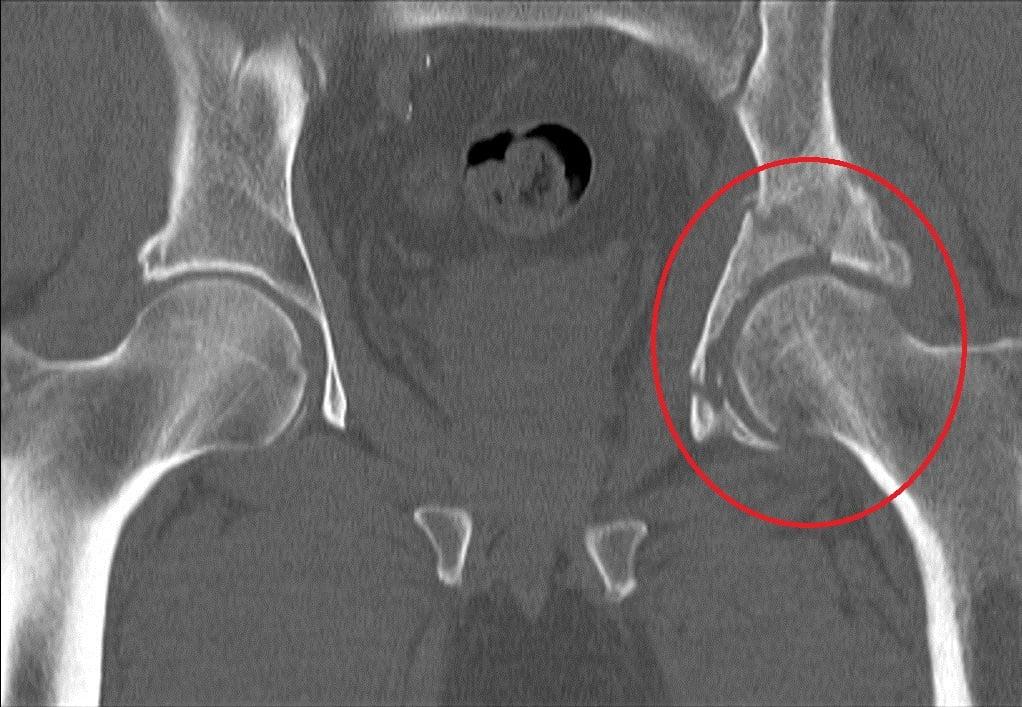
После точной диагностики при помощи КТ выявляется степень смещения тазовых костей. Если смещение минимально, то применяется тракция (вытяжение) и заживление в течение реабилитационного периода. Если же смещение существенное, а также присутствует вывих, то после вправления используется скелетное вытяжение. После вытяжения делается анализ состояния сустава: при удачном совпадении осколков производится тракция и реабилитация, при оставшемся смещении решается вопрос об оперативном вмешательстве. Если перелом в данный момент времени неоперабельный, то через 4-6 месяцев проводится эндопротезирование. В случае возможности проведения операции применяются следующие методы: артротомия, репозиция, стабильная фиксация.
Неоперабельным считается многооскольчатый перелом. При этом может возникнуть некроз головки, а также деформирующий артроз сустава. Остеосинтез не рекомендован, оптимальным вариантом является замена сустава. Свободные костные частицы необходимо удалить, поскольку они вызывают боль и деформируют суставные ткани.

Консервативное лечение возможно в следующих случаях
- если смещения не произошло;
- сломано не более 25% заднего края вертлужной впадины;
- низкий поперечный перелом;
- низкий перелом передней колонны;
- перелом двух колонн при сохранности объединяющего их свода впадины.
Если по истечении заданного периода времени сращения не происходит, то перелом считается несрастающимся. В таких случаях выходом является полная или частичная замена сустава на имплантат. При необходимости применяется дополнительный костный материал.
Повреждения вертлужной впадины со смещением, если вовремя не выполнена анатомическая репозиция, ведут к несращению костных образований вертлужной впадины при значительных смещениях, развитию тяжелого посттравматического артроза тазобедренного сустава, асептическому некрозу головки бедренной кости или фрагментов вертлужной впадины, неопороспособности конечности и таза и так далее. Добиться точного сопоставления костных отломков консервативно в большинстве случаев не представляется возможным.
При предоперационном планировании необходимо иметь точную характеристику типа перелома, это определяет оперативный доступ и метод фиксации. Операция должна выполняться в ранние сроки с воссозданием конфуэнтности суставных образований и стабильной фиксацией костных отломков. В своей работе мы пользуемся общеизвестной классификацией AO/ASIF (1981-87 гг.).
С 2000 по 2005 год нами пролечено 48 пациентов с трансвертлужными переломами.
У 12 имелось повреждение типа А, остеосинтез выполнялся преимущественно реконструктивными пластинами и винтами.
Все переломы типа В (14 пациентов) потребовали фиксации 1 или 2 реконструктивными пластинами, зачастую с дополнительным введением 7,0 мм или 6,5 мм винтов в роли стягивающих переднюю и (или) заднюю колонну вертлужной впадины, а в 4 случаях - комбинации с внешней фиксацией стержневым аппаратом АО (при сочетании с повреждениями переднего полукольца таза).
Повреждения типа С имели место у 22 пациентов (у 12 сочетались с другими повреждениями таза, потребовавших фиксации). 20 пострадавшим выполнен остеосинтез обеих колонн вертлужной впадины. Остальным двум удалось на скелетном вытяжении хорошо репонировать перелом вертлужной впадины, и им выполнялся только внеочаговый остеосинтез таза, для ранней активизации пациентов.
Стабильности мы достигали использованием наружной фиксации стержневым аппаратом АО, за счет введения стержней Шанца в крылья подвздошных костей и в надвертлужные зоны. Необходимо отметить, что только 1/4 часть всех пациентов (12 человек) была оперирована в 1-14 день после травмы. У всех 12 получен хороший функциональный результат. Остальным по разным причинам выполнялись более отсроченные вмешательства (от 2 недель до 4 месяцев) и, соответственно, чем больше времени прошло после травмы, тем труднее, травматичнее протекала операция, и хуже был функциональный результат. Из них 10 пациентам было выполнено в последующем тотальное эндопротезирование тазобедренного сустава из-за асептического некроза головки бедренной кости. Восьми относительно молодым пациентам (35-45 лет) производилась костно-пластическая реконструкция вертлужной впадины по поводу несросшихся переломов через 4-6 месяцев после травмы, с целью создания опороспособности и формы впадины, для последующего тотального эндопротезирования тазобедренного сустава. У четверых из этой группы развился асептический некроз головки бедренной кости до нашей операции реконструкции впадины.
Убедившись во время операции в фрагментации и остеолизе головки, мы производили резекцию головки и шейки бедренной кости во время хирургического доступа к вертлужной впадине. Это может значительно облегчить само вмешательство за счет более широкой возможности манипулировать на впадине, а также дает дополнительный костный материал для остеопластики. После костной пластики и остеосинтеза вертлужного компонента операцию заканчивали пломбировкой вновь созданной впадины спейсором из костного цемента или резецированной головки бедра. По нашему мнению, эта манипуляция позволяет снять нагрузку с элементов реконструированной впадины и разгрузить ее. Это уменьшает риск развития асептического некроза синтезированных фрагментов, а также остеолиза и рассасывания использованного пластического материала.
Закрытые переломы вертлужной впадины, бесспорно, относятся к крайне тяжелым внутрисуставным переломам, которые требуют раннего оперативного вмешательства, во время которого решаются задачи хорошей репозиции костных отломков и стабильной их фиксации. Успех операции зависти от ее ранних сроков и поздней нагрузки. Однако в 20% случаев в последующем потребовалось выполнение тотального эндопротезирования тазобедренного сустава.
Р.Я. ХАБИБЬЯНОВ
Республиканская клиническая больница МЗ РТ , г. Казань
Хабибьянов Ровиль Ярхамович
кандидат медицинских наук, заведующий научно-исследовательским отделом
420064, г. Казань, ул. Оренбургский Тракт, д. 138, тел. (843) 296-31-40, e-mail: [email protected]
Предложен малотравматичный доступ к заднему краю вертлужной впадины для репозиции и фиксации отломков ее верхнего и заднего отделов. Учтена особенность топографической анатомии ягодичной области. Описана техника оперативного вмешательства в зависимости от уровня перелома заднего края вертлужной впадины
Ключевые слова: таз, доступ, тазобедренный сустав, задний край вертлужной впадины.
R.YA. KHABIBYANOV
Republican Clinical Hospital of the Ministry of Health of the Republic of Tatarstan, Kazan
In this article is offered a low-impact access to the posterior border of cotyloid cavity for the reduction and fixation of bone fragments of its upper and posterior parts. Is considered a feature of topographic anatomy of the gluteal region. The operative technique depending on the level of fracture of the posterior border of cotyloid cavity is described.
Key words: pelvis, access, pelvis joint, posterior border of cotyloid cavity.
Переломы заднего края вертлужной впадины, как и чрезвертлужные в целом, в основном возникают при так называемой травме ускорения: ДТП, падение с высоты. Этой травме подвержена молодая трудоспособная часть населения [1, 2]. Переломы сопровождаются вывихами бедренной кости, смещениями фрагмента или фрагментов, разрушением суставных поверхностей и хряща, что является причиной развития в дальнейшем деформаций, деформирующего артроза и контрактур в тазобедренном суставе 4.
Наиболее частым повреждением тазобедренного сустава при травме ускорения является травматический вывих бедра. Однако, по нашим данным, изолированные вывихи встречаются в 12% случаев. В 57% вывихи бедра сопровождались переломами заднего или задне-верхнего отдела вертлужной впадины. Из этого числа в 20% случаев после вправления вывиха наблюдался его рецидив. Перелом переднего края вертлужной впадины — 0,7%. Остальные 31,3% — это изолированные переломы передней и задней колонны, переломы обеих колонн в различных комбинациях. Лишь в 3% случаев было сочетание вывиха бедра с легкой черепно-мозговой травмой.
Первичная клинико-рентгенологическая диагностика в условиях приемно-диагностического отделения основывается на особенностях вынужденного положения нижней конечности (крайне редко — обеих нижних конечностей), щадящем обследовании пострадавшего и данных обзорной рентгенографии таза. Первично в экстренном порядке под внутривенным наркозом, спинальной или эпидуральной анестезией производится вправление вывиха с проверкой стабильности во вправленном суставе. После этого производится окончательная диагностика повреждения тазобедренного сустава, которая включает рентгенографию в стандартных укладках (обзорная, косые запирательная и подвздошная проекции), компьютерную томографию. Эти исследования позволяют получить полную картину повреждений вертлужной впадины: характер перелома, размеры отломков, их расположение, в том числе в полости сустава или вне его, наличие очагов импрессии и компрессии, а также особенности дислокации головки бедренной кости, если таковая есть.
Для выбора того или иного вида лечения размеры отломков края вертлужной впадины имеют существенное значение. Краевые переломы шириной до 4-5 мм, как правило, бывают несмещенными или с незначительным смещением. Такая рентгенологическая картина не является показанием к остеосинтезу.
Как любая травма (ушибы, переломы), перелом заднего края вертлужной впадины сопровождается компенсированным или субкомпенсированным нарушением микроциркуляции артикулярных и параартикулярных тканей. Это определяет поиск малотравматичных хирургических доступов к заднему краю вертлужной впадины и задней колонне с учетом принципа достаточности для каждого конкретного случая.
Известный и достаточно широко используемый задне-наружный доступ к тазобедренному суставу по Кохер – Лангенбеку, в ряде случаев сопровождающийся остеотомией большого вертела, довольно травматичен и сопровождается кровопотерей до 700 мл.
С 1997 года нами используется хирургический доступ к заднему краю вертлужной впадины, отвечающий принципам анатомичности, соответственно, минимально травматичный и обеспечивающий достаточный обзор заднего края вертлужной впадины.
При планировании операции хирург должен на основании результатов рентгенологических исследований определить расположение отломка или отломков относительно легко определяемых анатомических образований, в рассматриваемом случае это большой вертел бедренной кости и дистальный отдел крестцово-подвздошного сочленения. Линия, соединяющая эти ориентиры, с некоторыми допущениями будет соответствовать верхнему краю грушевидной мышцы или надгрушевидному пространству. По результатам рентгенологических исследований отломок, лежащий на уровне и выше этой линии, относится к верхнему отделу задней стенки вертлужной впадины. Отломок, проецирующийся на проведенную линию и ниже ее, относится к средним и нижним отделам задней стенки.
Чаще встречаются переломы верхнего отдела заднего края впадины. Это объяснимо, поскольку положение в кресле автомобиля, особенно у пассажиров, обеспечивает сгибание нижних конечностей в тазобедренных суставах с углом 100-120 градусов. При переломах средних и нижних отделов заднего края угол сгибания в тазобедренном суставе составляет 90 градусов. Такие переломо-вывихи происходят преимущественно у водителей. Практически все пострадавшие не были пристегнуты ремнем безопасности.
В случае, когда отломок локализуется выше ориентирной линии (рис. 1а, 1б) разрез производится до фасции большой ягодичной мышцы непосредственно по этой линии или несколько выше от проекции основания крестцово-подвздошного сочленения до верхушки большого вертела.
Обзорная рентгенограмма таза. Задне-верхний вывих бедра. Перелом верхнего отдела заднего края вертлужной впадины со смещением отломка.

Обзорная рентгенограмма таза. Вправленный вывих бедра. Перелом верхнего отдела заднего края вертлужной впадины со смещением отломка

Для ранней активизации больного операция заканчивается установкой аппарата внешней фиксации. Аппарат позволяет гарантированно стабилизировать тазобедренный сустав с заданной или регулируемой разгрузкой, что создает условия не только для срастания перелома, но и для расправления или восполнения участков импрессии или компрессии с восстановлением структуры субхондрального слоя (рис. 2, 3).
Обзорная рентгенограмма таза. Состояние после открытой репозиции и фиксации верхнего отдела заднего края вертлужной впадины винтом. Стабилизация и разгрузка тазобедренного сустава в аппарате внешней фиксации

Рентгенография тазобедренного сустава в двух проекциях (прямая и аксиальная). Срок после оперативного лечения — 6 лет

В случае отказа больного от аппарата внешней фиксации или при противопоказаниях производится скелетное вытяжение сроком 3-4 недели. Когда отломок проецируется на уровне или ниже ориентирной линии (рис. 4), разрез производится на 1 см ниже ее. Также тупо разводятся волокна большой ягодичной мышцы.
Рентгенография тазобедренного сустава до и после вправления. Перелом среднего отдела заднего края вертлужной впадины со смещением

Большая, средняя и малая ягодичные мышцы вместе с грушевидной отводятся кверху, верхняя близнецовая — книзу. Следует помнить о выходе из малого таза седалищного нерва под грушевидной мышцей в проксимальном ее участке. Также производится ревизия состояния хряща головки бедренной кости, отломка, установка его после промывания полости сустава, стабильная фиксация с элементами компрессии (рис. 5, 6).
Обзорная рентгенограмма таза. Состояние после открытой репозиции и фиксации среднего отдела заднего края вертлужной впадины 2 винтом. Стабилизация и разгрузка тазобедренного сустава в аппарате внешней фиксации

Рентгенография тазобедренного сустава в двух проекциях (прямая и аксиальная). Срок после оперативного лечения — 3 года

Для улучшения обзора в ране, большей свободы манипуляций ассистент придает наружную ротацию конечности за счет удержания ее за голень в этом положении. За счет этого снижается степень натяжения коротких наружных ротаторов бедра. Ротацией бедра также исключают попадание в полость сустава фиксирующего винта. При работе в критической близости к седалищному нерву ассистент отслеживает двигательную реакцию стопы на раздражение наружной порции седалищного нерва, которую в дистальных отделах конечности представляет малоберцовый нерв.
Используя разработанный доступ к заднему краю вертлужной впадины, прооперированы 68 больных: 54 из них на сроках до 2 недель, 14 — на сроках 3-5 недель (в связи с поздним поступлением). Средняя кровопотеря составила 120 мл. Послеоперационные нейропатии малоберцового нерва наблюдались у 3 больных. После проведения реабилитационных курсов, включающих электролечение, иглорефлексотерапию, массаж ЛФК, медикаментозную терапию, неврологический дефицит на сроках 6-8 месяцев был устранен.
Отдаленный исход в виде коксартроза III ст. на сроках 2-6 лет наблюдался у 5 больных, причем 3 из них прооперированы на сроках 3-5 недель. У двоих был оскольчатый перелом верхнего отдела заднего края вертлужной впадины. В последующем им было проведено эндопротезирование тазобедренного сустава.
1. Ежов Ю.И., Смирнов А.А., Лабазин А.Л. Диагностика и лечение краевых переломов вертлужной впадины // Вестник травматол. и ортопедии. им. Н.Н. Приорова. — 2003. — № 3. — С. 72-74.
2. Van der Bosch E.W., Van der Kleyn R., Van Vugt A.B. // J. Trauma. — 1999. — № 4. — Р. 65-371.
3. Лазарев А.Ф., Костенко Ю.С. Большие проблемы малого таза // Вестник травматол. и ортопедии. им. Н.Н. Приорова. — 2007. — № 4. — С. 83-86.
4. Мицкевич В.А., Жиляев А.А., Попова Т.П. Распределение нагрузки на нижние конечности при развитии одностороннего и двустороннего коксартроза разной этиологии // Вестник травматол. и ортопедии. им. Н.Н. Приорова. — 2001. — № 4. — С. 47-50.








Переломы вертлужной впадины в основном возникают в результате воздействия вы-сокоэнергетических факторов (например, при ДТП или при падения с высоты). Указанные повреждения наиболее часто встречаются в трудоспособных и молодых возрастных группах населения [1; 2; 9]. В большинстве случаев переломы вертлужной впадины сопровождаются различными вывихами бедренной кости, значительными смещениями фрагментов, разрушением суставных поверхностей и хряща, что является причиной развития деформаций ,остеоартроза и контрактур в тазобедренном суставе 7.
Как при любых других внутрисуставных переломах, лечение повреждений вертлужной впадины подразумевает анатомическое восстановление сустава. Для этой цели предложены как консервативные, так и оперативные способы лечения. В последнем случае для остеосинтеза используются внутренние и наружные фиксаторы. Однако, далеко не всегда удается восстановить анатомию поврежденного тазобедренного сустава. Не до конца установлены показания к различным методам лечения, разработаны тактические подходы, оптимальные доступы, сроки оперативных вмешательств и т.д., что делает данную проблему актуальной по сей день.
Целью нашего исследования явилась разработка некоторых тактических вопросов лечения сложных травм вертлужной впадины.
Под нашим наблюдением находилось 39 больных с переломами вертлужной впадины, которые лечились в НЦТО за период 2001-2009 г.г. Мужчин было 32 (82%), женщин -7 (18%). Возраст больных варьировал от 19 до 48 лет.
Большинство больных (31-79%) получили травму в результате ДТП. Все пациенты пос-тупили в стационар в течение первых трех суток после получения травмы.
При обследовании у 24 (61.5%) пациентов были выявлены переломы крыши или задне-верхнего края вертлужной впадины с задневерхним вывихом бедра. У 15 больных (38.5%) имели место различные варианты переломов дна вертлужной впадины: без смещения (8 случаев) или со смещением (7 случаев) отломков Смещение отломков перелома сопровождалось центральным вывихом или подвывихом головки бедренной кости.
При поступлении 25 (64.1%) пациентов находились в состоянии травматического шока.
Оперативное лечение было применено у 21 больного. Показаниями для этого служили переломы задневерхнего края суставной впадины с наличием большого отрывного фраг-мента, включающего суставной хрящ, сохраняющийся подвывих головки бедренной кости или угроза его рецидива, оскольчатые переломы дна и задней колонны вертлужной впадины со смещением отломков (типы В и С по классификации АО), сопровождающиеся значительной дисконгруэнтностью сустава и разрушением подвздошной кости.
При политравмах и наличии у пострадавших травматического шока операции были произведены после окончательной стабилизации общего состояния, начиная со второй недели после поступления. У остальных больных операции были выполнены в возможно ранние. На наш взгляд, окончательный исход лечения непосредственно зависит от своевременности выполненной операции.
Во всех 21 случаях был использован задненаружный доступ к тазобедренному суставу по Кохер-Лангенбеку, у ряда больных - с остеотомией большого вертела.
При переломах свода или задневерхнего края суставной впадины (14 больных) был произведен остеосинтез 1-2 спонгиозными винтами. Необходимо отметить, что интрао-перационные данные о локализации и величине оторванного фрагмента иногда не совсем совпадали с результатами рентгенологического исследования. При оскольчатых переломах дна вертлужной впадины (7 больных) был осуществлен остеосинтез реконструктивной пластиной и винтами. Форму пластине придавали во время оперативного вмешательства. Важно указать, что в этой группе больных не всегда удавалось идеально репонировать отломки в связи со значительными разрушениями костной и хрящевой ткани. В этих случаях остеосинтез рассматривали как подготовительный этап к предстоящему тотальному эндопротезированию с целью создания костной основы для размещения ацетабулярного кубка.
Во всех случаях разгрузочное скелетное вытяжение после операций продолжали в течение 4-6 недель. В послеоперационном периоде больным назначались антикоагулянты, антибиотики, а с целью профилактики коксартроза – нестероидные противовоспалительные препараты и хондропротекторы. Полную нагрузку на оперированную конечность разрешали спустя 5-6 месяцев.
Отдаленные результаты лечения были изучены у 35 больных в сроки от одного года до 5 лет. В 21 (60%) случае отмечены хорошие, в 9 (26%) - удовлетворительные и в 5 (14%) - плохие результаты. Причинами плохих результатов служили тяжелый коксартроз с болевым синдромом, гетеротопические оссификаты, асептический некроз головки бедра и т.д. У этих пациентов впоследствии было произведено эндопротезирование сустава и удаление созревших оссификатов.
Таким образом, указанный дифференцированный подход с применением как консер-вативных, так и оперативных способов, а также проведение оперативных вмешательств в возможно ранние сроки позволили у большинства (86 %) больных добиться хороших и удовлетворительных отдаленных результатов лечения с восстановлением анатомии и функции поврежденного сустава.
Одно из наиболее часто встречающихся в травматологии повреждений – это перелом вертлужной впадины, где разрушению подвергается тазобедренный сустав в области суставной ямки. Такой тип травмирования суставов входит в рейтинг наиболее сложных для лечения, поскольку восстановление и дальнейшая реабилитация поврежденного участка занимают длительный период времени.
Локализация вертлужной впадины
Под вертлужной впадиной принято понимать небольшое углубление в подвздошной части тазовых костей. В сочетании с головкой бедренной кости она формирует сустав, отвечающий за сложные действия, позволяющие человеку стоять и передвигаться.

Как возникает травма: причины
Вертлужная впадина расположена в непосредственной близости с головкой бедра. Это сочетание позволяет выдерживать множественные нагрузки, но в отдельно взятых случаях воздействие сильно возрастает, травмируя участок. Причины этого могут быть различны:
- Перелом как следствие ДТП;
- Травма впадины в результате профессиональных спортивных нагрузок;
- Травмирование впадины на производстве;
- При падении с высоты;
- Как результат прочих несчастных случаев.

Больше всего перелому вертлужной впадины подвержены люди пожилого возраста, ввиду повышенной хрупкости костей и потере их прочности. Наименьший процент травмирования по статистике относится к детям, поскольку их кости еще достаточно гибкие.
Нередко наиболее серьезные последствия этого вида травмы или ее сочетания с другими проявляются не сразу, а через некоторое время. Это характерно для случаев, когда лечение было начато несвоевременно и время было утеряно.
Разновидности переломов вертлужной впадины
В зависимости от масштаба поражения, травму условно разделили на два типа:
- Простой перелом. Диагностируется в случае повреждения одного малого участка, такого как трещина дна впадины;
- Сложный перелом. Диагностируется при повреждении нескольких участков впадины, переломов со смещением. Нередко к этим травмам добавляется и повреждение мягких тканей вокруг перелома, кровеносных сосудов и других органов.
Симптомы травмы
Для снижения риска развития опасных осложнений необходимо своевременно диагностировать травму вертлужной впадины. Первым элементом диагностики являются симптомы, тревожащие пациента после произошедшего с ним несчастного случая. Это:

Диагностика перелома впадины: этапы
- Перелом вертлужной впадины чаще всего встречается в медицинской практике как следствие ДТП, аварий на производстве, падений с высоты и т.д. В таких случаях травму сопровождают не только трещины и переломы скелета в области бедра, но и другие, опасные для жизни состояния. Это может быть сильная кровопотеря, повреждения внутренних органов, другие переломы конечностей и позвоночника. Поэтому первым пунктом диагностики перелома является стабилизация состояния потерпевшего и оказание незамедлительной помощи медиками.
- Вторым этапом диагностики является физикальное обследование пациента. При нем врачами оценивается общее состояние тазовых костей, суставов бедра, конечностей. Определяется степень сохранности двигательных функций в пальцах стопы и голеностопных суставах, а также чувствительность подошвы ног.
- Для постановки окончательного диагноза врач назначает один или сразу несколько дополнительных высокотехнологичных методов исследования: рентген и КТ.
- Рентген позволяет увидеть состояние костей в виде статических изображений. Обычно делается минимум в двух, а при необходимости – и более, проекциях. С помощью метода можно оценить характер перелома, степень повреждения и наличие (отсутствие) смещений.
- Компьютерная томография предоставляет наиболее полную картину при переломе вертлужной впадины. Ввиду анатомических особенностей расположения и труднодоступности участка, предыдущий метод исследования может быть не полностью информативен. КТ выдает более детализированную картинку срезов повреждения в различных плоскостях и позволяет получить максимально полную информацию о травме перед операцией.

Эффективность лечения травмированного участка тазобедренного сустава зависит от своевременности поставленного диагноза и начала терапии.
Первичные рентгенограммы могут быть не достаточно информативны, поэтому при подозрении на перелом назначают исследования в таких проекциях:
- Переднезаднее тазовое расположение луча;
- Проекция наружная косая под углом в 45 градусов;
- Косая внутренняя по тем же углом;
- тазобедренное, бедренное переднезаднее расположение луча на поврежденном участке.
Большее количество высокотехнологичных методов обследования позволяет поставить точный диагноз и своевременно приступить к лечению.
Оказываем первую помощь при переломе вертлужной впадины
От своевременности и правильности оказания первичной помощи пострадавшему при переломе вертлужной впадины зависят дальнейшие сроки его исцеления и восстановления. Какие действия необходимы при подозрении на травму до приезда бригады с красным крестом:
- Дать пострадавшему болеутоляющее средство во избежание болевого шока, затем сразу вызвать скорую помощь;
- Пока неизвестны все прочие травмы, которые мог получить потерпевший, ни в коем случае не стоит его перемещать. Необходимо уложить на ровное место (асфальт, доску и т.д.) на спину;
- Для снижения болевых ощущений и удобства подложить под колено травмированной ноги плотный валик. Можно свернуть одеяло или куртку;
- Если в области перелома также имеются повреждения кровеносных сосудов и вен, необходимо перетянуть ногу жгутом выше раны во избежание сильной кровопотери;
- Если шея больного не повреждена при аварии, для удобства также можно подложить под голову невысокую подушку или плед, чтобы ее приподнять.
Лечение перелома вертлужной впадины
Выбор тактики лечения перелома такого типа зависит от нескольких факторов:
- Тип перелома (простой, сложный);
- Наличие или отсутствие смещения кости и ее фрагментов, размер смещения;
- Прочие факторы состояния здоровья потерпевшего, хронические заболевания, опасные для жизни состояния.
Назначается при простых типах повреждения кости без смещения отдельных фрагментов либо малом смещении (не больше 3 мм). Такой вид лечения также показан тем, кому операция по состоянию здоровья противопоказана. Это пациенты с сердечно-сосудистыми заболеваниями, остеопорозом и другими тяжелыми сопутствующими болезнями.
Консервативный метод подразумевает:
- Скелетное вытяжение. Назначается на 1-2,5 месяца в зависимости от степени повреждения. При наличии смещения, предварительно его выпрямляют;
- Дыхательная и лечебная гимнастика в положении лежа;
- Фиксация положения головки бедра. Осуществляется, если при травме имел место вывих;
- После отмены вытяжения назначаются вспомогательные средства опоры (костыли, ходунки) – до 3 месяцев;
- Для ускорения восстановления – физиопроцедуры, плавание, лечебный массаж;
- Медикаментозная терапия для купирования болевых симптомов, профилактики тромбоза.

Данная методика назначается при сложных травмах. Обычно проводится в срок до 10 дней после инцидента, когда травматический шок пациента позади, уменьшена отечность, устранены все локальные кровотечения. В отдельных случаях предоперационный период может быть продлен, но не более чем на 3 недели, т.к. позднее провести операцию будет сложно из-за образования костной мозоли. За пару суток до хирургического вмешательства пациенту назначают антибиотики.
По методу доступа к поврежденным участкам различают:
- Прямой-боковой метод;
- Подвздошно-бедренный метод;
- Подвздошно-паховый.

В послеоперационном периоде важную роль в восстановлении играет профилактика образования тромбов и гетеротропических оссификатов. Если данные меры лечения приводят к устойчивому положительному результату, то пациенту назначается дальнейшая реабилитация.
Реабилитация больного после травмы вертлужной впадины
Реабилитация назначается пациенту после успешного хирургического либор консервативного лечения. Через 7-8 недель после начала терапии назначается еще одно рентгенографическое либо КТ-исследование, чтобы убедиться в целостности кости, правильности ее срастания, образования костной мозоли. При стечении этих благоприятных факторов назначается реабилитация.
Прежде всего, для возвращения двигательной активности, пациенту предлагают небольшие нагрузки: умеренную ходьбу на костылях, леченую физкультуру. Очень важно в этот период стараться не переносить весь свой вес полностью на поврежденную конечность. Со временем, когда болезненные ощущения при движении уменьшатся, нагрузка при движении будет повышена.
Дополнительными методами реабилитации в восстановительном периоде служат лечебные массажи, бассейн, процедуры ЛФК.

Когда ждать результаты?
Полное исцеление травмированного участка кости наступает у пациентов в срок от 9 месяцев до года, в зависимости от степени повреждения и характера перелома, возраста пациента, его вредных привычек, общего состояния здоровья и некоторых других базовых факторов.
Осложнения и последствия травмы
Однако, возможны такие осложнения:
- Некроз вертлужной впадины;
- Хронический болезненный синдром;
- Защемление седалищного нерва;
- Неполное восстановление двигательной активности;
- Артрит сустава;
- Тромбоз;
- Остеоартроз;
- Патологические изменения в хрящевых тканях возле поврежденного сустава;
- Неправильное срастание кости;
- Инфекция и воспаление (при открытых переломах).
Поскольку несвоевременное лечение или его отсутствие травмы может привести к отмиранию впадины, его необходимо начинать сразу же.
Читайте также:


