Операцию по расслаблению мышц
Медицинский эксперт статьи

Цель проведения операции при косоглазии на экстраокулярных мышцах - достижение правильного положения глаз и, если возможно, восстановление бинокулярного зрения. Однако первым этапом лечения детского косоглазия служит коррекция любых существенных аномалии рефракции и/или амблиопии.
Как только максимум возможных зрительных функций достигнут на двух глазах, любую остаточную девиацию необходимо устранять хирургически. Существуют 3 основных операций при косоглазии: ослабляющие, уменьшающие силу тяги, усиливающие, увеличивающие силу тяги, меняющие направление действия мышцы.

[1], [2], [3], [4], [5], [6]
Косоглазие: операции, ослабляющие действие мышцы
Существует 3 вида операций, ослабляющих действие мышцы: рецессия, миэктомия, задние фиксирующие швы.
Это ослабление мышцы посредством перемещения места ее прикрепления кзади по направлению к началу мышцы. Рецессию можно проводить на любой мышце, кроме верхней косой.
Рецессия прямой мышцы
- после экспозиции мышцы два рассасывающихся шва накладывают на наружную четверть ширины сухожилия;
- сухожилие отсекают от склеры, отмеряют величину рецессии и отмечают на склере циркулем;
- культю подшивают к склере кзади от исходного места прикрепления.
Рецессия нижней косой мышцы
- экспозиция брюшка мышцы достигается через нижневисочный дугообразный разрез;
- один или два рассасывающихся шва накладывают на мышцу возле места ее прикрепления;
- мышцу отсекают, а культю подшивают к склере в 2 мм от височного края (места прикрепления нижней прямой мышцы).
Косоглазие: операция миэктомия
Процедура включает отсечение мышцы в месте ее прикрепления без последующего ее соединения. Эту методику наиболее часто применяют для ослабления гиперфункции нижней косой мышцы. На прямых мышцах это вмешательство проводят очень редко при большой сокращенности мышцы.
Косоглазие: операция задних фиксирующий швов
Принцип этого вмешательства (операции Faden) заключается в уменьшении силы мышц в направлении их действия без изменения места прикрепления. Операция Faden может быть применена при ДВД, а также для ослабления горизонтальных прямых мышц. При коррекции ДВД обычно в первую очередь осуществляют рецессию верхней прямой мышцы. Брюшко мышцы затем подшивают к склере нерассасывающсйся нитью на расстоянии 12 мм кзади от места ее прикрепления.
Косоглазие: операции, усиливающие действие мышцы
- Резекция мышцы усиливает ее эффективную тягу. Эта процедура подходит только для прямых мышц и включает следующие вмешательства:
- а) после экспозиции мышцы два рассасывающихся шва проводят через мышцу в отмеченных точках кзади места ее прикрепления;
- б) часть мышцы кпереди от швов иссекают, а культю подшивают к исходному месту прикрепления;
- Образование складки мышцы или сухожилия обычно используют для усиления действия верхней косой мышцы при врожденном парезе IV пары черепных нервов.
- Перемещение (подшивание мышцы ближе к лимбу) может обеспечивать усиление действия после предшествующей рецессии прямой мышцы.
Лечение паралитического косоглазия
Паралич наружной прямой мышцы
Хирургическое вмешательство при параличе VI пары черепных нервов следует проводить только в случае, когда не происходит самопроизвольного улучшения, о чем можно судить не ранее чем через 6 мес. Существуют 2 основных вмешательства, улучшающих абдукцию:
- рецессия внутренней прямой мышцы;
- латеральные половины верхней и нижней прямых мышц отсекают и подшивают к верхнему и нижнему краям паретичных латеральных прямых мышц.
Поскольку при этом вмешательстве от глазного яблока отсепаровывают все три мышцы, возникает риск послеоперационной ишемии переднего отрезка. Во избежание этого осложнения рецессию внутренней прямой мышцы можно заменить хемоденервацией токсином CI. botulinum.
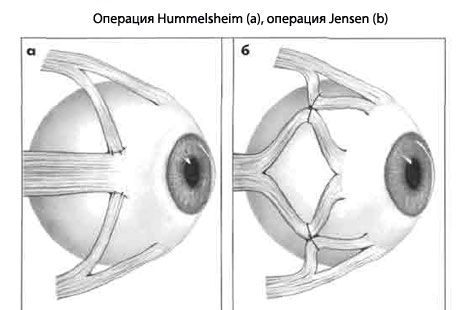
Операция Jensen улучшает абдукцию, и ее комбинируют с рецессией или с инъекцией токсином CI. botulinum в наружную прямую мышцу.
- верхнюю, наружную и нижнюю прямые мышцы расщепляют по длине;
- с помощью нерассасывающихся нитей наружную половину верхней прямой мышцы фиксируют к верхней половине наружной прямой, а нижнюю половину наружной прямой - к наружной половине нижней прямой.
Паралич верхней косой мышцы
Хирургическое вмешательство показано при вынужденном положении головы и диплопии, не устраняющейся с помощью призм.
- Врожденная гипертропия с большим углом в первичном положении. В этом случае выполняют складку верхней косой мышцы.
- Приобретенная
- небольшие гипертропии корригируют ипсилатеральным ослаблением нижней косой мышцы;
- приобретенные гипертропии со средним и большим углом устраняют ипсилатеральным ослаблением нижней косой мышцы, комбинируя с ипсилатеральным ослаблением верхней прямой и/или контралатеральным ослаблением верхней прямой мышцы. Нужно принимать во внимание, что ослабление нижней косой и верхней прямой мышц одного и того же глаза может приводить к гиперэлевации;
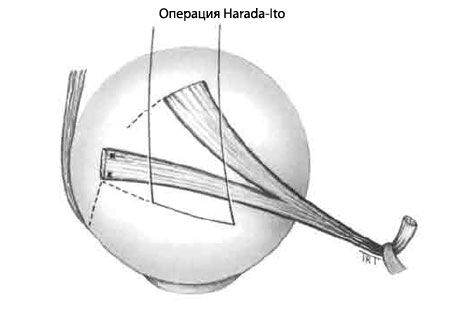
- эксциклотропии без гипертропии устраняют операцией Harada-Ito, включающей расщепление и антеролатеральную транспозицию наружной половины сухожилия верхней косой.
Косоглазие: регулируемые швы
В некоторых случаях лучшие результаты хирургического лечения дает техника регулируемых швов. Особые показания - необходимость правильного положения глаз и случаи, когда результаты традиционных вмешательств трудно прогнозировать. Например, приобретенные вертикальные отклонения при эндокринной миопатии или последствия вколоченного перелома дна орбиты. Другими относительными показаниями служат паралич VI пары черепных нервов экзотропия взрослых и повторные операции при рубцевании окружающих тканей, когда результат операции может быть непредсказуем. Основным противопоказанием является юный возраст пациента или невозможность послеоперационного регулирования швов.
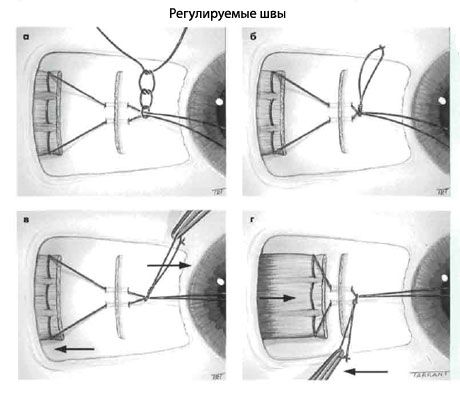
- Экспозиция мышцы, наложены швы, сухожилие отсепаровано от склеры (как при рецессии прямой мышцы).
- Два конца нити проводят близко друг к другу вместе через культю в месте прикрепления.
- Второй шов завязывают и плотно затягивают вокруг мышечного шва спереди, чтобы обезопасить его от культи.
- Один из концов шва обрезают и два конца связывают вместе, образуя петлю.
- Конъюнктива остается открытой.
- Оценивают положение глаз.
- Если положение глаз удовлетворительно, то мышечный шов завязывают и длинные концы нити укорачивают.
- Если требуется большая рецессия, узел вытягивают кпереди вдоль шва мышцы, обеспечивая дополнительное расслабление рецессированной мышцы, и отодвигают ее кзади.
- Если требуется меньшая рецессия, мышечный шов вытягивают кпереди, а узел тянут и направлении, противоположном мышечной культе.
- Конъюнктиву ушивают.
Сходную технику используют при резекции прямой мышцы.
Косоглазие: хемоденервация токсином CI. botulinum
Временный паралич экстраокулярной мышцы может создаваться в дополнение к транспозиции, описанной ранее, или изолированно. Основные показания к хемоденервации:
- Для определения функции наружной прямой мышцы при параличе VI пары черепных нервов, при котором контрактура внутренней прямой мышцы мешает абдукции. небольшую дозу токсина CI. botulinum инъецируют в брюшко антагониста в гиперфункции (внутреннюю прямую мышцу) под электромиографическим контролем. Временный паралич мышцы вызывает ее расслабление, и действие горизонтальных мышц глаза оказывается сбалансированным, позволяя оценить функцию наружной прямой мышцы.
- Для определения риска послеоперационной диплопии и оценки потенциала бинокулярного зрения. Например, у взрослого пациента с расходящимся косоглазием слева и высокой остротой зрения на обоих глазах инъекция токсина CI. botulinum в наружную прямую мышцу левого глаза приведет либо к выправлению положения глаз, либо к конвергенции.
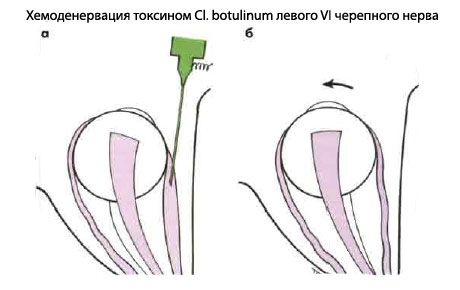
Однако помещение корригирующей призмы перед отклоненным глазом - часто более простой и точный метод оценки риска послеоперационной диплопии. Если один из способов указывает на возможность диплопии, пациенту можно сообщить об этом. Однако такая диплопия, как правило, спонтанно исчезает.
При сходящемся косоглазии необходимо либо усилить действие наружных прямых, либо ослабить действие внутренних прямых мышц. При расходящемся косоглазии, наоборот, надо либо усилить действие внутренних прямых, либо ослабить действие наружных прямых мышц. В физиологическом отношении лучше сочетать усиление слабой мышцы с ослаблением ее антагониста.
Не следует перемещать внутреннюю прямую мышцу кзади оольше чем на 4 мм, чтобы не нарушать акт конвергенции. На наружной прямой мышце допустима рецессия в пределах 6 мм. Степень укорочения названных мышц, как правило, не должна превышать 8 мм. Только при очень больших углах косоглазия и резко ослабленной мышце это укорочение можно увеличить до 10 мм.
Нужно помнить, что внутренняя и наружная прямые мышцы начинаются в глубине глазницы от сухожильного кольца и прикрепляются к склере на расстоянии соответственно 5,7-6,1 и 7-7,6 мм от лимба.

Разрез конъюнктивы следует делать кпереди от места прикрепления указанных мышц, иначе можно ранить их и вызвать кровотечение, которое затруднит проведение операции. Предлагают производить горизонтальный разрез конъюнктивы, отдельные несовпадающие разрезы конъюнктивы и влагалища глазного яблока или отсепаровывать П-образный конъюнктивальный лоскут, начиная на расстоянии 2 мм от лимба. Преимущества таких разрезов сомнительны.
Предпочтителен вертикальный разрез конъюнктивы и влагалища глазного яблока, который делают на расстоянии 4-5 мм от лимба параллельно ему. Длина разреза 8-10 мм. В него вводят сомкнутые ножницы и с их помощью тупо отделяют конъюнктиву и влагалище глазного яблока от склеры. В случае необходимости увеличить разрез влагалища глазного яблока бранши ножниц при их извлечении несколько раздвигают.
Крючок, обращенный концом в противоположную от мышцы сторону, проводят вдоль края мышцы, а затем поворачивают концом к склере, под мышцу, целиком захватывая ее сухожилие. Ножницами на протяжении 6-10 мм осторожно, чтобы не поранить мышцу, освобождают ее от сращения с окружающими тканями.

Операции перемещения мышцы кпереди и образование на ней складки при исправлении горизонтального косоглазия сейчас почти не применяют.
Прорафия дает незначительный эффект. Мышцу при этом пересаживают близко к роговице, что вызывает трудности в наложении эписклеральных швов и ведет к образованию под конъюнктивой у лимба заметного валика. Необычное прикрепление натянутой мышцы иногда сопровождается появлением вертикального отклонения глаза. Пересаженный кпереди участок мышцы срастается со склерой на всем протяжении от нового до прежнего места прикрепления, и прорафия по сути превращается в операцию резекции - более удобную и простую по технике.
Существенные недостатки имеет и операция образования мышечной складки. Такую складку трудно укрепить швами, которые нередко расходятся, со временем складка расправляется и эффект операции значительно снижается. После операции долгое время сохраняется узловатое утолщение под конъюнктивой. Для предупреждения последнего Купер (1964) рекомендует образовывать складку таким образом, чтобы она оставалась под мышцей. Однако это не устраняет другие недостатки тенорафии.

Из операций, усиливающих действие мышцы, лучшей, несомненно, является резекция.
После выделения мышцы под нее подводят два крючка. Один оставляют у места прикрепления мышцы, другой максимально отодвигают кзади. На расстоянии 3-4 мм от места прикрепления мышцы на ее сухожилие накладывают лигатурный шов. Иглу проводят под мышцу у ее верхнего края и через мышцу на границе средней и нижней третей. Затем иглу вкалывают в мышцу на границе верхней и нижней третей и выводят у ее нижнего края. Один конец шва проводят через петлю в сторону виска, другой - в обратном направлении. При затягивании такого шва в узел попадает все сухожилие.
С помощью циркуля отмеряют предполагаемое место перерезки мышцы и маркируют его бриллиантовым зеленым. В этом месте на мышцу сверху и снизу накладывают два синтетических шва, захватывая но 1/3 - 1/4 ширины мышцы. Нити швов завязывают двумя узлами.
Сухожилие мышцы у места прикрепления к склере пересекают, оставляя тонкую полоску, которую удерживают фиксационным пинцетом. Наложенные на мышцу швы проводят через сухожильную полоску у верхнего и нижнего краев, захватывая при этом эиисклеру. Ассистент подтягивает мышцу за лигатуру к месту прикрепления, а хирург в это время завязывает нити швов тремя узлами. Нити перерезают у самого узла.
Оставшуюся культю мышцы отсекают. На конъюиктивальный разрез накладывают несколько узловатых швов или непрерывный шов из тонкого шелка. Непрерывный шов легко снимается, поэтому он особенно удобен при хирургическом вмешательстве у детей.
Погружные синтетические швы позволяют очень прочно укрепить резецируемую мышцу. При их отсутствии целесообразно наложить шов по Фишеру.
- После выделения мышцы под нее подводят крючок.
- Сухожилие мышцы фиксируют специальным пинцетом и рассекают у места прикрепления к склере, оставляя тонкую полоску.
- Матрацный шелковый шов проводят на двух иглах па расстоянии 5-7 мм одна от другой, вначале через задний край конъюнктивального разреза и через мышцу, а затем через сухожильную полоску у места прежнего прикрепления и через передний край копъюнктивального разреза.
- Нити шва завязывают.
- Захваченную пинцетом культю сухожилия отсекают.
- Наложения дополнительного шва на конъюнктиву обычно не требуется.

Для наложения шва по Фишеру вместо шелка лучше использовать кетгут. Это позволяет дважды провести шов через резецируемую мышцу, затянуть его в узел и тем самым сделать крепление мышцы более прочным.
Цель некоторых модификаций операции - оценить, насколько правильно была намечена величина укорочения мышцы, и в случае необходимости внести коррективы.
Предлагают, например, такой способ - предварительно образуют на мышце складку, соответствующую величине предполагаемого резецирования. Фиксируют эту складку швами или специальными клеммами, а затем проверяют относительное положение глаз и вносят дополнительную поправку в величину резецируемого участка мышцы. При другом способе у лимба предварительно проводят эписклеральный шов и, постепенно натягивая его и наложенную на мышцу лигатуру во встречных направлениях, достигают срединного положения косящего глаза. После этого определяют необходимую величину укорочения мышцы.
Следует отметить, что все эти манипуляции усложняют и удлиняют операцию. Они не имеют смысла, если операцию производят под общим наркозом. Однако и при местной анестезии определение истинного положения глаз на операционном столе затруднительно: под влиянием новокаина и хирургической травмы изменяется мышечный баланс, наступает блокада мышц, ограничиваются и нарушаются движения глаз.

Для ослабления действия мышцы чаще всего применяют рецессию.
Под мышцу, выделенную обычным способом, подводят крючок. Отступя 2 мм от места прикрепления к склере, на сухожилие мышцы сверху и снизу накладывают два синтетических шва. Каждый шов захватывает 1/3 - 1/4 ширины мышцы. Нити швов завязывают. Ножницами пересекают сухожилие у места его прикрепления, оставляя на склере тонкую полоску. Захватывают последнюю фиксационным пинцетом и, удержииая с его помощью глазное яблоко, выскабливают острой ложечкой поверхностные слои склеры у места предполагаемой пересадки мышцы.
Циркулем измеряют заданную величину перемещения мышцы. Ножки циркуля устанавливают таким образом, чтобы одна из них находилась у верхнего (а затем у нижнего) края сухожильной полоски, а вторая располагалась строго в направлении мышечной плоскости. Конец этой ножки смазывают бриллиантовым зеленым, которым делают отчетливые отметки на склере.
Фиксационным пинцетом захватывают сухожильную полоску, чтобы прочно удержать глаз в неподвижном положении. Атравматическую иглу с синтетической нитью, ранее наложенной на мышцу, проводят через поверхностные слои склеры в месте одной из отметок в направлении, параллельном экватору глаза. Как только кончик иглы появится у поверхности склеры, ассистент подводит под него шпатель перпендикулярно направлению иглы.
Аналогичным образом накладывают шов и у места второй отметки на склере. Нити швов завязывают тремя узлами и отсекают у самого узла. На конъюнктиву накладывают непрерывный шов. Если сухожилие мышцы при рецессии крепят к склере с помощью шелковых швов, то их выводят поверх конъюнктивы и в последующем снимают.
Для обозначения на склере места пересадки мышцы удобен пинцет-локализатор, предложенный Н. И. Пильман (1964). Это обычный фиксационный пинцет, к концу одной из браншей которого припаяна маленькая измерительная дуга с миллиметровыми делениями. Пинцет одновременно фиксирует глазное яблоко и позволяет обозначить место на склере, к которому нужно подшить отрезанную мышцу.
Чтобы сохранить при рецессии правильное направление мышечной плоскости, предлагают отсекать мышцу только после предварительного наложения швов и на нее, и на склеру. Для ослабления действия мышцы применяют также операцию по ее удлинению. При наличии узкого сухожилия операция пролонгации мышцы затруднительна.
Рекомендуют ослаблять мышцу и с помощью тенотомии с предохранительным швом, предложенной Bielschowsky (1918). К достоинствам операции относят возможность дозирования ее эффекта путем укорочения или удлинения фиксирующего шва как на операционном столе, так и в первые дни после вмешательства. Однако достоинства эти преувеличены. 
О трудностях определения истинного положения глаз на операционном столе уже упоминалось при оценке аналогичного принципа проведения резекции мышцы. Что касается изменения степени натяжения предохранительного шва в первые дни после операции, то эта процедура сложна и болезненна, поэтому ее практически не применяют. Отмечено, что после тенотомии с предохранительным швом может наблюдаться грубое и неправильное приживление мышцы со смещением по вертикали.
Частичную тенотомию используют очень редко, главным образом как вспомогательное вмешательство на ранее оперированных мышцах при небольшом (5-8°) остаточном угле косоглазия. Прямыми ножницами с противоположных краев мышцы проводят два разреза, каждый из которых захватывает 2/3 и 3/5 ширины, т. е. обязательно заходит за середину. Первый разрез делают па расстоянии 8 мм, второй - 4 мм от места прикрепления мышцы к склере.
Для уменьшения ротационного эффекта мышцы С. Cuppers (1972) разработал так называемую фаденоперацию, заключающуюся в подшивании мышцы к склере позади участка ее прилегании к глазному яблоку. Для обеспечения лучшего доступа к операционному полю один разрез конъюнктивы делают параллельно лимбу, а два других - в радиальных направлениях. Оперируемую прямую мышцу отсекают от места прикрепления и выделяют на большом протяжении. Затем на определенном расстоянии от места прикрепления (обычно 14 мм) проводят два шва через эписклеру и брюшко мышцы. Затем мышцу вновь подшивают к месту прикрепления, а швы через эписклеру и брюшко мышцы стягивают, но не чрезмерно. Этим создается новое прикрепление мышцы, благодаря чему дозированно уменьшается ротационный эффект мышечного сокращения. Первичное положение глазного яблока при этом не меняется. Операция показана прежде всего при изменчивом угле косоглазия с периодическим отклонением глаз.

Одним из наиболее распространенных методов психотерапии на сегодняшний момент является расслабление мышц.
Его действие направлено на снижение уровня стрессовой нагрузки на организм, которая напрямую зависит от дисфункции нервно-мышечной системы.
Человек должен уметь разграничивать напряжение и расслабление, а также уметь ими управлять. Обучиться этому можно в любое время.
В результате полного расслабления, возможно освоение универсального средства, способного справиться практически со всеми заболеваниями нервной системы, вызванными постоянными стрессами. Можно излечиться от бессонницы, гипертонии, головных болей, не покидающего чувства тревоги и предотвратить развитие ряда других болезней.
Для начала пациенту следует посетить врача и проконсультироваться с ним. Он поможет выявить какие-либо противопоказания для проведения подобного рода процедуры. Возможны такие отклонения, как неврологические нарушения, недостаточная натренированность или повреждение мышц, патология костной ткани.
Место для проведения упражнений должно быть удобным, тихим и затемненным, что позволит полностью расслабиться и сконцентрировать свое внимание на процессах, протекающих в организме. Ничто не должно сковывать движения человека.
Лучше всего использовать свободную одежду, выполнять упражнения без обуви и аксессуаров, например, очков. Тело больного должно иметь устойчивую опору (это не относится к области шеи и головы), дабы он не мог уснуть во время сеанса.
Каждый человек должен улавливать разницу между спонтанно возникшими спазмами мышц и направленным мышечным напряжением.
- При первом — в суставах и связках возникают болевые ощущения, сопровождающиеся неприятным самопроизвольным дрожанием мышц. К такому состоянию приводит их чрезмерное напряжение.
- Во втором случае в напрягаемой мышце возникает лишь немного неприятное чувство сжатия, не более того.
Во время выполнения упражнения больному ни в коем случае нельзя задерживать дыхание. Оно должно быть обычным или заключаться в осуществлении вдоха в момент напряжения мышц и выдоха в момент их расслабления.
В первую очередь следует уделить внимание мышцам нижних частей тела, а в последнюю – области лица. Повторное напряжение мускулатуры органов недопустимо.
Еще до начала сеанса релаксации следует дать себе четкую установку на последовательное расслабление каждой мышцы своего тела. Это позволит достичь наиболее эффективного результата.
Немного откиньтесь назад и займите удобное положение. Избавьтесь от сковывающей движения одежды, обуви и аксессуаров. Закройте глаза. Сконцентрируйтесь на дыхании, оно должно быть правильным и спокойным. Прочувствуйте, как легкие наполняются воздухом, делая при вдохе паузу в 30 секунд.
Рассмотрим расслабление тела, а точнее каждой его части по отдельности.
- Грудная клетка
Глубокий вдох, задержка дыхания, расслабление и выдох. Постарайтесь опустошить легкие полностью и восстановите привычный режим дыхания. На вдохе в области груди должно возникнуть некоторое напряжение, на выдохе – полное расслабление мышц. Повторите упражнение несколько раз подряд, устраивая отдых длительностью в 5-10 секунд.
- Ступни и голени
Обе стопы должны соприкасаться с полом всей своей поверхностью. Встаньте на носочки, задержитесь на некоторое время в таком положении и расслабьтесь. Опускаться на пятки следует плавно, не совершая резких движений. Если в заднем отделе икроножных мышц возникло небольшое напряжение, то упражнение выполнено правильно. В момент расслабления могут появиться слегка покалывающие ощущения и прилив тепла.
Для укрепления противоположной группы мышц следует встать на пяточки, подняв при этом носки как можно выше. Несколько секунд напряжения и снова расслабление. После этих действий в нижних частях ног должно возникнуть ощущение тяжести. После каждого упражнения следует делать перерыв продолжительностью 20 секунд.
- Бедра и область живота
Выпрямите ноги, приподнимите их и задержитесь в таком положении. Икры при этом должны быть расслабленными. Спустя некоторое время плавно опустите ноги на пол. При этом мышцы бедер должны почувствовать некоторое напряжение.
- Кисти рук
Сожмите обе кисти в кулаки, подержите их в этом состоянии и расслабьте. Такое упражнение хорошо подходит тем, кто много и часто пишет или печатает. Можно раздвинуть пальцы в разные стороны, задержать их в таком состоянии и также расслабить. В области кистей и предплечий должно появиться ощущение тепла или легкого покалывания. Между упражнениями следует делать паузу, продолжающуюся 20 секунд.
- Лицо
Улыбнитесь как можно шире, задержитесь в таком состоянии и расслабьтесь. То же самое проделайте со сжатыми губами. Уделите внимание глазам. Сильно зажмурьте их, поднимите брови, затем расслабьтесь. Пауза между упражнениями 15 секунд.
Таким образом, достигается полное расслабление тела.
Когда мышечное расслабление было достигнуто, можно переходить в стадию бодрствования. Сосчитайте от 1 до 10, сосредоточившись на себе и мире вокруг Вас. Откройте глаза и ощутите бодрость, прилив сил и свежесть.
Каждый второй житель Земли в течение своей жизни испытывает периодические боли в спине, которые почти в 95% случаев обусловлены остеохондрозом. Остеохондроз позвоночника представляет собой дегенеративно-дистрофическое поражение хрящей межпозвонковых дисков, приводящее к развитию реактивных изменений со стороны тел соседних позвонков и окружающих их мягких тканей.
Остеохондроз позвоночника нередко сопровождается развитием рефлекторного (мышечно-тонического) синдрома, представляющего собой болезненный спазм мышц спины. Первоначально напряжение мышц спины носит защитный характер, благодаря чему происходит иммобилизация (обездвиживание) поврежденного сегмента позвоночника, но в дальнейшем именно из-за этого мышечного напряжения возникает так называемый порочный круг, который приводит к прогрессированию болевого синдрома. При этом из спазмированной мышцы в центральную нервную систему поступает болевой импульс, а в ответ на него от головного мозга подается свой сигнал, приводящий к еще большему мышечному спазму. В отличие от рефлекторного, компрессионный синдром при остеохондрозе наблюдается значительно реже.
Классическим примером развития рефлекторного синдрома при остеохондрозе пояснично-крестцового отдела позвоночника является люмбаго и люмбоишалгия, характеризующаяся резкой болью в спине и/или ягодице, задней поверхности бедра. Провоцирующий фактор развития этого патологического состояния, зачастую, - повышенная физическая нагрузка. При этом, стремясь облегчить боль, пациенты принимают вынужденную позу, ограничивают двигательную активность, а при осмотре выявляется значительное напряжение мышц в пораженной области.
При шейном остеохондрозе рефлекторный синдром проявляется в виде цервикалгии (боль в шее), цервикокраниалгии (боли в области шеи и затылка) или в виде болей в шее, которые иррадиируют в верхнюю конечность (цервикобрахалгия).
При развитии дорсалгий, вызванных остеохондрозом позвоночника пациенту назначают постельный режим, по предписанию врача проводится медикаментозная терапия заболевания, включающая в себя применение нестероидных противовоспалительных лекарственных средств, антидепрессантов и миорелаксантов.
Миорелаксантами называются лекарственные препараты, вызывающие расслабление поперечно полосатой мускулатуры, т.е. скелетных мышц. Мышечные релаксанты делятся на две большие группы: центрального и периферического действия. Для лечения мышечно-тонического синдрома при остеохондрозе используют препараты первой группы.
К миорелаксантам центрального действия относятся следующие препараты: метокарбамол, орфенадрин, баклофен, циклобензаприн, хлорфеназина карбамат, каризопродол и хлорзоксазон. В отличие от миорелаксантов периферического действия, вызывающих расслабление скелетных мышц на уровне нервно-мышечных синапсов, эти препараты преимущественно действуют на уровне центральной нервной системы.
Миорелаксанты центрального действия снимают избыточное мышечное напряжение, уменьшают выраженность боли, за счет чего происходит улучшение двигательной функции. Курс лечения миорелаксантами при остеохондрозе позвоночника проводят до стойкого купирования болевого синдрома, и он может продолжаться до нескольких недель. Использование для лечения мышечно-тонического синдрома, вызванного остеохондрозом, только нестероидных противовоспалительных средств редко приводит к быстрому улучшению состояния здоровья пациента, так как при этом продолжает сохраняться мышечный спазм и нарушения подвижности в пораженном сегменте позвоночника. Наиболее часто в терапии остеохондроза используют препарты: Мидокалм, Сирдалуд и Баклофен.
Баклофен ослабляет болезненные мышечные спазмы, обладает умеренным анальгезирующим действием, благодаря чему приводит к быстрому улучшению состояния здоровья пациентов, увеличивает подвижность в пораженном сегменте позвоночника, способствует облегчению проведения кинезиотерапии, мануальной терапии и массажа. Препарат хорошо всасывается из желудочно-кишечного тракта.
Однако следует учитывать, что Баклофен обладает и рядом побочных действий (головокружение, слабость, артериальная гипотония, запор, тошнота), поэтому лечение должно проводиться только по назначению и под контролем лечащего врача. При применении Баклофена у пациентов страдающих сопутствующими заболеваниями печени или сахарным диабетом во время курса лечения следует регулярно контролировать уровень сахара в крови, активность щелочной фосфатазы и трансаминаз. При назначении Баклофена следует учитывать, что он может усиливать действие других, применяемых совместно с ним лекарственных средств (противоподагрические, гипотензивные и др. препараты). Трициклические антидепрессанты, применяемые совместно с Баклофеном, способствуют усилению снижения мышечного тонуса, а препарат леводопа повышает риск развития галлюцинаторного синдрома, возбуждения и спутанности сознания.
Сирдалуд (тизанидин) - также как и баклофен обладает миорелаксирующим и центральным анальгезирующим (обезболивающим) действием. Препарат оказывается эффективным как при остром мышечном спазме, так и при хронической спастичности мышц спины. Сирдалуд не только уменьшает болезненные спазмы, но и увеличивает силу произвольных сокращений поперечнополосатых мышц.
Не следует одновременно применять сирдалуд и антигипертензивные, мочегонные лекарственные средства, так как при этом могут развиться выраженные брадикардия (уменьшение числа сердечных сокращений) и/или артериальная гипотония (снижение давления). При применении сирдалуда у пациентов, страдающих сопутствующими хроническими заболеваниями печени, следует регулярно проводить определение активности ряда ферментов. Препарат должен с осторожностью использоваться у детей и пожилых людей. Побочные эффекты сирдалуда аналогичны с баклофеном. Сирдалуд не предназначен для самостоятельного лечения без назначения и контроля врача.
Мидокалм. Уже много лет в терапии остеохондроза и миофасциальных болей используется мидокалм (толперизон). Этот препарат, как и другие лекарственные средства из группы центральных миорелаксантов оказывает миорелаксирующие, анальгезирующее действие, но помимо этого мидокалм обладает еще и незначительным сосудорасширяющим эффектом. Мидокалм обычно используется перорально, но в некоторых случаях для быстрого достижения терапевтического эффекта его вводят инъекционно.
Неоднократно проведенные двойные слепые рандомизированные исследования толперизона доказали высокую эффективность и безопасность этого лекарственного средства в терапии рефлекторного синдрома при остеохондрозе. Исследования показали, что препарат хорошо переносится больными, приводит к быстрому достижению терапевтического эффекта даже у тех пациентов, которым не помогали другие схемы лечения. Особенно быстро проявляется миорелаксирующее и анальгезирующее действие мидокалма при инъекционном введении. Обычно пациенты отмечают значительное уменьшение боли уже через 60 - 90 минут от момента введения препарата. Мидокалм также снимает чувство тревоги, нервного напряжения, повышает умственную работоспособность.
Толперизон хорошо сочетается с применением нестероидных противовоспалительных средств, позволяет уменьшать их дозировку и тем самым уменьшает вероятность развития побочного действия этих препаратов. Достоинством Мидокалма является и отсутствие при его приеме седативного эффекта, который наблюдается у других миорелаксантов центрального действия. Поэтому данный препарат можно использовать у пациентов, которым по роду своей профессиональной деятельности важно иметь быструю реакцию, например, у водителей. Использования Мидокалма противопоказано при беременности, в период лактации, у детей в младенческом возрасте, индивидуальной гиперчувствительности к лекарственному средству или лидокаину, миастении. Несмотря на многие положительные моменты терапии Мидокалмом, пациенту следует знать, что данный препарат не предназначен для проведения лечения без участия врача.
Мышечные релаксанты в интернет-аптеке
Читайте также:


