Операция ущемленная паховая грыжа ход операции
Особенности экстренного оперативного вмешательства. При ущемлении
паховой грыжи после рассечения кожи и подкожной жировой клетчатки
(проекция разреза на 2 см выше и параллельна пупартовой связке) выделяют
грыжевой мешок в области дна. Стенку его осторожно вскрывают. Не стоит рассекать
грыжевой мешок вблизи места ущемления, так как здесь он может быть спаян с
Утолщение наружной стенки грыжевого мешка у больных с правосторонним
ущемлением свидетельствует о скользящей грыже. Чтобы избежать ранения
слепой кишки, следует вскрывать наиболее тонкостенную часть грыжевого мешка
на переднемедиальной его поверхности. Если во время операции обнаруживают
мышечные волокна во внутренней стенке грыжевого мешка, следует заподозрить
ущемление мочевого пузыря. Дизурические явления у больного подтверждают это
подозрение. В подобной ситуации необходимо вскрыть наиболее тонкостенную
латеральную часть грыжевого мешка, чтобы не повредить мочевой пузырь.
Вскрыв грыжевой мешок, аспирируют транссудат и берут посев. Фиксируя
грыжевое содержимое рукой, рассекают ущемляющее кольцо. Обычно это наружное
отверстие пахового канала. По ходу волокон рассекают апоневроз наружной косой
мышцы живота на желобоватом зонде в наружном направлении (см. рис. 49-3).
Если обнаружено ущемление во внутреннем отверстии пахового канала,
ущемляющее кольцо рассекают также в латеральную сторону от семенного канатика,
помня, что с медиальной стороны проходят нижние надчревные сосуды.
При необходимости, например, для выполнения резекции тонкой кишки или
большого сальника, выполняют герниолапаротомию: рассекают заднюю стенку
пахового канала и пересекают сухожильную часть внутренней косой и поперечной
мышц. У большинства больных этого доступа вполне достаточно, чтобы вывести
наружу в целях осмотра и резекции достаточную часть тонкой кишки и большого
сальника. Производить дополнительный срединный разрез брюшной стенки
· при выраженном спаечном процессе в брюшной полости, мешающем выведению необходимых для резекции отделов кишки через доступ в паховой области;
· необходимости резекции терминального отдела подвздошной кишки с наложением илеотрансверзоанастомоза;
· некрозе слепой или сигмовидной ободочной кишки;
· флегмоне грыжевого мешка;
· разлитом перитоните и/или острой кишечной непроходимости.
Завершив этап грыжесечения, после выделения, перевязки и удаления
грыжевого мешка, приступают к пластической части операции. Независимо от
разновидности ущемлённой паховой грыжи (косая или прямая) лучше производить пластику
задней стенки пахового канала. Такой тактический подход к выбору оперативного
вмешательства патогенетически оправдан, так как в основе развития любой
паховой грыжи лежит структурная несостоятельность поперечной фасции. В условиях
экстренной хирургии следует использовать наиболее простые и надёжные способы
пластики грыжевых ворот. Этим условиям отвечает метод Бассини (см. рис. 68-4).
Под приподнятым семенным канатиком первыми тремя швами фиксируют край
влагалища прямой мышцы живота и соединённого мышечного сухожилия к
надкостнице лонного бугорка и гребенчатой связке, которая расположена на верхней
поверхности симфиза. Подшивают края внутренней косой и поперечной мышц с
захватом поперечной фасции к паховой связке. Используют нерассасывающийся
шовный материал. Швы накладывают на расстоянии 1 см друг от друга. Натяжение
тканей в зоне пластики при высоком паховом промежутке устраняют путём
рассечения передней стенки влагалища прямой мышцы живота на протяжении
нескольких сантиметров. Канатик укладывают поверх наложенных швов на вновь
созданную заднюю стенку. Сшивают рассечённые листки апоневроза наружной
канала, чтобы оно не сдавливало семенной канатик (должно пропускать кончик
использование видоизменённой операции Бассини — методики Постемпского.
Рассекают внутреннюю косую и поперечную мышцы в латеральную сторону от
глубокого отверстия пахового канала для того, чтобы семенной канатик
переместить в верхнелатеральный угол этого разреза. Под приподнятым семенным
канатиком с медиальной стороны соединённое сухожилие внутренней косой
и поперечной мышц и край влагалища прямой мышцы подшивают к лонному
бугорку и гребенчатой связке. К паховой связке фиксируют швами не только
нависающий край мышц и поперечную фасцию, но и верхнемедиальный листок
апоневроза швами Кимбаровского (рис. 49-4а). Семенной канатик переводят под
кожу в толщу подкожной жировой клетчатки, образуя под ним дупликатуру из
нижнелатерального листка апоневроза (рис. 49-56). При такой пластике паховый
Пластику пахового канала у женщин выполняют с помощью тех же приёмов.
Укрепляют заднюю стенку под круглой связкой матки или захватывая её в швы.
Послабляющий разрез на передней стенке влагалища прямой мышцы живота
чаще всего не нужен из-за незначительно выраженного пахового промежутка,
внутренняя косая и поперечная мышцы тесно прилежат к паховой связке. Наружное
отверстие пахового канала закрывают наглухо.
мышечно-фасциально-апоневротических тканей в целях укрепления задней
стенки пахового канала вшивают синтетическую сетку-заплату (см. рис. 68-11).
Хирургическая тактика при спонтанном вправлении ущемлённой грыжи.
пути в больницу или в приёмном покое), то больного всё равно необходимо
госпитализировать в хирургическое отделение.
Имеющийся факт ущемления длительностью свыше 2 ч, особенно при явлениях
острой кишечной непроходимости, служит показанием к экстренной операции
(проводимой путём срединной лапаротомии) или диагностической лапароскопии.
Находят ущемлённый орган и оценивают его жизнеспособность.
Во всех остальных случаях спонтанного вправления: при сроке ущемления
менее 2 ч, сомнении в достоверности имевшего место ущемления — необходимо динамическое наблюдение за состоянием больного.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.


Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Ущемление грыжевого содержимого является самым тяжелым осложнением грыжи. По данным различных авторов, ущемленные грыжи составляют 6 – 29 % всего количества грыж. Чаще всего ущемляются паховые (57,3 %) и бедренные (31 %) грыжи, реже пупочные (5,4 %) и грыжи белой линии живота (3,6%).
Ущемление грыжевого содержимого может произойти в грыжевых воротах или в грыжевом мешке.
Различают эластическое и каловое ущемление, а также сочетание их. Эластическое ущемление происходит вследствие спастического сокращения тканей, окружающих грыжевой мешок, при узости грыжевого отверстия и неподатливости его краев. При каловом ущемлении переполненный содержимым приводящий участок кишечной петли сдавливает отводящий участок последней и ее брыжейку.
Иногда возникает ретроградное ущемление. При этом виде ущемления петля кишки располагается как в грыжевом мешке, так и в брюшной полости в виде латинской буквы W(рис. 38). При этом, как правило, больше страдает та часть ущемленной кишечной петли, которая находится в брюшной полости, что может привести к некрозу кишечной стенки с последующим возникновением перитонита. Поэтому при грыжесечении необходимо в обязательном порядке извлечь из брюшной полости ретроградно расположенную петлю и осмотреть весь ущемленный отрезок кишечника.
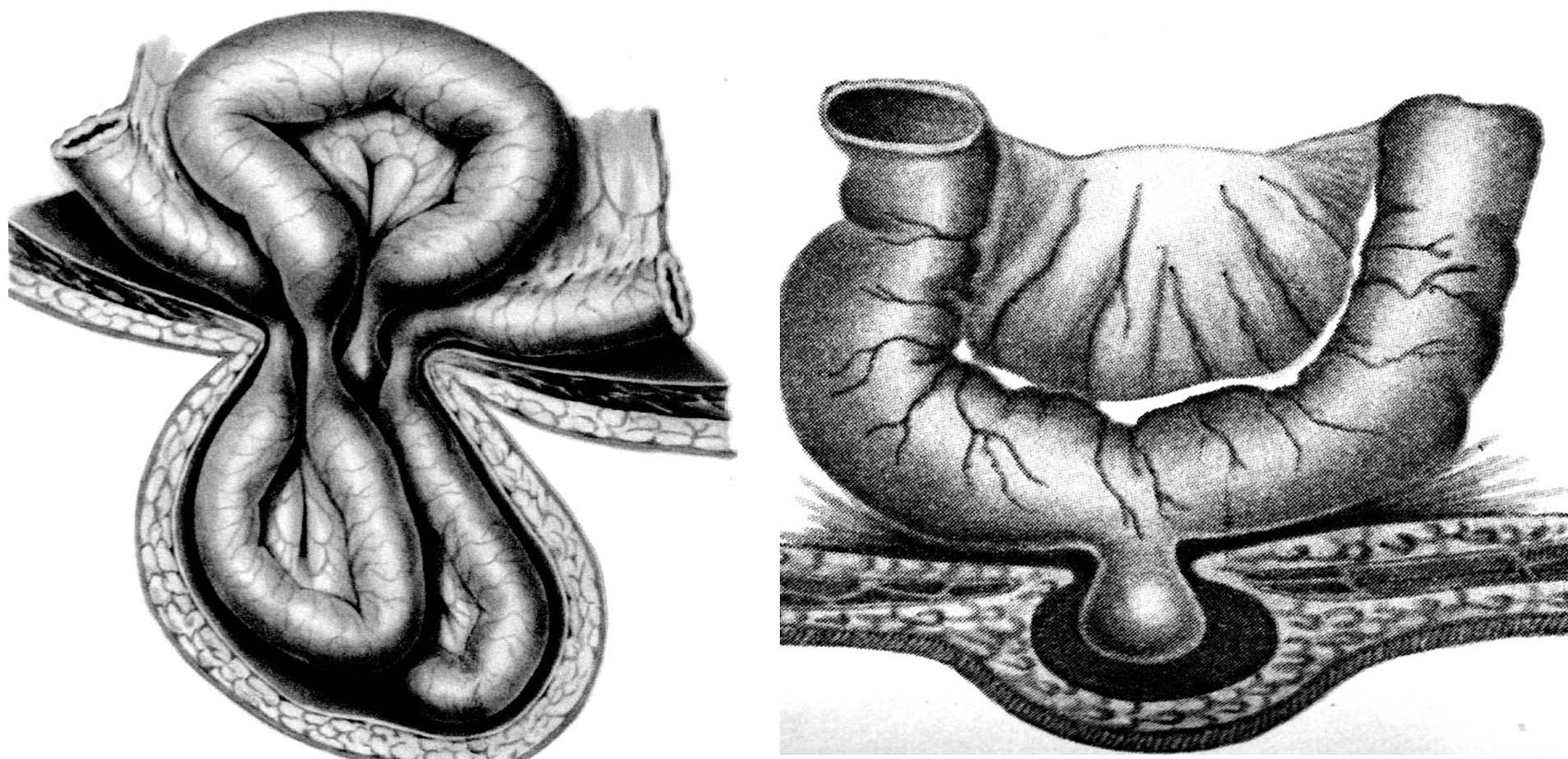
Рис. 38. Ретроградное ущемление. Петля тонкой кишки располагается в брюшной полости и грыжевом мешке в виде буквыW.
В некоторых случаях наблюдается пристеночное ущемление (грыжа Рихтера – Литтре), при котором возможно омертвение участка ущемленной кишечной стенки с последующей ее перфорацией и возникновением перитонита.
Ввиду того, что пристеночное ущемление не нарушает проходимости кишечника и не сопровождается большим грыжевым выпячиванием, диагностика его затруднена.
Содержимым грыжевого мешка ущемленной грыжи наиболее часто бывает тонкая кишка (52,7%), сальник (30%), реже толстая кишка (12%), придатки матки (3%) и стенка мочевого пузыря (1%) (С.В. Лобачев, О.И. Виноградова).
Ущемленная грыжа подлежит немедленной операции. Насильственное вправление грыжи в этих случаях недопустимо из-за опасности вправления в брюшную полость нежизнеспособных омертвевших органов. Больные, у которых ущемленная грыжа вправилась самостоятельно, подлежат клиническому наблюдению в условиях хирургического стационара.
Операцию по поводу ущемленной грыжи в большинстве случаев производят под местной анестезией. Иногда местную анестезию сочетают с эфирным наркозом.
Грыжесечение по поводу ущемленной наружной грыжи независимо от ее локализации состоит из ряда моментов, последовательность выполнения которых является обязательной.
При ущемлении пахово-мошоночной грыжи после рассечения кожи выделяют грыжевой мешок, стенку которого захватывают двумя пинцетами и осторожно вскрывают. Не следует рассекать грыжевой мешок вблизи места ущемления, так как здесь он может быть спаян с грыжевым содержимым.
После вскрытия грыжевого мешка осматривают его содержимое, а также удаляют остатки выпота. Затем, фиксируя грыжевое содержимое рукой, рассекают кольцо ущемления. При этом в случае ущемления грыжи в наружном отверстии пахового канала производят рассечение апоневроза наружной косой мышцы живота кнаружи и кверху.
При ущемлении грыжи в области внутреннего отверстия пахового канала кольцо ущемления рассекают также кнаружи и кверху, учитывая, что с медиальной стороны располагаются нижние надчревные сосуды.
Кольцо ущемления бедренных грыж рассекают под контролем зрения и только в медиальном направлении. Рассекая лакунарную связку, следует остерегаться повреждения запирательной артерии, которая нередко проходит сзади от указанной связки.
Рассечение кольца ущемления при пупочных грыжах и грыжах белой линии живота производят или в продольном (по linea alba), или поперечном направлении.
После того как ущемление будет устранено, из брюшной полости частично извлекают ущемленный орган, чтобы осмотреть его до границ здоровых тканей. Далее решают вопрос о жизнеспособности ущемленного органа. Появление перистальтики, пульсации сосудов и нормальной окраски ущемленной петли кишки после рассечения кольца ущемления свидетельствует об ее жизнеспособности. Восстановлению функции ущемленной кишечной петли способствует обкладывание салфетками, смоченными теплым физиологическим раствором. При появлении нормальной окраски, видимой перистальтики и хорошо выраженной пульсации сосудов брыжейки кишечную петлю вправляют в брюшную полость. Если на стенке кишки имеются десерозированные участки, их необходимо ушить. Неушитые десерозированные участки кишечной стенки служат причиной возникновения спаечной кишечной непроходимости. Кишка с большими дефектами серозного покрова подлежит резекции.
При наличии необратимых патологических изменений в стенке ущемленной кишки, а также в ее брыжейке (тромбоз сосудов) показана первичная резекция кишки. Во избежание послеоперационного расхождения швов анастомоза резекцию кишки следует производить в пределах здоровых тканей, отступив от места ущемления примерно на 40 - 60см в сторону приводящего и на 15 - 20 см в сторону отводящего колена.
Резекцию ущемленной петли кишки начинают с перевязки и пересечения ее брыжейки. При этом следует проверить состояние и расположение кровеносных сосудов, обеспечивающих питание приводящего и отводящего участков кишки. Лигировать сосуды надо так, чтобы не нарушалось питание стенки кишки, участвующей в образовании анастомоза. Этому моменту операции необходимо уделить особое внимание, ибо неумелая мобилизация кишки ведет к несостоятельности швов анастомоза.
После мобилизации кишки на удаляемый участок ее накладывают жомы и кишку отсекают.
Кишечный анастомоз вправляют в брюшную полость. После этого перевязывают и иссекают грыжевой мешок, производят пластику грыжевых ворот и зашивают кожу.
Если имеется пристеночное ущемление (грыжа Рихтера – Литтре), то ущемленный участок кишечной стенки резецируют.
Ущемление является самым тяжелым осложнением грыж, наблюдается у 3 - 15% больных с грыжами. Ущемление - это внезапное сдавление грыжевого содержимого в гры-жевых воротах, или рубцово измененной шейке грыжевого мешка с последующим наруше-нием питания ущемленного органа.
Классификация грыж
1. Наружные грыжи.
2. Внутренние грыжи.
Наружные грыжи:
а) паховые (прямые, косые),
б) бедренные,
в) пупочные,
г) белой линии,
д) послеоперационные,
е) редкие формы (спигелевой линии, поясничного треугольника).
Внутренние грыжи:
а) предбрюшинные (надчревные, надпузырного),
б) позадибрюшинные (околодвенадцатиперстные, ситовидные, ободочные и др.),
в) внутрибрюшинные (брызжеечно-пристеночные отверстия Винслова, Дугласова кармана и др.),
г) области тазовой брю-шины (широкой маточной связки),
д) области диафрагмы (над и поддиафрагмальные, смешанные).
По виду ущемленного органа:
а) ущемление сальника,
б) кишечника,
в) желудка,
г) паренхиматозных органов.
По степени перекрытия просвета ущемленного органа:
а) полное,
б) неполное (пристеночное ущемление - грыжа Рихтера - Литтре),
в) без перекрытия просвета (дивертикул Меккеля, червеобразный отросток).
По разновидности ущемления грыжи:
а) антеградное,
б) ретроградное,
в) мнимое (ложное),
г) внезапное (при отсутствии грыжи в анамнезе).
По механизму ущемления грыжи:
а) эластическое,
б) каловое,
в) смешанное.
План обследования при грыже
1. Анамнез. Жалобы на сильные, постоянные боли в месте ущемления, невправимость грыжи, рвоту, задержку газов и стула, вздутие живота.
2. Объективные данные. Вначале заболевания состояние больного удовлетворительное, но поведение беспокойное, лицо страдальческое, больной стонет, ищет удобное положение. В последующем состояние больного ухудшается. Усиливаются боли, рвота становится неукротимой, не приносит облегчения.
Если в первых порциях рвотных масс находится содержимое желудка, то в последующих кишечное содержимое. Живот вздут, может быть асимметричным, положительные симптомы Валя, Спасокукоцкого, Склярова. Пальпация живота при ущемлении кишечника болезненна, особенно выше и над местом ущемления.
При развитии перитонита появляются признаки раздражения брюшины (симптом Щеткина - Блюмберга), напряжение мышц живота. В первые часы температура нормальная, пульс несколько учащен при выраженном болевом синдроме. При осмотре больного обращает вни-мание увеличение объема, резкая болезненность, напряжение, невправимость грыжевой опухоли.
Отсутствует симптом кашлевого толчка.
3. Лабораторные данные. При развитии воспаления повышается лейкоцитоз, наблюдается сдвиг формулы влево. Анализ мочи без особен-ностей.
4. Рентгенологическое обследование. На обзорной рентгенограмме брюшной полости могут быть чаши Клойбера.
Больной с диагнозом ущемленная грыжа немедленно направляется в неотложное хирургическое отделение. Введение анальгетиков, спазмолитиков противопоказано.
Если у больного с ущемленной грыжей наступило самопроизвольное вправление, его также необходимо госпитализировать.
Тактика хирурга при ущемленной грыже
1. Недопустимо насильственное вправление ущемленной грыжи, так как это может вызвать кровоизлияние в мягкие ткани, стенку кишки и ее брыжейку, тромбоз сосудов, от-рыв брыжейки, перфорацию кишки. Кроме того подобная попытка может привести в мни-мому вправлению грыжи.
Возможны различные варианты мнимого вправления. например, при грубых манипуляциях можно:
- отделить весь грыжевой мешок от окружающих тканей и вправить его вместе с ущемленным органом в брюшную полость или предбрюшинную клетчатку.
- оторвать шейку от остальных отделов грыжевого мешка и вправить ее вместе с ущемленным органом в брюшную полость;
- переместить в многокамерном грыжевом мешке ущемленные внутренности из одной камеры в другую, лежащую глубже, чаще всего в предбрюшинной клетчатке.
2. Все больные с ущемленными грыжами или с подозрением на нее подлежат операции по жизненным показаниям. Единственным противопоказанием к операции является агональное состояние больного. Лишь в исключительных случаях, когда больной категорически отказывается от операции или имеются такие заболевания как свежий инфаркт миокарда, на-рушению мозгового кровообращения, а с момента ущемления прошло не более 1- 1, 5 часов, допустимо применение некоторых консервативных мер:
- введение подкожно 1,0 мл-0,1% раствора атропина;
- опорожнение мочевого пузыря;
- теплая очистительная клизма;
- обкалывание тканей вблизи грыжевых ворот 0, 25 % раствором новокаина;
- приподнимание таза.
Подготовка к операции при ущемленной грыже
Подготовка к операции должна быть исключительно быстрой, поскольку каждая ми-нута имеет значение в предупреждении некроза кишечника. Она должна состоять из бритья операционного поля и введения сердечных средств, опорожнения мочевого пузыря. Нарко-тики и спазмолитики до операции вводить не следует ввиду опасности спонтанного вправле-ния содержимого грыжи в брюшную полость.
При ущемленной грыже, осложненной перитонитом и острой кишечной непроходи-мостью, подготовка к операции проводится также, как и при этих заболеваниях (см. соответ-ствующие разделы).
На ранних сроках ущемления без осложнений показана местная инфильтрационная анестезия по А.В.Вишневскому. При осложненных наружных и внутренних грыжах реко-мендуется эндотрахеальный наркоз с миорелаксантами.
Цель операции при ущемленной грыже:
1. Ликвидировать ущемление и освободить орган путем рассечения грыжевого коль-ца.
2. Обследовать ущемленный орган и решить вопрос о его жизнеспособности.
3. Резецировать некротизированный участок органа.
4. Удалить грыжевой мешок, если нет противопоказаний (флегмона грыжевого мешка), произвести пластику грыжевых ворот. Операционный доступ обусловливается видом грыжи.
При паховых - косой, выше и параллельно пупартовой связке. При бедренной - вертикальный, через грыжевое выпячивание для предупреждение повреждения сосудов: косой, параллельно и ниже пупартовой связки, дугообразный, паховый.
При грыже пупочной и белой лини живота - вертикальный или поперечный.
Техника операции при ущемленной грыже
Выделяется и вскрывается грыжевой мешок, ущемленный орган удерживается в ране. Необходимо помнить о возможном инфицировании "грыжевой воды" - обкладывание салфетками, аспирация, посев грыжевых вод. Ущемляющее кольцо рассекается с учетом вида грыжи (при паховой косой - кнаружи и вверх, при паховой прямой - вверх и внутри, при бедренной - медиально и вверх, при пупочной и белой линии живота горизонтально или вверх).
Ускользнувший в брюшную полость ущемленный орган необходимо осмотреть, для чего следует произвести герниолапаротомию. После рассечения ущемляющего кольца, осмотр и оценка жизнеспособности органов. Ущемленные отделы сальника следует резецировать во всех случаях. Что же касается определения жизнеспособности кишечной стенки, то правиль-ность решения этого вопроса во многом от опыта квалификации хирурга. Основными критериями при определении степени жизнеспособности тонкой кишки являются:
- восстановление нормальной окраски и тонуса;
- блеск и гладкость серозной оболочки;
- отсутствие странгуляционной борозды и темных пятен, просвечивающих сквозь серозную оболочку;
- сохранение пульсации сосудов брыжейки;
- наличие перистальтики.
Если все указанные признаки налицо то кишка может быть признана жизнеспособной и погружена в брюшную полость.
Кроме того для оценки жизнеспособности ущемленной грыжи применяют следующие методы:
а) введение 0,25 % раствора новокаина в брыжейку кишки,
б) введение в брыжейку кишки 0,2-0,3 мл раствора ацетилхолина 1:10000 В.В Иванов,
в) согревание петли кишки салфеткой, смоченной теплым физраствором в течение 10-15 минут,
г) окклюзионная термометрия по М.Ю. Розенгартену, д) трансиллюминация по М.З. Сигалу,
е) доплеро- и миография,
ж) лазерная аутофлюоресцентная спектроскопия.
Если после проведенный реанимационных мер не изменяется цвет, не восстанавливается перистальтика, тургор стенки кишки, прозрачность серозного слоя, пульсация брыжеечных сосудов, то необходима резек-ция измененной части кишки. Уровень резекции в проксимальном направлении - 40 см и в дистальном - 15 см от места ущемления.
При этом производится декомпрессия электроотсосом раздутого приводящего отдела кишки. Если диаметр приводящего и отводящего отделов равны, то можно формировать анастомоз конец в конец. Если диаметр приводящего отдела в 2 и более раза больше отводящего, то показан анастомоз бок в бок. Гангренозный сальник резецируется.
При пристеночном некрозе производится резекция измененного участка кишки с анастомозом конец в конец.
При флегмоне грыжевого мешка проводится операция Замтера, которая начинается с среднесрединной лапаротомии. Производят резекцию участка кишечника находящегося в грыжевом мешке, между отводящей и приводящей петлями накладывается анастомоз. Лапа-ротомная рана ушивается наглухо. Затем разрезом над грыжевой "опухолью" рассекают кожу, клетчатку , грыжевой мешок. Удаляют гнойный экссудат. Очень осторожно надсекают грыжевые ворота, ровно настолько, чтобы можно было извлечь и удалить ущемленную пет-лю и слепые концы кишки, оставленные в брюшной полости. Выделение грыжевого мешка из окружающих тканей не производят.
Если выполнять резекцию некротизированной кишки не представляется возможным (отсутствие опыта у хирурга, крайне тяжелое состояние больного), то она выводится из брюшной полости и фиксируется к коже для формирования кишечного свища. Просвет киш-ки можно вскрыть на операционном столе с введением толстой трубки для отведения кишечного содержимого.
Пластика грыжевых ворот при ущемленных грыжах та же, что и при плановых. Если грыжа паховая косая, то пластика осуществляется по Жирару - Кимбаровскому М.А., Спасокукоцкому С.И., Мартынову А.В., если прямая - по Бассини, Постемскому, Шалдайсу. При бедренной грыже пластика по Локвуду - Бассини, Абражанову А.А., Праксину И.А., Руджи, Райху, Парлавечи. При пупочной и белой линии пластика по Шпитци, Мейо, Сапежко К.М.
Первичную пластику брюшной стенки нельзя производить при флегмоне грыжевого мешка, перитоните, больших грыжах, существовавших у больных многие годы. После наложения швов на рану брюшины следует только частично зашить брюшную стенку.
Послеоперационные осложнения ущемленной грыжи
1. Некроз оставленной измененной петли кишки. Показана релапаротомия, резекция некротизированного участка кишки, санация, дренирование брюшной полости.
2. Чрезмерно экономная резекция некротизированного участка кишечника. Показана та же тактика, что и в п. 1.
3. Несостоятельность швов анастомоза. Показана релапаротомия, декомпрессия ки-шечника, наложение питательного свища на кишку, выведение петли кишки наружу, дрени-рование брюшной полости.
Послеоперационный период после операции по поводу ущемленной грыжи
1. Диета в течение первых 2 дней жидкая (стол 18), с 3-4 дня стол №15.
2. Разрешается вставать и ходить с 3-4 дня при отсутствии осложнений.
3. Лекарственная терапия направлена на борьбу с интоксикацией, на восстановление моторики желудочно-кишечного тракта, подавление инфекций в ране и брюшной полости, предупреждение недостаточности сердечно-сосудистой и дыхательной систем. Анальгетики в течение 2-3 дней. Очистительная клизма на 3 день.
4. Швы снимаются на 7 день, у лиц старческого возраста на 8-10 день. Выписка на 8-10 день.
5. Для профилактики легочных заболеваний необходимо проводить дыхательную гимнастику, активное положение в постели, контрольная перевязка на следующий день по-сле операции, ЛФК.
6. Диетический режим у больных после резекции кишечника:
1 - 2 день - через рот ничего;
3 день - стол №0 (сладкий чай, сахар 100,0 г);
4-5 день - стол №21 (кисель, овощной бульон, свежая сметана, жидкая манная каша, яйцо всмятку свежее);
6 - 7 день - стол №1-а (молочные супы, каши простые, яйца, творог, хлеб);
8 день - стол №1-б (то же и паровые котлеты).
Реабилитация после операции по поводу ущемленной грыжи
Лица, занимающиеся физическим трудом, приступают к работе через 3 - 4 недели с момента операции, если послеоперационный период протекал без осложнений. После резекции кишечника сроки нетрудоспособности удлиняются на 3 - 4 недели.
При ущемленных грыжах, осложненных перитонитом, каловой флегмоной, реабилитация зависит от тяжести состояния, характера операции и осложнений в послеоперационном периоде.
Главной целью операции при ущемленных паховых грыжах является не пластика пахового канала, а ликвидация ущемления и его последствий.
Срединную лапаротомию следует производить только в следующих случаях:
- когда имеется спаечный процесс в брюшной полости, препятствующий выведению необходимых для резекции отделов кишки через имеющийся разрез в паховой области;
- при необходимости резецировать терминальный отдел подвздошной кишки с наложением илеотрансверзоанастомоза;
- когда до операции заподозрена флегмона грыжевого мешка;
- в запущенных случаях, когда клинически на первый план выступают явления перитонита и непроходимости кишечника.
Все ошибки, опасности и осложнения, связанные с оперативным лечением ущемленных паховых грыж, можно разделить на три группы. Первая группа - это ошибки и опасности, характерные для каждого вида паховых грыж, обусловленные топографией грыжи, независимо от того, вправима она или невправима. Вторая группа ошибок и осложнений зависит от особых условий пребывания и состояния грыжевого содержимого. Третья группа ошибок и осложнений обусловлена неправильным выбором метода герниопластики. Однако следует учитывать не только местные факторы. Прежде всего избыточная масса тела пациента нередко усложняет оперативное лечение и может стать причиной послеоперационных осложнений и рецидива заболевания.
При выборе метода обезболивания необходимо стремиться к проведению оперативного вмешательства под местной анестезией, а к общему обезболиванию прибегать лишь в тех случаях, когда имеется непереносимость пациентом всей группы лекарственных анестетиков или размеры паховой грыжи так велики, что без максимальной релаксации передней брюшной стенки будет невозможно успешно выполнить интраоперационную ревизию и пластику грыжевых ворот.
Разрез в паховой области длиной 8-10 см выполняется с учетом вида паховой грыжи на 2 см выше и параллельно паховой связке. В дальнейшем рассекается апоневроз наружной косой мышцы живота по направлению от наружного пахового кольца кверху, в противном случае можно легко отклониться и рассечь глубокий мышечный слой внутренней косой мышцы живота. После рассечения передней стенки пахового канала все остальные манипуляции в операционной ране зависят от топографоанатомических особенностей паховой грыжи.
Перед выделением грыжевого мешка и верификации вида паховой грыжи предварительно производятся обследование и мобилизация семенного канатика. Это ответственный этап операции, так как ранение сосудов и нервов семенного канатика и семявыносящего протока, отмечаемое у 1-3 % больных, оперированных по поводу паховых грыж, может быть причиной тяжелых расстройств репродуктивной функции [207]. Ятрогенное повреждение семявыносящего протока должно рассматриваться как техническая ошибка. Манипуляции на семенном канатике должны выполняться довольно осторожно и без повреждения лозовидного сплетения и артерии семенного канатика. Перевязка или тромбоз яичковой артерии, а также интраоперационный перекрут семенного канатика бесследно не проходят, а иногда приводят к атрофии и некрозу яичка. Особая осторожность требуется при обследовании семявыносящего протока, особенно у детей и лиц молодого возраста с врожденными паховыми грыжами, при которых элементы семенного канатика разбросаны по всему грыжевому мешку. Грубые манипуляции при выделении семенного канатика и при обследовании грыжевого мешка могут сопровождаться повреждением подвздошнопахового нерва. Это вызывает появление выраженного болевого синдрома в области послеоперационного рубца и трофических расстройств в тканях паховой области, что может явиться причиной рецидива паховой грыжи. Избежать перечисленных осложнений можно лишь при тщательной послойной препаровке анатомических образований в паховой области с использованием метода гидропрепаровки.
При обследовании и мобилизации семенного канатика необходимо помнить о существовании комбинированных паховых грыж, которые обнаруживаются у 5 % оперируемых больных. Причиной развития комбинированных паховых грыж являются два слабо защищенных участка - в области медиальной и латеральной паховых ямок. Первая служит местом появления прямых, а вторая - косых грыж. Если у подобных больных во время операции ограничиться обследованием лишь одного участка, то можно оставить нераспознанным наличие второй грыжи. Во время выделения грыжевого мешка и вскрытия его все манипуляции необходимо совершать под строгим визуальным контролем, ничего нельзя разъединять и пересекать, руководствуясь одним только пальпаторным ощущением. Чрезмерное вытяжение грыжевого мешка и низкое прошивание его культи за пределами "пробки Пирогова" может повлечь за собой захватывание в шов стенки мочевого пузыря либо предлежащей петли кишки, повреждение мочеточника, в результате чего в послеоперационном периоде могут появиться признаки перитонита, дизурические расстройства, грыжа мочеточника. Инвагинация грыжевого мешка по Кохеру может пережать петлю кишки и послужить причиной кишечной непроходимости. Избежать осложнений в этой группе больных позволяют знание и точная ориентировка в топографической анатомии области операции, осторожность и уверенность при манипуляциях, своевременное распознавание и устранение возникающих сложностей.
Рассматривая вторую группу ошибок и осложнений, связанных с состоянием грыжевого содержимого, следует подчеркнуть обязательное вскрытие и обследование грыжевого мешка до его удаления. Обследование грыжевого мешка требует тщательной мобилизаци, что позволяет освободить подпаянные к стенке мешка петли кишечника и вправить их в свободную брюшную полость, а не в пространство между грыжевым мешком и наружными слоями брюшной стенки. При вскрытии грыжевого мешка производится обследование его содержимого. Наиболее часто грыжевым содержимым являются петли тонкой или толстой кишок, большой сальник или яичник, реже червеобразный отросток. Во всех случаях необходимо осторожно под визуальным контролем отделить грыжевое содержимое от стенок грыжевого мешка и, если нет признаков его ущемления, погрузить в брюшную полость. Нужно помнить, что грыжевой мешок может быть двойным, когда влагалищный отросток не полностью облитерируется по ходу пахового канала, а место сращения вторично выпячивается в оставшийся открытым влагалищный отросток, поэтому приходится дважды вскрывать стенку такого грыжевого мешка. Во избежание ошибок и осложнений, связанных с манипуляциями в зоне грыжевого мешка, сохраняется тот же принцип, основанный на глубоком знании топографии области и тщательной хирургической техники, своевременном обнаружении возможных интраоперационных осложнений и устранении их в ходе оперативного вмешательства. Травматичное выделение грыжевого мешка и небрежный гемостаз являются причиной возникновения гематом в области мошонки, семенного канатика и послеоперационной раны, а также развития инфекционных осложнений в операционной ране.
Третья группа ошибок и осложнений при оперативном лечении паховых грыж обусловлена главным образом широким разнообразием патологоанатомических изменений, возникающих в паховой области при формировании грыжи, и нерациональным выбором способов герниопластики.
Наиболее обоснованными в настоящее время мы считаем методы многослойной герниопластики по Кукуджанову и Шоулдайсу. Проведенные экспериментальные исследования и клинические данные относительно реконструкции поперечной фасции по Шоулдайсу, благодаря которой уменьшается диаметр глубокого пахового кольца и укрепляется задняя стенка пахового канала, позволили нам сделать вывод, что даже тогда, когда поперечная фасция резко перерастянута и не выдерживает нагрузку более 735 г, она способна противостоять внутрибрюшному давлению. Это давление - один из важных факторов в возникновении и развитии паховой грыжи.
С помощью методов Кукуджанова и Шоулдайса высокий паховый промежуток из треугольной формы превращается в щелевидно-овальную, уменьшаются размеры глубокого Махового кольца, укрепляется задняя стенка пахового канала и тем самым восстанавливается его нормальная анатомия. При выполнении операции по Кукуджанову и Шоулдайсу также возможно повреждение бедренных и нижних чревных сосудов, поэтому необходимо помнить, что бедренные сосуды располагаются в нижнелатеральном углу операционной раны, а нижние сосуды проходят на 1 см кнаружи от внутреннего пахового кольца. Частота их повреждения меньше, чем при способе Бассини, так как в этих случаях поперечная фасция рассекается и при осторожных манипуляциях в данной зоне под контролем зрения этих осложнений можно избежать.
При оперативном лечении паховых грыж возможно развитие послеоперационных невритов и невралгии с иррадиирующими болями в мошонку, яичко и бедро сразу же после операции. Причина этих осложнений, которые чаще отмечаются при использовании метода Бассини и Постемпского, заключается в широком захвате нижнего края боковых мышц живота с нервными волокнами или в глубоком захвате желобка паховой связки с ветвями бедренного нерва.
Твердое знание причин возможных ошибок и опасностей, возникающих при оперативном лечении паховых грыж, должно быть обязательным элементом подготовки хирурга к выполнению этих операций.
A. Kypыгинa, Ю. Cтoйкo, C. Бaгнeнкo
Особенности операций при ущемленной паховой грыже и другие материалы по хирургической гастроэнтерологии.
Читайте также:


